Предоперационное планирование эндопротезирования тазобедренного сустава с учётом особенностей строения пояснично-тазового комплекса
Автор: Козлова Ю.А., Павлив М.П., Мурылев В.Ю., Елизаров П.М., Куковенко Г.А., Музыченков А.В., Алексеев С.С., Руднев А.И., Голубкин Д.О.
Журнал: Кафедра травматологии и ортопедии @jkto
Рубрика: Обзор литературы
Статья в выпуске: 4 (58), 2024 года.
Бесплатный доступ
Тотальное эндопротезирование тазобедренного сустава является клинически одной из самых успешных операций, частота которой постоянно увеличивается вследствие роста заболеваемости первичным коксартрозом [1,2]. Считается, что около 5% вмешательств осложняются нестабильностью и вывихами, несмотря на расположение бедренного компонента эндопротеза в "безопасной зоне" [15-18]. При таком позиционировании протеза наиболее часто осложнения встречаются у пациентов с ригидным позвоночником [37]. Дооперационное обследование с обязательным проведением рентгенографии поясничного отдела позвоночника и тазобедренного сустава в боковой проекции в положении стоя и сидя с оценкой наклона крестца, наклона таза, постоянного угла таза, поясничного лордоза и других параметров пояснично-тазового комплекса позволяет более точно планировать расположение эндопротеза и снизить риск вывиха [13, 19]. Ригидность позвоночника может быть повышена у пациентов старше 65 лет, при болезни Бехтерева или предшествующем спондилодезе. В таком случае рекомендуется увеличение угла инклинации и антеверсии при позиционировании вертлужного компонента эндопротеза для компенсации уменьшенного наклона таза кзади в положении сидя [46].В данном обзоре мы приводим различные классификации деформаций пояснично-тазового комплекса и рекомендации по позиционированию вертлужного компонента при тотальном эндопротезировании тазобедренного сустава. Более персонализированный подход может снизить риск нестабильности протеза и количество ревизионных операций [55].
Тотальное эндопротезирование тазобедренного сустава, пояснично-тазовый комплекс, анкилозирующий спондилоартрит, спондилодез, ригидность поясничного отдела позвоночника
Короткий адрес: https://sciup.org/142244697
IDR: 142244697 | УДК: 617.3 | DOI: 10.17238/2226-2016-2024-4-59-67
Preoperative planning for hip arthroplasty considering the structural features of the spinopelvic complex
Total hip arthroplasty (THA) is clinically one of the most successful surgeries, with its frequency steadily increasing due to the growing incidence of primary coxarthrosis [1,2]. It is estimated that around 5% of these procedures are complicated by instability and dislocations, despite the positioning of the prosthetic head within the "safe zone" [15-18]. With this prosthesis positioning, complications are most commonly found in patients with a rigid spine [37]. Preoperative assessment, including radiography of the lumbar spine and hip joint in lateral view in standing and sitting positions, with evaluation of sacral slope, pelvic tilt, pelvic incidence, lumbar lordosis, and other parameters of the spinopelvic complex, allows for more precise planning of prosthesis positioning and reduces the risk of dislocation [13, 19]. Spinal stiffness may be increased in patients over 65 years old, in cases of ankylosing spondylitis, or following prior spinal fusion. In such cases, it is recommended to increase cup inclination and anteversion to compensate for the reduced posterior pelvic tilt in the sitting position [46]. In this review, we present various classifi ations of spinopelvic complex deformities and recommendations for cup positioning in total hip arthroplasty. A more personalized approach can reduce the risk of prosthetic instability and the number of revision surgeries [55].
Текст обзорной статьи Предоперационное планирование эндопротезирования тазобедренного сустава с учётом особенностей строения пояснично-тазового комплекса
THE DEPARTMENT OF TRAUMATOLOGY AND ORTHOPEDICS
Тотальное эндопротезирование тазобедренного сустава (ТЭТС) является широко распространенной хирургической операцией и одной из самых успешных в ортопедии [1]. ТЭТС стало менее инвазивным, новые поколения имплантатов более устойчивы к износу, а послеоперационное ведение пациентов все больше сфокусированно на реабилитации [2]. Частота выполнения операции продолжает увеличиваться в связи со старением населения и ростом заболеваемости коксартрозом [3,4]. В РФ в 2019 году было выполнено 83 311 ТЭТС [4]. Некоторые авторы утверждают, что частота вывихов после первичного эндопротезирования тазобедренного сустава (ТС) в год составляет от 0,2% до 10%, при этом 2% вывихов происходят в течение первых 2 лет [5,6]. Другие исследователи предполагают, что количество дислокации эндопротеза встречается в 5% случаев после первичных ТЭТС [7,8]. В течение первых двух послеоперационных лет вывихи являются наиболее частой причиной повторных операций [9].
В этой обзорной статье мы освещаем различные подходы к позиционированию вертлужного компонента эндопротеза ТС, и связи её расположения с вывихом бедра. Мы проанализировали основные концепции персонализированного подхода к установке протеза, включая коррекцию положения вертлужного компонента с учетом патологии позвоночника и таза пациента [10,11]. В последние годы активно исследуются характеристики, отражающие функциональную ориентацию вертлужной впадины. Изучение этих характеристик поможет разработать алгоритмы для индивидуального размещения вертлужного компонента протеза в процессе предоперационной подготовки, что, в свою очередь, снизит риск вывихов и необходимость ревизионных операций [12].
Кинематика пояснично-тазового комплекса
При позиционировании вертлужного компонента эндопротеза при ТЭТС главными целями являются обеспечение его стабильности без импиджмента ТС и избыточной краевой нагрузки при сохранении адекватного диапазона движений [13].
Lewinnek и соавт. в 1978 году определил безопасную зону для размещения вертлужного компонента протеза при ТЭТС: 40°±10° инклинации и 15°±10° антеверсии в положении лежа на спине [14]. Однако новые данные свидетельствуют о том, что большинство вывихов происходит в пределах этой безопасной зоны [15-18]. Изменения наклона таза при переходе из положения лежа в положение стоя различны для каждого пациента, что влияет на позицию эндопротеза, поэтому его расположение следует рассматривать как динамический, а не статический параметр [19].
Позвоночник, таз и бедро движутся согласованно друг с другом во время повседневной деятельности, а вертлужная впадина меняет свою трехмерную ориентацию при переходе от положения стоя к положению сидя или наклону вперед [20]. То же самое относится и к вертлужному компоненту эндопротеза. Пояснично-тазовый комплекс определяется следующими показателями: наклон крестца (НК), наклон таза (НТ) и постоянный угол таза (ПУТ). НК — это угол между верхней концевой пластинкой S1 и горизонтальной линией [21] (рисунок 1). НТ — это угол между линией, соединяющей середину нижней замыкательной пластинки S1 с центром головок бедренных костей, и вертикальной линией [21] (рисунок 2). ПУТ, впервые описанный Lagaye и соавторами [22], — это угол между линией, перпендикулярной нижней замыкательной пластинке S1 в ее средней точке, и линией, соединяющей эту точку с центром головок бедренных костей, это алгебраическая сумма НК и НТ. ПУТ отражает переднезадний размер таза и положение головок бедренных костей по отношению к позвоночнику. Philippot и др. [23] определили ПУТ как «анатомический параметр» (в отличие от двух других, которые являются позиционными параметрами), поскольку он постоянен у каждого пациента при изменении позы или при движениях.
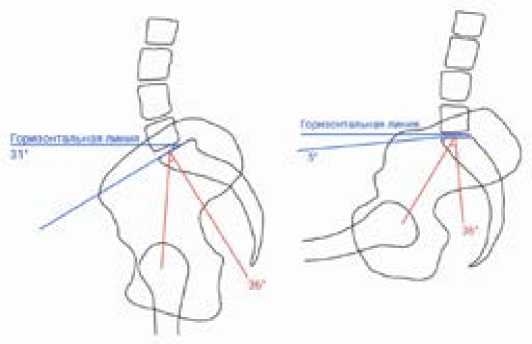
Рисунок 1 - Схема характеристик пояснично-тазового комплекса [8].
Примечание: уменьшение наклона крестца (НК, синие линии) между положением стоя (слева) и сидя (справа) на боковой рентгенограмме. Красные линии показывают постоянный угол таза (ПУТ).
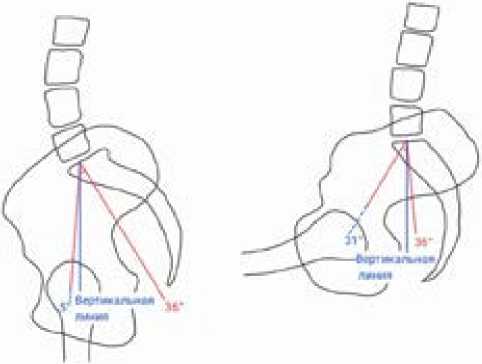
Рисунок 2 - Схема характеристик пояснично-тазового комплекса [8], продолжение.
Примечание: увеличение наклона таза (НТ, синие линии) между положением стоя (слева) и сидя (справа). Красные линии показывают постоянный угол таза (ПУТ).
Переход из положения стоя в положение сидя осуществляется тремя последовательными движениями: сгибание бедра, уменьшение поясничного лордоза (ПЛ), наклон таза кзади (уменьшение НК). Последнее движение считается «биологическим открытием» вертлужной впадины, в нем совместно участвуют таз и вертлужная впадина [20,25]. Уменьшение НК обеспечивает безопасное положение шейки бедренной кости и предотвращает ее соударение с передним краем вертлужной впадины (происходит увеличение зазора переднего края вертлужной впадины) [13]. Поскольку изменения таза и вертлужной впадины являются синергетическими, такое комбинированное движение называется антеинклинацией [24] или функциональной ориентацией вертлужной впадины [25]. При аномальной позвоночно-тазовой кинематике эти механизмы меняются, что влияет на объем движений в тазобедренном суставе и увеличивает риск импинджмента и вывиха у пациентов после ТЭТС [13].
Классификации деформаций пояснично-тазовогокомплекса
Классификация кинематики пояснично-тазового комплекса (ПТК) имеет важное значение для правильного ведения пациентов с коксартрозом и патологией позвоночника [26].
Бордоская классификация ПТК, разработанная Rivière и соавторами в 2017 году, в настоящий момент является наиболее полной [27].
Таблица 1
Бордоская классификация ПТК
|
Критерии |
Характеристики |
|
1. Оценка сагиттального дисбаланса позвоночника* |
Пациенты с плоской спиной (типы позвоночника 1 и 2, ПУТ <40°) или с более изогнутым позвоночником (типы позвоночника 3 и 4) |
|
2. Тип вертлужной впадины |
Вертлужная впадина с увеличенной (тип 1) или сниженной антеверсией (тип 2 и тип 3) |
|
3. Типа ПТК |
При 1 типе ПТК таз имеет низкий ПУТ (<40°, тип позвоночника 1 или 2) и большую антеверсию вертлужной впадины (тип 1) При ПТК 2 типа таз имеет высокий ПУТ (≥40°, тип позвоночника 3 или 4) и низкую антеверсию вертлужной впадины (типы 2 и 3) |
|
4. Дополнительные параметры |
|
Примечание : * - по Roussouly [8], ПТК – пояснично-тазовый комплекс, ПУТ – постоянный угол таза
На основании этих результатов выделяют три категории риска: A (низкий риск), B и C (умеренный или высокий риск), D и F (очень высокий риск). Таким образом, A (при ПТК типа 1 или 2) обозначает здоровый ПТК с ретроверсией таза> 10° в положении сидя. B обозначает более жесткий ПТК с ретроверсией таза ≤10° в положении сидя. У таких пациентов повышается риск переднего импинджмента и заднего вывиха при приседании. Последние две категории обозначают изменения позвоночника, связанные со старением, при которых, в дополнение к более ригидному ПТК, наблюдается постоянная ретроверсия таза в положении стоя, при этом C - компенсированная стадия, D – декомпенсированная [27]. При этом Пелеганчук и соавторы показали, что пациенты с типом 3 сагиттального баланса по Roussouly имеют меньшие риски нестабильности головки бедренного компонента эндопротеза, чем с типами 1, 2 или 4 [28].
Недостатками этой классификации являются ее сложность, отсутствие хирургических показаний для каждой категории пациентов (только рекомендации), и низкий уровень доказательности (уровень 5, экспертное мнение) [13].
Классификация Phan и соавт. основана на расчете несоответствия между ПУТ–ПЛ и НТ [25]. При НТ >25° и ПУТ– ПЛ >10° у пациента диагностировали сагиттальный дисбаланс позвоночника. Многоцентровое исследование показало, что общий ПЛ (угол Кобба от L1 до S1) должен быть равен ПУТ±10°, НТ<22° и ПУТ–ПЛ <11° [30]. Пациенты классифицируются по четырем категориям: по гибкости или ригидности позвоночника, по наличию или отсутствию сагиттального дисбаланса.
Vigdorchik и соавторы предложили при анализе положения таза учитывать 2 типа нарушений позвоночника [31,32]:
-
1. Ригидность позвоночника. Существует несколько способов её определения: плоский поясничный отдел позвоночника (ПУТ – ПЛ ≥10°); НТ стоя ≥ 19°; сгибание поясничного отдела <20° [32]; изменение НК при переходе из положения стоя в положение сидя менее 10° [33, 34]. При отсутствии патологий позвоночника таз отклоняется кзади при переходе из положения стоя в положение сидя, что позволяет бедрам также сгибаться до положения, параллельного полу [35]. При ригидности поясничного отдела уменьшается отклонение таза назад, что увеличивает степень сгибания в ТС [36]. Это увеличивает риск ущемления передней нижней подвздошной ости или переднего края вертлужной впадины, и уменьшает охват вертлужной впадиной задненижней части головки бедренной кости в положении сидя. При такой патологии позвоночника важно, чтобы вертлужный компонент был установлен с достаточным наклоном вперед [19]. Жесткость позвоночника может быть повышена у пациентов старше 65 лет и при угле поясничного лордоза меньше <45° стоя [33]. Позвоночник также будет ригидным при предшествующем спондилодезе. Ат отметить, что у больных со спондилодезом 4 и более позвонков риск нестабильности эндопротеза повышается, по сравнению с пациентами со сращением 3 и менее позвонков [37]. При болезни Бехтерева отмечается ригидность позвоночника. Существуют особые сложности при позиционировании
-
2. Деформация позвоночника, или сагиттальный дисбаланс позвоночника. При данной патологии разница между ПУТ и ПЛ превышает 10°, и передняя тазовая плоскость (ПТП) отклоняется от вертикали [29]. Такая деформация часто является результатом дегенеративных изменений позвоночника, постепенно возникают компенсаторные механизмы, изменяется осанка для поддержания сбалансированного положения [39]. Одним из таких механизмов является увеличение наклона таза назад в положении стоя [40]. Следовательно, необходимо планировать расположение вертлужного компонента протеза с учетом плоскости таза пациента и степени деформации позвоночника.
вертлужного компонента эндопротеза при анкилозирующем спондилоартрите (АС), так как нередко встречается деформация вертлужной впадины, её аномальные отведение и антеверсия [38]. У пациентов с АС сращения шейного и поясничного отделов позвоночника компенсируются переразгибанием бедра, что впоследствии увеличивает антеверсию вертлужного компонента протеза. Поэтому необходимо избегать чрезмерной антеверсии у таких больных [38].
В 2019 году Vigdorchik и соавторы предложили хирургические рекомендации для каждого типа нарушения ПТК [41]. На рентгенограммах необходимо рассчитать переднюю тазовую плоскость (ПТП) и НК. ПТП – это плоскость между двумя передне-верхними остями подвздошных костей (или точка посередине двух остей, если они не накладываются друг на друга) и лобковым сочленением [41]. При оценке ПТП относительно коронарной плоскости тела говорят о функциональной тазовой плоскости (ФТП) [13]. Она может быть в виде вертикальной или наклоненной вперед или назад линии. При отклонении таза кзади более, чем на 13°, необходимо оценить степень деформации позвоночника [41]. Также рассчитывают разницу НК в положении стоя и сидя. Изменение НК (ΔНК) менее чем на 10° свидетельствует о ригидности позвоночника [23, 34] (рисунок 3).
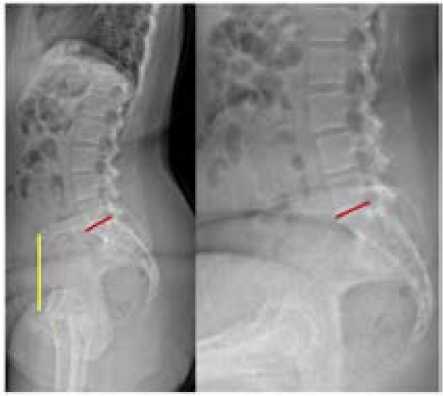
Рисунок 3 - Параметры пояснично-тазового комплекса, которые используются в классификации Vigdorchik и соавторов [19].
Примечание: Передняя тазовая плоскость (ПТП) – желтая линия. Наклон таза (НТ) – красные линии. Измерения показывают у пациента нормальное положение позвоночника (вертикальная ПТП), его ригидность (ΔНК <10°).
Классификация взаимоотношений таза и позвоночника:
-
1 - Нормальное положение позвоночника (вертикальная ПТП)
-
2 - Деформация позвоночника (ПТП >13°)
A - Нормальная подвижность позвоночника (определяется как ΔНК>10°)
B - Ригидность позвоночника (определяется как ΔНК <10°)
Таблица 2
Целевое расположение вертлужного компонента протеза для каждой группы классификации ПТК Vigdorchik и соавт. [19]
|
Группа |
Классификация |
Целевое расположение эндопротеза: инклинация; анте-версия |
|
1А |
Нет деформации позвоночника (вертикальная ПТП) + Нормальная подвижность позвоночника (ΔНК>10°) |
40°; 20-25° |
|
1В |
Нет деформации позвоночника (вертикальная ПТП) + Ригидность позвоночника (ΔНК <10°) |
45°; 25-30° |
|
2А |
Деформация позвоночника кпереди (ПТП >13°) + Нормальная подвижность позвоночника (ΔНК>10°) |
40°; 20-25° |
|
Деформация позвоночника кзади (ПТП >13°) + Нормальная подвижность позвоночника (ΔНК>10°) |
40°; 25°, но антевер-сия меньше, чем при исходной анатомии |
|
|
2В |
Деформация позвоночника кпереди (ПТП >13°) + Ригидность позвоночника (ΔНК <10°) |
40°; 25° |
|
Деформация позвоночника кзади (ПТП >13°) + Ригидность позвоночника (ΔНК <10°) |
40°; 25°, но антевер-сия меньше, чем при исходной анатомии, или 45°; 25-30° относительно ФТП |
Примечание: ПТП – передняя тазовая плоскость, ΔНК – изменение наклона таза в положении стоя и сидя, ФТП – функциональная тазовая плоскость
Результаты проспективного исследования, в котором оценивался этот предоперационный протокол у 3777 па- циентов, показали 99,2% выживаемость без вывиха за 5 лет [41].
Однако известно, что при использовании навигационных систем, учитывающих ПТП, на каждый градус увеличения наклона таза увеличивается и антеверсия вертлужного компонента эндопротеза на 0,7°–0,8° [42]. Следовательно, ПТП не является надежным ориентиром для позиционирования вертлужного компонента [43]. Кроме того, не было обнаружено никаких связей между ПТП и НК в положении стоя [44]. В свою очередь НК сильно коррелирует с ПУТ в положении стоя и сидя [45]. Поэтому НК был предложен в качестве ориентира для навигации при ТЭТС.
Zagra и соавторы объединили несколько классификаций и предложили для каждой группы пациентов рекомендации по ТЭТС (таблица 3) [13].
Таблица 3
Классификация ПТК Zagra и соавт. [13]
|
Характеристика поясничнотазового комплекса |
Ригидность позвоночника |
Нет изменений |
Гипермобильность таза |
|
|
Кифотический таз, постоянный угол таза >40° |
постоянный угол таза <40° |
|||
|
Инклина-ция вертлужного компонента эндопротеза |
Обычная или увеличенная |
Увеличенная – 45° |
Обычная – 40° |
Уменьшенная – 35-40° |
|
Антевер-сия вертлужного компонента эндопротеза |
Уменьшенная – 15-20° |
Увеличенная – 20-25° |
Обычная – 20° |
Уменьшенная – 15-20° |
В случае диагностики ригидности ПТК (ΔНК <10°) требуется увеличение инклинации (45°), антеверсии вертлужного компонента (20–25°) и совместно вертлужного компонента и бедра (35–50°) для компенсации уменьшенного наклона таза кзади в положении сидя [46]. Уменьшение наклона таза при переходе в положение сидя приводит к повышенному сгибанию бедра, что увеличивает риск заднего вывиха эндопротеза [47]. Однако у пациентов с тяжелой степенью дегенеративных изменений позвоночника (группа D по Бордоской классификации) наоборот требуется меньшая антеверсия ветрлужного компонента, особенно при ПУТ> 40° (2 тип ПТК). Высокая степень ретроверсии таза кзади в положении стоя сопряжена с риском заднего импинджмента и передней дислокации протеза [13].
Предоперационная подготовка
Vigdorchik и соавторы рекомендуют перед операцией сделать 3 рентгеновских снимка: переднезадняя рентгенограмма в боковой проекции поясничного отдела позвоночника и тазобедренного сустава в положении стоя и сидя, а также рентгенография бедра в 2 проекциях [19].
Пациентам с заболеваниями позвоночника также возможно показаны рентгенография с функциональными пробами, рентгеноскопия позвоночника и таза, EOS или КТ [11]. КТ может использоваться для оценки антеверсии таза, степени деформации вертлужной впадины у пациентов с АС [38], однако в положении лежа измерения могут быть неточным [48].
Послеоперационная нестабильность эндопротеза
Концепция функциональной ориентации вертлужной впадины помогает объяснить почему у одних пациентов с установленным эндопротезом в пределах безопасной зоны встречаются вывихи, а у других даже при аномальном положении вертлужного компонента – нет. На ФТП в значительной степени влияет ригидность позвоночника [49,50]. Спондилёз в значительной степени повышает риск вывиха после ТЭТС, к тому же риск возрастает с увеличением количества сращенных позвонков [37]. Также риск нестабильности повышен у лиц с деформацией позвоночника: 8% по сравнению с 1.5% в контрольной группе [51].
Только в 59,3% операций ТЭТС удается достичь целевого положения вертлужного компонента эндопротеза [52], поэтому необходимы новые подходы к интраоперационной навигации при установке протеза. Для установки вертлужного компонента можно использовать традиционные методы и анатомические ориентиры, такие как передне-верхняя подвздошная ость, седалищное отверстие и поперечная связка вертлужной впадины, или техническую помощь. Если вертлужный компонент соответствует поперечной связке вертлужной впадины, то она будет находиться на уровне 20,5°±7° антеверсии относительно ПТП [53]. Однако это относится только к пациентам без деформации позвоночника в сагиттальной плоскости в положении стоя. Для пациентов функциональная зона безопасности которых выходит за пределы безопасной зоны, разработанной Lewinnek, необходимо индивидуальное позиционирование вертлужного компонента эндопротезов. В таких случаях использование компьютерной навигации и роботизированной хирургии могут снизить количество неблагоприятных исходов ТЭТС [54]. Применение таких систем позволяет моделировать оптимальный наклон/версию до установки имплантата, а также построить виртуальный диапазон движений эндопротеза с низким риском импинджмента [55].
Заключение
Персонализированный подход при ТЭТС позволяет оптимизировать положение имплантата в соответствии с анатоми- ческими вариациями каждого пациента и функциональной ориентацией вертлужной впадины. Это может повысить стабильность сустава и уменьшить риск осложнений эндопротезирования, частоту повторный оперативных вмешательств [55]. Классификации нарушений пояснично-тазового комплекса необходимы для выбора индивидуальной хирургической тактики для ТЭТС у пациентов с сопутствующими заболеваниями тазобедренного сустава и позвоночника. У больных с ригидностью или деформацией позвоночника повышен риск вывиха эндопротеза [32,56]. Хотя в настоящее время существует мало клинических доказательств преимущества такого подхода, необходимы дальнейшие исследования для разработки универсальной системы, одобренной специалистами по эндопротезированию, а также проверенной на достаточном количестве пациентов [13].


