Применение белково-тромбоцитарных мембран в реконструктивной хирургии наружного носа
Автор: Крайник И.В., Балин В.Н., Апостолиди К.Г., Епифанов С.А., Михайлов В.В., Бекша И.С., Крайник А.И.
Журнал: Вестник Национального медико-хирургического центра им. Н.И. Пирогова @vestnik-pirogov-center
Рубрика: Клинические наблюдения
Статья в выпуске: 2 т.6, 2011 года.
Бесплатный доступ
Короткий адрес: https://sciup.org/140187926
IDR: 140187926 | УДК: 616.211-089.844
The application of platelet protein membrane in reconstructive surgery of the external nose
Текст краткого сообщения Применение белково-тромбоцитарных мембран в реконструктивной хирургии наружного носа
УДК: 616.211-089.844
THE APPLICATION OF PLATELET
PROTEIN MEMBRANE
IN RECONSTRUCTIVE SURGERY
OF THE EXTERNAL NOSE
В настоящее время наиболее стабильным и доступным материалом для трансплантации в область спинки и кончика носа при устранении врожденных и приобретенных дефектов и деформаций считается аутохрящ (Н. Трените, 1996). Донорскими зонами для забора аутохрящей являются: перегородка носа, ушной или реберный хрящи. Известны техники инъекционного введения измельченного реберного хряща (А.А. Лимберг, 1957), которые, однако, характеризуются повышенной резорбцией хрящевой крошки и, следовательно, непредсказуемостью результата. Пересадку хрящевой ткани рекомендуется осуществлять либо единым блоком (Н.М. Михельсон, 1952, А.Э. Рауэр, 1954), либо в виде многослойной, «сэндвичной», конструкции (А.Е. Белоусов, 1998, Н. Трените, 1996).
Однако частый дефицит тканей (в частности, хрящей) или нежелание пациентов иметь лишние послеоперационные рубцы в донорской области вынуждают хирургов постоянно заниматься поиском новых трансплантационных материалов, которые должны быть пластичными, восстанавливать и сохранять нужную форму спинки носа, не вызывать повышенного рубцевания, восполнять дефекты утраченных тканей на всем их протяжении. При вторичных, как и при первичных, ринопластиках возникает необходимость восстановления или реконструкции опорного каркаса носа, вос- полнение недостатка покровных тканей, а также устранение различных деформаций и неровностей в области спинки носа различной степени выраженности. Более того, особенности кожного покрова носа могут вынуждать хирургов прибегать к некоторым приемам для сглаживания даже незначительного дефекта рельефа костно-хрящевого скелета носа.
Перегородочный хрящ в наибольшей степени удовлетворяет требованиям для аутотрансплантации в область наружного носа. Однако и этот метод не лишен недостатков: в некоторых случаях имеется значительная посттравматическая деформация перегородочного хряща, которая затрудняет его извлечение и использование, а объем донорского материала зачастую невелик.
Нами разработана методика и техника реконструктивной ринопластики с использованием белково-тромбоцитарных мембран (патент РФ на изобретение № 2398534).
Для приготовления белково-тромбоцитарной мембраны мы выполняем забор 60 мл крови пациента в пробирки с цитратом натрия (рис. 1). Последние помещаем в стандартную лабораторную центрифугу Heraeus Labofuge 300 (HERAEUS KULZER, Германия) с раскачивающимся ротором и максимальным радиусом ротора 14 см. Пробирки центрифугируем 10 минут со скоростью 2000 об/мин. С помощью иглы, присоединенной к нейтральной пробирке, отбираем верхнюю фракцию центрифугата, содержащую тромбоциты и плазму. Допустимым является забор незначительного количества эритроцитов и лейкоцитов. Богатую тромбоцитами плазму помещаем в отдельную емкость и добавляем измельченный хрящ из перегородки носа. Активацию полученной смеси производим при помощи 10%-ного раствора хлористого кальция (рис. 2). Полученная мембрана достаточно плотная и эластичная и используется нами при выполнении ринопластики.
Приводим клиническое наблюдение пациентки с посттравматической деформацией наружного носа и перегородки

Рис. 1. Пробирки с цитратом натрия

Рис. 2. Вид плазмы активированной 10%-ным раствором хлористого кальция носа, которой выполнена риносептопла-стика с использованием белково-тромбоцитарной мембраны.
Больная С., 28 лет, поступила в отделение челюстно-лицевой хирургии НХМЦ им. Н.И. Пирогова 15.03.2010 года с жалобами на деформацию наружного носа, затруднение носового дыхания.
Из анамнеза известно, что около 10 лет назад, в результате ДТП пациентка получила травму наружного носа. За медицинской помощью не обращалась.
При осмотре определяется выраженный ринолордоз (седловидный нос) (рис. 3), затруднение носового дыхания за счет сужения правого носового хода. По данным компьютерной томографии определяется посттравматическая деформация спинки и перегородки носа.
16.03.2010 года под общей анестезией пациентке выполнена операция: реконструкция наружного носа и септопластика. Первым этапом операции
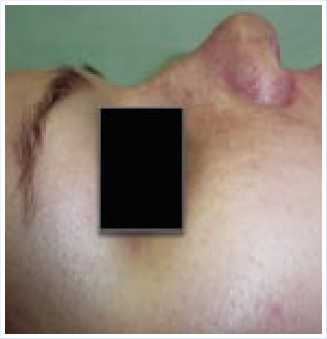
Рис. 3. Вид пациента с ринолордозом

Папаценко И.А., Тимаков М.В., Богданов М.М., Середа А.П., Грицюк А.А.
СЛУЧАЙ РЕВИЗИОННОГО ЭНДОПРОТЕЗИРОВАНИЯ ТАЗОБЕДРЕННОГО СУСТАВА ПРИ ДЕФЕКТАХ СТЕНОК ВЕРТЛУЖНОЙ ВПАДИНЫ произведено субмукозное выделение и удаление деформированных фрагментов четырехугольного хряща и костных структур перегородки носа (рис. 4). Затем выполнили срединную и боковую остеотомию носа. Приготовленную по описанной выше методике белковотромбоцитарную мембрану (рис. 5) моделировали и фиксировали в области спинки носа (рис. 6). Швы на разрезы выполнили нитью Пролен 6–0. После традиционной тампонады полости носа фиксацию наружного носа осуществляли стрип-наклейками и гипсовой повязкой, которую меняли через 7 суток после операции. Суммарная длительность ношения гипсовой повязки составила около 14 суток.
При клинической оценке эстетических результатов в ближайшем и отдаленном послеоперационном периоде можно констатировать, что получен хороший результат. Основным критерием оценки отдаленного результата была стабильность контуров спинки носа (рис. 7).
Таким образом, можно с уверенностью сказать, что белково-тромбоцитарно-хрящевая мембрана обладает хорошей биосовместимостью, длительно сохраняет постоянство объема и формы, то есть отвечает всем основным требованиям, предъявляемым к транс-
Балин В.Н.
Национальный медико-хирургический Центр им. Н.И. Пирогова

Рис. 4. Выделение и удаление деформированных фрагментов четырехугольного хряща и костных структур перегородки носа
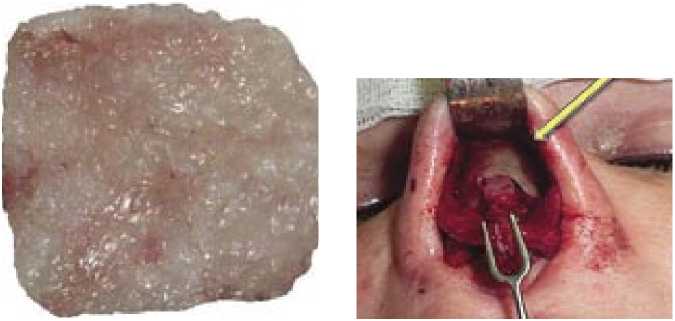
Рис. 5. Вид белково-тромбоцитарной мембраны Рис. 6. Фиксированная мембрана
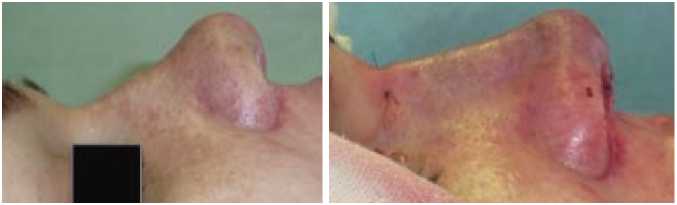
Рис. 7. Больная С., 28 лет, вид до и после оперативного лечения


