Применение биодеградируемых фиксаторов в лечении переломов области голеностопного сустава (сравнительное исследование)
Автор: Голубев В.Г., Зеленяк К.Б., Старостенков А.Н.
Журнал: Кафедра травматологии и ортопедии @jkto
Статья в выпуске: 2 (32), 2018 года.
Бесплатный доступ
Переломы голеностопного сустава являются одними из наиболее распространённых травм, при этом роль их оперативного лечения воз- растает. Целью исследования было улучшить результаты лечения этого класса травм за счёт применения биодеградируемых фиксаторов при осте- осинтезе. В исследовании, проведённом в травматологическом отделении ЦКБ РАН (г.Москва), при оперативном лечении переломов области го- леностопного сустава разных типов за период с 2012 г. по 2016 г. приняли участие 128 пациентов, разделённых на основную группу (60 пациентов) и контрольную (68 пациентов). В основной группе использовались для фиксации отломков биодеградируемые винты из ориентрованного сополи- мера полимолочной и полигликолевой кислот (PLGA) 85:15 как в качестве единственного фиксатора, так и в сочетании с металлическими изделия- ми. В контрольной группе остеосинтез производился традиционными металлическими фиксаторами. Биодеградируемые винты зарекомендовали себя достаточно эффективным средством остеосинтеза...
Перелом лодыжек, дистальный межберцовый синдесмоз, биодеградируемые винты, оперативное лечение, результаты лечения
Короткий адрес: https://sciup.org/142215942
IDR: 142215942 | УДК: 617-089.844; | DOI: 10.17238/issn2226-2016.2018.2.66-73
Bioabsorbable implants in treatment of ankle fractures (comparative study)
Ankle fractures are among the most often types of orthopedic trauma and role of operative treatment in management of them is increasing. The aim of the study is to improve results of ankle fracture operative treatment by using bioabsorbable screws for bone fragments fixation. The study was conducted in the CCH of RAS orthopedic trauma department, between 2012 and 2016 primary surgical treatment for ankle fractures received 128 patients, divided to 2 groups: experimental (60 patients) and control (68 patients). Interfragmentary fixation with bioabsorbable implants made from Poly(Lactide-co-Glycolide) (PLGA) 85:15 Copolymers - was applied as a single or combined with metallic plates and screws for patients of experimental group. Patients of control group received operative treatment with conventional (metallic) hardware only. Bioabsorbable implants were recognized as effective devices for interfragmentary fixation. we’ve got same good clinic and functional results in both groups, AOFAS average score 85,03 and 83 to 10-12 week after primary operation...
Текст научной статьи Применение биодеградируемых фиксаторов в лечении переломов области голеностопного сустава (сравнительное исследование)
Переломы области голеностопного сустава являются одними из наиболее распространённых повреждений костей скелета, составляя по разным данным до 20-26,1% от всех переломов, достигая частоты до 107-187 случаев на 100 тысяч населения и будучи второй по распространённости локализацией пере- ломов после дистального отдела предплечья [1,2,3]. Кроме того, переломы области голеностопного сустава характерны высоким уровнем неудовлетворительных результатов лечения, особенно консервативного, которые могут составлять от 3,1 до 39%, в зависимости от вида перелома [2,3,4]. Повреждения области голеностопного сустава являются в значительной своей части
многокомпонентными и не могут быть сведены исключительно к переломам костных структур, важную роль в таких повреждениях играют и такие структуры как дистальный межберцовый синдесмоз (ДМБС) и дельтовидная связка [1,2,5,6,7]. В этой связи оперативное лечение данных повреждений приобретает ведущее значение и до 83% случаев лечатся хирургически [3,6,7,8].
Актуальной проблемой, связанной с оперативным лечением переломов вообще является частая необходимость повторных операций по удалению металлоконструкции, которые включают в себя все риски оперативного вмешательства, могут сопровождаться осложнениями и приводят к увеличению общей стоимости и суммарной продолжительности лечения, а значительная часть (от 20 до 46%) таких операций имеет единственной причиной настоятельное желание пациента [9,10,11,12]. Это обусловливает потребность минимизации повторной оперативной активности, в том числе, за счёт применения на том или ином этапе операции фиксаторов, не требующих удаления [9,13,14]. Особую роль вопрос оперативной фиксации, удаления фиксаторов и последующей реабилитации играет в случаях повреждений голеностопного сустава с нестабильным разрывом ДМБС [1,2,4,5,7].
Благодаря развитию полимерных материалов и технологии их производства в настоящее время стало возможным не только получение биодеградируемых материалов, обладающих достаточной механической прочностью и оптимальным для лечения переломов профилем деградации, но и обеспечена возможность производства конструкций по форме, свойствам и оперативной технике, близким к классическим металлическим фиксаторам, что позволяет рассматривать биодеградируемые изделия последних поколений в качестве их полноценной альтернативы [15,16,17,18,19,20,21]. Большая часть исследований, посвящённых применению биодеградируемых материалов в травматологии и ортопедии, в частности при операциях по поводу повреждений области голеностопного сустава, однако, относится к исследованию конструкций, выполненных из материалов предыдущих поколений, таких как полимолочная (PLA, PLLA) или полигликолевая (PGA) кислоты [16,17,20,22,23,24,25,26,27]. К настоящему же моменту одним из наиболее передовых и перспективных материалов является ориентированный сополимер полимолочной (85%) и полигликолевой (15%) кислот, ПМГК, PLGA [18,22,23,28].
Настоящая публикация подготовлена в рамках исследования, одобренного комитетом по этике научных исследований ГБОУ ДПО РМАНПО (г.Москва).
Цель исследования
Улучшить результаты лечения переломов области голеностопного сустава за счёт оптимизации оперативной техники, применения биодеградируемых винтов для остеосинтеза.
Материал и методы
В настоящее исследование включены 128 пациентов, перенесших оперативное лечение по поводу переломов области голеностопного сустава в травматологическом отделении ФГБУЗ ЦКБ РАН за период с 2011 г. по 2016 г. В исследование включались пострадавшие со следующими повреждениями: закрыты- ми переломами наружной лодыжки (в том числе с высокими надсиндесмозными переломами малоберцовой кости, исключая изолированные чрезсиндесмозные переломы без повреждения ДМБС), внутренней лодыжки, заднего края большеберцовой кости (включая дистальный метафиз) голени, а также разрывом дистального межберцового синдесмоза, дельтовидной связки голеностопного сустава, вывихом стопы в различных сочетаниях. Из общего числа пациентов мужчины составили 50 человек (39%), женщины 78 человек (61%), средний возраст пациентов составил 50,17 лет. Пациенты были разделены на две группы: основную и контрольную. Численность основной группы составила 60 пациентов, из них мужчин 21 (35%), женщин 39 (65%), средний возраст которых составил 51,02±16,83 лет. Численность контрольной группы в свою очередь составила 68 пациентов, мужчин 29 (43%), женщин 39 (57%), средний возраст – 49,43±12,65 лет. Распределение повреждений по количеству и локализации в обеих группах представлено в Таблице 1.
Таблица 1
Распределение повреждений структур голеностопного сустава в основной и контрольной группах
|
Локализация повреждения |
Контрольная группа |
Основная группа |
Всего |
|
Малоберцовая кость всего: |
64 |
55 |
119 |
|
-Высокий надсиндесмозный |
4 |
4 |
8 |
|
-Чрезсиндесмозный |
57 |
48 |
105 |
|
-Подсиндесмозный |
3 |
3 |
6 |
|
Внутренняя лодыжка (включая метафиз большеберцовой кости) |
62(1) |
46(1) |
108(2) |
|
Задний край большеберцовой кости |
43 |
31 |
74 |
|
ДМБС |
23 |
11 |
34 |
|
Дельтовидная связка |
7 |
7 |
14 |
|
Вывих стопы |
8 |
7 |
15 |
|
Перелом таранной кости |
2 |
2 |
4 |
Вид и методика оперативного лечения выбирались в соответствии с принципами функционально-стабильного остеосинтеза [7,14,29]. В основной группе для фиксации свободных отломков, а также дистального межберцового синдесмоза применялись биодеградируемые винты, которые применялись для межотломковой фиксации и компрессии по тем же принципам, что и металлические винты аналогичного назначения (кроме фиксации металлических пластин к кости). В контрольной группе в качестве фиксаторов использовались исключительно био-стабильные (титановые) фиксаторы (винты, пластины, анкеры), позиционные металлические винты при этом подлежали обязательному удалению через 8-10 недель. Межотломковая фиксация биодеградируемыми изделиями в качестве единственного средства остеосинтеза была проведена у 10 пациентов (16,67%), у 50 пациентов (83,33%) биодеградируемые фиксаторы использовались совместно с металлическими пластинами и винтами.
В качестве биодеградируемых фиксаторов применялись канюлированные винты диаметрами 4,0 мм, 4,5 мм, изготовленные из материала PLGA (85% полимолочная кислота, 15% по-лигликолевая кислота) производителем Bioretec (Финляндия).
Оперативная техника (методика и последовательность восстановления повреждённых структур и имплантации фиксаторов) основывалась на рекомендациях производителей фиксаторов и принципах АО. Рекомендованные производителем этапы имплантации биодеградируемых винтов в общем виде мало отличались от стандартной техники введения межотломкового винта и состояли из проведения спицы, рассверливания кости канюлированным сверлом, нарезку резьбы в канале метчиком и собственно введение винта в подготовленный канал по спице при помощи отвёртки (Рис. 1).
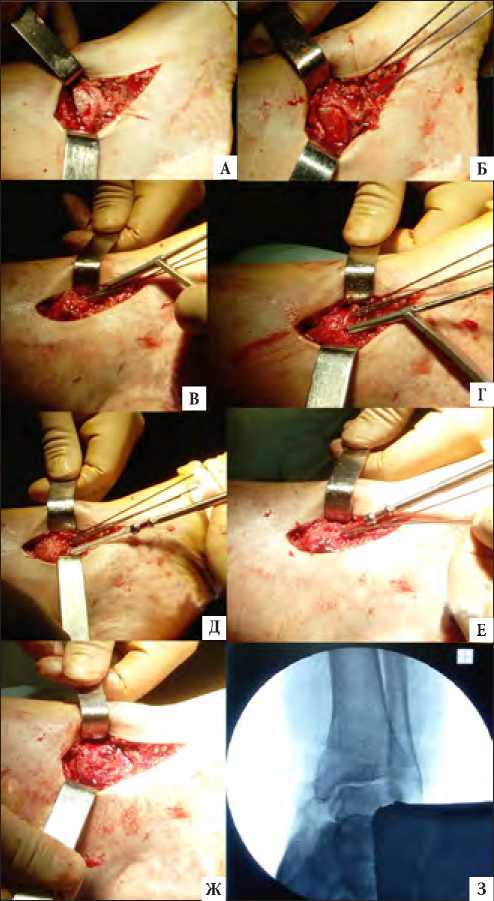
Рис. 1. Этапы остеосинтеза внутренней лодыжки. А- вид перелома, Б- репозиция, фиксация спицами, В- рассверливание канала, Г- нарезка канала метчиком, Д- установка винта с частичной нарезкой, Е- установка винта с полной нарезкой, Ж- перелом зафиксирован, З- интраоперационный рентген-контроль.
К допустимым действиям также была отнесена обрезка имплантированных фиксаторов. Описанные элементы оперативной техники подразумевали использование оригинального инструмента.
Устранение вывиха стопы (при его наличии) производилось под проводниковой анестезией в экстренном порядке при поступлении пациента. Структуры голеностопного сустава восстанавливались в следующем порядке: внутренняя лодыжка (дельтовидная связка) – наружная лодыжка (малоберцовая кость) – задний край большеберцовой кости – дистальный межберцовый синдесмоз. Расценивались как не требующие фиксации субкапитальные переломы малоберцовой кости (44-С3 по АО), переломы заднего края большеберцовой кости, занимающие не более 25% суставной поверхности, а также краевые переломы таранной кости. Кроме того, в основной группе повреждение дистального межберцового синдесмоза расценивалось как его полный разрыв и принималось решение об его оперативном восстановлении только при положительных нагрузочных тестах под рентгеноскопическим контролем в сравнении с контрлатеральной стороной после фиксации всех запланированных структур. Распределение повреждений по методу восстановления в основной и контрольной группах представлены в Таблице 2.
Таблица 2
Распределение повреждений по методу восстановления
|
Локализация повреждения |
Метод фиксации |
Основная группа |
Контрольная группа |
Всего |
|
Малоберцовая кость высокий над-синдесмозный |
Пластина |
1 |
2 |
3 |
|
Не фиксировалось |
3 |
2 |
5 |
|
|
Малоберцовая кость чрезсиндес-мозный |
Пластина |
48 |
57 |
105 |
|
Пластина + винт аугмент |
1 |
- |
1 |
|
|
Малоберцовая кость подсиндес-мозный |
Пластина |
- |
2 |
2 |
|
Винт |
3 |
1 |
4 |
|
|
Большеберцовая кость внутренняя лодыжка и метафиз |
Винт |
46 |
60 |
106 |
|
Пластина + винт |
1 |
1 |
2 |
|
|
Анкерный шов |
- |
1 |
1 |
|
|
Большеберцовая кость задний край |
Винт |
9 |
11 |
20 |
|
Не фиксировалось |
22 |
32 |
54 |
|
|
Дистальный межберцовый синдесмоз |
Эластичная фиксация FlippTack |
4 |
19 |
23 |
|
Позиционный винт |
7 |
3 |
10 |
|
|
Шов |
- |
1 |
1 |
|
|
Дельтовидная связка |
Анкерный шов |
7 |
6 |
13 |
|
Не фиксировалось |
- |
1 |
1 |
|
|
Всего |
152 |
199 |
351 |
Обследование и лечение пациентов проводились в соответствии с действующими стандартами и включали в себя клиническое обследование, лабораторные и инструментальные исследования, показанные в соответствии с характером повреждения (рентгенография, МСКТ, МРТ), обезболивание, профилактику ВТЭО, профилактику инфекционных осложнений, перевязки послеоперационных ран, лечение сопутствующей патологии при её наличии. Ранние движения в суставах повреждённой конечности после операции как правило разрешались. Внешняя иммобилизация лонгетными повязками применялась только у части пациентов с целью купирования болевого синдрома, отёка, способствования заживлению мягкотканых ран и продолжалась в основном не дольше двух-трёх недель.
После выписки из стационара пациенты наблюдались лечащими врачами до сращения перелома и восстановления функции конечности (обычно 10-12 недель после операции), тогда же оценивались непосредственные результаты лечения, в том числе с применением шкалы AOFAS. Удаление металлофиксаторов рекомендовалось в общем случае по сращению перелома через 1218 месяцев после первичной операции в случае наличия жалоб, дискомфорта, экспертных требований к состоянию здоровья, в случае локальных осложнений, а также по желанию пациента. При наличии скованности в голеностопном суставе, существенного дискомфорта, признаков импиджмент-синдрома операция по удалению фиксаторов могла дополняться артроскопической санацией сустава.
Анализ полученных статистических данных проводился с применением t-критерия Стьюдента и критерия Хи-квадрат Пирсона.
Результаты
Распределение пациентов по количеству и соотношению повреждённых компонентов голеностопного сустава, обращаемостью за удалением металлоконструкций в основной и контрольной группах представлены в таблицах 3 и 4.
Таблица 3
Распределение пациентов основной группы
|
Я я Я © И" * о я св £ |
Я м 5 * н я: >ч © Я Я м |
=я и ев © ©< у-« & § Я § ев Я m о |
« ’5 Ч я m 5®о я S Я у Я Һ ю я S | § Я 8 |
5 и: ев я Я Я М о 5 н я я и Я |
о я я S |
св |
о я |
|
1 компонент |
4 |
1 |
0 |
||||
|
+ |
2 |
0 |
0 |
||||
|
+ |
1 |
1 |
0 |
||||
|
+ |
1 |
||||||
|
2 компонента |
21 |
6 |
1 |
||||
|
+ |
+ |
16 |
5 |
1 |
|||
|
+ |
+ |
2 |
1 |
0 |
|||
|
+ |
+ |
1 |
0 |
0 |
|||
|
+ |
+ |
1 |
0 |
0 |
|||
|
+ |
+ |
1 |
0 |
0 |
|||
|
3 компонента |
35 |
10 |
2 |
||||
|
+ |
+ |
+ |
23 |
6 |
2 |
||
|
+ |
+ |
+ |
1 |
0 |
0 |
||
|
+ |
+ |
+ |
5 |
0 |
0 |
||
|
+ |
+ |
+ |
2 |
1 |
0 |
||
|
+ |
+ |
+ |
4 |
3 |
0 |
||
|
Всего |
60 |
17 |
3 |
||||
Таблица 4
Распределение пациентов контрольной группы
|
я св Я я о 8 Св |
Я я >Ч © я я Р9 |
я я я я |
я * m 5 я о я о Я я у и Һ \© Я Я | 5 Я 2 |
Я я я и я я я Я К н я я и |
о © |
я я |
я о < |
|
1 компонент |
3 |
1 |
1 |
||||
|
+ |
3 |
1 |
1 |
||||
|
2 компонента |
13 |
11 |
4 |
||||
|
+ |
+ |
9 |
7 |
2 |
|||
|
+ |
+ |
2 |
2 |
1 |
|||
|
+ |
+ |
2 |
2 |
1 |
|||
|
3 компонента |
38 |
29 |
12 |
||||
|
+ |
+ |
+ |
24 |
16 |
4 |
||
|
+ |
+ |
+ |
9 |
8 |
4 |
||
|
+ |
+ |
+ |
2 |
2 |
1 |
||
|
+ |
+ |
+ |
1 |
1 |
1 |
||
|
+ |
+ |
+ |
2 |
2 |
2 |
||
|
4 компонента |
14 |
10 |
5 |
||||
|
+ |
+ |
+ |
+ |
13 |
9 |
5 |
|
|
+ |
+ |
+ |
+ |
1 |
1 |
0 |
|
|
Всего |
68 |
51 |
22 |
||||
Ближайшие результаты
Продолжительность операции остеосинтеза в основной группе в среднем составила 98,91±38,01 мин, в контрольной группе 110,8±34,4 мин. Дооперационный койкодень соответственно 3,55±3,89 и 2,58±2,63. Общий койкодень составил 14,6±9,05 в основной и 12,49±7,31 в контрольной. По всем параметрам различия не являлись статистически значимыми (р>0,05).
В основной группе количество результатов, оцененных как хорошие и отличные составило 48 (80%), неудовлетворительный результат 1 (1,67%). Среднее значение по шкале AOFAS составило 85,05 баллов. В Контрольной группе 52 (76,47%) и 2 (2,94%) соответственно, среднее значение по AOFAS 83 балла. Различия между основной и контрольной группами также статистически значимыми не являлись (р>0,05). Распределение результатов представлено в Таблице 5.
Таблица 5
Ближайшие результаты лечения
|
Результат |
Отличный |
Хороший |
Удовлет-воритель-ный |
Неудов-летвори-тельный |
AOFAS средн. |
|
Основная группа |
12 |
36 |
11 |
1 |
85,06±10,09 |
|
Контрольная группа |
12 |
40 |
14 |
2 |
83±10,74 |
Осложнения
Основная группа. Тромбозы вен голени возникли у 9 пациентов, до операции выявлены 8, из них 2 флотирующих, из которых консервативное лечение выполнялось в 1 случае, установка кава-фильтра также в 1 случае. Фликтены в области повреждённого голеностопного сустава: 4 случая (все до операции). В послеоперационном периоде затруднённое заживление послеоперационных ран отмечено в 2 случаях, локальная инфекция (свищ) – в 1 случае, во всех этих случаях проблема локализовалась в зоне оперативного доступа, через который устанавливались металлические конструкции (пластины). В то же время признаков реакций на биодеградируемые имплантаты не было выявлено как клинически, так и рентгенологически. Несраще-ний не отмечено.
Контрольная группа. Тромбозы вен голени в 3 случаях, все выявлены до операции, 1 флоттирующий с низкой эмбологенной опасностью, проводилось консервативное лечение. Фликтены в области повреждённого голеностопного сустава: 8 случаев (все до операции). В послеоперационном периоде затруднённое заживление послеоперационных ран отмечено в 2 случаях, локальная инфекция (свищ) – в 1 случае. Несращений также не наблюдалось.
Отдалённые результаты
Пациенты как правило восстанавливали свою активность и качество жизни. В отдалённом периоде как в основной, так и в контрольной группах отмечено по два случая раннего посттравматического остеоартроза II-III стадии. Признаков хронической инфекции и реакций на имплантаты (как биостабиль-ные, так и биодеградируемые) также не отмечалось.
За удалением имплантатов обратилось 17 пациентов из основной группы (28,33%) и 51 пациент из контрольной группы (75%), что признано статистически значимым (р<0,001). Средний срок после первичной операции, на котором пациенты обращались за удалением фиксаторов для основной группы составил 16,35±7,89 месяцев, для контрольной группы 15,16±6,41 месяцев, при этом как средние значения сроков, так и их дисперсии различались статистически не значимо.
Средняя продолжительность операции по удалению фиксаторов в основной группе составила 50,88±26,75 мин, в контрольной 91,08±44,1 мин, что являлось существенным (p<0,001). При исключении из рассмотрения операций с артроскопическим этапом значения составили соответственно 46,07±25,37 и 62,76±24,45 минут и различались также статистически значимо (p<0,05). При этом в случае удаления фиксаторов после применения биодеградируемых материалов не возникало необходимо- сти во вмешательстве в зоне их установки и интраоперационном рентгеновском контроле. Средний койкодень составил 6,18±5,36 в основной и 4,69±3,09 в контрольной группах и различался статистически не значимо (p>0,05).
В 3 случаях основной группы и 22 случаях контрольной при удалении имплантатов выполнялась артроскопическая санация голеностопного сустава в ходе которой в основном выявлялись признаки мягкотканого (реже костного) импиджмента передних отделов сустава, хондромаляция суставных поверхностей большеберцовой и таранной костей I-III ст.
Послеоперационных осложнений после удаления фиксаторов не отмечалось, все пациенты отметили субъективное улучшение.
Обсуждение результатов
Существенных различий в продолжительности стационарного лечения, исходах и осложнениях в основной и контрольной группах не выявлено. В целом результаты лечения соответствуют опубликованным ранее данным зарубежных и отечественных исследователей [1,2,3,4,8,15,26,30,31]. Трудоёмкость применения биодеградируемых фиксаторов, несмотря на некоторые технические особенности и сложности их использования, отмечаемые некоторыми авторами, не превышает использования традиционных металлических фиксаторов, о чём свидетельствуют несущественные различия в продолжительности операций остеосинтеза [1,15,17,26,31].
Обращает на себя внимание значительное снижение обращаемости за удалением фиксаторов после применения биодеградируемых изделий, в том числе в комплексе с металлических фиксаторов (в частности пластин для наружной лодыжки), что может говорить об относительно более высокой удовлетворённости пациентов первичным лечением в таких случаях. Достоверно снижаются и время операции по удалению фиксаторов (до ¼ продолжительности или 16 минут), уровень хирургической агрессии и лучевой нагрузки при использовании биодеградируемых винтов совместно с металлическими конструкциями.
Отмечена существенная взаимосвязь между применением для фиксации отломков внутренней лодыжки металлических винтов и обращаемостью за удалением металлоконструкций, которая была в таком случае выше при: сравнении основной и контрольных групп в целом, только клинических ситуаций, включающих перелом внутренней лодыжки, а также массива пациентов обеих групп по признаку наличия или отсутствия металлических винтов во внутренней лодыжке (p<0,001 во всех вариатах). Это подтверждает данные некоторых авторов о том, что ведущим источником дискомфорта в зоне голеностопного сустава являются головки винтов в проекции внутренней лодыжки [30,31].
Не было выявлено существенной связи между клиническим результатом, обращаемостью за удалением и методом фиксации при повреждениях ДМБС (за исключением металлического позиционного винта, подлежавшего удалению в обязательном порядке), в частности методикой эластичной фиксации нитью и мини-пластиной и биодеградируемым позиционным винтом. Также не было отмечено статистически значимых различий в ча- стоте обращений за удалением фиксаторов у пациентов с фиксированным тем или иным методом синдесмозом и у пациентов, которым таковой манипуляции не проводилось (р=0,589), что не позволяет сделать вывод аналогичный полученному выше относительно переломов внутренней лодыжки. Отчасти это объяснимо как относительно большей физиологичностью данных методик по сравнению с жёсткой фиксацией синдесмоза металлическим позиционным винтом, так и приверженностью авторами менее «агрессивной» тактики в отношении восстановления ДМБС, к которой также склоняются в последнее время зарубежные и отечественные исследователи [1,2,5,32].
Также не отмечено таких часто описываемых различными авторами явлений, связанных с биодеградируемыми фиксаторами, как местные (ранние и отсроченные) реакции мягких тканей, несращения, потеря первичной репозиции, остеолизис и/или кистовидная перестройка костной ткани в месте установки фиксаторов [3,15,21,24,25,26,31,33]. Полагаем, что отсутствие вторичных смещений отломков было обусловлено в немалой степени нашей приверженностью к фиксации малоберцовой кости в соответствии с принципами АО, как наиболее нагружаемой структуры сустава, с помощью металлических пластин (LCP) во всех случаях чрез- и надсиндесмозных переломов, в качестве гарантированного метода стабильной фиксации [8,15,30] (Рис. 2), целесообразность разработки и внедрения в практику биодеградируемых пластин для данной локализации является открытым вопросом.
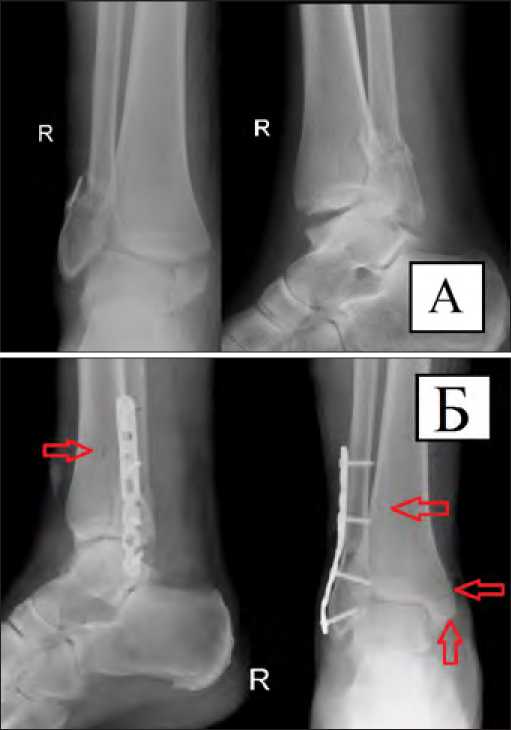
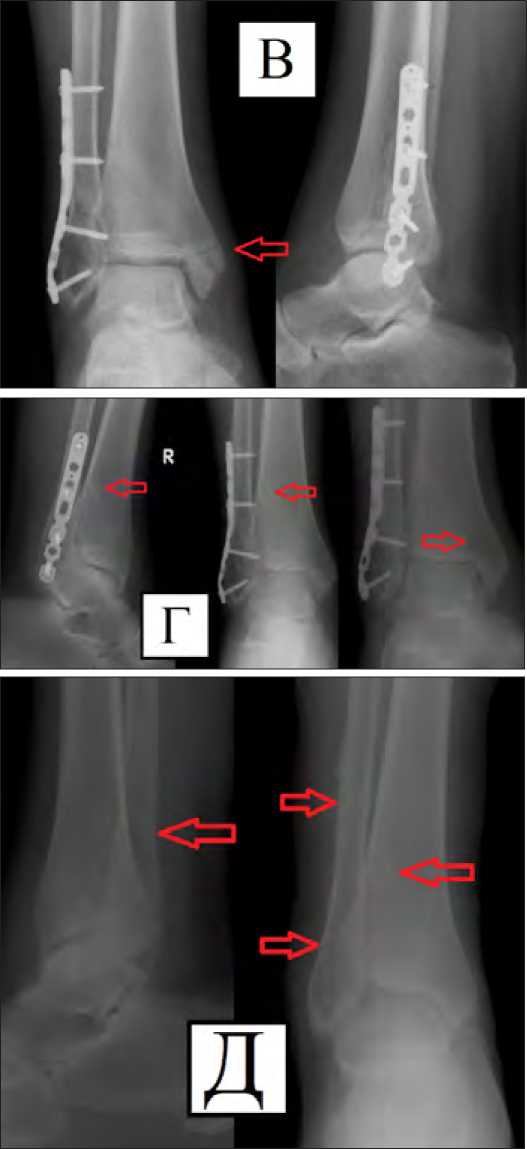
Рис. 2. Пациент П. 36 лет. Закрытый оскольчатый чрезсиндесмозный перелом наружной лодыжки, внутренней лодыжки правой голени со смещением отломков. А- первичные рентгенограммы, Б- послеоперационный рентгеновский контроль, стояние отломков удовлетворительное, прослеживаются линии переломов и каналы от биодеградируемых винтом, В- рентгеновский контроль через 4 недели, стояние отломков прежнее, линии переломов прослеживаются, Г- рентгенограммы через 12 месяцев, перелом сросся в положении исходной фиксации отломков, каналы биодеградируемых винтов частично прослеживаются, Д- рентгенограммы после удаления пластины (16 месяцев), частично прослеживаются каналы от биодеградируемых винтов, для сравнения выделены каналы удалённых фиксаторов.
Сопоставление артроскопической картины в основной и контрольной группах не выглядит целесообразным из-за малой численности наблюдений в основной группе и статистической незначимости различия частоты выполнения артроскопического этапа в группах (р=0,111).
Вывод
Применение биодеградируемых фиксаторов современных поколений может широко осуществляться в составе комплексного оперативного лечения переломов области голеностопного сустава для фиксации свободных отломков внутренней лодыжки, заднего края большеберцовой кости, подсиндесмозного перелома наружной лодыжки и для фиксации дистального межберцового синдесмоза. При этом комбинированное применение традиционных металлоконструкций с биодеградируемыми фиксаторами возможно и целесообразно, так как снижает обращаемость пациентов за удалением фиксаторов в отдалённом периоде, а также продолжительность операции по их удалению, уровень хирургической агрессии и интраоперационную лучевую нагрузку, а при знании и соблюдении особенностей хирургической техники – не увеличивает продолжительность первичной операции.
Список литературы Применение биодеградируемых фиксаторов в лечении переломов области голеностопного сустава (сравнительное исследование)
- Ahmad J., Raikin S.M., Pour A.E., Haytmanek C. Bioabsorbable screw fixation of the syndesmosis in unstable ankle injuries. Foot and Ankle International, 2009, Vol. 30(2), pp. 99-105 DOI: 10.3113/FAI.2009.0099
- Головаха М.Л., Кожемяка M.A., Масленников С.О. Оценка результатов хирургического лечения переломов лодыжек, ослож-нённых повреждением межберцового синдесмоза//Запорожский медицинский журнал. 2016. №6(99). С.72-76. 1210.2016.6.85529 DOI: 10.14739/2310-
- Кавалерский Г.М., Петров Н.В., Карев А.С., Бровкин С.В., Калаш-ник А.Д., Таджиев Д.Д. Анализ ближайших результатов различных методов лечения переломов лодыжек//Московский хирургический журнал. 2015. №1(41). С.15-18.
- Солод Э.И., Лазарев А.Ф., Ермолаев Е.Г. Возможности реабилитации голеностопного сустава после остеосинтеза переломов лодыжек.//Вестник восстановительной медицины. 2015. №3. С. 44-47.
- Citak M, Backhaus M, Muhr G, Kälicke T. Distal tibial fracture post syndesmotic screw removal: an adverse complication. Archives of Orthopaedic and Trauma Surgery, 2011, Vol. 131(10), pp.1405-1408 DOI: 10.1007/s00402-011-1314-5
- Thur C.K., Edgren G., Jansson K-A., Wretenberg P. epidemiology of adult ankle fractures in Sweden between 1987 and 2004. Acta Orthopae-dica. 2012. 83(3). P.276-281 DOI: 10.3109/17453674.2012.672091
- Хоминец В.В., Михайлов С.В., Шаповалов В.М. Переломы дистального отдела костей голени (механизм, диагностика, принципы консервативного и оперативного лечения). 2-е издание. СПб.: Синтез-бук. 2016. С.66-68, 75-96.
- Самодай В.Г., Рыльков М.И., Брехов В.Л., Гайдуков В.Е., Федорищев А.П. Ошибки и осложнения при лечении переломов лодыжек//Вестник экспериментальной и клинической хирургии. 2009. Т.2., №2. С.173-175.
- Загородний Н.В., Волна А.А., Панин М.А. Удаление имплантатов.//Вестник РУДН, серия Медицина. 2010. №4. С.44-51
- Böstman O.M. Metallic or absorbable fracture fixation devices. A cost minimization analysis. Clinical Orthopaedics and Related Research, 1996, Vol. 329, pp. 233-239
- Böstman O. economic considerations on avoiding implant removals af-ter fracture fixation by using absorbable devices. Scandinavian Journal of Social Medicine, 1994, Vol. 22(1), pp. 41-45
- Reith G., Schmitz-Greven V., Hensel K.O., Schneider M.M., Tin-schmann T., Bouillon B., Probst C. Metal implant removal: benefits and drawbacks-a patient survey. BMC Surgery, 2015, Vol. 15(96), pp.1-8 DOI: 10.1186/s12893-015-0081-6
- Busam M.L., Esther R.J., Obremskey W.T. Hardware removal: indications and expectations. The Journal of the American Academy of Ortho-paedic Surgeons, 2006, Vol. 14(2), pp.113-20
- Wagner M. General principles for the clinical use of the LCP. Injury, 2003, Vol. 34, pp. B31-42
- Gaiarsa G.P., Dos Reis P.R., Mattar R. Jr., Silva Jdos. S., Fernandez T.D. Comparative study between osteosynthesis in conventional and bioabsorbable implants in ankle fractures. Acta Ortopedica Brasileria, 2015, Vol. 23(5), pp. 263-267 DOI: 10.1590/1413-785220152305121124
- Zhang J., Ebraheim N., Lausé G.E. A comparison of absorbable screws and metallic plates in treating calcaneal fractures: a prospective randomized trial. Journal of Trauma Acute Care Surgery, 2012, Vol. 72 (2), pp. e106-10
- Podeszwa D.A., Wilson P.L., Holland A.R., Copley L.A. Comparison of bioabsorbable versus metallic implant fixation for physeal and epiphy-seal fractures of the distal tibia. Journal of Pediatric Orthopaedia, 2008, Vol. 28 (8), pp. 859-63 DOI: 10.1097/BPO.0b013e31818e19d7
- Zamora R., Jackson A., Seligson D. Correct techniques for the use of bioabsorbable implants in orthopaedic trauma. Current Orthopaedic Practice, 2016, Vol. 27(4), pp. 469-473 DOI: 10.1097/BCO.0000000000000378
- Eglin D., Alini M. Degradable polymeric materials for osteosynthesis: tutorial. European Cells and Materials, 2008, Vol. 16, pp. 80-91 DOI: 10.22203/eCM.v016a09
- Waris E., Ninkovic M., Harpf C., Ninkovic M., Ashammakhi N. Self-reinforced bioabsorbable miniplates for skeletal fixation in complex hand injury: three case reports. The Journal of Hand Surgery, 2004, Vol. 29(3), pp.452-457
- Böstman O., Laitinen O.M., Tynninen O. Tissue restoration after re-sorption of polyglycolide and poly-laevo-lactic acid screws. Journal of Bone and Joint Surgery Br, 2005, Vol. 87, pp.1575-1580 DOI: 10.1302/0301-620X.87B11.16520
- Хонинов Б.В., Сергунин О.Н., Скороглядов П.А. Возможности применения биодеградируемых материалов в травматологии и ортопедии (обзор литературы)//Вестник Российского государственного медицинского университета. 2014. №1. С. 20-24.
- Rokkanen P.U., Böstman O., Hirvensalo E. Bioabsorbable fixation in traumatology and orthopaedics. (BFTO). Helsinki. 1997. 170 p
- Raikin S.M., Ching A.C. Bioabsorbable fixation in foot and ankle. Foot Ankle Clin, 2005, Vol. 10 (4), pp. 667-684 DOI: 10.1016/j.fcl.2005.06.008
- Joukainen A., Partio E.K., Waris P. Bioabsorbable screw fixation for the treatment of ankle fractures. Journal of Orthopaedic Science, 2007, Vol. 12(1), pp. 28-34 DOI: 10.3113/FAI.2009.0099
- Noh J.H., Roh Y.H., Yang B.G. Outcomes of operative treatment of unstable ankle fractures: a comparison of metallic and biodegradable implants. J Bone Joint Surgery Am, 2012, Vol. 94 (22), pp.166-174 DOI: 10.2106/JBJS.K.01221
- Maurus P.B., Kaeding C.C. Bioabsorbable implant material review. Operative Techniques in Sports Medicine, 2004, Vol. 12(3), pp. 158-160 DOI: 10.1053/j.otsm.2004.07.015
- Nielson D.L., Young N.J., Zelen C.M. Absorbable fixation in forefoot surgery: a viable alternative to metallic hardware. Clinics in podiat-ric medicine and surgery, 2013, Vol. 30(3), pp. 283-293. doi: 10.1016/j.cpm.2013.04.001
- Рюди Т., Бакли Р., Моран К. AO-Принципы лечения переломов (в двух томах). Русскоязычное второе дополненное и переработанное издание. Перевод с английского. Берлин.: Васса-Медиа. 2013. Том 1. С.1-8, 32-46, 212-226.
- Barnes H., Cannada L.K., Watson J.T. A clinical evaluation of alternative fixation techniques for medial malleoulus fractures. Injury, 2014, Vol. 45(9), pp.1365-1367 DOI: 10.1016/j.injury.2014.05.031
- Bucholz R.W., Henry S., Henley M.B. Fixation with bioabsorbable screws for the treatment of fractures of the ankle. The Journal of Bone and Joint Surgery. American Volume, 1994, Vol. 76(3), pp. 319-24
- Cherney S.M., Haynes J.A., Spraggs-Hughes A.G., McAndrew C.M., Ricci W.M., Gardner M.J. In Vivo Syndesmotic Overcompression Af-ter Fixation of Ankle Fractures with a Syndesmotic Injury. Journal of orthopaedic trauma, 2015, Vol. 29(9), pp. 414-419. doi: 10.1097/BOT.0000000000000356
- Böstman O.M. Osteolytic changes accompanying degradation of absorbable fracture fixation implants. The Journal of Bone and Joint Surgery. British Volume, 1991, Vol. 73(4), pp. 679-682


