Применение эндоваскулярных и гибридных методик хирургического лечения травматических огнестрельных артерио-венозных фистул конечностей
Автор: Петров К.Ю., Замский К.С., Гайдуков А.В., Печерская М.С., Кранин Д.Л., Заславская М.А., Головушкина Г.В.
Журнал: Вестник Национального медико-хирургического центра им. Н.И. Пирогова @vestnik-pirogov-center
Рубрика: Клинические наблюдения
Статья в выпуске: 2 т.19, 2024 года.
Бесплатный доступ
В настоящее время отмечается рост количества пострадавших с повреждением магистральных артерий, обусловленный эскалацией вооруженных конфликтов. Частота сосудистых травм варьирует от 2–3% в мирное время и возрастает в военное до 6–17%. От 48,9 до 68,7% всех ранений сосудов исходом является формирование травматических артерио-венозных фистул (АВФ) и ложных аневризм. Описаны клинические наблюдения успешного лечения травматических (огнестрельных) артериовенозных фистул конечностей с применением эндоваскулярных и гибридных методик.
Артерио-венозная фистула, травматическая АВФ, ложная аневризма, повреждение магистральных сосудов, гибридная хирургия, эндоваскулярная хирургия
Короткий адрес: https://sciup.org/140307051
IDR: 140307051 | DOI: 10.25881/20728255_2024_19_2_148
Application of endovascular and hybrid techniques of surgical treatment of traumatic gunshot arteriovenous fistulas of the extremities
There is an increase in the number of victims with damage of the main arteries due to the escalation of armed conflicts. The frequency of vascular injuries varies from 2–3% in peacetime and increases in war up to 6–17%. The outcome of all cases of vascular injuries in 48.9% to 68.7% is the formation of traumatic arteriovenous fistulas (AVF) and false aneurysms. This article describes clinical cases of successful treatment of traumatic (gunshot) arteriovenous fistulas of the extremities using endovascular technologies and hybrid techniques.
Текст научной статьи Применение эндоваскулярных и гибридных методик хирургического лечения травматических огнестрельных артерио-венозных фистул конечностей
В последнее десятилетие в клиническую практику все чаще внедряются ми-ниинвазивные методы диагностики и лечения, а также новые концепции оказания помощи, что, несомненно, находит отражение и в хирургии повреждений. Произошли существенные изменения, заключающиеся в уменьшении необходимости выполнения многих травматичных вмешательств и процедур, что позволяет сократить период восстановления и снизить вероятность возникновения осложнений. За последние годы существенно увеличилась доля эндоваскулярных вмешательств в диагностике и лечении тяжелой травмы [1–4].
В настоящий момент эндоваскулярные технологии уверенно занимают свое место в хирургическом лечении огнестрельных поражений сосудов. Внутрисосудистые вмешательства, еще недавно выполняемые только в плановой хирургии, все чаще применяют для оказания помощи раненым и пострадавшим [5].
В настоящее время отмечается увеличение количества пострадавших с повреждением магистральных сосудов в связи с эскалацией вооруженных конфликтов, разнообразием типов используемого во- оружения, видов боеприпасов. Повышение частоты верификации данного типа повреждения магистральных сосудов возможно связать с развитием новых визуализирующих технологий в медицине, увеличивающих возможности диагностики.
Частота сосудистых травм варьирует от 2–3% в мирное время и возрастает до 6–17% в военное время [6-8].
Ранение магистральных артерий — тяжелая травма для организма, приводящая, зачастую, к высокой летальности. Такой тип повреждений сопровождается местными и общими осложнениями в 15,4–48,4% наблюдений [9–12].
К причинам развития травматических осложнений можно отнести неполную обработку ран без ревизии сосудов (33,9%), диагностические ошибки, связанные с особенностями закрытых повреждений сосудов (31,6%), наличие тяжелых сочетанных и комбинированных травм (22,7%), неправильно выбранную хирургическую тактику на начальных этапах оказания хирургической помощи (22,7%).
Появление в арсенале хирургов рентгенэндоваскулярных вмешательств, способствовавших «эндоваскулярной революции» наших дней, привело к пере- осмыслению некоторых подходов в хирургии повреждений.
По данным Национального регистра травм США (NTDB) отмечен 30-кратный рост числа выполненных эндоваскулярных вмешательств за период с 2002 (0,3%) по 2010 гг. (9,0%) [1], а по данным Сосудистого регистра PROOVIT — в 40% случаев кровотечений, вызванных закрытыми травмами, в травмоцен-трах США применяют какой-либо рент-генэндоваскулярный метод хирургии [3].
В ходе анализа структуры ранений у пострадавших при выполнении задач СВО на территориях ДНР и ЛНР, а так же, характера ранящих снарядов, вида повреждений у раненых, поступающих на этап квалифицированной и специализированной медицинской помощи сделан вывод о росте частоты повреждения магистральных сосудов, что можно связать с применением новых типов вооружения, других видов боеприпасов и снарядов, обладающих большей кинетической энергией, чем использовались ранее, а так же изменением характера ведения боевых действий. В настоящее время активно и масштабно используются артиллерийские боеприпасы, в том числе, к сожале-

Петров К.Ю., Замский К.С., Гайдуков А.В. и др.
ПРИМЕНЕНИЕ ЭНДОВАСКУЛЯРНЫХ И ГИБРИДНЫХ МЕТОДИК ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ТРАВМАТИЧЕСКИХ ОГНЕСТРЕЛЬНЫХ АРТЕРИО-ВЕНОЗНЫХ ФИСТУЛ КОНЕЧНОСТЕЙ нию, и кассетные, отмечено частое применение ракетных ударов, повсеместное использование ударных БПЛА.
Современные огнестрельные ранения конечностей, как правило, сложные — с обширным разрушением тканей, повреждением артерий и одновременным повреждением нервов (47,7%), вен (50,3%) и костей (55,0%) [1–2].
В структуре сосудистых повреждений конечностей чаще повреждаются нижние конечности, что значимо более выражено у раненых в ходе военных конфликтов и связано с частым минно-взрывным характером повреждений. Две трети артериальных повреждений верхних конечностей приходится на дистальные сегменты (лучевая и локтевая артерии), и одна треть — на проксимальные (в основном — подмышечная и плечевая артерии) [13].
Наиболее частой локализацией травматических артерио-венозных фистул (АВФ) являются нижние конечности — почти 50% случаев, из них повреждения бедренных кровеносных сосудов с формированием АВФ выявляются в 17%.
Особенности строения и клинических проявлений травматических АВФ определяют то, что, как правило, они диагностируются не сразу, а спустя некоторое время после получения травмы. Ошибки в диагностике достигают 30%, а неудовлетворительные результаты оперативного лечения встречаются с частотой от 30 до 70% наблюдений.
Крупные АВФ могут вызвать гемодинамические сдвиги из-за шунтирующего перетока крови из артериального сосуда (с высоким сопротивлением) в венозный сосуд (с более низким сопротивлением) (Рис. 1). При хронической АВФ увеличение гемодинамического напряжения сдвига приводит к ослаблению артериальной стенки, сопровождающемуся кальцификацией и отложением липидов в притоковой артерии. Эти структурные изменения приводят к удлинению, извитости и, в конечном счете, расширению и формированию аневризмы в месте фистулы. Соседняя вена также расширяется и становится извилистой и утолщенной («артериализированной») с пульсирующим потоком. Структурные изменения в артерии и вене становятся очевидными примерно через 2 месяца и стабилизируются к 15 месяцам [14; 15].
Разнообразие вариантов локализации и морфологии травматических АВФ диктует необходимость поиска оптимальных способов коррекции гемодинамических расстройств.
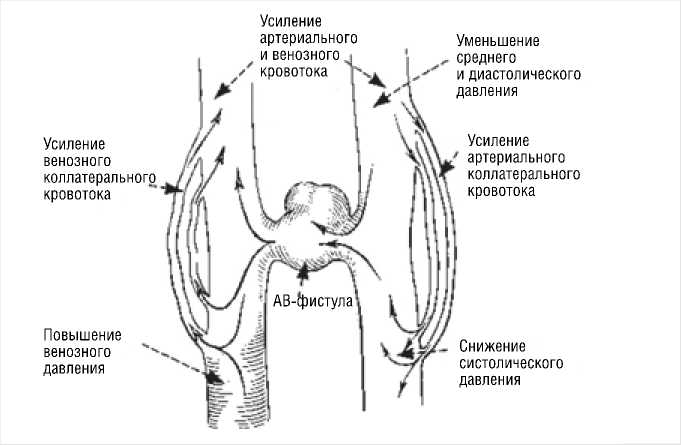
Рис. 1. Анатомические и гемодинамические изменения при травматической АВФ.
Табл. 1.
|
Вид травматической АВФ |
Изолированная травматическая АВФ |
Травматическая АВФ с ложной аневризмой артерии в зоне дефекта |
|
n — 37 (100%) |
n — 32 (100%) |
Локализация травматической АВФ
|
Верхние конечности |
5 (14%) |
4 (13%) |
|
Нижние конечности |
32 (86%) |
28 (87%) |
Вид оперативного вмешательства
|
Открытое вмешательство |
29 (78%) |
17 (53%) |
|
Эндоваскулярное вмешательство |
7 (19%) |
12 (38%) |
|
Гибридное вмешательство |
1 (3%) |
3 (9%) |
Цель исследования
Продемонстрировать результаты применения эндоваскулярных и гибридных методик в лечении пациентов с верифицированными травматическими (огнестрельными) АВФ конечностей.
Материалы и методы
За период с февраля 2022 по ноябрь 2023 гг. включительно в Центре сердечно-сосудистой хирургии ФГБУ «ГВКГ им. Н.Н. Бурденко» прошли лечение 69 пациентов, получившие ранения магистральных сосудов конечностей, осложнившиеся формированием АВФ (Схема 1). Изолированных травматических АВФ конечностей было выявлено 37 случаев, травматических АВФ с ложной аневризмой — 32 случая. В 19 случаях хирургическое лечение было выполнено с использованием эндоваскулярных методик (эмболизаций артерио-венозных фистул — 18, имплантация стент-графта — 1 случай), в 4-х случаях применялся гибридных подход к лечению (эмболиза- ция афферентной ветви травматической АВФ с последующим открытым этапом — вскрытие и резекция ложной аневризмы — 3 случая; имплантация стент-графта в травматическую АВФ подколенной артерии в зоне ранения с выраженными продолжающимися некротическими изменениями окружающих тканей — 1) (Табл. 1).
Приводим 3 клинических наблюдения хирургического лечения огнестрельных повреждений артерий/вен конечностей (сформировались травматические АВФ) с применением эндоваскулярных и гибридных методов лечения.
Все пациенты — лица мужского пола, участвовавшие в боевых действиях в анамнезе, получившие огнестрельное (осколочное/пулевое) ранение конечности с повреждением сосудов и последующим формированием АВФ с/без наличием ложной аневризмы.
Эмболизация является основным способом эндоваскулярного гемостаза. Появившись одним из первых в хирур-

Петров К.Ю., Замский К.С., Гайдуков А.В. и др.
ПРИМЕНЕНИЕ ЭНДОВАСКУЛЯРНЫХ И ГИБРИДНЫХ МЕТОДИК ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ТРАВМАТИЧЕСКИХ ОГНЕСТРЕЛЬНЫХ АРТЕРИО-ВЕНОЗНЫХ ФИСТУЛ КОНЕЧНОСТЕЙ
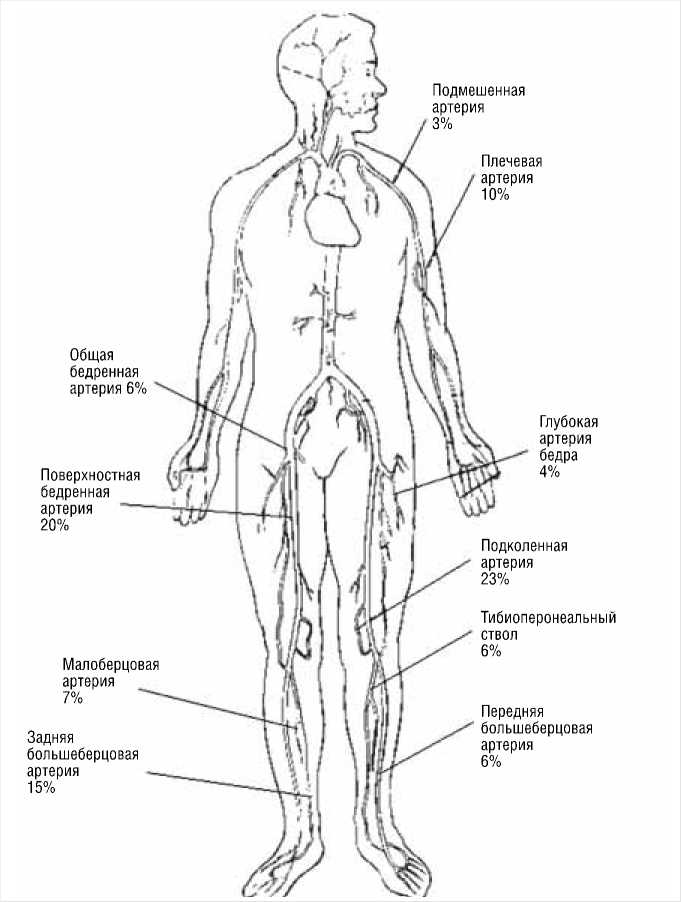
Схема 1. Распределение травматических АВФ по локализации (n — 69 случаев, 100%).
гии повреждений с сообщения M.N. Ma-rgolies и соавт., этот метод в настоящее время получил наиболее широкое применение в остановке кровотечения из второстепенных сосудов [16].
Клиническое наблюдение 1.
Пациент Б, 32 года. Получил огнестрельное осколочное ранение левого бедра с повреждением ГАБ и формированием травматической АВФ. На этапах эвакуации была оказана помощь, кровотечение было остановлено тугой тампонадой раны. В сопроводительной медицинской документации данный факт был отражен, при поступлении пациенту была выполнена прямая селективная рентген-контрастная ангиография. Учитывая выраженные повреждения мягких тканей и нервов конечности, и ввиду данного факта сохранение исключительно опорной функции конечности, принято решение о выполнении эндоваскулярного хирургического лечения в виде имплантации стент-графта в зону дефекта ГБА с целью разобщения АВФ (Рис. 2).
Клиническое наблюдение 2.
Пациент Н., 47 лет. Получил множественное огнестрельное осколочное ранение левой голени с повреждением артерий и вен, формированием ложной аневризмы и травматической АВФ из бассейна ЗББА и МБА. Выполнено гибридное вмешательство:
– 1 этап — эмболизация спиралями
МБА;
– 2 этап — резекция ложной аневризмы ЗББА, учитывая компенсированную ишемию левой нижней конечности — лигирование ЗББА в зоне АВФ (Рис. 3).
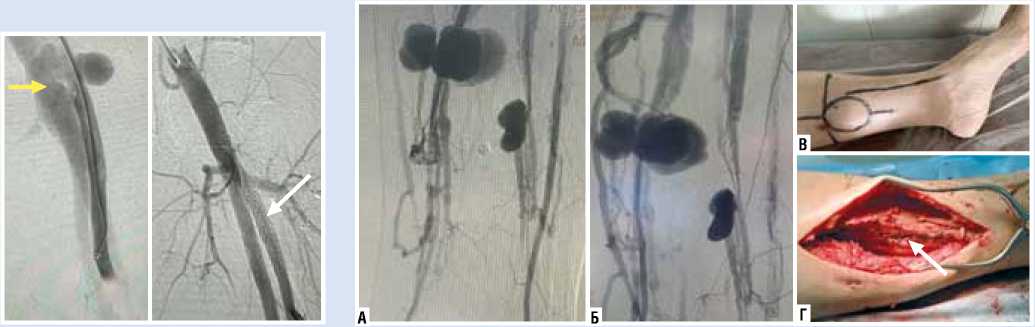
Рис. 2. Имплантация стент-графта в зону дефекта ГБА (желтой стрелкой обозначена зона травматической АВФ; белой стрелкой обозначен имплантированный стент-графт).
Рис. 3. Этапы гибридного вмешательства: А — селективная ангиография артерий левой голени; Б — эмболизация спиралями МБА (белой стрелкой обозначена спираль — зона эмболизации); В — предоперационная разметка, выполненная под УЗ-контролем; Г — лигирование ЗББА в зоне АВФ (белой стрелкой обозначена зона лигирования ЗББА).
Петров К.Ю., Замский К.С., Гайдуков А.В. и др.
ПРИМЕНЕНИЕ ЭНДОВАСКУЛЯРНЫХ И ГИБРИДНЫХ МЕТОДИК ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ТРАВМАТИЧЕСКИХ ОГНЕСТРЕЛЬНЫХ АРТЕРИО-ВЕНОЗНЫХ ФИСТУЛ КОНЕЧНОСТЕЙ
Клиническое наблюдение 3.
Пациент Е, 32 года. Получил огнестрельное осколочное ранение правой нижней конечности с повреждением подколенной артерии, формированием ложной аневризмы и травматической АВФ правой подколенной артерии. Учитывая выраженные продолженные некрозы мягких тканей правой голени, выполнить реконструктивное ангиохирургическое вмешательство — разобщение АВФ, резекцию подколенной артерии с протезированием аутовеной в условиях выраженного инфекционного процесса было нецелесообразно в виду высокого риска аррозивно-го кровотечения из аутовенозного протеза и зоны анастомозов. Имплантация же стент-графта в зону травматической АВФ с целью разобщения была сопряжена с высоким риском инфицирования синтетической ткани стент-графта. Было принято решение о выполнении хирур- гического лечения в формате «damage control» — имлантация стент-графта из аутовены (баллон-расширяемый стент с «надетой» на него аутовеной) — off-label (Патент на изобретение RU 2666514 С1, 07.09.2018 г. — Гайдуков А.В., Иванов А.В., Крашонкин А.А. — Способ эндоваскулярной имплантации аутовенозного трансплантата).
В нашем Центре мы очень избирательно подходим к лечению травматических АВФ при помощи имплантации стент-графта в зону дефекта артерии. При выполнении открытых вмешательств по поводу травматических АВФ нами была проведена гистологическая оценка сегментов артерий и вен из зоны АВФ (подвергшихся воздействию высокоэнергетического ранящего снаряда). Было выполнено окрашивание гематоксилином Карацци в комбинации с эозином на водной основе, микроскопия препаратов (Рис. 6, 7).
Стенка артерии в зоне дефекта претерпевает выраженную морфологическую деградацию с нарушением структуры слоев и, как следствие, каркасности. Именно в данную зону предполагается имплантировать стент-графт для разобщения фистулы. Контингент, получивший ранения с формированием травматических АВФ конечностей, представлен в основном молодыми мужчинами. Имплантируя стент-графт в сосуды конечностей, мы подвергаем пациентов необходимости постоянной терапии антиагрегантами в послеоперационном периоде. Зоны возможного использования стент-графтов ограничены — имплантация в кинетически мобильные зоны нежелательна, имплантация в морфологически измененную (зона разволокненной, деградировавшей стенки артерии) представляется нам прогностически неблагоприятной.
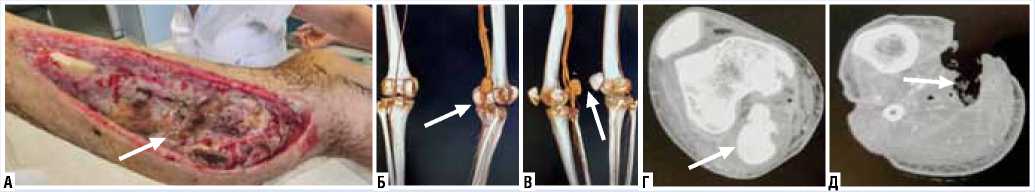
Рис. 4. Травматическая АВФ голени: А — продолжающийся гнойно-некротический процесс раны голени; Б, В — 3D-реконструкция КТ с контрастированием бедренно-подколенного сегмента (белой стрелкой указана зона АВФ); Г — КТ с контрастированием (белой стрелкой обозначена зона АВФ); Д — КТ с контрастированием (белой стрелкой обозначено распространение гнойно-некротического процесса).
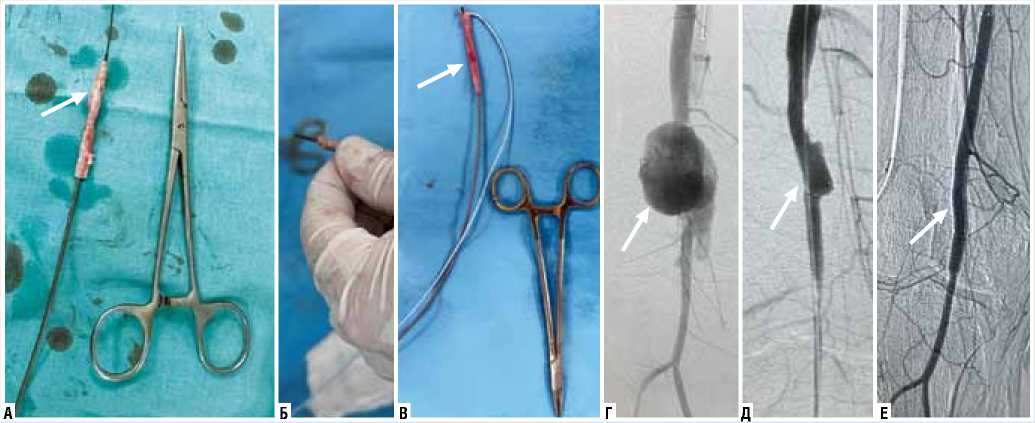
Рис. 5. Имлантация стент-графта из аутовены: А — аутовена “надета” на стент (белой стрелкой обозначена аутовена на стенте); Б — фиксация аутовены на стенте петлей Goose Neck; В — аутовена, зафиксированная на стенте петлей Goose Neck; Г — селективная рентгенконтрастная ангиография (белой стрелкой обозначена зона АВФ); Д — имплантации стент-графта с аутовеной в зону АВФ (белой стрелкой обозначена зона имплантации стент-графта с аутовеной — ликвидирован сброс в венозную систему); 6 — контрольная селективная ангиография через 30 суток (белой стрелкой обозначена зона имплантации стент-графта с аутовеной — стент-графт проходим, сброса нет).

Петров К.Ю., Замский К.С., Гайдуков А.В. и др.
ПРИМЕНЕНИЕ ЭНДОВАСКУЛЯРНЫХ И ГИБРИДНЫХ МЕТОДИК ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ТРАВМАТИЧЕСКИХ ОГНЕСТРЕЛЬНЫХ АРТЕРИО-ВЕНОЗНЫХ ФИСТУЛ КОНЕЧНОСТЕЙ
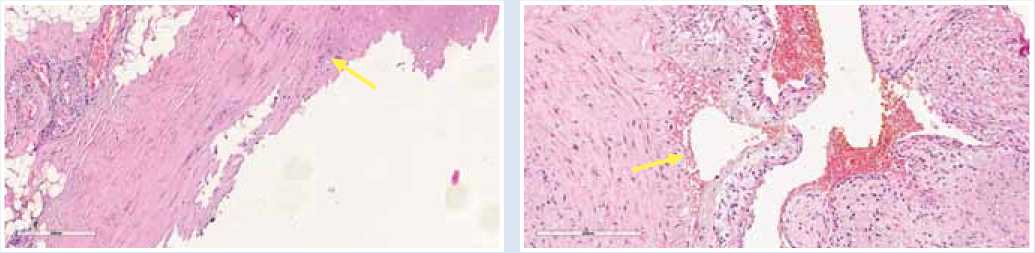
Рис. 6. Фибриноидный некроз интимы и медии стенки артерии (ув. х 20).
Рис. 7. Отслоение интимы от срединной оболочки с кровоизлиянием (ув. х 20).
Обсуждение
Повреждения сосудов конечностей составляют большую часть от всех травм сосудов, а по некоторым источникам — до 80% и даже более. Миниинвазивные методики лечения в хирургии повреждений сосудов позволяют минимизировать хирургическую интервенцию и добиться надежного результата лечения.
Мы применяли изолированно эмболизацию в тех случаях, когда повреждены одна или же две артерии голени (множественные огнестрельные осколочные ранения голени с повреждением артерий, формированием травматической АВФ и ложной аневризмы). При помощи эмболизации удается добиться надежного «выключения» из кровотока АВФ, при этом не декомпенсировав ишемию конечности. При выполнении подобного вмешательства открытым способом травма голени была бы несопостовимо больше.
Использование гибридной техники целесообразно при сочетании травматической АВФ с ложной аневризмой размером более 3-х см в диаметре с компрессией нервных стволов, либо оказывающей выраженную компрессию мышечных футляров, вызывающей дискомфорт при физической нагрузке. Гибридный подход к лечению позволил минимизировать кровопотерю, эмболизировав афферентную артерию, прекратив тем самым антеградный артериальный кровоток в полость травматической аневризмы, «исключив» травматическую АВФ из кровотока. Вторым этапом хирургического лечения выполнялась резекция ложной аневризмы, удаление тромботических масс. Отсутствие необходимости выполнения широкого доступа с мобилизацией афферентной артерии позволило минимизировать кровопотерю, уменьшить время и травматичность вмешательства.
В первом клиническом наблюдении описана имплантация стент-графта в зону повреждения ГАБ — необходимость и обоснованность показаний к хирурги- ческому лечению не вызывает сомнений, но при выполнении вмешательства открытой методикой потребовалась бы довольно большая интервенция (с возможной массивной кровопотерей) при выделении из рубцовых тканей бедренных артерий до ветвей ГАБ второго порядка. Эндоваскулярная имплантация стент-графта позволила решить данную проблему с минимальной травмой и существенно меньшими рисками для пациента. Имплантация стент-графта в ГБА в нашей практике используется редко в виду высокой вероятности тромбоза графта в данной зоне — кинетически активная зона (мобильная зона в области тазобедренного сустава). Конкретно в данном случае методом выбора стала эндоваскулярная имлантация стент-графта в зону повреждения ГАБ по причине особенностей ранения данного пациента — сохраненная функция конечности будет на уровне опороспособности по причине выраженных повреждений мягких тканей, а так же нервов.
Третье клиническое наблюдение — вынужденная мера. Выполненная методика относится к вмешательствам категории off-label. Как написано в описании клинического примера, ангиохирургическая реконструкция с протезированием поврежденной подколенной артерии аутовеной и имплантация стент-графта в зону травматической АВФ с целью разобщения были сопряжены с высоким риском инфицирования синтетической ткани стент-графта и развития аррозивного кровотечения из аутовенозного протеза и зон анастомозов. Выполненное хирургическое лечение в формате «damage control» по изначальной задумке авторов носило формат «bridge-surgery» или же «temporary vascular shunt» («мост-хирургия», «временный сосудистый шунт»), то есть первоначальной идеей было разобщение АВФ, снижение риска возможного артериального кровотечения из зоны АВФ в случае повреждения при выполнении хирургического дебрид-мента ран в ходе лечения продолженных некрозов мягких тканей. Предполагалось выполнить «замену» данной конструкции после завершения лечения продолжающегося инфекционного процесса мягких тканей голени. Была выполнена контрольная ангиография через 30 суток после имплантации — хороший ангиографический результат. Учитывая тяжесть полученных повреждений конечности, сниженную функциональность в области коленного сустава (угол сгибания в коленном суставе не более 110 градусов), резекцию обширного массива мышечной ткани голени, отсутствие перспектив возможной ишемии в виду сниженной функциональности конечности, было принято решение воздержаться от хирургической интервенции с целью замены «конструкции» — стент-графта с аутовеной (баллон-расширяемого стента с «надетой» аутовеной).
Выводы
Виды РЭХ вмешательств, выполняемые при травмах и ранениях, можно условно разделить на простые и сложные. К простым можно отнести, в первую очередь, обычную диагностическую ангиографию, которую начали применять при травмах и ранениях еще задолго до появления термина и специальности «рентгенэндоваску-лярная хирургия» [17–19]. До настоящего времени в некоторых областях ангиография остается «золотым стандартом» диагностики повреждения сосудов [20]. Оптимальным является переход от диагностической ангиографии напрямую к лечебному вмешательству, если такое вмешательство возможно и показано [21].
В настоящее время в 48,9–68,7% случаев исходом травмы сосудов является формирование периферических аневризм и АВФ. Увеличение доли (процентного соотношения) можно списать на улучшающиеся возможности визуализирующих технологий в диагностике сосудистых повреждений. Нами так же отмечена тенденция к увеличению доли травматических АВФ конечностей, что обусловлено
Петров К.Ю., Замский К.С., Гайдуков А.В. и др.
ПРИМЕНЕНИЕ ЭНДОВАСКУЛЯРНЫХ И ГИБРИДНЫХ МЕТОДИК ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ТРАВМАТИЧЕСКИХ ОГНЕСТРЕЛЬНЫХ АРТЕРИО-ВЕНОЗНЫХ ФИСТУЛ КОНЕЧНОСТЕЙ необходимостью определенного периода времени для формирования АВФ после повреждения, несвоевременной диагностикой травматического повреждения сосудов в виду отсутствия выраженного критического влияния на общее состояние пациента при сочетанном ранении (большинство ранений носит сочетанный характер, изолированные повреждения редки), поскольку при данном типе повреждения отсутствует ишемия сегмента конечности. Данный факт позволяет сделать вывод и охарактеризовать формирование травматической АВФ, как «положительный исход ранения сосудов с неблагоприятным отдаленным прогнозом», требующим хирургического лечения.
Эндоваскулярные методики находят применение при огнестрельных повреждения магистральных сосудов конечностей в виде эмболизации афферентных сосудов при повреждениях и формировании ложных аневризм, имплантации стент-графтов в зону дефекта сосудов.
Преимущества данных методов очевидны:
– малоинвазивность;
– отсутствие кровопотери;
– высокая скорость выполнения;
– минимальная травматичность, особенно в анатомических зонах, труднодоступных открытой хирургии;
– удовлетворительные отдаленные результаты.
Недостатком применения обсуждаемых методик, зачастую, является более высокая вероятность тромбозов конструкции в отдаленном периоде, необходимость применения интра- и послеоперационной антикоагулянтной и/или антиагрегантной терапии, что может затруднять их установку в случае сочетанного ранения (особенно с тяжелой сочетанной ЧМТ), а так же ограниченность использования имплантации стент-графтов в кинетически мобильных зонах.
Заключение
Эмболизация при повреждениях сосудов голени, предплечья, ветвей магистральных артерий открывает большие возможности в виду снижения рисков, характерных для открытой хирургической интервенции — кровопотеря, повреждение смежных структур (для огнестрельных повреждений характерен выраженный рубцовый процесс зоны ранения), уменьшение времени вмешательства. В случае же, если эмболизация используется при гибридном подходе хирургического лечения, как первый этап лечения, то она существенно облегчает «открытую» часть хирургического вмешательства, позволяя уменьшить кровопотерю и время выполнения операции. Гибридный подход к хирургическому лечению травматических повреждений сосудов является перспективным и удобным методом коррекции гемодинамических расстройств при оказании помощи раненым и пострадавшим. Как верно и дальновидно было сказано Н.И. Пироговым: «Для хирургии настала бы новая эра, если бы удалось скоро и верно останавливать кровообращение в большой артерии, не обнажая и не перевязывая ее…».
Список литературы Применение эндоваскулярных и гибридных методик хирургического лечения травматических огнестрельных артерио-венозных фистул конечностей
- Branco BC. Trends and outcomes of endovascular therapy in the management of civilian vascular injuries. J. Vasc. Surg. 2014; 60(5): 1297-1307.
- Branco BC. Increasing use of endovascular therapy in pediatric arterial trauma. J. Vasc. Surg. 2017; 66(4): 1175-1183.
- Faulconer ER. Use of open and endovascular surgical techniques to manage vascular injuries in the trauma setting: a review of the American Association for the Surgery of Trauma PROspective Observational Vascular Injury Trial registry. J. Trauma Acute Care Surg. 2018; 84(3): 411-417.
- Starnes BW. Endovascular management of vascular trauma. Perspect. Vasc. Surg. Endovasc. Ther. 2006; 18(2): 114-129.
- Есипов А.В. Лечение сочетанных костно-сосудистых повреждений конечностей в многопрофильном военном госпитале // Воен.-мед. журн. — 2020. — Т.341. — №1. — С.34-38.
- Сорока В.В. Неотложные сердечно-сосудистые операции в практике общего хирурга. — Волгоград: Изд-во ВолГУ, 2001.– 204 c.
- Konstantinidis A. Vascular trauma in geriatric patients: a national trauma databank review. J. Trauma. 2011; 71(4): 909-916.
- Muckart DJJ. Vascular injuries following blunt polytrauma. Eur. J. Trauma Emerg. Surg. 2014; 40(3): 315-322.
- Банайтис С.И. Огнестрельные ранения и повреждения живота. Опыт советской медицины в Великой Отечественной войне 1941–1945 гг. Часть 1. Хирургия. Раздел 8. Т.12. — М.: МЕДГИЗ, 1949.
- Гуманенко Е.К. Военно-полевая хирургия. СПб.: Фолиант; 2004. — 464 с.
- Петровский Б.В. Огнестрельные ранения и повреждения сосудов. Опыт советской медицины в Великой Отечественной войне 1941–1945 гг. Часть 1. Хирургия. Раздел 14. Т.19. — М.: МЕДГИЗ; 1955.
- Matthew M, Carrick C. Anne Morrison, et al. Modern management of traumatic subclavian artery injuries: a single institution’s experience in the evolution of endovascular repair. The American Journal of Surgery. 2010; 199(1): 28-34.
- Franz RW. A five-year review of management of upper-extremity arterial injuries at an urban level I trauma center. Ann. Vasc. Surg. 2012; 26(5): 655-664.
- Holman E. Clinical and experimental observations of arteriovenous fistulae. Ann Surg. 1940; 112: 840-878.
- Шабаев Р.М., Иванов А.В., Лищук А.Н. Лечение артериовенозной фистулы рентгенэндоваскулярным методом пациента с политравмой. Описание клинического случая // Вестник медицинского института непрерывного образования. — 2022. — №4. — С.41-46.
- Margolies MN. Arteriography in the management of hemorrhage from pelvic fractures. N. Engl. J. Med. 1972; 287(7): 317-321.
- Галик Н.И. Лечение огнестрельных ранений магистральных сосудов в войнах России 1700–2000 гг.: Дис. … канд. мед. наук. М; 2005.
- Корнилов В.А. Повреждения конечностей // Травматическая болезнь / Под ред. И.И. Дерябина, О.С. Насонкина. — Л.: Медицина, 1987. — C.260-273.
- Масляков В.В. Непосредственные и отдаленные результаты лечения огнестрельных ранений магистральных сосудов конечностей гражданского населения в условия локальных военных конфликтов // Вестн. Смоленск. гос. мед. акад. — 2016. — Т.15. — №1. — С.35-40.
- Завражнов А.А. Ранения шеи. Диагностика и лечение на этапах медицинской эвакуации и в условиях лечебных учреждений мирного времени: Дисс. … докт. мед. наук. СПб; 2005.
- Рева В.А. Травмы и ранения кровеносных сосудов: открытые, эндоваскулярные и гибридные методы лечения. Дисс. … докт. мед. наук. СПб; 2021.


