Применение принципов клинического моделирования в выборе лечебной тактики при панкреонекрозе
Автор: Шабунин А.В., Лукин Андрей Юрьевич
Журнал: Вестник Национального медико-хирургического центра им. Н.И. Пирогова @vestnik-pirogov-center
Рубрика: Оригинальные статьи
Статья в выпуске: 3 т.9, 2014 года.
Бесплатный доступ
Цель. Улучшить результаты лечения больных панкреонекрозом. Материал и методы. Проанализированы результаты лечения 523 больных панкреонекрозом (2006-2013 гг.). В 77 случаях проведён анализ результатов КТ, интраоперационных находок, результатов гистологическом исследовании биопсийного материала. Выявлено их достоверное соответствие. Основные критерии (предоставляют возможность моделирования), характеризующие панкреонекроз: объём, локализация некроза ПЖ, распространённость экстрапанкреатического патологического процесса. Результаты. Разработаны 4 клинико-морфологические модели панкреонекроза: «Модель-1» - 191 больной, «Модель-2» - 159, «Модель-3» - 95, «Модель-4» - 78. В зависимости от результатов моделирования применены различные способы лечения: пункционно-дренирующий (ПДС), полостной (ПС), этапный (ЭС). Специфические п/о осложнения: ПДС(п=117) - 8(6,8%); ПС(п=58) - 16(27,5%); ЭС(п=200) - 35(17,5%); всєго(п=375) - 59(15,7%). Наибольшее количество осложнений отмечено при использовании ЭС («Модель-3», «Модель-4»). Послеоперационная летальность: «Модель-1» - 3(6,9%); «Модель-2» - 23 (14,4%); «Модель-3» - 21(22,1%); «Модель-4» - 22(28,2%); всєго(п=375) - 69(18,4%). Заключение. Тактика лечения больных панкреонекрозом определяется локализацией и распространённостью патологических изменений в ЗК, зависит от объёма, локализации некроза ПЖ; моделирование панкреонекроза позволяет осуществить выбор оптимального способа лечения, снизить частоту осложнений, летальных исходов.
Панкреонекроз, компьютерная томография, критерии моделирования панкреонекроза и парапанкреатита, хирургическое лечение
Короткий адрес: https://sciup.org/140188335
IDR: 140188335 | УДК: 616.37-002.4-08-035
Clinical models of necrotizing pancreatitis - the way for optimal choise of surgery
Aim. To improve the results of treatment patients with necrotizing pacreatitis. Material and methods. 523 patients with necrotizing pancreatitis (2006-2013) were retrospectively analyzed. We compared results of the CT data, intraoperative locat-dock, the results of histological examination of biopsy material of 77 cases of necrotizing pacreatitis. Revealed their fair match. The main criteria (providing the ability to model) characterizing pancreatic necrosis were volume and localization of pancreatic necrosis, the prevalence of extrapancreatic disease process. Results. Four clinical and morphological models of pancreatic necrosis were created: «Model-1» - 191 patients, «Model-2» - 159, «Model-3» - 95, «Model-4» - 78. Depending on the results of modeling used various methods of treatment of per-cutaneus drainage (PCD), open surgery (OS) and combined step-up approach. Specific complications in cases managed with PCD (n=117) - 8 (6.8%), OS (n=58) - 16 (27.5%); Combined step-up approach - 200 (17.5%) of all (n=375) - 59 (15.7%). The greatest number of complications observed in cases with «Model 3» and «Model-4». Mortality: «Model-1» - 3 (6.9%), «Model-2» - 23 (14.4%), «Model-3» - 21 (22.1%), «Model-4» - 22 (28.2%) of (n=523) - 69 (18.4%). Conclusion. Clinical management of patients with necrotizing pancreatitis is defined by the location and extent of pathological changes in retroperitoneum, depending on the amount, location of pancreatic necrosis. Modeling of pancreatic and peripancreatic necrosis allows in selection of the optimal method of surgery and reduce the incidence of complications, morbidity and mortality.
Текст научной статьи Применение принципов клинического моделирования в выборе лечебной тактики при панкреонекрозе
Панкреонекроз – важная проблема неотложной абдоминальной хирургии. Результаты лечения данной категории больных остаются неудовлетворительными. Общая и послеоперационная летальность имеет слабую тенденцию к снижению [1, 2, 3].
Неудовлетворительные результаты лечения связаны с несвоевременной диагностикой. Используемые в настоящее время диагностические критерии далеко не всегда позволяют определить показания к применению различных способов хирургического лечения. Недостаточно отработаны критерии продолжительности использования миниинвазивных вмешательств и принципы этапного лечения. Предметом дискуссий остаются вопросы определения выбора сроков хирургического лечения, оценки эффективности проводимого лечения при различных формах панкреонекроза [3, 4, 5, 6, 7, 8].
Для панкреонекроза характерно разнообразие форм и течения [7, 9]. В связи с широким использованием в по- следние годы современных инструментальных методов (КТ, МРТ) диагностика панкреонекроза значительно улучшилась [1, 2]. Однако и эти методы диагностики в отсутствии чёткого диагностического алгоритма не в состоянии определить оптимальную лечебную тактику. Используемая в компьютерной диагностике шкала Balthazar с оценкой индекса тяжести острого панкреатита позволяет диагностировать характер и распространённость некротических изменений в поджелудочной железе и забрюшинной клетчатке, но не в состоянии ответить на все вопросы, связанные с адекватным лечением панкреонекроза [10, 11].
Очевидна необходимость дальнейшей разработки диагностических и лечебных алгоритмов, применяемых при данной патологии.
Материал и методы
Наша клиника обладает опытом лечения 523 больных панкреонекрозом алкогольной этиологии за период

с 2006 по 2013 гг. В лечении всех больных применялась консервативная терапия, эффективность которой определялась клинико-лабораторными данными и результатами инструментальных методов обследования. На основании этих же диагностических методов у 375 больных панкреонекрозом определялись показания к различным способам хирургического лечения. В обязательном порядке использовали УЗИ и динамическую компьютерную томографию. При поступлении пациентам проводили КТ с болюсным контрастированием для определения исходного объёма перипанкреатических изменений и оценки эффективности проводимой терапии. В последующем (в среднем каждые 7–10 суток) выполняли повторные КТ-исследования. По показаниям выполняли магнитно-резонансную томографию органов брюшной полости.
С целью изучения достоверности современных методов лучевой диагностики (динамическая КТ в сочетании с МРТ) в 77 случаях проведён сравнительный анализ результатов КТ с болюсным контрастированием с характером интраоперационных находок, а так же с морфологическими изменениями, выявляемыми при гистологическом изучении биопсийного материала, полученного в ходе хирургических вмешательств или патологоанатомического исследования (в случае летального исхода). У 55 больных проводили забор биопсийного материала в ходе полостных вмешательств. В 22 случаях исследовали материал, взятый в ходе патологоанатомических исследований. Выявлено достоверное соответствие между объёмом, распространённостью и характером изменений, определяемых при КТ, и интраоперационными находками.
Сравнительный анализ изменений в поджелудочной железе, парапанкреатической и забрюшинной клетчатке, выявляемых при динамической КТ, и результатов морфологического исследования биопсийного материала показал их соответствие во всех случаях.
В ткани поджелудочной железы и жировой клетчатки, оцененной при КТ > 25 HU и на операции жизнеспособной, при гистологическом исследовании отмечались междольковый отёк и воспалительная инфильтрация. В областях, которые соответствовали 15–25 HU, интраоперационно определялся инфильтрат, а гистологически – отёк, воспалительная инфильтрация, очаги жирового некроза, геморрагическое пропитывание, участки тромбоза микроциркуляторного русла. В тех областях, где при КТ плотность соответствовала 0–15 HU, определялись некроз тканей, секвестрация с преобладанием жидкостного компонента.
В соответствии с поставленными задачами в процессе исследования мы пришли к выводу, что среди многочисленных признаков, характеризующих панкреонекроз, существует определяющий критерий, поддающийся качественному и количественному анализу. Этим критерием является объём первоначального некроза поджелудочной железы, его локализация, а также выраженность, характер и распространённость экстрапанкреатического воспалительно-некротического процесса. Именно объём и локализация некроза поджелудочной железы, парапан-креатической и забрюшинной клетчатки, его изменения в динамике определяют закономерность дальнейшего развития патологического процесса, позволяют прогнозировать развитие осложнений, определять лечебную тактику, осуществлять выбор оптимальных способов хирургического лечения.
Проведённое исследование позволило определить закономерности развития патологических изменений в поджелудочной железе и забрюшинной клетчатке при панкреонекрозе, что предоставило возможность применить принципы моделирования течения данного заболевания. Наиболее важными следует считать следующие критерии моделирования: объём некроза паренхимы поджелудочной железы; локализация и распространённость некротических и инфильтративных изменений в парапанкреатической и забрюшинной клетчатке, их динамика; объём и локализация жидкостных скоплений, наличие сообщения между ними; наличие признаков секвестрации и абсцедирования.
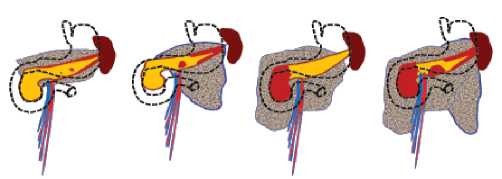
В процессе исследования были определены основные клинико-морфологические модели панкреонекроза и парапанкреатических изменений (рис. 1):
– «Модель-1» – V некроза поджелудочной железы < 30%, или не определяется, парапанкреатический инфильтрат, жидкостное скопление;
– «Модель-2» – V некроза поджелудочной железы 30–50% в дистальных отделах, парапанкреатический инфильтрат по «левому типу»;
– «Модель-3» – V некроза поджелудочной железы 30–50% в проксимальных отделах, парапанкреатиче-ский инфильтрат по «правому типу»;
– «Модель-4» – V некроза поджелудочной железы 30–50% и более с разобщением жизнеспособных проксимальных и дистальных отделов, парапанкреа-тический инфильтрат по «правому, центральному и левому типам»;
– для всех моделей – характер изменений в забрюшинной клетчатке: «а» – отсутствие жидкостного скопления, «б» – наличие жидкостного скопления.
К наиболее благоприятным вариантам относим мелкоочаговый панкреонекроз, не определяемый при КТ, ко-
модель 1 модель 2 модель 3 модель 4
Рис. 1. Клинико-морфологическое моделирование панкреонекроза

торый сопровождается маловыраженной парапанкреати-ческой инфильтрацией и мелкоочаговый панкреонекроз менее 30% дистальных отделов, при котором формируется парапанкреатический и забрюшинный инфильтрат по «левому типу». Наиболее тяжёлые формы панкреонекро-за - крупноочаговый некроз проксимальных отделов, а так же крупноочаговый некроз с локализацией в различных отделах железы с поражением главного панкреатического протока, что служит причиной формирования обширных забрюшинных инфильтратов не только по правому и левому, но и по центральному типу.
Результаты
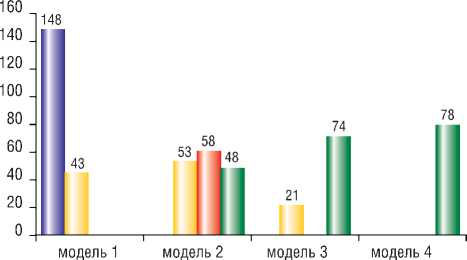
В ходе проведённого анализа клинико-морфологические изменения, характерные для «Модели-1», выявлены у 191 больного. Из них у 148 пациентов удалось купировать заболевание на фоне применения комплексной консервативной терапии, отказавшись от хирургических вмешательств (рис. 2).
В 43 случаях клинические и КТ-данные соответствовали «Модели-1», определялись единичные жидкостные
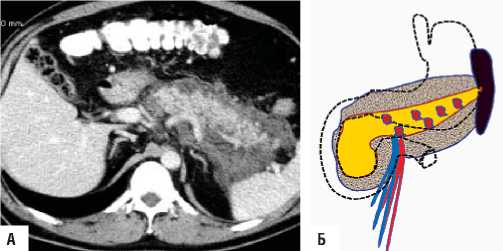
Рис. 2. «Модель-1» А) КТ данные – визуализируется «изъеденность» контура контрастируемой жизнеспособной паренхимы поджелудочной железы, инфильтрация парапанкреатической и забрюшинной клетчатки; Б) схема патологических изменений в поджелудочной железе и забрюшинной клетчатке скопления объёмом более 50 мл. Подобные изменения служили показанием к применению пункционно–дрени-руюшего способа, который был использован в качестве окончательного (рис. 3).
Клинико-морфологические изменения, характерные для «Модели-2», были выявлены у 159 больных. У 53 пациентов в качестве окончательного применён пунк-ционно-дренирующий способ (рис. 4).
В 58 случаях объём некроза ПЖ соответствовал 30–50%. Изменения в забрюшинной клетчатке соответствовали инфильтрату без наличия условий для применения пункционно-дренирующего способа. Отсутствие положительной динамики от проводимой терапии, наличие признаков инфицирования служило показанием к применению полостного способа (выполнялись нек-рсеквестрэктомии) (рис. 5).
У 48 пациентов применение пункционно-дрениру-ющего способа на фоне комплексной консервативной терапии не имело эффекта. В связи с чем применён этапный способ лечения (рис. 6).
У 95 больных выявлены клинико-морфологические изменения, характерные для «Модели-3». В 21 случае удалось купировать заболевание на фоне применения пункционно-дренирующего способа, у 74 больных было применено этапное лечение (рис. 7).
В 78 случаях выявлены клинико-морфологические изменения, характерные для «Модели-4», когда по данным КТ определялись различные по объёму и локализации некрозы поджелудочной железы с признаками разобщения проксимальных и дистальных жизнеспособных отделов, распространённые изменения в парапанкреатической и забрюшинной клетчатке с незавершённой секвестрацией, скоплениями жидкости (рис. 8).
Это служило показанием к применению этапного способа хирургического лечения. Применение мини-инвазивных способов лечения в качестве первого этапа способствовало стабилизации состояния больного, отграничению воспалительно-некротического про-
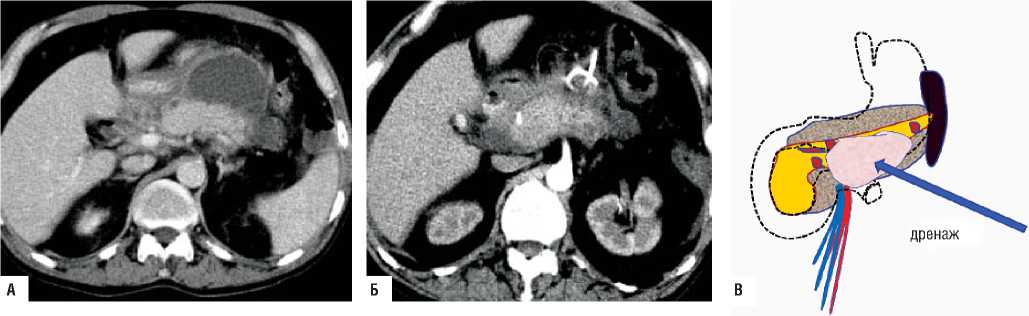
Рис. 3. «Модель-1» А, Б) КТ данные – жидкостное скопление по переднему контуру в области тела поджелудочной железы до и после дренирования, инфильтрация парапанкреатической клетчатки; В) схема патологических изменений в поджелудочной железе и забрюшинной клетчатке

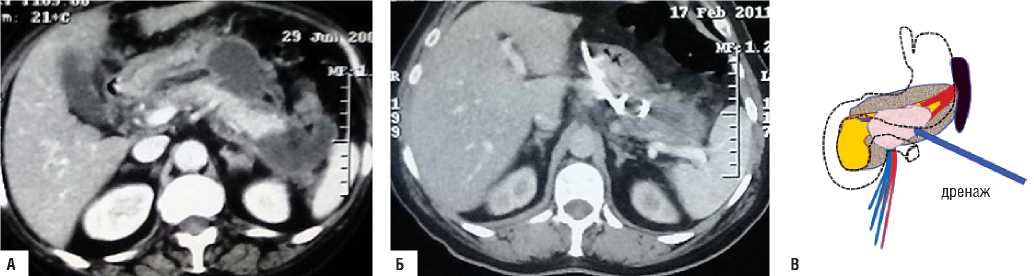
Рис. 4. «Модель-2» А, Б) КТ данные – в области хвоста поджелудочной железы визуализируется неконтрастируемая зона некроза, жидкостное скопление по переднему контуру поджелудочной железы в области тела, инфильтрация парапанкреатической клетчатки до и после применения пункционно-дренирующего способа хирургического лечения; В) схема патологических изменений в поджелудочной железе и забрюшинной клетчатке
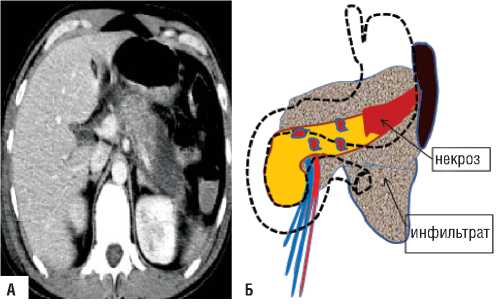
Рис. 5. «Модель-2» А) КТ данные – визуализируется неконтрастируемая зона некроза хвоста и тела поджелудочной железы с инфильтративными изменениями парапанкреатичесокой клетчатки; Б) схема патологических изменений в поджелудочной железе и забрюшинной клетчатке
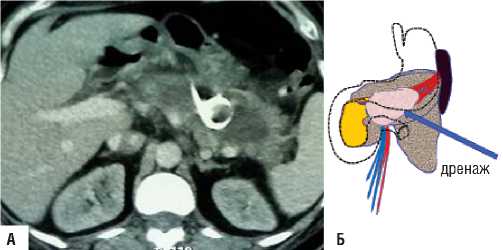
Рис. 6. «Модель-2» А) КТ данные – в области хвоста и тела поджелудочной железы визуализируется неконтрастируемая зона некроза, жидкостное скоплениие в зоне секвестрации некроза после применения пункционно-дренирующего способа хирургического лечения, инфильтрация парапанкреатической клетчатки; Б) схема патологических изменений в поджелудочной железе и забрюшинной клетчатке
цесса в поджелудочной железе, парапанкреатической и забрюшинной клетчатке, позволяло проводить полостные вмешательства (полноценную одномоментную секвестрэктомию) в более поздние сроки.
Обсуждение полученных результатов. Проанализировав клинические, инструментальные и морфологические данные у пролеченных больных мы пришли к выводу, что среди многочисленных признаков, характеризующих панкреонекроз, существуют определяющие критерии, поддающиеся качественному и количественному анализу. Этими критериями являются объём и локализация первоначального некроза в поджелудочной железе и, как следствие, экстрапанкреатические воспалительно-некротические изменения окружающих органов и тканей. Объём и локализация некроза поджелудочной железы определяют закономерность дальнейшего развития патологического процесса в парапанкреатической и забрюшинной клетчатке, его локализацию и распространённость. Выработанные критерии позволили моделировать основные формы панкреонекроза и прогнозировать развитие осложнений, определять лечебную тактику, осуществлять выбор наиболее оптимальных способов хирургического лечения.
На основании клинико-инструментального исследования нами разработаны 4 модели панкреонекроза.
У 191 больного выявлены изменения, характерные для «Модели-1». Следует отметить, что консервативная терапия в лечении данной группы больных была эффективна в 148 случаях, что свидетельствует в пользу обоснованного отказа от хирургических вмешательств. У 43 пациентов в качестве окончательного применён пункционно-дренирующий способ.
У 159 больных с локализацией некроза в области дистальных отделов поджелудочной железы и инфильтративными изменениями в парапанкреатической и забрюшинной клетчатке по «левому» типу («Модель-2») преобладали полостные вмешательства, что связано с отсутствием условий для применения пункционно-дренирующего способа и признаками инфицирования. Основными критериями к применению данного способа хирургического лечения служили: обширный объём не-
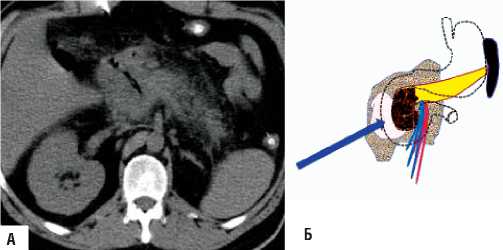
Рис. 7. «Модель-3» А) КТ данные – визуализируется некроз и секвестрация головки поджелудочной железы. Неконтрастируемая зона головки поджелудочной железы с газом, инфильтрация парапанкреати-ческой клетчатки с жидкостным компонентом; Б) схема патологических изменений в поджелудочной железе и забрюшинной клетчатке
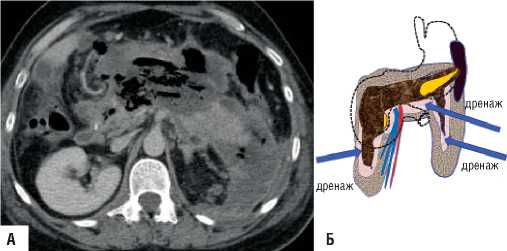
Рис. 8. «Модель-4» А – КТ-данные некроза головки и тела поджелудочной железы, хвост поджелудочной железы жизнеспособен. Инфильтративные парапанкреатические изменения поджелудочной железы
Табл. 1. Специфические послеоперационные осложнения у больных пан-креонекрозом (n = 375)
|
Осложнение |
Модели |
|||
|
«Модель-1» (n = 43) |
«Модель-2» (n = 159) |
«Модель-3» (n = 95) |
«Модель-4» (n = 78) |
|
|
Аррозивное кровотечение |
2 (4,6%) |
12 (7,6%) |
3 (3,2%) |
4 (5,1%) |
|
Неполный наружный дуоденальный свищ |
- |
1 (0,6%) |
7 (7,4%) |
5 (6,4%) |
|
Неполный наружный толстокишечный свищ |
1 (2,3%) |
9 (5,6%) |
4 (4,2%) |
7 (9,0%) |
|
Спаечная кишечная непроходимость |
– |
3 (1,9%) |
1 (1,1%) |
– |
|
Итого: |
3 (6,9%) |
25 (15,7%) |
15 (15,9%) |
16 (20,5%) |
|
Всего (n = 375) |
59 (15,7%) |
|||
Табл. 2. Показатели летальности у больных панкреонекрозом в зависимости от вариантов моделирования
|
Вариант моделирования |
Показатели летальности |
|
«Модель-1» (n = 43) |
3 (6,9%) |
|
«Модель-2» (n = 159) |
23 (14,4%) |
|
«Модель-3» (n = 95) |
21 (22,1%) |
|
«Модель-4» (n = 78) |
22 (28,2%) |
|
Всего (n = 375) |
69 (18,4%) |
по правому, центральному и левому типу; секвестрация некрозов парапанкреатической и забрюшинной клетчатки с формированием скоплений жидкости с газом; б) схема патологических изменений в поджелудочной железе и забрюшинной клетчатке кроза поджелудочной железы и забрюшинной клетчатки, наличие в инфильтрате незначительных жидкостных скоплений; отсутствие условий для применения ПДС в сочетании с признаками инфицирования очагов некроза и неэффективностью консервативной терапии. Полостные вмешательства применены у 58 пациентов, пункционно-дренирующий способ лечения использован в 53 случаях. Этапное лечение применено у 48 больных.
В лечении больных с изменениями, характерными для «Модели-3» (95 пациентов) и «Модели-4» (78 пациентов), преобладал этапный способ лечения, что связано с разобщением проксимальных и дистальных отделов поджелудочной железы и формированием обширных парапанкреатических и забрюшинных инфильтратов по «правому», «центральному» и «левому» типам с формированием в забрюшинной клетчатке множественных жидкостных скоплений.
Результаты лечения больных панкреонекрозом в зависимости от моделирования патологических изменений в поджелудочной железе и забрюшинной клетчатке показаны на рисунке 9.
I ■ консервативная терапия I ■ полостной способ
ПДС ■ ■ этапный способ
Рис. 9. Результаты лечения больных панкреонекрозом в зависимости от моделирования патологического процесса
Таким образом, моделирование патологических изменений в поджелудочной железе и забрюшинной клетчатке позволяет определить оптимальные способы лечения больных панкреонекрозом.
Мы проанализировали специфические осложнения, отмеченные в послеоперационном периоде у пациентов с панкреонекрозом в зависимости от применённого способа хирургического лечения.
Таким образом, наибольшее количество послеоперационных специфических осложнений отмечено в группе больных, где использован этапный способ хирургического лечения. Эти показатели обусловлены тем, что этапный способ чаще применялся в лечении пациентов с изменениями, характерными для «Модели-3» и «Модели-4», то есть в случаях распространённых некротических и инфильтративных изменений в поджелудочной железе, парапанкреатической и забрюшинной клетчатке.
При анализе результатов лечения больных панкре-онекрозом мы пришли к выводу, что показатели послеоперационной летальности находятся в зависимости от вариантов моделирования распространения патологических изменений в поджелудочной железе и забрюшинной клетчатке.
Наибольшие показатели летальности отмечены в группах пациентов с изменениями в поджелудочной железе и забрюшинной клетчатке, характерными для «Модели-3» и «Модели-4». Таким образом, моделирование различных вариантов развития панкреонекроза может быть использовано для прогнозирования течения и исхода заболевания.
Практическое применение в лечении больных пан-креонекрозом клинико-морфологических параллелей позволило определить основные критерии развития патологического процесса в поджелудочной железе и забрюшинной клетчатке. На основании этого разработаны основные модели панкреонекроза и парапанкреатита, что, в свою очередь, предоставило возможность выбора оптимального способа лечения и прогнозирования результатов лечения.
Проведённый анализ результатов лечения пациентов с панкреонекрозом послужил основанием для следующих выводов.
Выводы
-
1. Имеются объективные параллели между клиническими проявлениями заболевания, данными современных методов визуализации и результатами морфологического исследования аутопсийного материала, полученного из поражённых зон поджелудочной железы и забрюшинной клетчатки, у больных панкреонекрозом алкогольной этиологии.
-
2. Существуют объективные закономерности развития патологических изменений в поджелудочной железе и забрюшинной клетчатке при панкреонекрозе, что предоставляет возможность применить принципы моделирования течения данного заболевания.
-
3. Наиболее важными следует считать следующие критерии моделирования: объём некроза паренхимы поджелудочной железы; локализация и распространённость некротических и инфильтративных изменений в парапанкреатической и забрюшинной клетчатке, их динамика; объём и локализация жидкостных скоплений, наличие сообщения между ними; наличие признаков секвестрации и абсцедирования.
-
4. Имеются 4 основные клинико-морфологические модели панкреонекроза и парапанкреатических изменений, характеризующиеся спецификой локализации и распространённости патологических изменений в поджелудочной железе и забрюшинной клетчатке.
-
5. На основании практического применения клинико-морфологических параллелей и клинического моделирования патологических изменений в поджелудочной железе и забрюшинной клетчатке возможно осуществлять выбор оптимальной лечебной тактики, способов хирургического лечения и сроков их применения у больных панкреонекрозом.
-
6. Обоснованное клинико-морфологическими параллелями и принципами моделирования применение комплексной консервативной терапии, миниинвазив-ного, полостного и этапного способов хирургического лечения предоставляет возможность уменьшить количество осложнений и летальных исходов у больных панкреонекрозом.
Interventions for necrotizing Pancreatitis // Summary of Multidisciplinary Consensus Conference. Pancreas-2012. 2012. – P. 1176–1194.
J. Gastroenterol. – 2013. – T. 1, №108. – P. 140–142.
Список литературы Применение принципов клинического моделирования в выборе лечебной тактики при панкреонекрозе
- Dellinger E.P., Forsmark C.E., Layer P., E., Petrov M.S., Shimosegawa T., Siriwardena A.K., Uomo G., Whitcomb D.C., Windsor J.A. Determinant based classification of acute pancreatitis severity: an international multidisciplinary consultation//Ann. Surg. -2012. -Т. 6, № 256. -P. 875-880.
- Banks P.A., Bollen T.L., Dervenis C., Gooszen H.G., Johnson C.D., Sarr M.G., Tsiotos G.G., Vege S.S. Acute Pancreatitis Classification Working Group. Classification of acute pancreatitis -2012: revision of the Atlanta classification and definitions by international consensus//Gut. -2013. -Т.1, № 62. -P. 102-111.
- Freeman M.L., Werner J., van Santvoort H.C., Baron T.H., Besselink M.G., Windsor J.A., Horvath K.D., van Sonnenberg E., Bollen T.L., Vege S.S. Interventions for necrotizing Pancreatitis//Summary of Multidisciplinary Consensus Conference. Pancreas-2012. 2012. -P. 1176-1194.
- Loveday B.P., Petrov M.S., Connor S. A comprehensive classification of invasive procedures for treating the local complications of acute pancreatitis based on visualization, route, and purpose//Pancreatology. -2011. -№ 11. -P. 406-413.
- Garg P.K., Sharma M., Madan K. Primary conservative treatment results in mortality comparable to surgery in patients with infected pancreatic necrosis//Clin. Gastroenterol Hepatol. -2010. -№ 8. -P. 1089-1094.
- Kingham T.P., Shamamian P. Management and spectrum of complications in patients undergoing surgical debridement for pancreatic necrosis//Am Surg. -2008. -№ 74. -P. 1050-1056.
- Ishikawa K., Idoguchi K., Tanaka H., Tohma Y., Ukai I., Watanabe H., Matsuoka T., Yokota J., Sugimoto T. Classification of Acute pancreatitis based on retroperitoneal extension: application of the concept of interfascial planes//Eur. J. Radiol. -2006. -T. 3, № 60. -P. 445-452.
- Дюжева Т.Г., Джус Е.В., Рамишвили В.Ш., Шефер А.В., Платонова Л.В., Гальперин Э.И. Ранние КТ-признаки прогнозирования различных форм парапан-креонекроза//Анналы хирургической гепатологии. -2009. -T. 4, № 14. -C. 54-63.
- Petrov M.S. Abdominal fat: a key player in metabolic acute pancreatitis//Am. J. Gastroenterol. -2013. -T. 1, № 108. -P. 140-142.
- Balthazar E.J., Robinson D.L., Megibow A.J. Ranson J.H. Acute pancreatitis: value of CT in establishing prognosis//Radiology. -1990. -T. 2, № 174. -P. 331-336.
- Mortele K.J., Wiesner W., Intriere L., Shaukas S., Zou K.H., Kalantar B.N., Peres A., van Sounnenberg E., Ros P.R., Banks P.A., Silverman S.G. A Modified CT Severity Index for Evaluating Acute Pancreatitis: Improved Correlation with Patient Outcome//Am. J. Roentgenol. -2004. -T. 5, № 183. -P. 1261-1265.


