Применение терапии отрицательным давлением у пациентов с гнойными осложнениями протезирующей пластики брюшной стенки
Автор: Паршиков В.В., Кукош М.В., Сечкина М.А.
Журнал: Хирургическая практика @spractice
Рубрика: Статьи
Статья в выпуске: 2 (42), 2020 года.
Бесплатный доступ
Цель: оценить перспективы использования систем с отрицательным давлением при гнойно - воспалительных осложнениях протезирующей пластики брюшной стенки.Материалы и методы: наблюдали 51 пациента с гнойно - воспалительными осложнениями протезирующей пластики, выполненной по поводу грыж брюшной стенки. В I группу включили 32 больных, у которых развился острый парапротезный воспалительный процесс (абсцессы, флегмоны, инфаркты брюшной стенки с инфицированием, нагноения раны) в сроки до 30 суток от момента вмешательства, во II группу отнесли 19 пациентов, имевших признаки хронической инфекции, ассоциированной с ранее имплантированной сеткой (гнойные свищи, хронические абсцессы брюшной стенки). Всем больным выполняли ревизию и санацию гнойного очага, при необходимости - некрэктомию, ряду лиц - полное или парциальное иссечение эндопротезов, у части больных использовали терапию отрицательным давлением (NPWT - negative pressure wound therapy), другим проводили только стандартные мероприятия, общепринятые при гнойной инфекции.Результаты: установлено, что у лиц с острым воспалительным процессом (I группа) использование NPWT позволило во всех случаях сохранить сетку in situ. Потребность в повторных операциях при использовании указанной технологии при острой хирургической инфекции оказалась достоверно меньше (p=0.00063, Fisher). Сила связи между фактором риска (отказ от применения NPWT) и исходом (повторное вмешательство) относительно сильная (C=0.514, Pearson, V=0.599, Cramer). При хроническом гнойном процессе снижение потребности в повторных вмешательствах не являлось достоверным (Fisher, p=0.26213), а сила связи между фактором риска и исходом была средней (Pearson, C=0.325, Cramer, V= 0.344).Заключение: применение NPWT при хронической гнойной парапротезной инфекции подразумевает частичное иссечение эндопротеза, а возможности методики требуют дальнейшего изучения.
Грыжа, протезирующая пластика, инфекция, сетка, эндопротез
Короткий адрес: https://sciup.org/142226487
IDR: 142226487 | УДК: 617.55-089.844 | DOI: 10.38181/2223-2427-2020-2-43-49
The NPWT use in patients with purulent complications after prosthetic repair of abdominal wall
Aim: to evaluate the prospects of using systems with negative pressure in purulent-inflammatory complications of prosthetic abdominal wall repair.Materials and methods: 51 patients were observed with purulent - inflammatory complications of prosthetic repair performed for abdominal wall hernias. Group I included 32 patients who developed an acute para-prosthetic inflammatory process (abscesses, phlegmon, infarction of the abdominal wall with infection, suppuration of the wound) up to 30 days after the intervention, group II included 19 patients with signs of chronic infection associated with with a previously implanted mesh (purulent fistulas, chronic abscesses of the abdominal wall). All patients underwent revision and debridement of the purulent site, if necessary, necrectomy, for some individuals complete or partial excision of endoprostheses, some patients used negative pressure therapy (NPWT), others performed only standard procedures generally accepted for purulent infection.Results: It was found that in individuals with acute inflammatory process (group I), the use of NPWT made it possible in all cases to preserve the network in situ. The need for repeated operations using this technology in acute surgical infection was significantly less (p = 0.00063, Fisher). The strength of the link between the risk factor (refusal to use NPWT) and the outcome (repeated intervention) is relatively strong (C = 0.514, Pearson, V = 0.599, Cramer). In a chronic purulent process, a decrease in the need for repeated interventions was not significant (Fisher, p = 0.26213), and the strength of the relationship between the risk factor and outcome was average (Pearson, C = 0.325, Cramer, V = 0.344).Conclusion: using of NPWT in chronic mesh infection involves partial excision of the endoprosthesis, and the possibilities of the technique require further study.
Текст научной статьи Применение терапии отрицательным давлением у пациентов с гнойными осложнениями протезирующей пластики брюшной стенки
Профилактика и лечение осложнений после протезирующей пластики брюшной стенки по поводу грыж, а также поиск ключевых факторов риска развития рецидивов, занимает одно из центральных мест в герниологии [1, 2]. Наиболее сложными являются вопросы, связанные с развитием гнойной инфекции в зоне имплантации эндопротеза [1, 3]. Лечение пациентов данной категории представляет собой нерешенную проблему, связано со значительными трудностями и затратами [3]. Повторное хирургическое вмешательство после эпизода инфекционного процесса сопряжено с высокой вероятностью повторного развития аналогичных осложнений [4]. Важнейшим фактором хронизации воспаления, ассоциированного с сеткой, является формирование биопленки на имплантате [5]. До настоящего времени нет единого подхода при развитии гнойного процесса, связанного с эндопротезом. Одни авторы являются сторонниками частичного [6] или полного удаления последнего [7, 8], другие концентрируют усилия на сохранении сетки in situ [9, 10]. Внедрение в клиническую практику метода терапии отрицательным давлением расширило возможности ведения пациентов рассматриваемой категории и позволило по - новому подойти к решению указанной проблемы [11, 12]. Тем не менее, полученные результаты не всегда являются однозначными, а количество работ по данной теме относительно невелико [11 - 13].
Цель исследования - изучить возможности применения терапии отрицательным давлением в лечении пациентов с гнойно - воспалительными осложнениями протезирующей пластики брюшной стенки.
Материалы и методы
В хирургическом отделении больницы №35 Нижнего Новгорода наблюдали 51 пациента с гнойно - воспалительными осложнениями протезирующей пластики, выполненной по поводу грыж брюшной стенки. Эндопротезы были расположены ретромускулярно. Всем пациентам выполняли ревизию и санацию гнойного очага, при необходимости - не-крэктомию, ряду лиц - полное или парциальное иссечение эндопротезов, у части больных использовали терапию отрицательным давлением (NPWT - negative pressure wound therapy, система Vivano Tec с постоянным уровнем давления -120 мм рт. ст.), другим проводили только стандартные мероприятия, общепринятые при гнойной инфекции. Микробную контаминацию парапротезной зоны верифицировали стандартным бактериологическим методом. Антибиотикотерапию назначали в соответствии с результатами посевов на флору и ее чувствительности к препаратам. В I группу включили 32 больных, у которых развился острый парапротезный воспалительный процесс (абсцессы, флегмоны, инфаркты брюшной стенки с инфицированием, нагноения раны), во II группу отнесены 19 пациентов, имевших признаки хронической инфекции, ассоциированной с ранее имплантированной сеткой (гнойные свищи, хронические абсцессы брюшной стенки). Данные пациентов и гендерный состав групп приведены в Таблице 1.
Таблица 1
Распределение пациентов по группам
|
Группа |
I |
II |
Всего |
|
Мужчины |
10 |
11 |
21 |
|
Женщины |
22 |
8 |
30 |
|
Всего |
32 |
19 |
51 |
В зависимости от хирургической тактики пациентов разделили следующим образом. В подгруппу IA отнесли пациентов (n=8), которым было выполнено раннее удаление эндопротеза, в подгруппу IB включили больных (n=13), которым использовали традиционные методы лечения гнойного процесса, подгруппу IC составили лица, которым проводилась терапия отрицательным давлением (n=11). В ходе лечения использовали от 6 до 15 замен комплекта NPWT каждые 3 - 4 дня. Во II группе у 18 из 19 больных лечение было начато с частичного иссечения эндопротеза. Ко IIA подгруппе отнесены больные (n=15), которым применяли общепринятые мероприятия для лечения хронического гнойного процесса, к IIB - пациенты, которым применена терапия отрицательным давлением. Распределение больных отражено в Таблице 2.
Таблица 2
Распределение пациентов в зависимости от тактики лечения и совокупности использованных технических приемов
|
Группа |
I |
II |
Всего |
|||
|
Подгруппы |
IA |
IB |
IC |
IIA |
IIB |
|
|
Количество пациентов |
8 |
13 |
11 |
15 |
4 |
51 |
|
Применение NPWT |
0 |
0 |
11 |
0 |
4 |
15 |
|
Полное удаление сетки |
8 |
1 |
0 |
4 |
0 |
12 |
|
Иссечение участка эндопротеза |
0 |
5 |
0 |
14 |
4 |
18 |
|
Одномоментное реэндопротезирование |
0 |
0 |
0 |
3 |
0 |
3 |
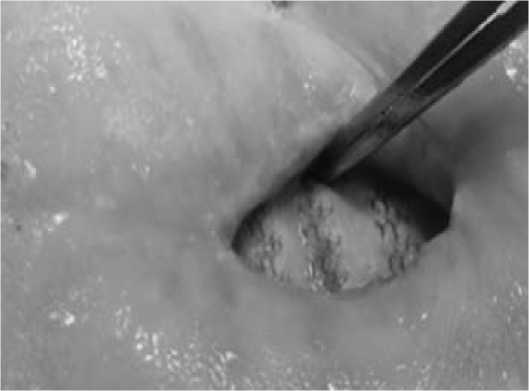
Рис 2. Пациент из группы IB. Острая инфекция St. aureus. Сетка не удалена.
Результаты
В IA группе выбранная тактика раннего удаления эндопротеза позволила купировать воспалительный процесс в брюшной стенке. Пример приведен на Рис. 1. Однако в дальнейшем у таких пациентов наблюдали формирование послеоперационных грыж, что требовало выполнения повторных вмешательств. Гнойных свищей, хронизации процесса в этой серии пациентов не было. Во IIB подгруппе также удалось купировать воспалительный процесс, однако сохранить сетку in situ оказалось возможным не у всех пациентов, 6 больным из 13 отсроченно потребовалось удалить часть эндопротеза (n=5) или весь имплантат (n=1). У 5 пациентов сформировались гнойные сеточные свищи (Рис. 2 - 3). В IC подгруппе у всех больных сетка была сохранена in situ, формирования грыж, хронических гнойных сеточных свищей не отмечено. Динамика течения раневого процесса при острой инфекции St. aureus на фоне NPWT отражена на Рис. 4 - 5.

Рис 3. Тот же пациент из подгруппы IB. Сетка in situ. Гнойный свищ.
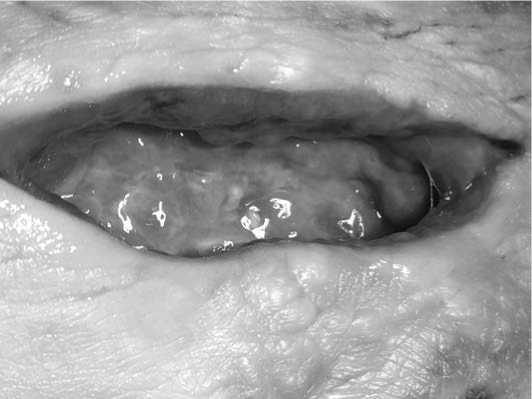
Рис 1. Пациент из подгруппы IA. Острая инфекция E. coli. Сетка удалена.
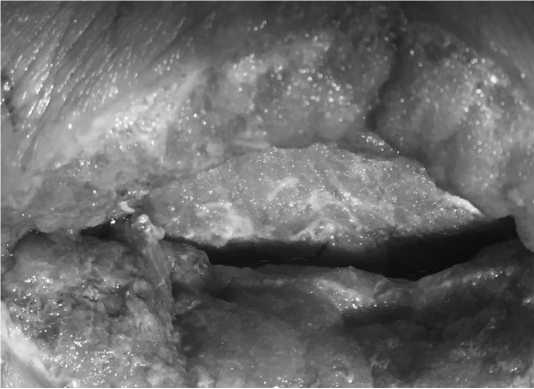
Рис 4. Пациент из подгруппы IC. Острая инфекция St. aureus. Сетка in situ, гнойный процесс купирован, рост грануляций.
Купирование воспаления и заживление раны при острой инфекции, Динамика течения раневого процесса при острой инфекции, вызванной мультирезистентными штаммами E. coli, Ps. aeruginosa на фоне NPWT показано на Рис. 6 - 9.
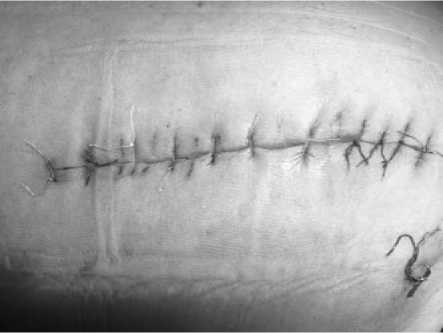
Рис 5. Тот же пациент из подгруппы IC. Наложены вторичные швы. Заживление раны.
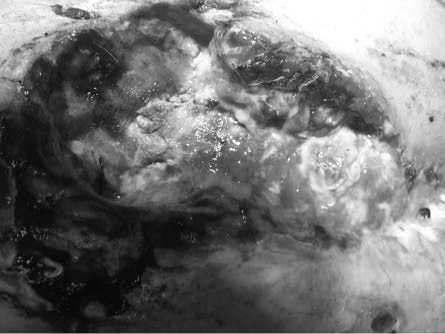
Рис 6. Пациент из подгруппы IC. Острая инфекция E. coli, Ps. aeruginosa.
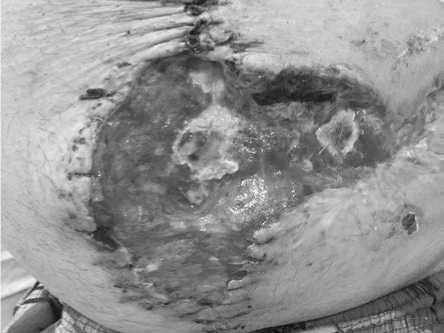
Рис 7. Тот же пациент из группы IC в процессе лечения NPWT

Рис 8. Тот же пациент из группы IC. Рост грануляций
Во IIA подгруппе воспалительный процесс также удалось купировать, однако у 10 из 15 пациентов в дальнейшем возникли показания к повторным вмешательствам по поводу грыж и/или сеточных свищей (Рис. 10 - 11).
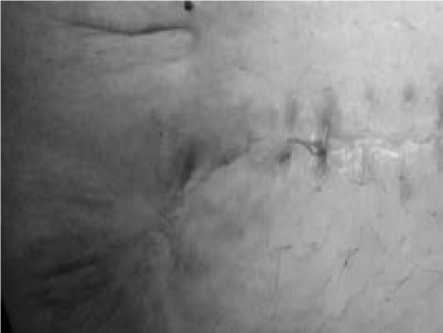
Рис 9. Тот же пациент из группы IC. Заживление раны.

Рис 10. Пациент из группы IIA. Хроническая инфекция Proteus. Эндопротез частично иссечен.
У 3 пациентов, которым было выполнено полное удаление эндопротеза и одномоментное реэндопротезирование брюшной стенки, не было отмечено ни ранних осложнений, ни отсроченного формирования грыж и/или гнойных сищей. Во IIB подгруппе у 3 пациента из 4 даже при наличии проблемной мультирезистентной флоры не отмечено формирование сеточных свищей, удалось сохранить сетку и избежать формирования грыж (Рис. 12 - 14).
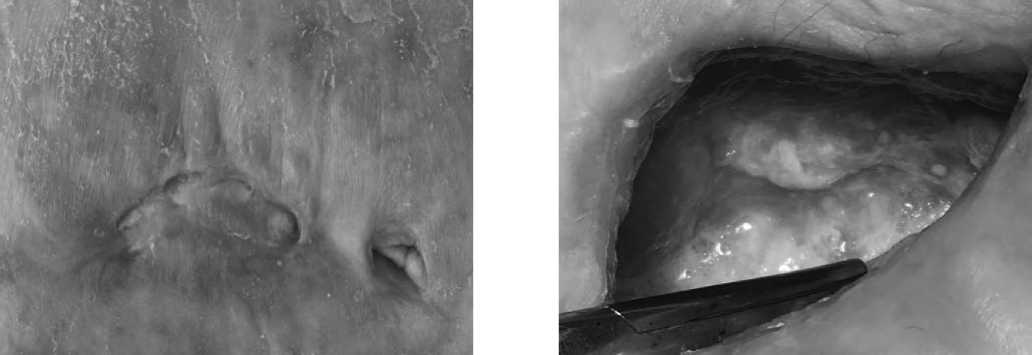
Рис. 11. Тот же пациент из группы IIA. Сеточные свищи
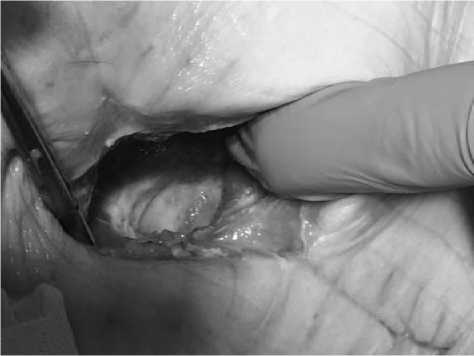
Рис. 13. Тот же пациент из группы IIB в процессе лечения NPWT
При сравнении результатов IA и IC подгрупп установлено, что потребность в повторных операциях достоверно выше в серии IA, (p=0.00016, Fisher). Силау связи между фактором риска (отказ от использования NPWT) и исходом следует оценивать как сильную (C=0.667, Pearson) или очень сильную (V=0.896, Cramer). В результате сопоставления подгрупп IB и IC выявлены такие же различия, потребность в повторных операциях достоверно выше (p=0.01618, Fisher), а сила связи между фактором риска (отказ от использования NPWT) и исходом относительно сильная (C=0.469, Pearson, V=0.531, Cramer). Если соотнести обе подгруппы в совокупности (IA + IB, без NPWT) и IC (NPWT), различия столь же убедительны (p=0.00063, Fisher, C=0.469, Pearson, V=0.599, Cramer).
Рис. 12. Пациент из группы IIB. Хроническая инфекция Proteus, Klebsiella. Эндопротез in situ
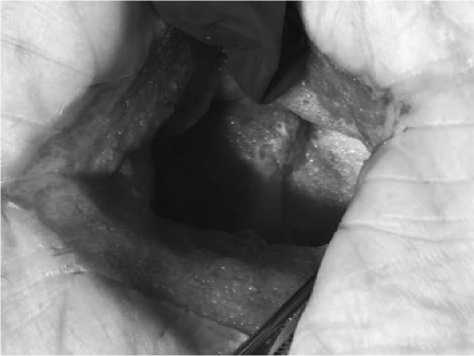
Рис. 14. Тот же пациент из группы IIB. Грануляции в ране. Эндопротез сохранен in situ
Сравнение IIA и IIB подгрупп по потребности в повторных операциях также оказалось в пользу NPWT. Однако сила связи между фактором риска и исходом оценена как средняя (Pearson, C=0.325, Cramer, V=0.344), а снижение потребности в повторных вмешательствах при хроническом гнойном процессе не являлось достоверным (Fisher, p=0.26213). Совокупные данные приведены в Таблице 3.
Таблица 3
Анализ конечных точек исследования
|
Подгруппа |
n |
Сетка in situ |
Свищи |
Грыжи |
Потребность в повторных операциях |
p, Fisher |
C, Pearson |
V, Cramer |
|
|
IA |
8 |
0 |
0 |
7 |
7 |
13 |
0.00063 |
0.514 |
0.599 |
|
IB |
13 |
7 |
5 |
1 |
6 |
||||
|
IC |
11 |
11 |
0 |
0 |
0 |
0 |
|||
|
IIA |
15 |
9 |
10 |
8 |
10 |
10 |
0.26213 |
0.325 |
0.344 |
|
IIB |
4 |
4 |
1 |
0 |
1 |
1 |
|||
|
Всего |
51 |
29 |
16 |
15 |
23 |
23 |
Таким образом, NPWT следует рассматривать как лечебную методику первого выбора при остром гнойно - воспалительном процессе после протезирующей пластики. При наличии показаний некрэктомия должна предшествовать установке системы NPWT. Способ позволяет в большинстве случаев сохранить имплантированный имплантат in situ. При хронических сеточных свищах использование NPWT целесообразно только после хирургического вмешательства - частичного или полного иссечения эндопротеза. Оценка эффективности методики у таких больных требует проведения дальнейших исследований.
Обсуждение результатов
У пациентов IA подгруппы раннее удаление эндопротеза способствовало купированию воспалительного процесса, препятствовало его хронизации, служило профилактикой формирования в дальнейшем гнойных свищей, ассоциированных с сеткой. Однако в дальнейшем у всех больных сформировались послеоперационные грыжи, что следует расценивать как показания к повторному вмешательству - протезирующей пластике. Выполнение такового в ранее контаминированной зоне сопряжено с убедительно доказанным риском гнойно - септических осложнений [4]. Достаточная эффективность традиционных способов ведения раны (подгруппа IB) убеждает в нецелесообразности вышеописанного столь радикального подхода, сетки во многих случаях удается сохранить in situ. Однако в дальнейшем целому ряду пациентов приходится вновь обращаться в хирургический стационар по поводу гнойных свищей. Использование стратегии сохранения сетки и применение NPWT позволяет преодолеть приведенные недостатки тактических подходов, использованных в подгруппах IA и IB. Относительно продолжительное лечение и определенные затраты на расходные материалы компенсируются снижением потребности в повторных вмешательствах. Менее значимые различия получены при хроническом гнойном процессе, что представляется вполне оправданным, поскольку данная категория пациентов является наиболее проблемной, а воспалительный процесс всегда имеет в своей основе сформированные биоплен- ки, образованные полирезистентной флорой. Использование терапии отрицательным давлением должно не исключать, а обязательно базироваться на принципах “blue-ectomy”, описанных в литературе и уже хорошо освоенных ведущими клиниками [6]. Вариант тактики, включающий полное удаление эндопротеза с одномоментным реэндопротезированием брюшной стенки представляет интерес [7, 8], однако требует дальнейшего изучения, поскольку в ряде ситуаций выполнить это удобно и относительно просто, а в других (большая сетка, прочно интегрированная в ткани) может быть технически сложным и травматичным вмешательством.
При сравнении относительно небольших групп пациентов далеко не всегда представляется возможным сделать однозначные выводы. Следует отметить, что в большинстве зарубежных и отечественных работ авторы также оперируют с ограниченными по размеру выборками [10 - 13]. Тем не менее, результаты, полученные в рамках настоящего исследования, вполне согласуются с данными коллег, имеющих максимальный опыт в использовании NPWT при осложнениях протезирующей пластики брюшной стенки [10 - 13].
Заключение
При острой хирургической инфекции, ассоциированной с имплантированным в брюшную стенку эндопротезом, стратегия сохранения последнего представляется оправданной. От раннего удаления сетки в большинстве ситуаций целесообразно отказаться. Терапию отрицательным давлением при ранних гнойных осложнениях протезирующей пластики следует считать методом первого выбора. Применение NPWT при хронической гнойной парапротезной инфекции подразумевает частичное иссечение эндопротеза, а возможности рассматриваемой методики требуют дальнейшего изучения.
Список литературы Применение терапии отрицательным давлением у пациентов с гнойными осложнениями протезирующей пластики брюшной стенки
- Паршаков А.А., Гаврилов В.А., Самарцев В.А. Профилактика осложнений в хирургии послеоперационных грыж передней брюшной стенки: современное состояние проблемы (обзор) // Современные технологии в медицине. 2018. 2(10). С. 175-186.
- Кубышкин В.А., Галлямов Э.А., Агапов М.А., Какоткин В.В., Давлятов М.Р. Значение особенностей структуры и метаболизма внеклеточного матрикса в патогенезе грыж брюшной стенки. Обзор литературы. Хирургическая практика. 2020;(1):24-32. DOI: 10.38181/2223-2427-2020-1-24-32
- Plymale M.A., Davenport D.L., Walsh-Blackmore S., Hess J., Griffiths W.S., Plymale M.C., Totten C.F., Roth J.S. Costs and complications associated with infected mesh for ventral hernia repair. Surg. Infect. (Larchmt). 2020. 21(4). pp. 344-349. DOI: 10.1089/sur.2019.183
- Tastaldi L., Petro C.C., Krpata D.M., Alkhatib H., Fafaj A., Tu C., Rosenblatt S., Prabhu A.S., Poulose B.K., Rosen M.J. History of surgical site infection increases the odds for a new infection after open incisional hernia repair. Surgery. 2019. 166(1). pp. 88-93. DOI: 10.1016/j.surg.2019.01.032
- Kathju S, Nistico L, Melton-Kreft R, Lasko LA, Stoodley P. Direct demonstration of bacterial biofilms on prosthetic mesh after ventral herniorrhaphy. Surg Infect (Larchmt). 2015. 16(1). pp. 45-53. DOI: 10.1089/sur.2014.026
- Boullenois H., Moszkowicz D., Poghosyan T., Bouillot J.L. Surgical management of chronic mesh infection following incisional hernia repair. J. Visc. Surg. 2016; 153(6). pp. 461-464.
- DOI: 10.1016/j.jviscsurg.2016.09.007
- Gachabayov M., Gogna S., Latifi R. En bloc removal of infected Hernia mesh rather than "blue-ectomy". Hernia. 2020. 24(2). pp. 425-426.
- DOI: 10.1007/s10029-019-02012-9
- Tamura T., Ohata Y., Katsumoto F. Mesh removal and reconstruction with posterior components separation technique for delayed mesh infection developed 10 years after abdominal incisional hernia repair: a rare case report. Surg. Case Rep. 2019. 5(1). p. 140.
- DOI: 10.1186/s40792-019-0697-3
- Yang X., Aihemaiti M., Zhang H., Jiang L., Zhang G., Qin M., Pan Y., Wen X., Chan F.S.Y., Fan J.K.M. Mesh-preservation approach to treatment of mesh infection after large incisional ventral hernia repair-how I do it. Ann. Transl. Med. 2019. 7(22). pp. 698.
- DOI: 10.21037/atm.2019.10.82
- Meagher H., Clarke Moloney M., Grace P.A. Conservative management of mesh-site infection in Hernia repair surgery: a case series. Hernia. 2015. 19(2). pp. 231-7.
- DOI: 10.1007/s10029-013-1069-8
- Nobaek S., Rogmark P., Petersson U. Negative pressure wound therapy for treatment of mesh infection after abdominal surgery: long-term results and patient-reported outcome. Scand. J. Surg. 2017. 106(4). pp. 285-293.
- DOI: 10.1177/1457496917690966
- Оболенский В.Н., Энохов В.Ю., Харитонов С.В. Клиническая эффективность применения метода локального отрицательного давления для лечения инфекционных раневых осложнений после ненатяжной герниопластики. Медицинский алфавит. 2018. 9 (346). С. 45-49.
- Berrevoet F., Vanlander A., Sainz-Barriga M., Rogiers X., Troisi R. Infected large pore meshes may be salvaged by topical negative pressure therapy. Hernia. 2013. 17(1). pp. 67-73.
- DOI: 10.1007/s10029012-0969-3


