Применение васкуляризированного лучевого лоскута по методике «Лоскут в лоскуте» в реконструкции при сложных и обширных дефектах кожи и мягких тканей кисти
Автор: Бейшеналиев А.С., Жороев А.М., Темиров Н.М.
Журнал: Бюллетень науки и практики @bulletennauki
Рубрика: Медицинские науки
Статья в выпуске: 8 т.11, 2025 года.
Бесплатный доступ
Цель исследования - оценить эффективность и клинические результаты применения васкуляризированного лучевого лоскута по методике «лоскут в лоскуте» для реконструкции сложных и обширных дефектов кожи и мягких тканей кисти. Представлен анализ 18 клинических случаев, проведённых в период с 2020 по 2024 год. Отмечено снижение частоты некроза, улучшение трофики и функциональных результатов. Методика позволяет достичь высокой степени адаптации лоскута к сложной анатомии кисти при минимизации донорского ущерба.
Васкуляризированный лучевой лоскут, лоскут в лоскуте, реконструкция кисти, мягкотканные дефекты, микрососудистая хирургия
Короткий адрес: https://sciup.org/14133521
IDR: 14133521 | УДК: 616-089.819.843(092)(575.2) | DOI: 10.33619/2414-2948/117/35
Use of vascularized radial flap by the "flap in flap" method in reconstruction for complex and extensive defects of the skin and soft tissues of the hand
The aim of the study was to evaluate the efficacy and clinical outcomes of using a vascularized radial flap using the flap-in-flap technique for reconstructing complex and extensive defects of the skin and soft tissues of the hand. An analysis of 18 clinical cases conducted between 2020 and 2024 is presented. A decrease in the incidence of necrosis, improved trophism and functional results were noted. The technique allows achieving a high degree of flap adaptation to the complex anatomy of the hand while minimizing donor damage.
Текст научной статьи Применение васкуляризированного лучевого лоскута по методике «Лоскут в лоскуте» в реконструкции при сложных и обширных дефектах кожи и мягких тканей кисти
Бюллетень науки и практики / Bulletin of Science and Practice
УДК 616-089.819.843(092)(575.2)
Кисть — анатомически сложная и функционально значимая часть верхней конечности. Травмы, ожоги, опухоли и гнойно-некротические поражения часто приводят к обширным дефектам кожи и мягких тканей, требующим сложных реконструктивных вмешательств. Васкуляризированный лучевой лоскут остаётся одним из наиболее надёжных источников ткани для замещения дефектов кисти благодаря стабильному сосудистому педикулярному снабжению, тонкой и эластичной коже, а также возможности включения фасции, сухожилий и даже костных компонентов [1, 5].
Обширные и сложные дефекты мягких тканей кисти представляют собой одну из наиболее трудоразрешимых задач реконструктивной хирургии конечностей. Высокая концентрация анатомических структур (сухожилий, сосудов, нервов) на ограниченном пространстве кисти обуславливает необходимость применения тонких, пластичных и хорошо васкуляризованных тканей при восстановлении целостности кожного и подлежащего покровов. Стандартные методы кожной пластики и традиционные лоскуты часто оказываются неэффективны в условиях обширных поражений, посттравматических или послеонкологических изменений, особенно при вторичных и многократно оперированных ранах [3, 7].
Лучевой кожно-фасциальный лоскут на питающей артерии (арteria radialis) зарекомендовал себя как один из надёжнейших источников тканей для реконструкции кисти. Он обеспечивает стабильное кровоснабжение, анатомически хорошо сочетается с тканями кисти, а его забор сопряжён с относительно низкой частотой осложнений.
Однако в условиях сложной топографии дефекта, трёхмерного разрушения тканей и необходимости закрытия нескольких функционально значимых зон (например, межпальцевые промежутки, сухожильные ложа, тыльно-ладонные переходы), даже хорошо кровоснабжаемый свободный лоскут может быть недостаточно податливым и «грубым» для точного моделирования. В таких клинических ситуациях методика «лоскут в лоскуте» (flapin-flap) обеспечивает дополнительную пластичность, вариабельность и возможность построения тканевого комплекса изнутри основного лоскута без риска ишемии [7, 8].
Несмотря на отдельные описания этой техники в зарубежной литературе, её применение в реконструкции кисти остаётся недостаточно изученным, особенно в контексте системного анализа результатов, осложнений и функциональных исходов. В связи с этим представляется актуальным не только применение, но и тщательное клиническое и функциональное исследование результатов данной методики в реконструктивной хирургии кисти.
Материалы и методы
У 30 пациентов с последствиями травмы кисти при обширных травмах кисти и мягких тканей были выполнены оперативных вмешательств по замещению дефектов по методике «лоскут в лоскуте». В 16 случаях повреждение преимущественно локализовалось на ладонной, в 14 — на тыльной поверхности кисти. Учитывая исключительную значимость нормальных движений луча кисти для ее функции в целом, повреждения первого межпальцевого промежутка выделяли отдельно. Они наблюдались у 8 пациентов.
Размеры дефекта измеряли после иссечения его краев. Они составили от 5 см2 до 80 см2 (медиана — 32 см2). В 72% наблюдений посттравматический дефект на кисти был представлен не только дефектом покровных тканей, резко ограничивающим функцию кисти, но и повреждением глубжележащих структур.
Срок выполнения реконструктивного оперативного вмешательства после травмы колебался от 29 дней до 9 лет (медиана — 6 месяцев), возраст пациентов — от 2 до 62 лет (медиана — 28 лет).
Хирургическая техника. Для иллюстрации эффективности и обоснованности применения метода «лоскут в лоскуте» приводим клинический пример с постравматической рубцовой сгибательной деформацией кожи и мягких тканей правой кисти и нижней трети правого предплечья. В данном случае имелся выраженный дефект с деформацией анатомических структур, ограничением функции и высоким риском рецидива при использовании стандартных методик кожной пластики. Это создавало необходимость в выборе индивидуализированного и анатомически обоснованного подхода, способного обеспечить полноценное закрытие дефекта с сохранением функции и минимизацией осложнений. Применение предложенного метода позволило добиться надежного закрытия дефекта, восстановления анатомии и функции, а также предотвратить развитие повторной контрактуры.
Для иллюстрации приводим клиническое наблюдение. Больной С. уулу У. муж. 27л., и/б №32987 поступил в клинику с диагнозом: Посттравматическая рубцово-сгибательная деформация кожи и мягких тканей правой кисти и н/3 правого предплечья. Жалобы при поступлении на наличие рубцовой деформации правой кисти, боли в области послеоперационного рубца, ограничение движений пальцев и кисти, нарушение функции правой кисти. Со слов пациента травму получил на производстве 27.04.2023 г. По неосторожности при работе рука попала в станок. Первая помощь была оказана очевидцами. Наложена давящая повязка. Бригадой скорой медицинской помощи пациент доставлен по линии скорой помощи в НГ отделение ПРМХ и ХК. Пациент был госпитализирован в экстренном порядке для оперативного лечения. Произведена операция — закрытие дефекта кожи и м/т правой кисти и предплечья пластикой местными тканями. Шов мышц тенора. Послеоперационный период протекал удовлетворительно, был выписан с улучшением состоянии. Лечение получал по месту жительства амбулаторно. Но не смотря на проводимые амбулаторной лечение рубцовая деформация прогрессировала и больной обратился на повторное оперативное вмешательство. При осмотре правой кисти и нижней трети предплечья имеются послеоперационные рубцы различного размера и характера, со стягивающим компонентом, по ладонной поверхности кисти и внутренней поверхности нижней трети предплечья, резкое ограничение движений пальцев и кисти в целом. Нарушение функции хвата кисти. Рубцы гипертрофированы, при пальпации умеренно болезненно (Рисунок 1).
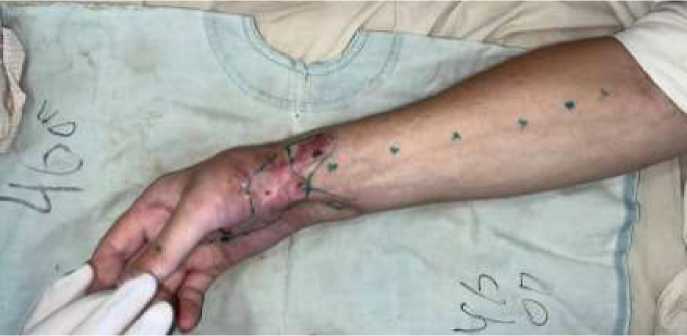
Рисунок 1. Предварительная разметка линий разрезов на ладонной поверхности правой кисти и нижней трети предплечья
Произведено операция 09.10.2023. После обработки правой кисти и предплечья спиртом, под жгутом, после предварительной маркировки на коже линий разрезов выполнено иссечение рубцовой ткани ладонной поверхности правой кисти и нижней трети правого предплечья (Рисунок 2 ).
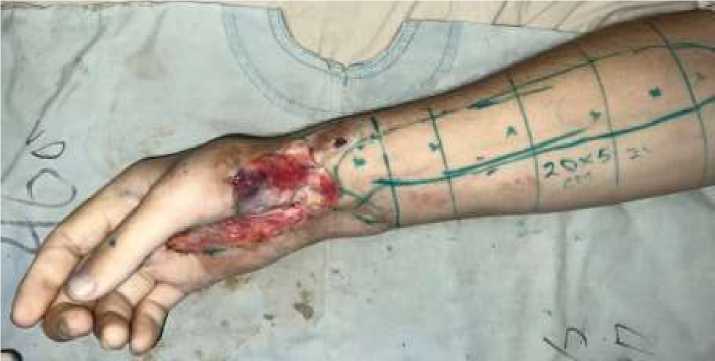
Рисунок 2. Маркировка на коже линий разрезов ладонной поверхности правой кисти и нижней трети правого предплечья
Имеется выраженный рубцово-спаечный процесс кожи и мягких тканей. Все рубцовые ткани иссечены, подлежащие ткани освобождены от рубцовой ткани. После иссечения рубцовой ткани образовался дефект мягких тканей кисти и нижней трети предплечья размером 20х6 см. Гемостаз электрокоагуляцией. Затем по внутренней поверхности правого предплечья по ходу и в проекции лучевой артерии после предварительной маркировки на коже линий разрезов предполагаемого лоскута, выполнен листовидный разрез кожи. Далее под оптическим увеличением с применением микрохирургического инструментария и техники с техническими трудностями был выделен кожно-фасциальный васкуляризированный лоскут на сосудистой ножке (лучевая артерия), лоскут — размерами 20х5 см, соразмерно дефекту (Рисунок 3).
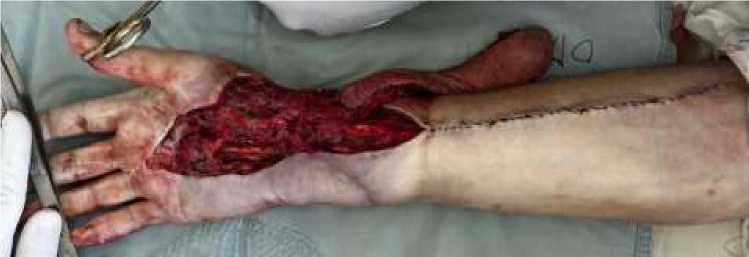
Рисунок 3. Выделение кожно-фасциального васкуляризируемого лоскута на сосудистой ножке (лучевой артерии) размером 20×5 см, соразмерно кожно-мягкотканному дефекту
На уровне верхней трети правого предплечья были найдены и выделены проксимальные концы лучевой артерии от места отхождения от плечевой артерии и близлежащей подкожной вены. Сосуды лигированы. Лоскут выделен от подлежащей ткани и ротирован на 180 градусов область дефекта, жгут отпущен, кровообращение в лоскуте хорошее. Лоскут фиксирован к месту дефекта нитью 4.0 Дуалон (НГ). На донорском участке образовался дефект размером 20,0х6,0 см который послойно ушит нитью 3.0 Дуален – (НГ) . и 2,0 Дуакол (НГ)..Пластика кожи местными тканями. При ротации лоскута к месту дефекта, дефект области лучезапястного сустава и нижней трети предплечья нет возможности закрыть полностью, в связи с чем принято решение закрыть дефекты лоскутом с изменением формы. Для этого проксимальная часть лоскута поделена на 2 части, соразмерно дефектам и с наличием в них перфорантных сосудов, ротированы к месту дефектов. Фиксированы швами нитью 4.0 Дуалон (НГ). Кровообращение в лоскутах хорошее. Дефект закрыт полностью (Рисунок 4).
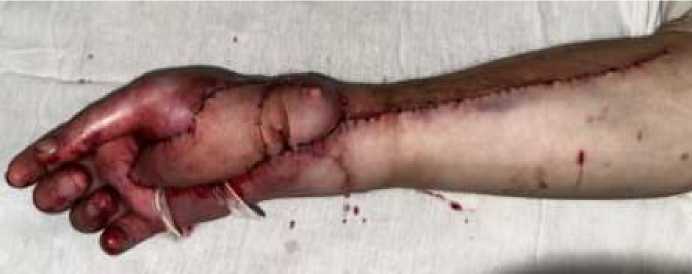
Рисунок 4. Ротирование и фиксация двух частей васкуляризированного лоскута, сформированного из проксимального сегмента, с сохранёнными перфорантными сосудами; полное закрытие кожно-мягкотканного дефекта, хорошее кровообращение в лоскуте
Таким образом, произведено иссечение рубцовой ткани ладонной поверхности правой кисти и нижней трети правого предплечья, пластика дефекта ротированным васкуляризированным лучевым лоскутом по методике «лоскут в лоскуте», с изменением формы. Пластика местными тканями.
Результаты. Полная приживаемость лоскута достигнута у всех больных. У одного пациента наблюдалась частичная ишемия сублоскута, потребовавшая ревизии анастомозов и последующей вторичной коррекции. Средний срок реабилитации составил 8,6 ± 2,4 недель. Средний балл по шкале QuickDASH составил 22,7, что свидетельствует о удовлетворительном функциональном восстановлении. Эстетическая удовлетворённость по VAS — 8,1/10.
Обсуждение. Методика «лоскут в лоскуте» в составе лучевого лоскута позволяет достичь уникальной трёхмерной адаптации ткани к сложной архитектонике кисти. Перфорантное кровоснабжение сублоскута обеспечивает его надёжную васкуляризацию и независимое перемещение, не требующее дополнительных анастомозов. Это особенно важно при реконструкции зон с избыточным натяжением или глубокой топографией (анатомические ложа, межпальцевые промежутки). Результаты проведённого исследования подтверждают высокую эффективность применения методики «лоскут в лоскуте» на основе васкуляризированного лучевого лоскута при реконструкции сложных дефектов кисти. Ключевым преимуществом данной методики является возможность создания «двухуровневой» конструкции: основной лоскут обеспечивает закрытие основного объёма дефекта, в то время как сублоскут, мобилизованный на перфорантах, позволяет реконструировать зоны с высоким функциональным значением и сложной конфигурацией [3, 9].
Анализ клинического материала показал, что данная техника значительно снижает натяжение тканей в зоне реконструкции, улучшает распределение кожного покрова и способствует более быстрому восстановлению двигательной активности. Метод «лоскут в лоскуте» требует от хирурга не только владения микрохирургической техникой, но и чёткого представления о анатомии перфорантных сосудов, топографии предплечья, а также индивидуального планирования хода вмешательства на основании трёхмерной модели дефекта. Использование интраоперационного допплер-контроля и прецизионной диссекции сосудов повышает безопасность вмешательства и снижает риск ишемии сублоскута [4, 8].
В литературе метод flap-in-flap ранее описывался, преимущественно в области реконструкции лица и туловища [2, 7]. Наш опыт подтверждает возможность адаптации этого подхода к кисти, причём с более высокой потребностью в прецизионной технике из-за ограниченного пространства и функционального значения зоны вмешательства.
Заключение
Применение васкуляризированного лучевого лоскута по методике «лоскут в лоскуте» является эффективным и безопасным методом реконструкции при сложных и обширных дефектах кисти. Метод демонстрирует высокую приживаемость, хорошие функциональные и эстетические результаты, минимизирует потребность в дополнительных операциях. Он должен быть рассмотрен как один из приоритетных подходов в арсенале микрохирургической реконструкции кисти.


