Проблема лечения пациентов с доминирующей сочетанной черепно-мозговой травмой при политравме
Автор: Кукса Д.Н., Солод Э.И., Завалишин Е.Е., Абдулхабиров М.А., Джоджуа А.В., Карпович Н.И.
Журнал: Вестник Национального медико-хирургического центра им. Н.И. Пирогова @vestnik-pirogov-center
Рубрика: Оригинальные статьи
Статья в выпуске: 4-2 т.17, 2022 года.
Бесплатный доступ
Ежегодно в мире растет процент пострадавших с политравмой благодаря росту урбанизации, активному развитию технического прогресса, увеличению ритма жизни населения. Каждый год в мире около 5,5 млн. человек получают травмы, из них 17–22% приходится на долю политравмы. Одной из самых сложных проблем в лечении пациентов с политравмой является наличие у них черепно-мозговой травмы. Даже при своевременном и правильном лечении наблюдается высокий процент летальности среди таких пострадавших. Необходимы дальнейшие исследования для улучшения качества оказания медицинской помощи пострадавшим с черепно-мозговой травмой для снижения уровня инвалидизации и летальности таких пострадавших.
Политравма, летальность, тяжелая сочетанная черепно-мозговая травма, причины смертности
Короткий адрес: https://sciup.org/140300761
IDR: 140300761 | DOI: 10.25881/20728255_2022_17_4_2_34
The problem of treatment of patients with dominating concomitant traumatic brain injury in polytrauma
The percentage of patients with polytrauma is growing annually in the world due to the growth of urbanization, the active development of technological progress, and the increase in the rhythm of life of the population. This problem has long been actively covered at modern medical forums and conferences, and also occupies the minds of many eminent scientists involved in the treatment of patients with polytrauma. Every year, about 5.5 million people in the world are injured, of which 17–22% are due to polytrauma. One of the most difficult problems in the treatment of patients with polytrauma is the presence of a traumatic brain injury. Even with timely and proper treatment, there is a high percentage of mortality among such victims. Further research is needed to improve the quality of medical care for victims with traumatic brain injury to reduce the level of disability and mortality in such victims.
Текст научной статьи Проблема лечения пациентов с доминирующей сочетанной черепно-мозговой травмой при политравме
Актуальность
Политравма с ведущей черепно-мозговой травмой является одной из сложнейших проблем в лечении. За последние 10–15 лет во всем мире отмечается рост пациентов с сочетанной травмой по сравнению с изолированной травмой. Исследование летальности пострадавших с политравмой позволило выявить дефекты в организации помощи пациентам, диагностике и лечении. Цель исследования — улучшение результатов лечения пострадавших с доминирующей черепно-мозговой травмой путём анализа причин летальных исходов в этой категории пациентов.
Материалы и методы
На базе ГБУЗ ГКБ им А.К. Ерамишанцева ДЗМ г. Москвы проведен ретроспективный и проспективный анализ пациентов с политравмой с ведущей черепномозговой травмой (ЧМТ). С 2017 по 2020 гг. в ГБУЗ ГКБ им А.К. Ерамишанцева ДЗМ поступило 713 пострадавших. Из них 406 человек (56,9%) имело ЧМТ в сочетании с другими повреждениями либо опорно-двигательной системы, либо повреждениями внутренних органов. К пострадавшим с политравмой были отнесены пациенты со значением шкалы ISS >17 баллов. Пациенты с травмой конечностей, таза, живота, груди, шеи, лица и головы в совокупности относятся к пациентам с сочетанной травмой (СЧМТ) [1–5]. Непреложным условием для классификации пострадавших было наличие ЧМТ. Анализ причин летальности проводился согласно методическим рекомендациям Медведева Ю.А. с соавт., а также совместно со специалистами в области нейрохирургии ГБУЗ ГКБ им. А.К. Ерамишанцева.
Нами был изучен 91 посмертный судмедэксперт-ный протокол вскрытия пострадавших от политравмы. За представленный период основную долю погибших составляли мужчины (62 летальных случая, 15,02% от всех пострадавших мужчин). Летальных исходов среди женщин зарегистрировано 29 (9,6% от общего числа пациентов женского пола).

Поскольку нас интересовали пострадавшие с политравмой, в выборку не вошли пациенты с монотравмами головы и/или же с ISS<17 баллов. В исследовании мы использовали шкалы оценки тяжести ISS и AIS. В реанимационном отделении нашей клиники специалисты в области анестезиологии и реаниматологии для оценки инвалидности, независимости и исходов реабилитации используют модифицированную шкалу Рэнкина, а для прогнозирования процента летальности — шкала оценки острых физиологических расстройств и хронических заболеваний (APACHE II) и шкала оценки органной недостаточности (SOFA). Нарушения уровня сознания были оценены по шкале Глазго (ШКГ).
Ввиду эпидемиологического и описательного характера нашего исследования одобрение этического комитета не требовалось.
Результаты и обсуждение
Шок различной степени тяжести у пациентов с политравмой с сочетанной ЧМТ встречался в 82,3% случаев (354 пациента). Ведущим механизмом травмы у пациентов с политравмой и доминирующей ЧМТ были дорожно-транспортные происшествия — 28 погибших (30%). Максимально ранняя госпитализация пострадавших с политравмой приводит к минимальным последствиям полученных повреждений, что также влияет на риск летальных исходов среди таких пострадавших и сохраняет компенсаторные возможности организма для поддержания гомеостаза организма и недопущения развития «триады смерти». Тактика Dаmage control и адекватное оказание медицинской помощи на догоспитальном этапе позволяет значительно снизить летальность у пациентов с политравмой и ведущей ЧМТ. Обязательно наблюдение таких пациентов в условиях отделения реанимации и интенсивной терапии с постоянным динамическим контролем жизненно важных функций и лабораторных показателей.
Заключение
Ведущей ранней причиной летальных исходов у пациентов с тяжелой сочетанной ЧМТ явился отек и набухание головного мозга. Проблема задержки госпитализации пациентов с мест происшествия является одной из важных причин развития осложнений и летальных случаев. Значения ISS рассчитанной клинически и по результатам танатологии коррелируют, гиподигностика была выявлена в незначительном количестве всех изученных случаев — 2 случая из общего числа. Пациентам с тяжелой сочетанной ЧМТ необходима специализированная помощь в максимально ранние сроки с исчерпывающим характером лечения во избежание повторных оперативных вмешательств, увеличивающие риски развития тяжелых септических и поздних осложнений. В РФ необходимо дальнейшее углубленное проведение исследований данной проблемы для улучшения качества оказания медицинской помощи и минимизации леталь- ных исходов и ивалидизации среди трудоспособного населения.
Статистический анализ
В качестве оценки силы ассоциации использовали V-статистику Крамера. Ассоциацию считали статистически значимой при p≤0,05.
Пациенты с политравмой в ГБУЗ ГКБ им. А.К. Ера-мишанцева осматриваются мультидисциплинарной командой и проходят необходимый объём исследований на уровне приёмного отделения или госпитализируются в шоковый зал отделения реанимации и интенсивной терапии (ОРИТ) для дообследования и проведения лечения до стабилизации состояния. Шок различной степени тяжести у пострадавших с политравмой и доминирующей ЧМТ встречался в 82,3% случаев из 406 (у 354 пациентов). При этом показатели летальности таковы:
– с доминирующей ЧМТ погибло 62 человека (18,56%);
– с субарахноидальным кровоизлиянием (САК), внутрижелудочковым кровоизлиянием или же их сочетанием погибло 55 человек (16,46%);
– с повреждением трёх анатомических областей погибло 133 человека (40%);
– с повреждением двух анатомических областей погибло 104 человека (31,42%).
Распределение продолжительности жизни у тяжело пострадавших с политравмой с доминирующей ЧМТ от момента поступления в стационар до момента смерти показано в таблице 1.
Табл. 1. Продолжительность жизни пациентов с политравмой
|
Продолжительность жизни пострадавших |
Число пациентов с сочетанной травмой |
|
|
% |
Абсолютное значение |
|
|
<3 часов |
22,58 |
14 |
|
4–12 часов |
14,51 |
9 |
|
13 часов–5 суток |
14,51 |
9 |
|
5–10 суток |
25,88 |
16 |
|
10–21 суток |
14,51 |
9 |
|
>21 суток |
6,45 |
4 |
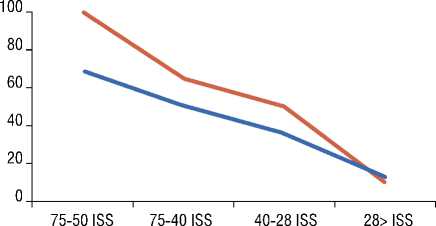
^ Летальность (%) ^ Поздние осложнения (%)
Рис. 1. График корреляции летальности и развития поздних осложнений и значений ISS.

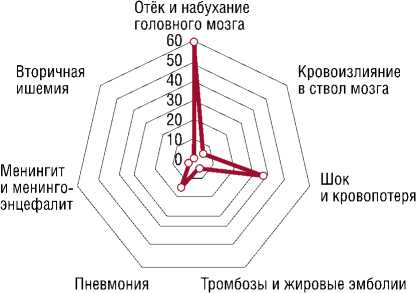
Рис. 2. Диаграмма конкурирующих причин летальности при доминирую-
щей ЧМТ.
Такие сроки оценки продолжительности жизни связаны с периодами течения травматической болезни, основанные на иммунологическом и патофизиологическом подходах к лечению пострадавших с политравмой [3; 6; 7].
Наивысшая летальность зафиксирована у пациентов с ISS>50 баллов, а поздние осложнения чаще развивались у пациентов со значением ISS от 28 до 40 баллов (Рис. 2). В большинстве своём ISS, рассчитанная по клиническому диагнозу, была близка к ISS, рассчитанной по танатологическому диагнозу. Редко встречались случаи гиподиагностики ISS (в нашем исследовании встретилось два случая из общего числа).
Задачей нашего исследования было выяснение точной причины, повлекшой за собой летальный исход у пострадавшего. Для этого нами был проведен полный подробный анализ стационарных карт пациентов.
Стоит отметить, что в большинстве случаев при танатогенезе погибших было выявлено несколько конкурирующих между собой причин, которые наглядно представлены на рисунке 3.
Согласно эпидемиологическим данным в России за последние 15 лет повреждения ЦНС в общей структуре травматизма составляют 35–45%. При этом доля инвалидизации вследствие повреждений ЦНС достигает порядка 25–35%, что выводит повреждения ЦНС на первое место по инвалидизации трудоспособного населения [1; 3; 5; 6].
ФГБНУ «Национальный научно-исследовательский институт общественного здоровья имени Н.А. Семашко» оценивает ущерб от ЧМТ в 600 млрд руб. ежегодно. В зарубежных медицинских работах за 35 лет приводятся данные, проиллюстрированные на рисунке 4.
При анализе времени на госпитализацию пострадавших с ЧМТ мы выяснили, что среднее время на транспортировку пострадавших в стационар составляет 72 мин., а у некоторых погибших оно составляло до 4,5 час. Данные временные рамки транспортировки пострадавших недопустимы ввиду патогенеза политравмы. Несоблюдение правила «золотого часа» очень часто приводит к срыву
Полное восстановление или минимальные неврологические расстройства (60%)
Тяжелая инвалидизация (28%)
Летальность на госпитальном этапе (30%)
Летальность на догоспитальном этапе (35%)

0 10 20 30 40 50 60 70
~~ процент последствий
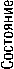
Рис. 3. Диаграмма процентного соотношения последствий ЧМТ.
Крайне тяжелое
Тяжелое
Средней тяжести

30% 25% 20%
15%
10% 5% 0%
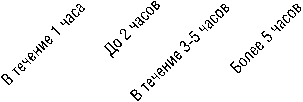
Время доставки
Рис. 4. Корреляция летальности среди пострадавших и сроков госпитализации.
компенсаторных механизмов организма и развитию ацидоза, коагулопатии и гипотермии — так называемой «триады смерти» [3]. Около 50% летальных исходов наступает через 2 часа с момента получения травмы, далее 35% смертей случается в пределах первых 6 часов [1]. Высокий процент летальности в случаях длительной транспортировки говорит о том, что необходимо значительно уменьшать время транспортировки пациентов с ЧМТ в больницы. Проблема задержки времени при госпитализации пациента с места происшествия значительно повышает шанс летального исхода (Рис. 4).
Время доставки погибших пострадавших было статистически значимо ассоциировано с состоянием (V Крамера = 0,28 [95% ДИ: 0,00; 0,39], p = 0,0146).
В России и за рубежом активно используются автомобильные бригады СМП. В нашей выборке все пациенты были доставлены такими бригадами. Время прибытия БСМП в Москве в среднем составляет 9,4 мин., в Санкт-Петербурге — 10±3 мин. [7].
К сожалению, статистических данных о качестве оказания медицинской помощи на месте происшествия у нас не имеется. В отечественной литературе встречаются указания на наличие летальных исходов у пострадавших на месте происшествия с низкими и средними значениями по шкале ISS, которые в свою очередь связаны с низким риском летального исхода. Скорее всего, подобные летальные исходы связаны с неэффективностью оказания первой помощи на догоспитальном этапе или же с полным её отсутствием. Также одной из причин высокой летальности является длительное время прибытия на место происшествия бригады СМП. Значимость именно этой причины подтверждают работы различных авторов за последние несколько лет [1; 4; 7].
Тактика Damage control у пациентов с политравмой при травмах и ранениях головы
Сочетанные черепно-мозговые травмы (СЧМТ) являются одним из опаснейших видов травм, их частота достигает до 85-90% всех видов сочетанных травм. При этом летальность при тяжелых ЧМТ остается на достаточно высоком уровне ≥50% [3; 6]. ЧМТ легкой и средней степени тяжести не оказывают заметного влияния на течение травматической болезни. Отдельно оцениваются пациенты с СЧМТ с тяжелыми внечерепными и внутричерепными повреждениями, которые отличаются высоким уровнем развития осложнений, часто приводящим к инвалидизации трудоспособного населения и высоким (15–45%) летальным исходам [3; 6].
Различная симптоматика и наличие внечерепных повреждений, кровопотеря, гипотония, наличие шока различного генеза, наличие жировой эмболии определяют трудность диагностики и оценки тяжести повреждения головного мозга у пациентов с СЧМТ. Оценка степени нарушения сознания при поступлении в стационар может зависеть в некоторых случаев от влияния или наличия последствий других травм. Наличие алкогольного и наркотического опьянения также влияет на оценку неврологического статуса пациентов с СЧМТ. Общемозговые и очаговые поражения ЦНС влияют на использование седации, проводимой при переводе на ИВЛ на догоспитальном этапе медицинской помощи или в процессе транспортировки пострадавшего с места происшествия и тоже вызывают затруднения при оценке неврологического статуса.
Диагностика СЧМТ обязательно должна строиться на принципах активного определения характера повреждений черепа и головного мозга с широким применением современных диагностических инструментальных методов диагностики [3; 4]. «Золотым стандартом» на современном этапе развития медицины является выполнение мультиспиральной компьютерной томографии головы (МСКТ) [3; 4; 7].
Одной из базисных задач диагностики тяжелой ЧМТ у пострадавших при поступлении стоит определение морфологического субстрата повреждения головного мозга и выявление жизнеугрожающих последствий, таких как: продолжающееся кровотечение, наличие асфиксии, сдавленность головного мозга на фоне набухания или отека, присутствие гипертензивно-дислокационного синдрома [1–3; 6].
Кровотечения из артериальных сосудов и синусов твердой мозговой оболочки в зоне перелома костей свода черепа и черепных ям имеют жизнеугрожающие последствия [2; 3; 5].
Аспирация дыхательных путей кровью, рвотными массами и даже съёмными зубными протезами является причиной асфиксии у 1–5% пострадавших с СЧМТ. При тяжелой ЧМТ и ушибах головного мозга развивается бульбарный паралич и отсутствие кашлевого и глоточного рефлекса.
Образование внутричерепных гематом при сдавлении головного мозга вдавленными костными отломками приводит к смещению и ущемлению структур полушарий и ствола головного мозга. Частота таких состояний — 3–7% [1–3].
Пациенты с угнетением сознания <9 баллов по ШКГ (сопор, различные степени комы) при выявлении признаков нарушения дыхания интубируются и переводятся на ИВЛ в условиях ОРИТ.
При асфиксии в условиях шокового зала ОРИТ осуществляют санацию верхних дыхательных путей с последующим интубированием пострадавшего. При тяжёлых повреждениях челюстно-лицевой области или шеи и невозможности интубации трахеи, прибегают к коникотомии или трахеостомии [1; 3; 5–7].
Ущемление ствола головного мозга на уровне мозжечка приводит к сдавлению головного мозга с парезами и параличом конечностей [1; 3; 6; 28]. При этом обнаруживается патогностически важный «светлый промежуток» — временный интервал после кратковременного прояснения сознания, предшествующий повторной его утрате. В случае тяжелого ушиба головного мозга такой интервал отсутствует [3; 7]
Повышение внутричерепного давления выше 25 мм рт.ст. у пациентов с СЧМТ встречается в 50–50% случаев, что приводит к полнокровию головного мозга, синдрому внутричерепной гипертензии, гидроцефалии и угнетению сознания до <8 баллов по ШКГ в 58,5% случаев [3; 6].
При обследовании пациентов с СЧМТ стандартно проводят эхоэнцефалоскопию, краниографию, МСКТ, взятие люмбальной пункции. Краниография и эхоэнцефалоскопия проводятся по показаниям.
Одной из первостепенных задач первичной диагностики, начиная с оказания помощи на догспитальном этапе, является исключение сдавления головного мозга из-за внутричерепных гематом. В целях исключения сдавления мозга необходим объемный осмотр на месте происшествия, применение «золотого стандарта» — МСКТ, а при невозможности выполнения КТ — эхоэнцефалоскопия по трем трассам. В случае смещения срединных структур головного мозга свыше 5 мм, выполнятся наложение в
височной области на стороне смещения от трех до пяти трефинационных отверстий, однако при отрицательном результате или же при сложных диагностических случаях — с контралатеральной стороны. Подтвердив диагноз, костный доступ расширяют, выполняя декомпрессивную трепанацию черепа.
После декомпрессивной трепанации черепа последовательно проводят классический алгоритм действий: аспирация гематом, удаление нежизнеспособного детрита физраствором, коагуляция сосудов с использованием увеличительной оптики с последующей пластикой трепанационного дефекта аутокостью или титановыми пластинами с учётом стабилизации состояния пациентов.
Особенности интенсивной терапии у пострадавших с политравмой с доминирующей СЧМТ
Реанимационные мероприятия включают, в первую очередь, восстановление проходимости дыхательных путей, респираторную терапию, противошоковую терапию, адекватное обезболивание, компенсацию кислотно-щелочного баланса (устранение ацидоза), согревание пациентов. Лечение пострадавших с угнетением сознания <12 по ШКГ должно проводиться в условиях ОРИТ [3; 7].
С целью предупреждения вторичных осложнений и повреждений мозга проводится:
– обеспечение нормальной оксигенации (PaO2>100 мм рт. ст.);
– предупреждение гиперкапнии (35–40 мм рт. ст.);
– возвышенное положение головного конца кровати (15–30°) и травмированных конечностей;
– эмпирическая антибактериальная терапия при открытых переломах и ранениях и проникающих ЧМТ;
– коррекция гиповолемии, поддержание перфузионного церебрального давления на уровне 60–90 мм рт. ст.;
– обязательный мониторинг внутричерепного давления (ВЧД) с имплантацией вентрикулярного катетера или паренхиматозного датчика с целью профилактики развития синдрома повышения ВЧД;
– мониторинг и коррекция состояния свертывающей системы крови;
– поддержание ВЧД на уровне <20 мм рт. ст.;
– мониторинг и коррекция электролитного состава крови [1; 3; 6].
Стойкое повышение ВЧД >20 мм рт. ст. требует дополнительной диагностики и проведения этапной коррекционной терапии:
-
– выполнение КТ головного мозга при возможности его выполнения;
-
– дренирование ликвора;
-
– гипервентиляция (до PCO2 30–35 мм рт. ст.);
-
– введение осодиуретиков (маннит 1 г/кг, далее 02,25–0,5 г/кг) до 6 раз в сутки под контролем осмолярности крови;
-
– введение гипертонического раствора натрия хлорида 3,0% (гиперХАЕС), салуретиков;
-
– барбитуратная кома.
Неконтролируемое ВЧД и неэффективность интенсивной терапии являются показаниями к выполнению декомпрессивной трепанации черепа [3].
В зависимости от патологического очага. при односторонних поражениях выполняют одностороннюю гемикраниэктомию или бифронтальную трепанацию [3; 7].
При выполнении декомпресивной трепанации обязателен мониторинг ВЧД при помощи паренхиматозного/ субдурального датчиков или вентрикулярного катетера и динамическое наблюдение в условиях до стабилизации состояния [3; 7].
Тактика хирургического лечения пострадавших с политравмой с ведущей ЧМТ
Тактика хирургического лечения строится исходя из особенностей и многообразия возможных сочетаний ЧМТ с внечерепными повреждениями. Принципиальным является то, что при СЧМТ по неотложным показаниям выполняется остановка продолжающегося кровотечения и асфиксии. Однако они выполняются симультанно с устранением жизнеугрожающих последствий травм других локализаций. Чаще всего основным источником кровотечения являются повреждения мягких тканей головы. Основным методом остановки кровотечения является ушивание ран головы швами по Донати.
Ликвидация «синдрома сдавления головного мозга» становится реальной по срочным показаниям по завершении всего спектра неотложных хирургических вмешательств по поводу травм внечерепного характера (остановка наружного и внутреннего кровотечений, в том числе внутриплеврального, внутрибрюшного и внутритазового, устранения напряженного и отрытого пневмоторакса, устранения асфиксии, стабилизации тазового кольца, стабилизации переломов длинных трубчатых костей и т.д.).
В том случае, когда пациент поступает в шоковый зал ОРИТ в критическом состоянии с тяжелыми торакальными или абдоминальными повреждениями, присутствуют признаки СЧМТ вопрос касательно окончательной диагностики её степени тяжести и характера вынужденно откладывается до ликвидации жизнеугрожающих состояний травм груди и живота [1; 3; 5].
Комбинация тяжелой СЧМТ с тяжелыми повреждениями тазового кольца, сопровождающихся обильным внутритазовым кровотечением, подразумевает первостепенную малоинвазивную стабилизацию таза при помощи монтажа аппарата внешней фиксации (АВФ) необходимой компоновки (с/без тампонады тазового пространства, с более поздним оперативным вмешательством на структурах головного мозга [2–4; 6; 8]. Стабилизация нестабильных переломов тазового кольца у пострадавших с политравмой относятся к неотложным оперативным вмешательствам и может симультанно выполняться совместно с нейрохирургическими бригадами по поводу сдавления головного мозга [4; 6]. В таком же
роде возможен подход в определении очередности оперативных вмешательств при СЧМТ и травм конечностей [2–4; 7]. Все ортопедические оперативные вмешательства у пациентов с политравмой на первом этапе тактики Damage control (DC) выполняются малотравматичным способом с минимальной хирургической агрессией и малой кровопотерей при монтаже АВФ [1; 2; 4; 6].
При наличии у пострадавшего ЧМТ со сдавлением головного мозга, усугубленной нестабильной травмой позвоночника, первично устраняется сдавление головного мозга, с последующим выполнением декомпрес-сивно–стабилизирующей фиксацией повреждённого сегмента позвоночного столба в сокращенном объёме как первый этап многоэтапной хирургической тактики лечения [6].
Что делать общему хирургу при поступлении пострадавшего с политравмой и признаками ЧМТ?
Данные по количеству травмоцентров различных уровней в РФ и городе Москве представлены на рисунке 5. Согласно приказу №903 от 29.12.2018 Департамента Здравоохранения г. Москвы (ДЗМ г. Москвы) ГБУЗ ГКБ им. А.К. Ерамишанцева является травмоцентром I уровня.
Травмоцентры I уровня организованы на базе институтов скорой помощи, республиканских, краевых, областных и крупных многопрофильных стационаров скорой помощи, университетских клиник; травмоцентры II уровня — на базе городских, межрайонных, центральных районных больниц; травмоцентры III уровня — на базе районных больниц.
Согласно методическим рекомендациям ГБУ СПб НИИ СП им И.И. Джанелидзе «Прогностические критерии обоснования хирургической и эвакуационной тактики у пациентов с политравмой в травмоцентрах II и III уровня» минимальный уровень летальности при политравмах у пациентов достигнут только в травмо-центрах I уровня [3].
При поступлении пострадавшего с политравмой и доминирующей СЧМТ в травмоцентр, где отсутствует нейрохирург, объем оперативных вмешательств должен ограничиваться устранением жизнеугрожающих состояний и вызовом нейрохирурга «на себя». Чаще всего стремление к отказу от внутричерепного этапа опера-
1 000^
800 _
РФ
-
■ ■ Травмоцентры I ур.
-
■ II Травмоцентры II ур.
Травмоцентры III ур.
Рис. 5. Количество травмоцентров разных уровней в РФ.
тивного вмешательства продиктовано тем, что могут потребоваться повторные корригирующие операции с участием нейрохирургов, при этом риск развития тяжелых септических осложнений многократно возрастает [3; 6].
При невозможности оказания полного объема специализированного лечения рекомендуется по устранению жизнеугрожающих состояний и стабилизации тяжести состояния пострадавшего эвакуация в травмоцентр I-го уровня для окончательного специализированного лечения [1].
Заключение
После изучения и анализа причин летальности пострадавших с СЧМТ мы пришли к выводу, что в большинстве случаев основной причиной летальности является нарушение правил транспортировки и лечения пострадавших на догоспитальном этапе. Длительная транспортировка постравших в медицинское учреждение значительно повышает шансы летального исхода, а также способствует срыву компенсаторных каскадных реакций, что приводит к развитию «триады смерти» и развитию других жизнеугрожающих осложнений: отека и вклинения структур головного мозга, шока смешанного генеза, тромбоза и жировой эмболии важных магистральных стволов. Различная симптоматика и наличие внечерепных повреждений, алкогольное и наркотическое опьянение, кровопотеря, гипотония, наличие шока различного генеза, наличие жировой эмболии затрудняют диагностику и оценку тяжести повреждения головного мозга пострадавших с СЧМТ, что также ведет к росту смертности пациентов.
Выводы
-
I. Имеется проблема задержки госпитализации пациентов с места происшествия в стационар для оказания им специализированной медицинской помощи, в отличие от наших зарубежных коллег.
-
II. Специализированная хирургическая помощь пострадавшим с политравмой при ведущей СЧМТ должна оказываться в максимально ранние сроки от момента получения травмы и стремиться к полноценному и завершенному лечению, чтобы исключить риски повторных оперативных вмешательств, увеличивающих риски септических и поздних осложнений.
-
III. Всем пациентам с политравмой и ЧМТ обязательно динамическое наблюдение в условиях ОРИТ.
-
IV. Прослеживается значимая тенденция зависимости летальности и развития поздних осложнений от балльного значения шкалы ISS.
-
V. Ведущей причиной летальных исходов у постравдав-ших с политравмой и доминирующей СЧМТ явился отек и набухание головного мозга.
-
VI. Одной из основных причин летальных исходов у пострадавших с политравмой и доминирующей ЧМТ является поздняя госпитализация.
Авторы заявляют об отсутствии конфликта интересов (The authors declare no conflict of interest).
Список литературы Проблема лечения пациентов с доминирующей сочетанной черепно-мозговой травмой при политравме
- Рева В.А. Практическое руководство по Damage. — Санкт-Петербург: Р-КОПИ, 2018. — 370 c.
- Дулаев А. К. Переломы костей конечностей у пострадавших с политравмой. Учебное пособие. — Санкт-Петербург: Санкт-Петербургский НИИ Скорой помощи им И.И. Джанелидзе, 2017. — 36 c.
- Коробушкин Г.В., Шигеев С.В. Анализ причин смерти в выборке пациентов с политравмой в Москве // Политравма. — 2020. — №2. — С.47-53. doi: 10.24411/1819-1495-2020-10019.
- Eastridge BJ, Holcomb JB, Shackelford S. Outcomes of traumatic hemorrhagic shock and the epidemiology of preventable death from injury. Transfusion. 2019; 59(S2): 1423-1428. doi: 10.1111/trf.15161.
- Carmichael H, Steward L, Peltz ED, Wright FL, Velopulos CG, et al. Preventable death and interpersonal violence in the United States: who can be saved? Journal of trauma and acute care surgery. 2019; 87(1): 200-204. doi: 10.1097/TA.0000000000002336.
- Парфенов В.А. Нервные болезни: Учебник. — Москва: МИА, 2018. —368 с.
- Махновский А.И. Прогностические критерии для обоснования хирургической и эвакуационной тактики у пациентов с политравмой в травмоцентрах II и III уровня: Диссертация. Санкт-Петербург, 2020. — 159 с.


