Профилактика послеоперационной дисфагии при лапароскопической фундопликации у больных грыжей пищеводного отверстия диафрагмы
Автор: Мухиддинов Н.Д., Абдуллозода Ф.А., Болтуев К.Х., Рузибойзода К.Р.
Журнал: Вестник Национального медико-хирургического центра им. Н.И. Пирогова @vestnik-pirogov-center
Рубрика: Оригинальные статьи
Статья в выпуске: 1 т.20, 2025 года.
Бесплатный доступ
Цель исследования. Совершенствование способов профилактики развития дисфагии после лапароскопической фундопликации у больных грыжей пищеводного отверстия диафрагмы (ГПОД).Материал и методы. Проведен комплексный анализ диагностических данных и результатов оперативного лечения 140 пациентов с диагностированной ГПОД. В соответствии с дизайном исследования, когорта пациентов была стратифицирована на две группы. Контрольную группу составили 67 пациентов, подвергшихся традиционному открытому хирургическому вмешательству. В основную группу вошли 73 пациента, которым была проведена видеолапароскопическая коррекция ГПОД с применением разработанных способов профилактики послеоперационной дисфагии.Результаты. В контрольной группе (n = 67) хирургическая коррекция ГПОД осуществлялась посредством классического лапаротомного доступа с применением стандартной методики оперативного вмешательства. В основной группе (n = 73) в 68 (93,2%) случаях применялись различные модификации видеолапароскопической фундопликации с задней крурорафией. Лишь у 5 (6,8%) пациентов по строгим показаниям проведены лапаротомные операции с выполнением фундопликации по Ниссену в модификации клиники, также с задней крурорафией. С целью профилактики дисфагия различной степени тяжести, произведено покрытие сетчатого протеза прядью сальником. Также при видеолапароскопической фундопликации по Ниссену применялось формирование мягкой манжетки с использованием зонда Блэкмора для дозирования степени натяжения фундопликации. Анализ постоперационных осложнений продемонстрировал существенные различия между исследуемыми группами в отношении частоты возникновения дисфагии. В основной группе явления дисфагии различной интенсивности были зафиксированы лишь у 4 пациентов, что составило 5,5% от общего числа наблюдений. В контрольной группе данное осложнение встречалось значительно чаще - у 13 пациентов (19,4%).Заключение. Таким образом, полученные статистические данные убедительно демонстрируют клиническую эффективность разработанного комплекса профилактических мероприятий в отношении предупреждения развития механической дисфагии в послеоперационном периоде.
Грыжа пищеводного отверстия диафрагмы, лапароскопическая фундопликация, послеоперационная дисфагия, профилактика
Короткий адрес: https://sciup.org/140309978
IDR: 140309978 | DOI: 10.25881/20728255_2025_20_1_54
Prevention of postoperative dysphagia during laparoscopic fundoplication in patients with heat hernia
Purpose of the study. Improving methods for preventing the development of dysphagia after laparoscopic fundoplication in patients with hiatal hernia.Material and methods. A comprehensive analysis of diagnostic data and results of surgical treatment of 140 patients with a diagnosed hiatal hernia (HH) was carried out. According to the study design, the patient cohort was stratified into two groups. The control group consisted of 67 patients who underwent traditional open surgery. The main group included 73 patients who underwent videolaparoscopic correction of the НН using developed methods for the prevention of postoperative dysphagia.Results. In the control group (n = 67), surgical correction of the НН was carried out through a classic laparotomy approach using standard surgical techniques. In the main group (n = 73), in 68 (93.2%) cases, various modifications of videolaparoscopic fundoplication with posterior crurorrhaphy were used. Only 5 (6.8%) patients, according to strict indications, underwent laparotomy operations with Nissen fundoplication in a clinical modification, also with posterior crurorrhaphy. In order to prevent dysphagia of varying severity, the mesh prosthesis was covered with a strand of omentum. Also, during videolaparoscopic Nissen fundoplication, the formation of a soft cuff was used using a Blackmore probe to dose the degree of tension of the fundoplication. Analysis of postoperative complications demonstrated significant differences between the study groups regarding the incidence of dysphagia. In the main group, dysphagia of varying intensity was recorded in only 4 patients, which amounted to 5.5% of the total number of observations. In the control group, this complication occurred much more often - in 13 patients (19.4%).Conclusion. Thus, the obtained statistical data convincingly demonstrate the clinical effectiveness of the developed set of preventive measures in preventing the development of mechanical dysphagia in the postoperative period.
Текст научной статьи Профилактика послеоперационной дисфагии при лапароскопической фундопликации у больных грыжей пищеводного отверстия диафрагмы
В современной клинической практике хирургическое вмешательство рассматривается как ведущий метод радикального лечения ГПОД [5]. Согласно накопленному международному опыту, лапароскопические

Мухиддинов Н.Д., Абдуллозода Ф.А., Болтуев К.Х., Рузибойзода К.Р.
ПРОФИЛАКТИКА ПОСЛЕОПЕРАЦИОННОЙ ДИСФАГИИ ПРИ ЛАПАРОСКОПИЧЕСКОЙ ФУНДОПЛИКАЦИИ У БОЛЬНЫХ ГРЫЖЕЙ ПИЩЕВОДНОГО ОТВЕРСТИЯ ДИАФРАГМЫ антирефлюксные операции демонстрируют высокую терапевтическую эффективность, достигающую 80–90% успешных исходов. Тем не менее, в определенной части случаев (10–20%) у прооперированных пациентов развиваются различные осложнения, которые требуют проведения повторных лечебных мероприятий [6; 7].
Послеоперационная механическая дисфагия представляет собой одно из ведущих осложнений хирургического лечения ГПОД, встречаемость которого, по данным различных исследований, варьирует в широком диапазоне от 10 до 30%, а в отдельных наблюдениях достигает 59% [8; 9]. Клиническое течение данного осложнения характеризуется преимущественно транзиторным характером с самопроизвольным регрессом симптоматики в течение первых 2–3 месяцев после операции. Однако у определенной категории пациентов (3–24%) наблюдается персистенция симптомов более трех месяцев, что классифицируется как стойкая форма дисфагии [10; 11]. Терапевтическая тактика при развитии стойкой дисфагии включает применение различных миниинвазивных методик, таких как эндоскопическое бужирование и баллонная кардиодилатация. При неэффективности консервативного лечения или краткосрочности достигнутого результата возникает необходимость в повторном оперативном вмешательстве, что наблюдается в 1–2% случаев [12; 13].
Современная лапароскопическая антирефлюксная хирургия, несмотря на достигнутые технологические успехи, по-прежнему сопряжена с существенным риском развития послеоперационных осложнений, среди которых особое место занимает механическая дисфагия. Сохраняющаяся высокая частота данного осложнения диктует необходимость интенсификации научного поиска и разработки инновационных методологических подходов к его профилактике и терапевтической коррекции.
Цель исследования
Совершенствование способов профилактики развития дисфагии после лапароскопической фундопликации у больных ГПОД.
Материал и методы исследования
В ходе проведённого исследования была осуществлена комплексная диагностика и хирургическое лечение 140 пациентов (100%) с ГПОД. С целью анализа результатов терапии все больные были разделены на две группы: группа сравнения (контрольная) (n = 67), которой выполнялись общепринятые традиционные открытые хирургические вмешательства для коррекции ГПОД, и основная группа (n = 73), для которой применялись эндовидеохирургические технологии с использованием разработанных методик видеолапароскопической коррекции ГПОД и профилактики послеоперационной дисфагии. Среди включённых в исследование пациентов было 81 мужчина (57,9%) и 59 женщин (42,1%). Для клас- сификации ГПОД использовалась общепринятая схема, предложенная Василенко В.Х. (1978) (Рис. 1).
Скользящий тип ГПОД выявлялся в целом у 107 (76,4%) пациентов, из которых 55 (75,3%) относились к основной группе и 52 (77,6%) – к контрольной. Параэзофагальный тип ГПОД был зафиксирован в 20 (14,3%) наблюдениях, в том числе в 11 (15,1%) случаев – в основной группе и в 9 (13,4%) – в контрольной. Наименьшую долю составили пациенты со смешанным типом ГПОД – 13 (9,3%), при этом в основной группе они были диагностированы в 7 (9,6%) наблюдениях, а в контрольной – в 6 (9,0%).
При анализе клинического материала и сборе анамнестических данных выяснилось, что пациенты с ГПОД страдали заболеванием в течение от одного года до десяти и более лет, многократно проходя лечение у терапевтов и гастроэнтерологов. Продолжительность грыженоситель-ства, то есть период от появления первых клинических симптомов до обращения в клинику за хирургической помощью, представлена в таблице 1.
Как видно из представленных данных, наибольшая часть пациентов страдала данным заболеванием менее 5 лет – 101 (72,1%) случай, тогда как меньшая доля – 39 (27,9%) случаев – имела длительность заболевания от 5 до 10 и более лет.

Всего Контрольная группа ■ i Основная группа
Рис. 1. Распределение пациентов в зависимости от типа ГПОД согласно предложенной классификации Василенко В.Х.
Табл. 1. Распределение пациентов с ГПОД в зависимости от давности патологии
|
Давность патология |
Основная группа (n = 73) |
Группа сравнения (n = 67) |
р |
Всего (n = 140) |
|||
|
абс. |
% |
абс. |
% |
абс. |
% |
||
|
До 1 года |
19 |
26,0 |
18 |
26,9 |
χ 2 = 0,069 df = 3 p>0,05 |
37 |
26,4 |
|
От 1 года до 5 лет |
33 |
45,2 |
31 |
46,3 |
64 |
45,7 |
|
|
От 5 лет до 10 лет |
15 |
20,6 |
13 |
19,4 |
28 |
20,0 |
|
|
Более 10 лет |
6 |
8,2 |
5 |
7,4 |
11 |
7,9 |
|
Примечание: р – статистическая значимость различия показателей между группами (критерий χ 2).

Мухиддинов Н.Д., Абдуллозода Ф.А., Болтуев К.Х., Рузибойзода К.Р.
ПРОФИЛАКТИКА ПОСЛЕОПЕРАЦИОННОЙ ДИСФАГИИ ПРИ ЛАПАРОСКОПИЧЕСКОЙ ФУНДОПЛИКАЦИИ У БОЛЬНЫХ ГРЫЖЕЙ ПИЩЕВОДНОГО ОТВЕРСТИЯ ДИАФРАГМЫ
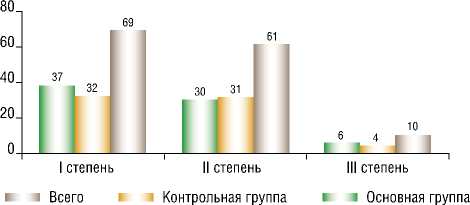
Табл. 2. Распределение пациентов в зависимости от ПППОД согласно предложенной формуле F.A. Granderath (2007)
|
Размеры ГПОД |
Основная группа (n = 73) |
Контрольная группа (n = 67) |
Всего (n = 140) |
|||
|
абс. |
% |
абс. |
% |
абс. |
% |
|
|
Малые |
49 |
67,1 |
46 |
68,6 |
95 |
67,9 |
|
Большие |
18 |
24,7 |
16 |
23,9 |
34 |
24,3 |
|
Гигантские |
6 |
8,2 |
5 |
7,5 |
11 |
7,8 |
|
р |
х 2 = 0,044; df = 2; p>0,05 |
|||||
Рис. 2. Распределение больных в зависимости от степени тяжести ГПОД согласно рентгенологической классификации, предложенной И.Л. Тегер, и А.А. Липко (1965).
Следует отметить, что при выборе метода хирургической коррекции ГПОД важным фактором является наличие рецидива. В проанализированном материале рецидивная форма ГПОД была зарегистрирована у 21 (15,0%) пациента обеих групп (основная группа – 11 случаев, контрольная группа – 10 случаев), тогда как у остальных 119 (85,0%) пациентов заболевание выявлялось впервые.
Согласно классификации, предложенной И.Л. Теге-ром и А.А. Липко (1965), в зависимости от рентгенологической картины ГПОД были установлены различные степени тяжести данного заболевания (Рис. 2).
Как видно из представленной диаграммы, среди 140 (100%) пациентов с ГПОД у 69 (49,3%) была выявлена I степень тяжести, при этом 37 (50,7%) случаев приходилось на основную группу, а 32 (47,7%) – на контрольную. В 61 (43,6%) наблюдении была диагностирована II степень тяжести ГПОД (основная группа – 30 (41,1%), контрольная – 31 (46,3%)). Наименьшую долю составили пациенты с III степенью тяжести: в основной группе отмечено 6 (8,2%) случаев, в контрольной – 4 (6,0%).
Необходимо подчеркнуть, что при выборе объёма и метода хирургического вмешательства существенное значение имеет площадь поверхности пищеводного отверстия диафрагмы (ПППОД).
Таким образом, у 95 (67,9%) пациентов была выявлена малая ГПОД (ПППОД до 10 см2), у 34 (24,3%) - крупная ГПОД (ПППОД от 10 до 20 см2), а у ц (7,8%) отмечались гигантские грыжи (ПППОД более 20 см2).
Кроме того, у 37 (26,4%) пациентов ГПОД сочеталась с иными хирургическими и терапевтическими патологиями органов брюшной полости, что потребовало как предоперационного консервативного, так и хирургического лечения. Так, желчнокаменная болезнь была отмечена в 12 (8,6%) наблюдениях, гастроптоз – в 6 (4,3%), а эрозивно-язвенные изменения двенадцатиперстной кишки – в 19 (13,6%) случаях.
Для диагностики ГПОД был применён комплекс клинико-лабораторных и инструментальных методов, включающий ультразвуковое, рентгенологическое и эндоскопическое исследования, а при наличии показаний – мультиспиральную компьютерную томографию
Примечание : р – статистическая значимость различия показателей между группами (критерий х 2).
Внепищеводные осложнения
Икота
Затруднение прохождения пищи по пищеводу = зе
Тошнота
Отрыжка с съеденной пищей
Отрыжка воздухом61
Боль за грудиной ^^^^ 42
Боль в эпигастрии ^^^^^^^= /в
Изжогаи/
Рис. 3. Частота и характер клинических проявлений у больных ГПОД в момент госпитализации.
Статистическая обработка данных проводилась с использованием программы IBM SPSS Stattistics 25.0. Категориальные переменные представлены в виде абсолютных значений и процентных долей. Для сравнения категориальных признаков между независимыми группами применялся критерий х2, при количестве наблюдений менее 5 использовался точный критерий Фишера. Различия считались статистически значимыми при р<0,05.
Результаты исследования и их обсуждение
При сборе жалоб у госпитализированных пациентов с ГПОД установлено, что у большинства отмечалось наличие двух и более диспептических симптомов, характерных для данного заболевания (Рис. 3).
Как видно из данных, представленных на рисунке 3, наиболее часто пациенты жаловались на изжогу – в 117 (83,5%) случаях, боль в эпигастрии – в 78 (55,7%), отрыжку воздухом – в 61 (43,5%), тошноту – в 45 (32,1%), боль за грудиной – в 42 (30,0%) и затруднённое прохождение пищи по пищеводу – в 36 (25,7%) наблюдениях. Перечисленные симптомы оказались наиболее информативными при оценке клинической картины пациентов с ГПОД.
Выбор тактики лечения (консервативной или хирургической) у пациентов с ГПОД является строго индивидуальным. Приоритетным направлением хирургического лечения пациентов с ГПОД является выполнение антирефлюксных операций, направленных на восстановление анатомо-функциональной целостности пищеводно-желудочного перехода и его барьерной функции. Хирургическое вмешательство проводится при наличии определенных клинических показаний.

Мухиддинов Н.Д., Абдуллозода Ф.А., Болтуев К.Х., Рузибойзода К.Р.
ПРОФИЛАКТИКА ПОСЛЕОПЕРАЦИОННОЙ ДИСФАГИИ ПРИ ЛАПАРОСКОПИЧЕСКОЙ ФУНДОПЛИКАЦИИ У БОЛЬНЫХ ГРЫЖЕЙ ПИЩЕВОДНОГО ОТВЕРСТИЯ ДИАФРАГМЫ
Клинические ситуации, определяющие необходимость выполнения антирефлюксных операций при ГПОД, включают следующие состояния:
-
• Резистентность к консервативной терапии или тран-зиторный характер её эффективности
-
• Вынужденная пролонгированная фармакотерапия с потенциальным риском развития медикаментозных осложнений
-
• Диагностированный пищевод Барретта на фоне ГПОД
-
• Развитие осложненных форм рефлюкс-эзофагита, проявляющихся формированием рубцовых деформаций в зоне пищеводно-желудочного перехода и рецидивирующими геморрагическими осложнениями
-
• Манифестация экстраэзофагеальных проявлений рефлюкс-эзофагита с вовлечением ларингофаринге-альной зоны, бронхолегочной системы и развитием кардиальной симптоматики.
Характер различных вариантов антирефлюксных хирургических вмешательств, применённых у обеих групп больных ГПОД, приведён в таблице 3.
Согласно данным таблицы 3, всем пациентам контрольной группы (n = 67) были выполнены традиционные открытые лапаротомные операции по коррекции ГПОД.
В основной группе в большинстве наблюдений применяли видеолапароскопические методы коррекции ГПОД: у 68 (93,2%) пациентов осуществлялись различные варианты видеолапароскопической фундопликации с задней крурорафией. Лишь в 5 (6,8%) случаях, при наличии строгих показаний (рецидив ГПОД после ранее выполненных традиционных лапаротомных вмешательств), выполняли лапаротомию и фундопликацию по Nissen в модификации клиники с задней крурорафией. Из 68 (93,2%) пациентов, оперированных видеолапароскопическим методом, у 11 (15,1%) была выполнена фундопликация по Nissen, а у 16 (21,9%) — фундопликация по Toupet с задней крурорафией. В 11 (15,1%) наблюдениях при сочетании ГПОД с другими хирургическими патологиями дополнительно проводили холецистэктомию (n = 7) или гастропексию (n = 4) на фоне видеолапароскопической фундопликации по Nissen с задней крурорафией. Следует отметить, что у 1 (1,3%) пациента при выделении ножек диафрагмы и задней стенки пищевода возникло интраоперационное повреждение брюшной части аорты, потребовавшее конверсии доступа (лапаротомия), ушивания повреждённой стенки аорты и последующего выполнения фундопликации и крурорафии.
Необходимо подчеркнуть, что после фундопликации, как в раннем, так и в позднем послеоперационном периоде, возможно развитие как транзиторной, так и стойкой органической дисфагии, что нередко требует повторных хирургических вмешательств для её устранения.
С целью профилактики осложнений в области пищеводно-желудочного перехода, в том числе снижения риска дисфагии различной степени тяжести и её послед-
Табл. 3. Характер оперативных вмешательств у больных ГПОД основной и контрольной группы (n = 140)
Необходимо отметить, что после выполнения фундопликации, особенно по методу Nissen, в послеоперационном периоде нередко развивается дисфагия. Данное осложнение обусловлено как гиперфункцией сформированной манжеты, так и её чрезмерно плотным формированием, что в большинстве случаев требует повторных оперативных вмешательств для коррекции дисфагии.
Исходя из этих наблюдений, в нашей клинике был разработан способ профилактики послеоперационной дисфагии, основанный на создании «мягкой» манжеты
Мухиддинов Н.Д., Абдуллозода Ф.А., Болтуев К.Х., Рузибойзода К.Р.
ПРОФИЛАКТИКА ПОСЛЕОПЕРАЦИОННОЙ ДИСФАГИИ ПРИ ЛАПАРОСКОПИЧЕСКОЙ ФУНДОПЛИКАЦИИ У БОЛЬНЫХ ГРЫЖЕЙ ПИЩЕВОДНОГО ОТВЕРСТИЯ ДИАФРАГМЫ
Табл. 5. Частота и степени послеоперационной дисфагии, согласно классификации предложенной А.И. Савицкого, у больных основной и контрольной группы
|
Степень дисфагии |
Основная группа (n = 73) |
Контрольная группа (n = 67) |
р |
Всего (n = 140) |
|||
|
Абс. |
% |
Абс. |
% |
Абс. |
% |
||
|
I степень |
2 |
2,7 |
6 |
8,9 |
>0,05 |
8 |
5,7 |
|
II степень |
1 |
1,4 |
4 |
6,0 |
>0,05 |
5 |
3,6 |
|
III степень |
1 |
1,4 |
3 |
4,5 |
>0,05 |
4 |
2,8 |
|
IV степень |
0 |
0,0 |
0 |
0,0 |
0 |
0,0 |
|
|
Всего |
4 |
5,5 |
13 |
19,4 |
<0,05 |
17 |
12,1 |
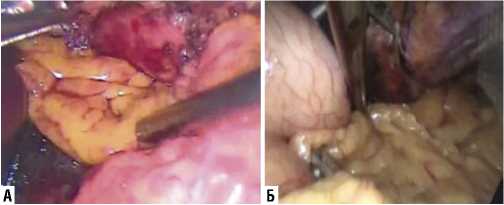
Рис. 4. А–Б этапы фиксации прядь большого сальника поверх фиксированного сетчатого протеза.
Примечание : р – статистическая значимость различия показателей между группами (точный критерий Фишера).
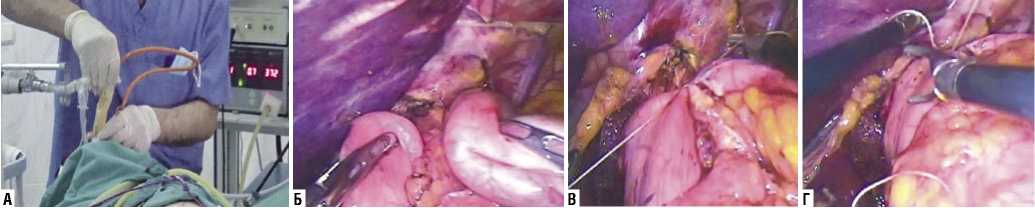
Рис. 5. А–Г – этапы наложения мягкой манжетки при проведении фундопликации по Nissen видеолапароскопическом способом с использованием зонда Блэкмора.
при выполнении видеолапароскопической фундопликации по Nissen с применением зонда Блэкмора. Суть метода заключается в следующем: во время оперативного вмешательства зонд Блэкмора вводят в желудок, после чего в его пищеводную часть вводят 40 мл 0,9% изотонического раствора натрия хлорида или воздуха. Это обеспечивает образование своеобразного «толстого» желудочного зонда диаметром около 3 см, что на 1 см превышает стандартный диаметр толстого желудочного зонда.
В рамках комплексной оценки эффективности хирургического лечения был проведен сравнительный анализ частоты возникновения послеоперационных осложнений у пациентов обеих исследуемых групп с ГПОД. Отдельное внимание уделялось мониторингу развития дисфагии различной степени выраженности как в ближайшем, так и в отдаленном послеоперационном периоде.
Для объективизации степени выраженности послеоперационной дисфагии применялась четырехступенчатая классификационная система А.И. Савицкого. При динами- ческом наблюдении в раннем послеоперационном периоде, охватывающем временной интервал от первых суток до двух месяцев после вмешательства, у ряда пациентов были зарегистрированы клинические проявления дисфагии различной степени тяжести, представленные в таблице 5.
В раннем послеоперационном периоде у пациентов основной группы (n = 73) послеоперационная дисфагия различной степени тяжести была выявлена в 4 (5,5%) случаях. Среди них у 2 (2,7%) пациентов отмечалась I степень дисфагии, а у 1 (1,4%) – II степень, при которой затруднённое прохождение твёрдой, кашицеобразной и полужидкой пищи носило транзиторный характер и полностью устранялось в течение 3–4 недель при соблюдении диеты и проведении комплексной медикаментозной терапии. В 1 (1,4%) случае зафиксирована III степень послеоперационной дисфагии, сопровождавшаяся затруднением приёма даже жидкостей. Консервативная терапия и эндоскопическое бужирование в данном случае оказались неэффективными, а длительность симптоматики превысила 2–3 месяца, что свидетельствовало о переходе осложнения в категорию поздних послеоперационных проблем. Для устранения этого состояния была выполнена релапароскопия с удалением одного из швов фундопликации, что привело к полному разрешению стойкой дисфагии.
Анализ послеоперационных осложнений в контрольной группе выявил развитие дисфагии у 13 пациентов, что составило 19,4% от общего числа наблюдений. При детальной оценке степени выраженности данного осложнения установлено, что в 6 случаях (8,9%) наблюдалась дисфагия
Мухиддинов Н.Д., Абдуллозода Ф.А., Болтуев К.Х., Рузибойзода К.Р.
ПРОФИЛАКТИКА ПОСЛЕОПЕРАЦИОННОЙ ДИСФАГИИ ПРИ ЛАПАРОСКОПИЧЕСКОЙ ФУНДОПЛИКАЦИИ У БОЛЬНЫХ ГРЫЖЕЙ ПИЩЕВОДНОГО ОТВЕРСТИЯ ДИАФРАГМЫ
I степени, клинически проявлявшаяся избирательным нарушением прохождения твердой пищи. Данное состояние характеризовалось временным характером и подвергалось регрессу на фоне консервативной терапии в течение 2–3 недель. У 4 пациентов (6,0%) была диагностирована дисфагия II степени, при которой отмечались затруднения при приеме пищи кашицеобразной и полужидкой консистенции. Полное разрешение симптоматики в этих случаях достигалось через 4–5 недель при условии строгого соблюдения диетических рекомендаций в сочетании с комплексной медикаментозной терапией. Однако у 3 (4,5%) пациентов диагностирована III степень дисфагии, при которой более 4 месяцев наблюдались трудности даже при приёме жидкостей, а консервативное лечение и эндоскопическое бужирование были неэффективными. В данных ситуациях потребовалось проведение лапаротомии и снятие швов фундопликации, что в итоге дало положительный результат.
Следует отметить, что ни в одной из групп не зафиксировано случаев IV степени послеоперационной дисфагии, характеризующейся полной непроходимостью пищевода.
Сравнительный анализ послеоперационных осложнений продемонстрировал существенные различия в частоте возникновения дисфагии между исследуемыми группами. В основной группе данное осложнение было зафиксировано лишь у 4 пациентов (5,5%), тогда как в контрольной группе частота его развития достигала 19,4% (13 пациентов). Полученные результаты убедительно свидетельствуют о клинической эффективности разработанного комплекса профилактических мероприятий, направленных на предупреждение развития механической дисфагии в послеоперационном периоде.
Выводы


