Проксимальный релиз медиальной головки икроножной мышцы в лечении рецидивирующего плантарного фасциита (наш опыт)
Автор: Голубев В.Г., Зейналов В.Т., Нечаева М.И., Чернышов С.И., Арапова И.А., Шкуро К.В.
Журнал: Кафедра травматологии и ортопедии @jkto
Рубрика: Оригинальное исследование
Статья в выпуске: 2 (56), 2024 года.
Бесплатный доступ
Обоснование. На сегодняшний момент считается, что функциональное укорочение икроножной мышцы является причиной ряда заболеваний стопы и голеностопного сустава. Одной из таких патологий является плантарный фасциит (ПФ), который зачастую может быть вторичным по отношению к изменению биомеханики стопы, в том числе, в результате функционального укорочения икроножной мышцы. В данной статье представлены результаты серии клинических наблюдений изолированного проксимального релиза медиальной головки икроножной мышцы (PMGR - Proximal Medial Gastrocnemius Release) при лечении рецидивирующего плантарного фасциита.Цель исследования: анализ клинической эффективности изолированного проксимального релиза медиальной головки икроножной мышцы при лечении рецидивирующего после консервативного лечения плантарного фасциита.Материалы и методы: Проспективно проанализированы результаты проксимального релиза медиальной головки икроножной мышцы у 6 пациентов (8 стоп) с диагностированным плантарным фасциитом, рецидивирующим после, как минимум, одного года консервативного лечения. Диагноз плантарного фасциита подтверждался инструментально при помощи МРТ и УЗИ. Средний срок наблюдения составил 20 месяцев (3-24) с момента операции. На контрольном осмотре проводилось физикальное обследование, исследовалась сила икроножной мышцы оперированной конечности, результаты оценивались при помощи шкал SF-36, AOFAS. Болевой синдром оценивался по шкале ВАШ.Результаты: На последнем контрольном осмотре ни один пациент не отметил слабости икроножной мышцы оперированной конечности. Средний балл SF-36 (физический компонент) увеличился с 48,75 до операции до 60,93 на последнем визите; Средний балл SF-36 (эмоциональный компонент) увеличился с 51,75 до операции до 61,9 на последнем визите. Показатель шкалы AOFAS увеличился с 48,0 до операции до 65,4 на последнем контрольном осмотре. При анализе динамики болевого синдрома отмечено улучшение по шкале ВАШ с 5,75 до операции до 1,27 на последнем контрольном осмотре.Заключение: Плантарный фасциит в превалирующем числе наблюдений ассоциирован с функциональным укорочением икроножной мышцы. В практике травматолога-ортопеда существует большое количество консервативных способов лечения плантарного фасциита. Хирургическое вмешательство должно рассматриваться в случае неэффективности консервативного лечения. У пациентов с подтвержденным диагнозом рецидивирующего плантарного фасциита, при отсутствии других причин пяточной боли и при наличии подтвержденного функционального укорочения икроножной мышцы, операция PMGR (проксимальный релиз медиальной головки икроножной мышцы) показала свою эффективность и может рассматриваться как способ первичного хирургического вмешательства.
Плантарный фасциит, пяточная боль, икроножная мышца
Короткий адрес: https://sciup.org/142242544
IDR: 142242544 | УДК: 617.3 | DOI: 10.17238/2226-2016-2024-2-26-33
Proximal medial gastrocnemius release in treatment of recurrent plantar facciitis - our experience
Introduction. Functional shortening of the gastrocnemius muscle is currently considered the cause of multiple foot and ankle disorders. One of these pathologies is plantar fasciitis (PF), which can often be secondary to changes in the biomechanics of the foot.
Текст научной статьи Проксимальный релиз медиальной головки икроножной мышцы в лечении рецидивирующего плантарного фасциита (наш опыт)
THE DEPARTMENT OF TRAUMATOLOGY AND ORTHOPEDICS
Плантарный фасциит (ПФ) - это нередко трудно поддающееся лечению заболевание, которое вызывает множество дискуссий в литературе относительно его этиологии и лечения [1-3, 29]. Некоторые источники указывают, что это состояние, при котором у значительной части пациентов улучшение наступает практически без проводимого лечения, однако существует и абсолютно противоположное мнение [4-6, 17-20]. С недавнего времени в качестве возможной причины плантарного фасциита начали рассматривать функциональное укорочение икроножной мышцы и уменьшение объёма тыльной флексии стопы [4, 7, 8, 17, 18]. Оценку функционального укорочения икроножной мышцы возможно произвести клинически при помощи теста Сильвер-скольда (Silfverskiold), данный тест считается специфичным для определения наличия функционального укорочения икроножной мышцы [4]. Положительный результат данного теста рядом авторов рассматривается как критерий отбора пациентов для проведения проксимального релиза медиальной головки икроножной мышцы [4-6, 9]. Однако, Gamba с соавторами в своей публикации пришли к выводу, что функциональное укорочение икроножной мышцы в той или иной степени присутствует у всех пациентов с плантарным фасциитом, поэтому проксимальный релиз медиальной головки икроножной мышцы может быть рассмотрен в качестве варианта выбора оперативного лечения независимо от результата теста Сильверскольда (Silfverskiold) [10]. Существует большой выбор нехирургических вариантов лечения плантарного фасциита, которые включают местную и системную терапию НПВС (нестероидными противовоспалительными средствами), ЛФК, направленную на растяжение икроножной мышцы и подошвенной фасции (напр., протокол Альфредсона), ортопедические изделия, ортезирование, инъекции кортикостероидов, инъекции ботулотоксина, а также ударноволновую терапию [1, 3, 11, 16, 27, 28].
Хирургическое рассечение подошвенной фасции - широко известный способ хирургического лечения плантарного фасциита, однако он может иметь негативные последствия для биомеханики стопы и, как правило, требует длительного периода реабилитации. Распространено мнение, что рассечения подошвенной фасции лучше избегать в тех случаях, когда это возможно.
Согласно данным современных исследований, выполнять операцию проксимального релиза апоневроза медиальной головки икроножной мышцы следует в тех случаях, когда консервативная терапия плантарного фасциита неэффективна [3-4, 12-16, 18].
МАТЕРИАЛЫ И МЕТОДЫ
Проспективно проанализированы результаты релиза медиальной головки икроножной мышцы (PMGR) у 6 пациентов
(8 стоп). Критерием отбора пациентов для операции проксимального релиза медиальной головки икроножной мышцы являлось наличие диагностированного плантарного фасциита, рецидивирующего при консервативном лечении, проводимого на протяжении, как минимум, 1 года. Диагноз плантарного фасциита первоначально устанавливался клинически на основании описанной пациентами типичной симптоматики и наличия локальной болезненности при пальпации в области проксимального прикрепления плантарной фасции к пяточному бугру. Критериями исключения являлись другие причины пяточной боли: пациенты с гипестезией подошвенной части стопы, клиническими признаками нейропатии Бакстера или синдромом тарзального синуса, наличием деформаций стопы и голеностопного сустава (деформации заднего отдела стопы, гипермобильность суставов, тяжелые формы плоской или полой стопы), ипсилатеральными переломами нижних конечностей, перенесенной инфекцией или предшествующим хирургическим вмешательством на уровне стопы или голеностопного сустава, ревматоидным артритом и другими заболеваниями, требующими длительного приема анальгетиков.
Всем пациентам было предложено хирургическое лечение после, как минимум, 1 года консервативного лечения (мало/ неэффективного). Лечение включало местную и системную терапию НПВС, применение ортопедических изделий (стелек, обуви и т.д.), физиотерапию, ударно-волновую терапию, ЛФК, направленную на растяжение икроножной мышцы и плантарной фасции (протокол Альфредсона) и, в некоторых случаях, локальные инъекции кортикостероидов. Операция проксимального релиза медиальной головки икроножной мышцы проводилась только пациентам с положительным тестом Сильверскольда, несмотря на длительный период занятий упражнениями по растяжению икроножной мышцы. Всем пациентам была выполнена стандартная рентгенография стопы и голеностопного сустава для исключения структурных или дегенеративных изменений. Кроме того, у всех пациентов диагноз плантарного фасциита был подтвержден инструментально с помощью МРТ или УЗИ.
Тест Сильверскольда проводился следующим образом: исследователь одной рукой удерживал подтаранный сустав в нейтральном положении, а другой осуществлял тыльное сгибание в голеностопном суставе. Тест считался положительным, если тыльная флексия стопы была ограничена при разогнутом коленном суставе, но при сгибании в коленном суставе она увеличивалась на 10-15 град. В качестве ориентиров при измерении объёма движений в голеностопном суставе использовали наружный край стопы и контуры наружной лодыжки. (рис. 1).
Перед операцией также была проведена оценка состояния пациентов при помощи опросников оценки качества жизни (SF-36), шкалы AOFAS и визуальной аналоговой шкалы (ВАШ). Период наблюдения после операции составил в среднем 20 (3- 24) месяцев после операции. Итоговые показатели вклю- чали результаты опросников оценки качества жизни (SF-36), шкалы AOFAS и визуальной аналоговой шкалы (ВАШ), а также субъективную и объективную оценку слабости икроножной мышцы. Пациентов спрашивали, “чувствовали ли они слабость икроножной мышцы” на оперированной стороне (субъективно). Для объективной оценки возможной слабости икроножных мышц в послеоперационном периоде пациентам было предложено выполнить 20 последовательных подъемов пятки стоя на оперированной ноге. Сила мышцы считалась удовлетворительной, если пациент мог успешно выполнить данное упражнение. Также пациентов спрашивали, порекомендовали бы они данную операцию своему другу или родственнику. Все послеоперационные жалобы или осложнения также были зафиксированы. В исследование были включены 6 пациентов (8 случаев плантарного фасциита). Соотношение мужчин и женщин составило 1:5, средний возраст составил 50 (21- 65) лет. Длительность симптоматики до хирургического лечения варьировалась от 1 года до 6 лет (в среднем 3,8 года). Все 6 пациентов были прооперированы под местной инфильтрационной анестезией.
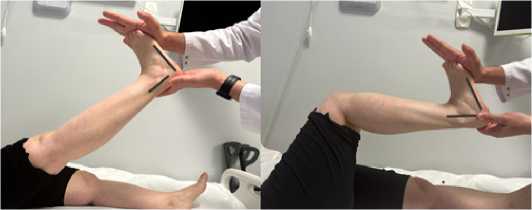
Рисунок 1. Тест Сильверскольда. При разогнутом коленном суставе (слева) отмечается ограничение тыльной флексии стопы. При сгибании в коленном суставе (справа) объём тыльной флексии стопы увеличивается.
ХИРУРГИЧЕСКАЯ ТЕХНИКА
Процедура PMGR может проводиться в формате «стационара одного дня»; под местной инфильтрационной анестезией (1% ропивакаин, 2% лидокаин и 0,4% дексаметазон); в положении пациента лежа на животе; без применения турникета. Пальпаторно определяется медиальное углубление подколенной ямки, линия кожного разреза располагается на расстоянии 1 см дистальнее и латеральнее от нее (рис. 2). Важно отметить, что разрез осуществляется в поперечном направлении, чтобы избежать повреждения ветвей n.saphenus или v.saphena magna [6]. Выполняется разрез длиной 2 см через кожу, подкожножировую клетчатку разводят диссекционными ножницами, осуществляя доступ к фасции. Затем рассекается глубокая фасция и обнажается нижележащий апоневроз медиальной головки икроножной мышцы. Рассекаются только белые волокна апоневроза до красных волокон, в поперечном от них направлении, обеспечивая рассечение передней части апоневроза медиальной головки икроножной мышцы. После ушивания подкожных слоёв, кожа ушивается внутрикожным швом с последующим наложением асептической повязки.
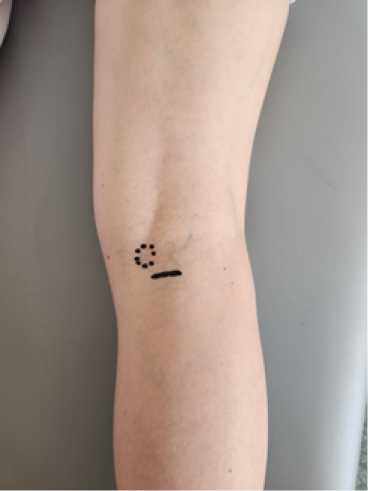
Рисунок 2. Хирургический доступ для проксимального релиза медиальной головки икроножной мышцы (PMGR).
Пунктирная линия – медиальное углубление подколенной ямки, сплошная линия – линия кожного разреза.
Устранение функционального укорочения икроножной мышцы в послеоперационном периоде было подтверждено клинически при помощи теста Сильверскольда. Пациентам в послеоперационном периоде не требовалось применение гипсовой иммобилизации или ортеза. Также всем пациентам после операции было рекомендовано продолжить упражнения на растяжение икроножных мышц и плантарной фасции согласно протоколу Альфредсона [1].
РЕЗУЛЬТАТЫ
По нашим данным, ни один из пациентов не сообщил об ухудшении своего состояния после выписки. 7 из 8 случаев ПФ (87%) сообщили о полном или значительном облегчении боли. Из 8 случаев ПФ, у которых было заметное улучшение, 5 случаев (62%) заметили это улучшение в течение 1-2 недель после операции. Остальные 3 случая сообщили о медленном, но прогрессирующем улучшении в течение 3-6 месяцев. В 1 случае симптомы улучшились на 50%, но дальнейшее улучшение наступило после инъекции глюкокортикостероидов под контролем УЗИ. В остальных случаях дальнейшее вмешательство не потребовалось.
Ни один пациент не отметил слабость икроножных мышц после операции. 5 прооперированных пациентов (7 случаев
ПФ) смогли выполнить 20 подъемов пятки стоя на одной ноге. 1 пациентка (1 случай ПФ) отказалась выполнять упражнение из-за остеоартроза тазобедренных суставов.
Исходя из результатов субъективной оценки состояния пациентов в послеоперационном периоде при помощи опросников оценки качества жизни (SF-36), AOFAS и визуальной аналоговой шкалы (ВАШ) было отмечено клинически значимое улучшение состояния (табл.1).
Осложнений после процедуры PMGR ни у одного из пациентов не было отмечено.
Таблица 1
Результаты субъективной оценки состояния пациентов.
|
SF-36 |
AOFAS |
Визуальная аналоговая шкала (ВАШ) (1-10) |
||
|
ФИЗИЧЕСКИЙ КОМПОНЕНТ |
ЭМОЦИ-ОНАЛЬ-НЫЙ КОМПОНЕНТ |
|||
|
ДО ОПЕРАЦИИ |
48,75 |
51,75 |
48 |
5,75 |
|
1 МЕСЯЦ ПОСЛЕ ОПЕРА ЦИИ |
50,2 |
53,5 |
64 |
3,06 |
|
3 МЕСЯЦА ПОСЛЕ ОПЕРАЦИИ |
49,9 |
50,6 |
64,5 |
3,79 |
|
6 МЕСЯЦЕВ ПОСЛЕ ОПЕРАЦИИ |
52,1 |
52,8 |
66,1 |
2,14 |
|
12 МЕСЯЦЕВ ПОСЛЕ ОПЕРАЦИИ |
60,93 |
61,9 |
65,4 |
1,27 |
ОБСУЖДЕНИЕ
Плантарный фасциит является довольно распространённым заболеванием. В обобщенном анализе за 2012-2017гг. до 1% всех обращений к ортопеду были связаны с пяточной болью [9]. Это составило 1 миллион посещений врача в год за 5-летний период [9]. Несмотря на это, точная этиология состояния все еще остается предметом дискуссий. Общепринятыми факторами риска ПФ считаются высокий индекс массы тела (ИМТ) и занятия, которые связаны с длительным переносом веса тела на одну ногу. Однако в более поздних исследованиях появились неопровержимые данные, что уменьшение амплитуды тыльной флексии стопы напрямую корреллирует с гораздо большим риском развития плантарного фасциита, чем ИМТ или тип активности, с соотношением 23,3 (95% ДИ от 4,3 до 124,4) для уменьшения амплитуды тыльной флексии стопы по сравнению с 5,6 (95% ДИ от 1,9 до 16,6) для ИМТ [20, 21].
Связь функционального укорочения икроножной мышцы с плантарным фасциитом была неоднократно описана многими авторами [5, 21- 23].
Оценка наличия функционального укорочения икроножной мышцы проводится в основном при помощи только клинического осмотра. В представленной серии клинических наблюдений все пациенты с рецидивирующим подошвенным фасциитом имели клинические признаки функционального укорочения икроножной мышцы. Но стоит помнить, что данные клинического осмотра подвержены высокому уровню вариабельности, однако попытки внедрения стандартизированных методов в лучшем случае привели бы к появлению громоздких инструментов, с трудом применимых в рутинной клинической практике [8,11].
Согласно общепринятому подходу, когда консервативные методы лечения не приносят клинического эффекта и рассматривается возможность хирургического вмешательства, выполняется локальное рассечение плантарной фасции. Некоторые хирурги сочетают это с релизом первой ветви латерального подошвенного нерва (нерва Бакстера) [25]. В литературе сообщается о 90% успешных операций, но существует риск разрыва плантарной фасции, повреждения подошвенных нервов, а также данное вмешательство ассоциировано с высокой частотой раневых осложнений и болей в латеральном отделе стопы [24-25]. Послеоперационная реабилитация, как правило, длительная, и может пройти до 4 недель прежде чем станет возможна полная осевая нагрузка на оперированную конечность. Поэтому весьма убедительными представляются данные исследования Davies с соавт., в котором описаны 47 случаев плантарного фасциита, пролеченных хирургически с использованием рассечения плантарной фасции [7]. Авторы отметили сравнительно небольшой процент удовлетворительных результатов - только 48% пациентов были удовлетворены результатом [7].
Подошвенная фасция является важной анатомической структурой для биомеханики стопы во время цикла походки. Согласно полученным в недавнем кадавер-исследовании данным, подошвенная фасция играет важную роль в передаче усилий ахиллова сухожилия на переднюю часть стопы в фазе опоры при ходьбе [6]. Хирургические процедуры, направленные на релиз подошвенной фасции, могут нарушить работу этого механизма и поставить под угрозу нормальную биомеханику стопы [6,7]. Поэтому мы рекомендуем в первую очередь про водить процедуру проксимального релиза медиальной головки икроножной мышцы в случае, когда функциональное укорочение икроножной мышцы сохраняется несмотря на усилия физиотерапии и лечебной физкультуры, и определённо до выполнения рассечения подошвенной фасции.
В литературе описан ряд хирургических способов удлинения икроножной мышцы на различных уровнях [13, 17-19, 26]. Эти процедуры можно условно разделить на две группы. Первая группа вмешательств приводит к удлинению как икроножной, так и камбаловидной мышц, в то время как вторая группа фокусируется только на икроножной мышце. В контексте изолирован- ного функционального укорочения икроножной мышцы первая группа вмешательств может привести к слабости трёхглавой мышцы голени [2]. Aronow с соавт. продемонстрировали, что натяжение подошвенной фасции при изолированной нагрузке икроножной мышцы аналогично таковому при нагрузке всех частей трехглавой мышцы голени [2]. Они пришли к выводу, что у пациентов с изолированным функциональным укорочением икроножной мышцы возможно достижение аналогичных клинических результатов с потенциально меньшими осложнениями после изолированного удлинения апоневроза икроножной мышцы по сравнению с удлинением ахиллова сухожилия.
Удлинение трехглавой мышцы голени может быть выполнено несколькими способами (рис.3) [13, 19-20, 26]. Процедура Baumann состоит из внутримышечного удлинения (рецессии) только икроножной мышцы в глубоком промежутке между камбаловидной и икроножной мышцами, с освобождением апоневроза икроножной мышцы [13].
Процедура Strayer позволяет добиться весьма удовлевори-тельной коррекции укорочения икроножной мышцы [19-21, 26]. Она представляет собой релиз в области начала дистального сухожилия икроножной мышцы проксимальнее ахиллова сухожилия и выполняется открытым или эндоскопическим доступом [19, 26]. После операции пациенту требуется иммобилизация гипсовой повязкой или ортезом [26].
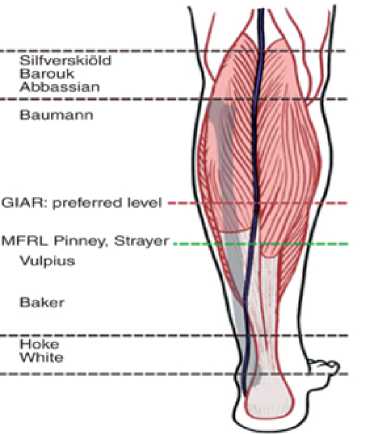
Рисунок 3. Варианты хирургических техник по удлинению трехглавой мышцы голени [14].
GIAR (gastrocnemius intramuscular aponeurotic recession), внутримышечная апоневротическая рецессия икроножной мышцы; MFRL (mid-fibular reference line), срединно-малоберцовая референсная линия. На MFRL (зеленая пунктирная линия) латеральная головка икроножной мышцы не обеспечивает защиты икроножного нерва (черная линия). На красной пунктирной линии (GIAR) медиальная головка и латеральная головка икроножной мышцы защищают икроножный нерв.
Открытая процедура Strayer может иметь неудовлетворительный косметический результат, а также нередко осложняется повреждением n. suralis [20]. Также в ходе выполнения данной процедуры часто требуется применение регионарной или общей анестезии, а также иммобилизация в послеоперационном периоде. При PMGR разрез выполняется в соответствии с линиями Лангера в подколенной области; n.suralis не подвергается риску; повреждение n.saphenus и v.saphena magna также маловероятно, учитывая расположение доступа латеральнее медиального углубления подколенной ямки. Процедура не требует длительного нахождения в стационаре и может быть осуществлена под местной анестезией. Пациентам в послеоперационном периоде не требуется иммобилизация и, в зависимости от толерантности к болевому синдрому, они практически сразу могут вернуться к повседневной деятельности. В представленной серии клинических наблюдений мы не столкнулись с послеоперационными осложнениями, что позволяет говорить о том, что проксимальный релиз медиальной головки икроножной мышцы является безопасной альтернативой прочим описанным процедурам удлинения икроножно-камбаловидного комплекса.
При анализе результатов дистальной рецессии медиальной головки икроножной мышцы Rush и соавт. описали осложнения, развившиеся у девяти (6%) из 126 пациентов: у шести (4%) были проблемы с кожным рубцом, у двух (1,3%) имелось расхождение краев раны, у двоих (1,3%) наблюдались инфекционные осложнения, у троих (2%) были проблемы с нейропатией в зоне оперативного вмешательства, а у одного (0,67%) развился комплексный регионарный болевой синдром [22]. Субъективной слабости икроножных мышц отмечено не было, и ни один пациент не жаловался на хромоту, нарушение походки или стойкое снижение мышечной силы, что коррелирует с результатами нашего исследования, в котором в послеоперационном периоде пациентами не было отмечено субъективных жалоб на слабость мышц голени.
Кроме того, в нашем исследовании 5 из 6 пациентов (83%) смогли выполнить тест на подъем пятки на 20 повторов. Эти данные свидетельствуют о том, что после проксимального релиза медиальной головки икроножной мышцы сила икроножных мышц не была нарушена, в отличие от других описанных процедур удлинения ахиллова сухожилия, которые приводили к слабости икроножных мышц.
По данным научно-практической публикации Maskill с соавт., релиз икроножной мышцы на уровне мышечно-сухожильного перехода (красная линия на рис. 3) у пациентов с ПФ показал хороший клинический результат, авторами не сообщалось о повреждении n. suralis или проблемах с заживлением послеоперационной раны [15]. Однако после процедуры требовался короткий период иммобилизации в ортопедическом сапоге с возможностью ходьбы. В том же исследовании 93% пациентов заявили, что они бы порекомендовали операцию другу или родственнику. Это сопоставимо с 83% в нашей серии случаев. Это говорит о том, что устранение изолированной функциональной недостаточности икроножной мышцы обеспечит высокий уровень удовлетворенности пациентов при лечении плантарного фасциита независимо от степени удлинения мышцы.
В нашей серии клинических наблюдений релиз проводился только на проксимальном апоневрозе медиальной головки икроножной мышцы. По сравнению с латеральной головкой, медиальная головка икроножной мышцы имеет более проксимальное прикрепление на бедренной кости и гораздо большую площадь поперечного сечения [12]. Кроме того, было показано, что медиальная головка демонстрирует больше изменений при МРТ-сканировании после физической нагрузки по сравнению с латеральной головкой и, следовательно, может играть большую роль в формировании силы тыльной флексии стопы [24]. Интраоперационно нами было обнаружено, что уже при освобождении только медиальной головки достигается удовлетворительная коррекция функционального укорочения икроножной мышцы, и поэтому в релизе обеих головок икроножной мышцы нет необходимости.
Мы осознаем, что слабым местом данного исследования является отсутствие контрольной группы. В дальнейшем нами планируется расширить исследование по данной тематике с формированием контрольной группы пациентов.
ЗАКЛЮЧЕНИЕ
Согласно данным современных научно-практических публикаций, плантарный фасциит зачастую ассоциирован с изолированным функциональным укорочением икроножной мышцы. В соответствии с современными тенденциями, хирургическое вмешательство рассматривается в случае неэффективности консервативной терапии при лечении этого состояния [27-31]. Мы считаем, что у тщательно отобранных пациентов с клиническим диагнозом плантарного фасциита, рецидивирующего после консервативного лечения, при отсутствии других причин пяточной боли и при клиническом подтверждении наличия изолированного функционального укорочения икроножной мышцы, процедура проксимального релиза медиальной головки икроножной мышцы более предпочтительна, чем оперативные вмешательства на подошвенной фасции, а также более безопасна, чем описанные процедуры удлинения икроножно-камбаловидного комплекса [2, 13, 19, 26].
Список литературы Проксимальный релиз медиальной головки икроножной мышцы в лечении рецидивирующего плантарного фасциита (наш опыт)
- Alfredson H., Pietila T., Jonsson P., Lorentzon R., Heavy-load eccentric calf muscle training for the treatment of chronic Achilles tendinosis // Am J Sports Med. 1998;26:360–366. DOI: 10.1177/issn03635465.1998.26.360–366.
- Aronow MS, Diaz-Doran V, Sullivan RJ, Adams DJ., The effect of triceps surae contracture force on plantar foot pressure distribution // Foot Ankle Int. 2006;27:43–52. DOI: 10.1177/issn1071-1007.2006.27.43-52.
- Babcock MS, Foster L, Pasquina P, Jabbari B., Treatment of pain attributed to plantar fasciitis with botulinum toxin a: a short-term, randomized, placebo -controlled, double-blind study // Am J PhysMedRehabil. 2005;84:649–654. DOI: 10.1097/issn1537-7385.2005.84.649-654.
- Barouk P, Barouk LS., Clinical diagnosis of gastrocnemius tightness // Foot Ankle Clin. 2014;19(4):659-667. DOI: 10.1016/issn1083-7515.2014.19.659-667.
- Barouk P. Introduction to gastrocnemius tightness // Foot Ankle Clin. 2014;19(4):xv. DOI: 10.1016/issn1083-7515.2014.19.xv.
- Barouk P. Technique, indications, and results of proximal medial gastrocnemius lengthening // Foot Ankle Clin. 2014;19(4):795-806. DOI: 10.1016/issn1083-7515.2014.19.795-806.
- Davies MS; Weis, GA; Saxby TS., Plantar fasciitis: how successful is surgical intervention? // Foot Ankle Int. 1999;20:803–807. DOI: 10.1177/issn1071-1007.1999.20.803-807.
- DiGiovanni CW, Kuo R, Tejwani N; Price R, Hansen ST Jr, Cziernecki J, Sangeorzan BJ. Isolated gastrocnemius tightness // J Bone Joint Surg Am. 2002;84-A:962–970. DOI: 10.2106/issn0021-9355.2002.84-A.962-970.
- Erdemir A, Hamel AJ, Fauth AR, Piazza SJ, Sharkey NA. Dynamic loading of the plantar aponeurosis in walking. // J Bone Joint Surg Am. 2004;86-A:546–552. DOI: 10.2106/issn0021-9355.2004.86-A.546-552.
- Gamba C, Serrano-Chinchilla P, Ares-Vidal J, Solano-Lopez A, Gonzalez-Lucena G, Ginés-Cespedosa A. Proximal Medial Gastrocnemius Release Versus Open Plantar Fasciotomy for the Surgical Treatment in Recalcitrant Plantar Fasciitis // Foot Ankle Int. 2020; 41(3):267-274. DOI: 10.1177/issn1071-1007.2020.41.267-274.
- Greisberg J, Drake J, Crisco J, DiGiovanni C. The reliability of a new device designed to assess gastrocnemius contracture. // Foot Ankle Int. 2002;23:655–660. DOI: 10.1177/issn1071-1007.2002.23.655-660.
- Hamilton PD, Brown M, Ferguson N, Adebibe M, Maggs J, Solan M. Surgical anatomy of the proximal release of the gastrocnemius: a cadaveric study. // Foot Ankle Int. 2009;30:1202 –1206. DOI: 10.3113/issn1071-1007.2009.30.1202-1206.
- Herzenberg JE, Lamm BM, Corwin C, Sekel J. Isolated recession of the gastrocnemius muscle: the Baumann procedure // Foot Ankle Int. 2007;28:1154–1159. DOI: 10.3113/issn1071-1007.28.1154-1159.
- Hoefnagels EM, Belkoff SM, Swierstra BA. Gastrocnemius recession: A cadaveric study of surgical safety and effectiveness. // ActaOrthop. 2017;88(4):411-415. DOI: 10.1080/issn1745-3674.2017.411-415.
- Maskill JD, Bohay DR, Anderson JG. Gastrocnemius recession to treat isolated foot pain. // Foot Ankle Int. 2010;31:19–23. DOI: 10.3113/issn1071-1007.2010.31.19-23.
- Miller RA, Torres J, McGuire M. Efficacy of first-time steroid injection for painful heel syndrome. // Foot Ankle Int. 1995;16:610–612. DOI: 10.1177/issn1071-1007.1995.16.610-612.
- Myerson M, Barouk P. The Gastrocnemius, An issue of Foot and Ankle Clinics of North America. 2014. isbn: 9780323326483.
- Patel A, DiGiovanni B. Association between plantar fasciitis and isolated contracture of the gastrocnemius // Foot Ankle Int. 2011;32(5):8. DOI: 10.3113/issn1071-1007.2011.32.8.
- Pinney SJ, Hansen ST Jr, Sangeorzan BJ. The effect on ankle dorsiflexion of gastrocnemius recession. // Foot Ankle Int. 2002;23:26–29. DOI: 10.1177/issn1071-1007.2002.23.26-29.
- Pinney SJ, Sangeorzan BJ, Hansen ST Jr. Surgical anatomy of the gastrocnemius recession (Strayer procedure) // Foot Ankle Int. 2004;25:247–250. DOI: 10.1177/issn1071-1007.2004.25.247-250.
- Riddle DL, Pulisic M, Pidcoe P, Johnson RE. Risk factors for Plantar fasciitis: a matched case-control study // J Bone Joint Surg Am. 2003;85-A:872–877. DOI: 10.2106/issn0021-9355.2003.85-A.872-877.
- Rush SM, Ford LA, Hamilton GA. Morbidity associated with high gastrocnemius recession: retrospective review of 126 cases // J Foot Ankle Surg. 2006;45:156–160. DOI: 10.1053/issn1268-7731.2006.45.156-160.
- Sammarco GJ, Helfrey RB. Surgical treatment of recalcitrant plantar fasciitis // Foot Ankle Int. 1996;17:520–526. DOI: 10.1177/issn1071-1007.1996.17.520-526.
- Segal RL, Song AW. Nonuniform activity of human calf muscles during an exercise task // Arch Phys Med Rehabil. 2005;86:2013–2017. DOI: 10.1016/issn0003-9993.2005.86.2013-2017.
- Sinnaeve F, Vandeputte G. Clinical outcome of surgical intervention for recalcitrant infero-medial heel pain. // Acta Orthop Belg. 2008;74:483–488. PMID: 18811031/issn0001-6462.2008.74.483-488.
- Strayer LM Jr. Recession of the gastrocnemius; an operation to relieve spastic contracture of the calf muscles // J Bone Joint Surg Am. 1950;32-A:671–676. PMID: 15428491/issn0021-9355.1950.32-A.671-676.
- Thomson CE; Crawford F; Murray GD. The effectiveness of extra corporeal shock wave therapy for plantar heel pain: a systematic review and meta-analysis // BMC MusculoskeletDisord. 2005;6:19. DOI: 10.1186/issn1471-2474.2005.6.19.
- Tisdel CL, Harper MC. Chronic plantar heel pain: treatment with a short leg-walking cast // FootAnkle Int. 1996;17:41–42. DOI: 10.1177/issn1071-1007.1996.17.41-42.
- Середа А.П., Мойсов А.А., Сметанин С.М. Плантарный фасциит: диагностика и лечение // Байкальский медицинский журнал. 2016;143(4):5-9. EDN: USJIIK/issn2949-0715.2016.143.5-9 [Sereda A.P., Moisov A.A., Smetanin S.M. Plantar fasciitis: diagnosis and treatment // Baikal Medical Journal. 2016;143(4):5-9. EDN: USJIIK/issn2949-0715.2016.143.5-9].
- Шайхутдинов И., Кузнецова Р., Шульман А. Лечение пяточной боли // Norwegian Journal of Development of the International Science. 2020;50(1):31-35. EDN BUMONR/issn3453-9875.2020.50.31-35 [Shaikhutdinov I., Kuznetsova R., Shulman A. Treatment of heel pain // Norwegian Journal of Development of the International Science. 2020;50(1):31-35. EDN BUMONR/issn3453-9875.2020.50.31-35].
- Лазаренко В. А., Мишустин В.Н., Бобровская Е.А. Выбор метода лечения «трудных» случаев подошвенного фасциита // Человек и его здоровье. 2022;25(4):21-27. DOI: 10.21626/issn.1998-5754.2022.25.21-27 [Lazarenko V.A., Mishustin V.N., Bobrovskaya E.A. CHOICE OF TREATMENT FOR «HARD-TO-TREAT» CASES OF PLANTAR FASCIITIS// Man and his health. 2022;25(4):21-27. DOI: 10.21626/issn.1998-5754.2022.25.21-27]


