Проведение неинвазивной вентиляции легких пациенту с двухсторонней пневмонией тяжелого течения
Автор: Тюрин В.П., Серговенцев Александр Александрович, Аксенфельд Д.И.
Журнал: Вестник Национального медико-хирургического центра им. Н.И. Пирогова @vestnik-pirogov-center
Рубрика: Клинические наблюдения
Статья в выпуске: 1 т.11, 2016 года.
Бесплатный доступ
Короткий адрес: https://sciup.org/140188513
IDR: 140188513 | УДК: 616.24-002
Non-invasive ventilation conducting to the patient with bilateral severe course pneumonia
Текст статьи Проведение неинвазивной вентиляции легких пациенту с двухсторонней пневмонией тяжелого течения
-
3 ФГКУ «1602 Окружной военный клинический госпиталь» Минобороны России, Ростов-на-Дону
УДК: 616.24-002
NON-INVASIVE VENTILATION CONDUCTING TO THE PATIENT WITH BILATERAL SEVERE COURSE PNEUMONIA
Внебольничная пневмония (ВП) входит в число наиболее распространенных заболеваний органов дыхания человека, занимая лидирующую позицию в структуре заболеваемости и смертности от инфекционных соматических болезней. Несмотря на доступные методы диагностики и лечения, в т.ч. современные антибактериальные препараты, летальность данной категории больных остается высокой, а лечение – сложное и дорогостоящее, при этом наибольшую проблему для терапевтов (пульмонологов) представляют пациенты с тяжелым течением ВП [1, 2, 5, 7].
Одним из контингентов, наиболее подверженных респираторным инфекциям, в т.ч. внебольничным пневмониям, являются военнослужащие. Эпидемические вспышки ВП в закрытых воинских коллективах иногда принимают значительные масштабы, и общая заболеваемость колеблется от 250‰ до 350‰ [3, 4, 8].
Количество пациентов с ВП тяжелого течения, требующих лечения в отделении реанимации и интенсивной терапии, зна- чительное. Основная причина размещения пациента в ОРИТ – дыхательная и сердечно-сосудистая недостаточность [2, 6, 8].
Несмотря на то, что есть четкие рекомендации по переводу пациентов с ВП на ИВЛ, перед врачом – реаниматологом на дежурстве часто встают вопросы о необходимости перевода пациента на вспомогательную или искусственную вентиляцию легких. Одним из важных психологических моментов принятия данного решения является то, что пациенты часто находятся в сознании, и перевод на ИВЛ требует выключения сознания (седации). Немаловажным остается выбор метода и параметров проведения респираторной терапии. По нашим наблюдениям, он зависит от многих параметров: начиная от технических возможностей современных аппаратов ИВЛ, предоставляющих реаниматологу широкий выбор режимов ИВЛ и ВВЛ, включая возможность проводить неинвазивную вентиляцию легких, квалификации персонала отделений реанимации и интенсивной терапии, а также объема поражения легочной ткани, степенью выраженности вентиляционно-перфузионных нарушений.
До недавнего времени респираторная поддержка проводилась с помощью исключительно инвазивной ИВЛ. В настоящее время большинство отделений реанимации и интенсивной терапии оснащены аппаратами ИВЛ премиум-класса, позволяющим проводить респираторную терапию с применением всех режимов. В данной работе мы хотим поделиться опытом проведения респираторной терапии у пациента с тяжелой ВП в режиме неинвазивной вентиляции.
Отличия неинвазивной вентиляции от инвазивной
– негерметичный контур;
– взаимосвязь пациент-респиратор осуществляется при помощи интерфейса;
– автоматическая система триггирова-ния и компенсации утечек в течение каждого дыхательного цикла;
– мониторинг и система тревог рассчитаны на негерметичный контур.
Противопоказания к проведению неинвазивной вентиляции легких – Остановка кровообращения, дыхания, реанимационные мероприятия, шок любой этиологии, артериальная гипотония (АД сист < 70 мм рт.ст.);
– Нарушение сознания (глубокое оглушение и ниже); ЧМТ; неспособность пациента к сотрудничеству с медпер- соналом (неуправляемый психоз, невозможность контакта с больным);
– Тяжелая ДН, требующая заведомо «жестких» режимов ИВЛ;
– Выраженная флотация больших фрагментов грудной стенки;
– Неспособность обеспечить проходимость дыхательных путей:
-
- обструкция верхних дыхательных путей,
-
- невозможность обеспечить адекватный дренаж трахеобронхиального дерева – нарушение кашлевого рефлекса или невозможность откашливать мокроту;
– Высокий риск аспирации – недавно перенесенные операции на полости рта, пищеводе или желудке, тошнота и рвота, нарушение функции кардиального сфинктера, грыжа пищеводного отверстия диафрагмы (интубация необходима для защиты дыхательных путей).
– Невозможность плотного прилежания маски, что ведет к значительным утечкам воздуха (при челюстно-лицевой травме, ожогах или деформациях лица, аномалии носоглоточной области).
Возможные осложнения при проведении НВЛ
-
– Аэрофагия;
-
– Аспирация желудочного содержимого (редко);
-
– Раздражение слизистой носа, глаз;
-
– Некроз кожи и аррозия мостика носа (до 15%);
-
– Носовые кровотечения;
-
– Боль в носу, пазухах или ушах.
Клинический пример
Пациент Д., рядовой 1994 года рождения, поступил в ОРИТ ФГКУ «1602 ВКГ» Минобороны России (г. Ростов-на-Дону) из приемного отделения 22.01.2015 г. в 13.15.
Анамнез заболевания: Считает себя больным с 10.01.2015 года, когда появились жалобы на редкий сухой кашель, боль в грудной клетке слева при кашле, недомогание, повышение температуры тела. Лечился в госпитале г. Новочеркасск с диагнозом: внебольничная левосторонняя (S3,4,5) пневмония, тяжелого течения. Получал антибактериальную, инфузионную терапию, отхаркивающие средства, противовоспалительную терапию.
Состояние пациента значительно ухудшилось 21.01.15 года, когда отмечалось повышение температуры тела, появление одышки и симптомов интоксикации. Пациент был переведен 22.01.15 г.

Тюрин В.П., Серговенцев А.А., Аксенфельд Д.И.
ПРОВЕДЕНИЕ НЕИНВАЗИВНОЙ ВЕНТИЛЯЦИИ ЛЕГКИХ ПАЦИЕНТУ С ДВУХСТОРОННЕЙ ПНЕВМОНИЕЙ ТЯЖЕЛОГО ТЕЧЕНИЯ
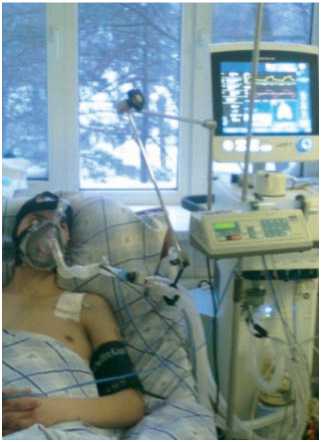
Рис. 1. Внешний вид больного при помещении в ОРИТ
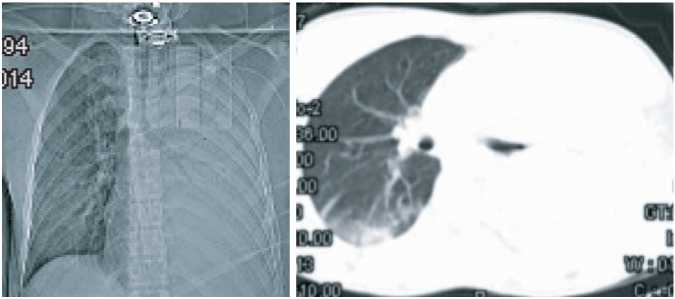
Рис. 2. Результаты КТ исследования органов грудной клетки пациента (25.01.2015 г.)
Табл. 1. Динамика показателей дыхательной системы при проведении неинвазивной вентиляции легких
Показатели
Сутки наблюдения
12345 6 7
Режим вентиляции
PS (см вод. ст)
BIPAP
BIPAP
BIPAP
BIPAP
BIPAP
BIPAP/ Самостоятельное
Самостоятелное
нет
в ФГКУ «1602 ВКГ» Минобороны России, размещен в ОРИТ (рис. 1).
При обследовании пациента выявлена двухсторонняя полисегмен-тарная пневмония, левосторонний плеврит.
Пациент продолжил лечение в условиях ОРИТ, продолжена антибактериальная, противовоспалительная, инфузионная терапия. 25.01.15 г. у пациента наросла дыхательная недостаточность: увеличилась одышка в покое до 30 в минуту, при дыхании кислородом с потоком 6 литров в минуту. В анализах газов крови pH – 7,43; pCO2 – 30,6 мм рт. ст.; рО2 – 50,5 мм рт.ст.; ВЕ – 2,4 mmol/l; SaO2 – 87,2%.
Было принято решение о переводе пациента на неинвазивную вентиляцию легких аппаратом HAMILTON – G5. В режиме BIPAP с параметрами FiO2 – 100%, PS-10 см вод.ст., PEEP-5 см вод. ст. f-10 в минуту, способ подключения к аппарату – рото–носовая маска. На этом фоне дыхательный объем составлял 350–450 мл, минутная вентиляция легких – 4,5л/мин. Через три часа от начала неинвазивной вентиляции легких одышка уменьшилась до 20–22 в минуту, в анализах газов крови pH – 7,35; pCO2 – 42,1 мм рт.cт.; рО2 – 79,6 мм рт.cт.; ВЕ –(-) 2,4 mmol/l; SaO2 – 95,3%. После стабилизации состояния пациента была выполнена компьютерная томография органов грудной клетки, на которой было выявлено тотальное поражение левого легкого, а также поражение 7 и 8 сегментов правого легкого (рис. 2).
PEEP (см вод. ст)
f (общ)
Vt (мл)
FiO2(%)
pCO2(mm. Hg)
рО2 (mm. Hg)
SaO2 (%)
нет
42,1
79,6
30,4
78,5
36.3
80,7
41,1
95,1
Несмотря на большой объем поражения легочной ткани неинвазивная вентиляция легких с помощью носо-ротовой маски была продолжена. Параметры проведения неинвазивной масочной вентиляции легких в течение шести дней представлены в таблице. Во время проведения респираторной терапии с применением неинвазивной масочной вентиляции легких пациент не испытывал неудобств связанных с проведением ВВЛ, быстро освоился с лицевой маской, научился регулировать степень прижатия маски к лицу, в конце первых суток от начала НВЛ начал принимать пищу естественным путем. Динамика основных показателей дыхательной системы пациента при проведении НВЛ представлена в табл. 1.
На седьмые сутки пациент был отключен от аппарата ИВЛ, продолжал получать кислородотерапию (поток кислорода 2–3 литра/мин), выполнял дыхательную гимнастику. Из отделения реанимации и интенсивной терапии переведен на одиннадцатые сутки после стабилизации состояния, выполнения контрольной компьютерной томографии (рис. 3).
42,1
98,2
40,1
35,3
88,4
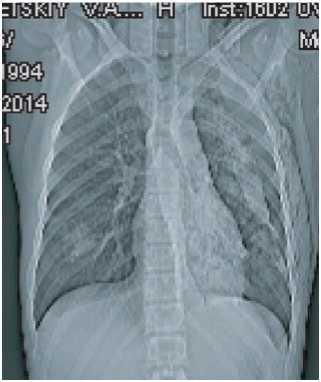
Рис. 3. Результаты контрольного КТ исследования органов грудной клетки пациента перед переводом в профильное отделение (1.02.2015 г.)
Исход лечения данного больного в отделении пульмонологии: выраженный пневмо-плеврофиброз левого легкого. Больной освидетельствован ВВК, предоставлен отпуск по болезни.
Васильев Л.А., Костюк И.П., Крестьянинов С.С., Карпенко А.В., Пташников Д.А.
УСПЕШНЫЙ ОПЫТ МУЛЬТИДИСЦИПЛИНАРНОГО ПОДХОДА В ЛЕЧЕНИИ МЕТАСТАТИЧЕСКОГО РАКА ПОЧКИ
Выводы
-
• Неинвазивная вентиляция легких является эффективным методом проведения респираторной терапии, в том числе и у пациентов с острой ВП.
-
• Проведение неинвазивной вентиляции является достаточно комфортным для пациента и персонала методом ИВЛ, не требующим седации пациента.
-
• Проведение неинвазивной вентиляции легких может быть показано пациентам с тяжелым течением ВП с наличием дыхательной недостаточности на начальном этапе респираторной терапии при отсутствии показаний к интубации трахеи и проведения ИВЛ в заведомо «жестких» режимах.
Список литературы Проведение неинвазивной вентиляции легких пациенту с двухсторонней пневмонией тяжелого течения
- Зайцев А.А., Овчинников Ю.В., Чернов С.А., Кондратьева Т.В. Применение шкал оценки тяжести состояния больных внебольничной пневмонией у пациентов молодого возраста//Воен.-мед. журн. -2014. -№ 3. -С.31-38.
- Зайцев А.А., Пучнина Т.В., Кулагина И.Ц. Клинико-экономические перспективы ступенчатой терапии внебольничной пневмонии моксифлоксацином//Воен.-мед. журн. -2011. -№ 10. -С.60-61.
- Зайцев А.А., Смирнов А.Д., Кулагина И.Ц. Антибактериальная терапия внебольничной терапии в амбулаторной практике: результаты фармако-эпидемиологического исследования//Воен.-мед. журн. -2012. -№ 7. -С. 58-59.
- Лебедева М.Н., Гаврилова О.В. Новые подходы к прогнозированию течения внебольничных пневмоний у лиц молодого возраста//Пульмонология. 2005. -№ 3. -С. 48-51.
- Овчинников Ю.В., Азаров И.И., Кувшинов К.Э., Огарков П.И. и др. Организация мероприятий по профилактике и лечению заболеваний органов дыхания у военнослужащих//Воен.-мед. журн. -2013. -№ 10. -С. 21-44.
- Стецюк О.У., Андреева И.В., Козлов Р.С. Место внутривенной формы азитромицина в лечении внебольничной пневмонии//Пульмонология. -2012. -№ 1. -С. 103-111.
- Чучалин А.Г., Синопальников А.И., Авдеев С.Н. и др. Клинические рекомендации по диагностике, лечению и профилактике тяжелой внебольничной пневмонии у взрослых.-М., 2014. -82 с.
- Шаповалов Т.Г., Борисов И.М., Крайнюков П.Е., Шашина М.М., Лекарева Л.И. Клиническая характеристика внебольничной пневмонии у военнослужащих, вакцинированных пневмококковой вакциной//Пульмонология. -2012. -№ 2. -С.78-81.


