Психосоматические расстройства в практике врача-терапевта
Автор: Дмитриев А.Н.
Журнал: Академический журнал Западной Сибири @ajws
Рубрика: Материалы научно-практической конференции врачей терапевтов, психиатров и психотерапевтов УрФО
Статья в выпуске: 5 (48) т.9, 2013 года.
Бесплатный доступ
Короткий адрес: https://sciup.org/140221282
IDR: 140221282
Текст статьи Психосоматические расстройства в практике врача-терапевта
По данным ВОЗ (2012) частота психосоматических расстройств колеблется в популяции от 15 до 50%, а в общемедицинской практике – от 30 до 57%. Почти у 70% соматически больных обнаруживают признаки психических нарушений разного регистра и степени тяжести. Более того, некоторые психосоматические расстройства, например, сердечно-сосудистые, приобрели характер пандемии практически во всех промышленно развитых странах [1]. Подсчитано, что 22% лиц с жалобами психосоматического характера забирают до 50% рабочего времени врачей [2].
Неэффективность многолетнего лечения этих пациентов, покидающих поликлинику или стационар только для того, чтобы, «выйдя из них через одну дверь, тут же войти в другую», наносит большой моральный ущерб не только отдельным врачам и медицинским учреждениям, но и всей системе здравоохранения, дискредитируя в глазах больного, его семьи, друзей и сотрудников всю медицинскую науку и практику [1].
Наиболее типичными соматическими проявлениями затяжного стресса и накопленных «неотреагиро-ванных» отрицательных эмоций являются:
-
а) боль в области сердца, возникающая вне связи с физической нагрузкой и имитирующая стенокардию;
-
б) боли в области шеи и головы, особенно в затылочной области или боли мигренозного характера, охватывающие половину головы; реже – боли в височной области или в области лица, имитирующие невралгию тройничного нерва;
-
в) боли в области живота, имитирующие заболевания органов пищеварения;
-
г) боли в спине (в пояснице, в межлопаточной области), расцениваемые как проявления остеохондроза позвоночника;
-
д) скачки АД (обычно его повышение, реже - понижение), преимущественно проявляющиеся в колебаниях систолического и пульсового АД;
В международной классификации болезней МКБ 10 и DSM–IV, психосоматические расстройства отнесены к категории психологических факторов, влияющих на соматическое состояние (к психосоматической патологии более предрасположены люди пожилые и среднего возраста (чаще женщины) с низким прожиточным уровнем).
-
е) сердцебиение или перебои в работе сердца, заставляющие человека болезненно, с тревожным ожиданием вслушиваться в свой сердечный ритм;
-
ж) нарушение глотания и голосообразования («перехватило голос»), ощущение «комка» в горле;
-
з) одышка, не связанная с болезнями органов дыхания и проявляющаяся как чувство «неудовлетворенности» вдохом и желанием вздохнуть поглубже;
-
и) заложенность носа, затрудняющая носовое дыхание и расцениваемая как «вазомоторный ринит», отчетливо связанная с обострением психологических проблем (конфликтами, перегруженностью на работе, переутомлением и т.д.) и сопровождающаяся болезненным напряжением мышц задней поверхности шеи;
-
к) кратковременное нарушение зрения – предметы «расплываются» перед глазами, и человеку приходится напрягать зрение, чтобы сфокусировать его и увидеть окружающее более отчетливо - с возможностью сопутствующего головокружения («как подумаю о проблемах, голова идет кругом»), которое может ассоциироваться с неуверенностью при ходьбе, ощущением «ватных» ног или с чувством, что «земля уплывает из под ног»;
-
л) приливы жара («кровь бросилась в голову») или озноба («от страха все внутри заледенело»), иногда волнообразно сменяющих друг друга («бросает то в жар, то в холод»), которые могут сопровождаться мышечным тремором (пациент описывает свои ощущения, как «волнуюсь до дрожи в руках и ногах»);
-
м) нарушение аппетита – от полного отвращения к еде до приступов «волчьего» голода;
-
н) приступы психогенной тошноты (реже - рвоты), возникающие непосредственно в стрессовой ситуации или же «в предвкушении» встреч, связанных с неприязненными отношениями («меня от него тошнит»);
-
о) нарушения сна – бессонница или, наоборот, сонливость, сопровождающаяся ощущением того, что сна было недостаточно (после пробуждения человек чувствует себя «разбитым», иногда может даже жаловаться на боли в мышцах);
-
п) обильное мочеиспускание, которое обычно возникает после приступов паники;
-
р) сексуальные проблемы (снижение сексуального влечения и потенции или гиперсексуальность).
Главное отличие всех вышеописанных психосоматических расстройств от обычных телесных страданий: отчетливая связь ухудшений с моментами бурных душевных переживаний.
Фоновые проявления психосоматических расстройств:
-
а) беспокойство, тревога в чистом виде (беспочвенные опасения по поводу маловероятных событий, которые, возможно, никогда не произойдут);
-
б) подавленное настроение (вплоть до стойко пониженного, доходящего до степени депрессии) или резкие перепады настроения, нередко сопровождающиеся эмоциональной неуравновешенностью – неконтролируемыми бурными вспышками эмоций с «выплескиванием» агрессивности;
-
в) немотивированная раздражительность и конфликтность, вызванные не внешними причинами, а внутренним состоянием человека;
-
г) нарушение отношений с людьми: от эмоциональной холодности, бесчувственности (движение «от людей») до открытой враждебности, либо инфантильная зависимость от окружающих (движение «против людей») – демонстрация своего душевного разлада и беспомощности, приниженность, поиск внешней поддержки и сочувствия;
-
д) стремление отгородиться от реальной жизни как источника стресса, изолироваться от повседневной суеты, напоминающей о стрессовых событиях, и от людей, с ними связанных – уединиться в воображаемой келье или «башне из слоновой кости».
Средствами ухода от реальности могут быть различного рода зависимости: химические (алкоголь или наркотики), поведенческие (азартные или компьютерные игры, интернет-зависимость) или фанатизм различного рода.
Семь главных причин, вызывающих или провоцирующих психосоматические расстройства:
-
1. Психологические травмы (детские травмы или потери близких).
-
2. Внутренний конфликт (между сознательной и бессознательной частями личности – социальные запреты реализации инстинктов, например, сексуального).
-
3. Вторичная выгода (пока человек болеет, он сполна получает заботу от близких и свободен от долга).
-
4. Наказание (чувство вины).
-
5. Самовнушение (программирование организма на выполнение команд) - «Как подумаю о проблемах, голова идет кругом».
-
6. Внушение (инфантильная личность начинает проявлять в поведении внушаемую модель: “недотепа, идиот, лентяй, жадина, эгоист, безмозглый” и т.д.).
-
7. Стремление быть похожим на кого-то (тело из-за такого отчуждения начинает болеть, возвращая тем самым человека “в себя”).
Психосоматические расстройства реализуются посредством сочетания трех факторов :
-
a) вызванным эмоциями нарушением деятельности внутренних органов (физиологическая реакция напряжения) – основа функциональных заболеваний внутренних органов (например, эзофагоспазм, СРК, «нейрогенный мочевой пузырь», кардиалгии и др.);
-
b) «застойным», тоническим мышечным напряжением (остаточные явления «неотреагированных эмоций») – как основа головных болей, в том числе мигренеподобных (при напряжении задних шейных мышц), которые могут сопровождаться головокружением, шумом в ушах, тошнотой и/или рвотой; кардиалгий (следствие напряжения грудных мышц) с ощущениями сердцебиений и перебоев в работе сердца; болей в животе (следствие напряжения мышц передней брюшной стенки и/или полых органов);
-
с) негативным рефлекторным влиянием от внутренних органов к поверхности тела и мышцам (формируются отраженные боли и зоны повышенной болевой чувствительности Захарьина-Геда), обратными рефлекторными связями от кожных покровов (классические меридианы рефлексотерапии) и мышечно-связочного аппарата (мышечно-сухожильные меридианы) к сегментарным центрам вегетативной нервной системы, нарушающим регуляцию деятельности внутренних органов.
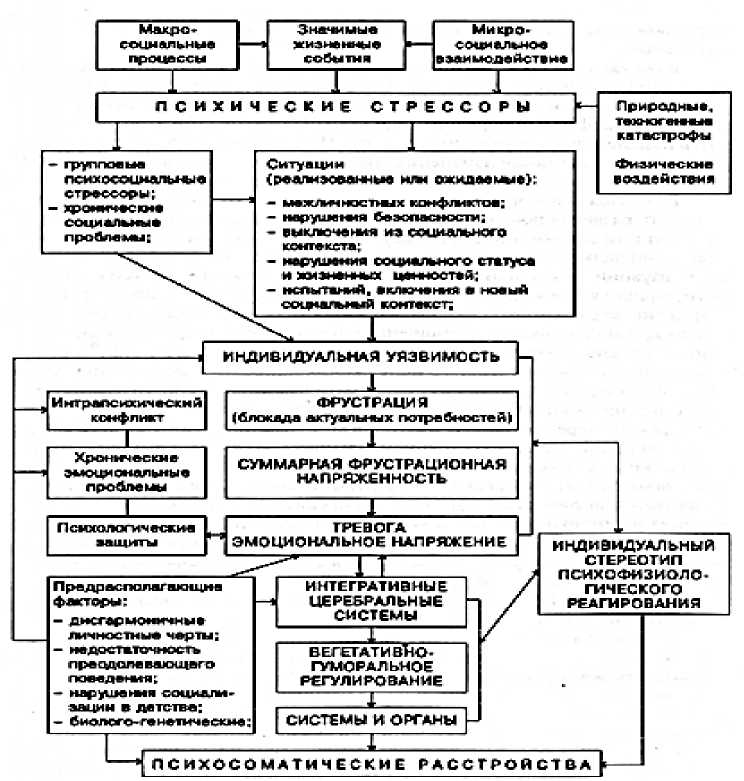
Патогенез психосоматических расстройств
Принципы лечения психосоматических расстройств [3]:
-
• выражать сочувствие пациенту и вызывать его доверие;
-
• обеспечить диагностику заболевания;
-
• убедиться, верен ли диагноз;
-
• обратить внимание на конкретные проблемы пациента, например, такие как канцерофобия, страх, тревога;
-
• проводить обучение и разъяснения пациенту последовательно с системой убеждений;
-
• oпределить психологические проблемы, которые влияют на психическое здоровье;
-
• выявить и обсудить нереалистичные ожидания от лечения и протесты против лечения;
-
• установить цели лечения и обсудить план лечения;
-
• направить лечение на устранение тяжести симптомов и снижение степени инвалидности;
-
• индивидуализировать лекарственную терапию;
-
• поддерживать регулярные последующие кон
сультативные приемы;
-
• помочь пациенту взять на себя ответственность за лечение;
-
• преодолеть ложные убеждения и опасения в отношении приема психотропных препаратов;
-
• осуществлять мониторинг и управление побочными эффектами.
Направления терапии больных с психосоматическими расстройствами
Лечение проводится интернистом, с участием (в тяжелых случаях) психотерапевта или психиатра – комплексная (комбинированная) терапия:
-
• психотерапия,
-
• психофармакотерапия,
-
• органотропная фармакотерапия.
-
1. Психотерапия – элементы психокоррекции, снижение тревожности, отвлечение внимания больного от ипохондрических опасений, придание личностного смысла лечебному процессу.
Задачи патогенетической психотерапии:
-
a) всестороннее изучение личности больного;
-
b) выявление этиопатогенетических механизмов, способствующих возникновению эмоциональных расстройств;
-
c) достижение у больного сознания и понимания связей между особенностями личности и заболевания;
-
d) изменение отношения больного, коррекция неадекватных реакций и форм поведения методами
-
2. Соматотропные фармпрепараты с минимальной выраженностью нежелательных нейротропных и соматотропных эффектов, которые могли бы нарушить функции внутренних органов и/или привести к усугублению соматической патологии, ограниченностью признаков поведенческой токсичности, а также простотой использования (возможностью назначения фиксированной дозы препарата или минимальная потребность в ее титрации) и безопасностью при передо-зировке. 1
-
3. Психофармакотерапевтические препа-раты. 2
индивидуальной и групповой патогенетической психотерапии.
Основные группы наиболее часто применяемых психофармпрепаратов: нейролептики; анксиолитики (атарактики, транквилизаторы); антидепрессанты.
Транквилизаторы назначаются в случаях психопатологической незавершенности клинических расстройств (субсиндромальные состояния), их нестойкости и эпизодической манифестации.
Некоторые атипичные нейролептики(рисперидон -рисполепт, трифлуоперазин - стелазин, трифта-зин,оланзапин - зипрекса) показаны при лечении нозо-генных параноических реакций(бред "приписанной болезни", сутяжные и сенситивные реакции), а также при нозогениях с явлениями «эйфорической псевдодеменции» и хроническом соматоформном болевом расстройстве (стойкие мономорфные патологические телесные сенсации - идиопатические алгии).
Бензамиды (сульпирид, эглонил) являются препаратами выбора при терапии органных невро-зов(например, синдром раздраженного кишечника), действующие не только на психическое, но и на соматическое состояние.
Ноотропы (ноотропил, пирацетам, пикамилон, пе-ритинол, церебролизини др.) показаны при нозогенных реакциях, протекающих с преобладанием астенических расстройств.
Показания к применению анксиолитиков:
Антидепрессанты обладают важными при психосоматических расстройствах противотревожным, седативным, антифобическим, стимулирующим, вегетоста-билизирующим и соматотропным эффектами.
При выборе антидепрессивных средств необходимо учитывать механизмы действия (фармакодинамические характеристики) и вызываемые ими клинические эффекты (табл. 1-2):
Фармакодинамическая классификация антидеорессаитов
Таблица 1
I. Блокаторы прескнаптического захвата мсноаминов
|
1. Смешанного типа (меизбирательные ингибиторы— Трициклические антидепрессанты) |
Имилрамин. кломипрамин, амитриптилин доксепин. бутрилтилин, кловаксамин |
|
2. Преимущественно норадреналина (селективные блокаторы обратного захвата норадреналина (СБОЗН)) |
Дезилрамин. ыапротнлин, нортриптилин миансерин. досулеин. миртазапин |
|
3. Селективные ингибиторы обратного захвата серотонина и норадреналина (СИОЗСиН) |
Милнаципрэн. венлафаксин, дулоксетин |
|
4. Преимущественно серотонина (селективные ингибиторы обратного захвата серотонина (СИОЗС)) |
Флуоксетин, сертралин, циталопрам, пароксетин, флувоксамин. тразодон, а пз прок л ат. ифоксетин фемоксетин. медифоксамин |
|
5. Преимущественно дофамина (селективные ингибиторы обратного захвата дофамина (СИОЗД)> |
Диклофензин. аминептин, бупрогмон |
|
II. Селективный стимулятор обратного захвата серотонина — тианептин |
|
|
in. Блокаторы путей метаболического разрушения моноаминов |
|
|
1. Ингибиторы мОнЗминОкСиДЗЗЫ (МАО) необратимого действия |
илрониазид. ниаламид, фенелзин. транилципромин |
|
2. Ингибиторы МАО обрати мото действ ия |
Пиразидол. моклобемид. бефол. толоксатои, брофаромин |
|
IV. Атили**аские антидепрессанты |
Адеметионии. Оксилидин и др. |
Решающее значение при выборе антидепрессанта имеет синдромологическая структура депрессии [4]. При тоскливом и апатическом варианте депрессии показано назначение препаратов с преобладанием стимулирующего действия, при тревожном варианте депрессии — препаратов с преобладанием седативного действия. Врачи интернисты должны с осторожностью назначать антидепрессанты со стимулирующей активностью, так как при депрессивном расстройстве с суицидальными тенденциями назначение стимулирующего антидепрессанта может сподвигнуть пациента на осуществление своих «тайных желаний». В табл. 2 приводится классификация антидепрессантов по их активирующему или седатирующему действию.
|
Клиническая классификация мтидмресса«оа |
Таблица 2 |
|
|
Антидепрессантыседатики |
Атдепрессаиш сбалансировании) действия |
Антидепрессанты стимуляторы |
|
Амитриптилин |
Венлафаксин |
8-адемоз*п-1-метконнн |
|
Миаисерин |
МапрОТиПии |
иприндол |
|
Азафен |
Ноксилтилин |
Инками |
|
Алвпразолам |
Дибенэепин |
Имилрамин |
|
Флувокимин |
Тианептин |
Нортриптилин |
|
Феноксе дин |
Мидалципрэм |
Протрилтилин |
|
Опипрамол |
пролнэепин |
циталопрам |
|
Медифоксамин |
Сераралик |
Флуоксетин |
|
Медазофан |
Пароксетин |
Индопан |
|
кломипрамин |
Сиднофен |
|
|
ниаламид |
||
|
Эсцкталолрэм |
||
Под руководством академика РАМН А. Б. Смуле-вича разработана классификация антидепрессантов по предпочтительности для использования в клинике внутренних болезней [5], где выделяют психотропные средства первого и второго ряда (табл. 3).
|
Таблица 3 Автидвпрвссввты -первого- и -пороги- радо, рекоменруемыв сушеные дозы антидепрессантов для прииенееив в обцоиедщннсаой правше |
||||
|
□ рвиратм первого рядя |
Лрвпзрати пороге ряда |
|||
|
Препарат |
| Деза |
Прел^ра! |
Леев |
|
|
СБОЭм |
ТЦА |
|||
|
Мианеафин |
бо-so «тут |
Иыи-Змн |
50-75 ыг^ут |
|
|
сиозс |
Амитриптилин |
50-75 urftyT |
||
|
Флуоксетин |
20 мг/сут |
Кломипрамин |
50-75 ыг^ут |
|
|
Сврталин |
БОмГЛСуТ |
СБОЗН |
||
|
Па россиян |
20 мг/сут |
Мл протии ИЯ |
75-100 ыг/сут |
|
|
Флувоксамян |
Ю0-2Я мнят |
|||
|
Циталопрам |
20-40 ицсут |
|||
|
CGO3C |
||||
|
ТнЗкбЛТин |
37,5 иг/tyi |
|||
|
ОИМАО-А |
||||
|
Пяразедоп |
75-100 мгтат |
|||
|
Моклобемид |
000-450 мг/яа |
|||
|
СИОЗС и И |
||||
|
Дулоксатин |
30—60 иреут |
|||
|
Милнаципран |
100-^00'мг/сут |
|||
При назначении психотропного препарата врач-интернист должен руководствоваться следующими правилами [6]:
-
1. Врачи-непсихиатры должны ознакомиться с одним лекарственным препаратом в каждом из четырех классов, чтобы хорошо знать показания к применению, эффективность и побочные эффекты.
-
2. Следует избегать избыточного применения препаратов или одновременного назначения нескольких средств.
-
3. Анамнестические данные об эффективности препарата обычно позволяют рассчитывать на его эффективность при повторном приеме.
-
4. Две основные ошибки при назначении психотропных препаратов – это недостаточная дозировка и нетерпение; эффект от оптимальной дозы препарата наступает через недели или месяцы.
-
5. Фармакокинетика психотропных препаратов у пожилых больных отличается пролонгированным биологическим периодом полувыведения из организма.
-
6. Отсутствие терапевтического эффекта от применения лекарственного препарата определенного класса не означает, что назначение другого препарата этого же класса также будет неэффективным.
-
7. Врач никогда не должен внезапно отменять препарат; следует уменьшать дозу в течение 2-4 недель.
-
8. Врачи, редко назначающие психотропные средства, должны каждый раз при назначении препарата просматривать перечень побочных эффектов; больные и члены их семей должны быть информированы о возможных побочных действиях лекарства.
В последние годы появилось новое направление в терапии психовегетативных и психосоматических расстройств [7],основывающееся на использовании релиз-активных1 форм аффинно очищенных антител (1015нг/г) к мозгоспецифическому белку S-100, представленное препаратом «Тенотен®» производства «Ма-териа Медика Холдинг» (Россия). Будучи позициони- рованным как анксиолитик и ноотроп, он обладает успокаивающим, антиастеническим и антидепрессив-ным действием без гипногенного и миорелаксирующего эффектов, оказывает антигипоксическое, стресспро-текторное, и нейропластическое действие (улучшает переносимость психоэмоциональных нагрузок, обучаемость и память), обеспечивает нейропротекторный, ГАМК-миметический, нейротрофический эффекты, блокирует процессы перекисного окисления и имеет высокий уровень безопасности [8].
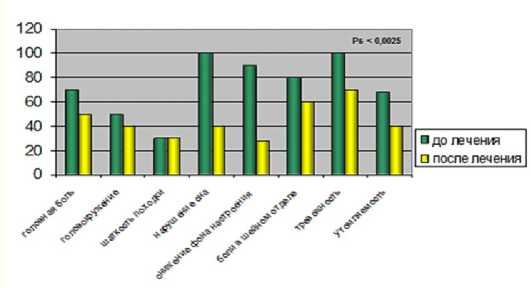
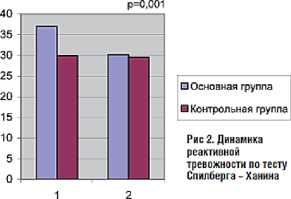
Рис. 1. Влияние Тенотена ® на выраженность жалоб пациентов с тревожно-депрессивными расстройствами
до после
до после
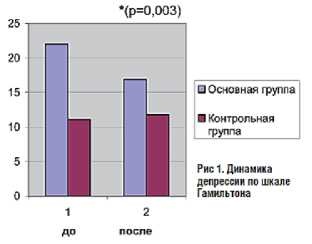
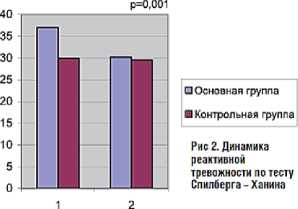
Рис. 2. Влияние Тенотена ® на проявления депрессии, личностной и реактивной тревожности.
Схемы назначения: при легких проявлениях тревоги – по 1 таблетке от 2 до 4 раз в день, при выраженных симптомах тревоги – по 2 табл. от 2 до 4 раз в день. Курс лечения составляет от 1 до 3-6 месяцев.
Исследования С.Б. Шваркова [9] показали позитивное влияние Тенотена ® на выраженность жалоб пациентов с тревожно-депрессивными расстройствами (рис. 1), а работы В.И. Симаненкова с соавт. [10]– на проявление депрессии, реактивной и личностной тревожности (рис. 2). Таким образом, психосоматические расстройства являются нередкой и серьезной проблемой повседневной практики врача-терапевта, от своевременного и грамотного решения, которой зависит благополучие и качество жизни не только пациентов, их родственников, но и работающего с такими пациентами медперсонала. Успешное её решение возможно лишь при комплексном подходе к терапии с использованием всех традиционных и новых методов и средств.
Список литературы Психосоматические расстройства в практике врача-терапевта
- Тополянский В.Д., Струковская М.В. Психосоматические расстройства. -М.: Медицина, 1986. -384 с.
- Strömgren E. Changes and frequency of mental disorder over time: Results of repeated surveys og mental disorders in the general population.//Acta psychiatric scand. Suppl. -1955. -Vol. 10, № 348. -P. 134-139.
- Syed I. M., Thiwan M. D., Douglas A., Drossman M. D. Treatment of Functional GI Disorders With Psychotropic Medicines: A Review of Evidence With a Practical Approach//Gastroenterology & Hepatology. -2006. -Vol. 2, Issue 9. -Р. 678-688.
- Смулевич А.Б. Депрессии в общемедицинской практике. -М., 2000. -160 с.
- Зотов П.Б., Уманский М.С. Депрессии в общемедицинской практике (клиника, диагностика, лекарственная терапия). Методическое пособие для врачей. -Тюмень, 2006. -27 с.
- Харрисон Т. Р. Справочник Харрисона по внутренним болезням. -Питер, 2006. -976 с.
- Эпштейн О.И. Сверхмалые дозы (история одного исследования). -М.: Изд-во РАМН, 2008. -336 с.
- Отчет о клинических испытаниях эффективности и переносимости препарата Тенотен® в качестве анксиолитического средства при терапии тревожных состояний. -М., 2004. -15 с.
- Шварков С.Б., Ширшова Е.В., Кузьмина В.Ю. Сверхмалые дозы антител к белку S100 в терапии вегетативных расстройств и тревоги у больных с органическими и функциональными заболеваниями//Лечащий врач. -2008. -№ 8. -С. 83-85.
- Симаненков В.И., Порошина Е.Г., Тихонов С.В., Соловьева О.И. Влияние эмоционального состояния пациента на течение гипомоторной дискинезии желчевыводящих путей//Поликлиника. -2007. -№ 5. -С. 92-95.


