Пути улучшения результатов хирургического лечения абдоминальных ранений
Автор: Масляков В.В., Сидельников С.А., Аллахяров Т.Ч., Куликов А.В., Бахаев А.Д.
Журнал: Вестник Национального медико-хирургического центра им. Н.И. Пирогова @vestnik-pirogov-center
Рубрика: Оригинальные статьи
Статья в выпуске: 2 т.18, 2023 года.
Бесплатный доступ
Ранения живота не утрачивают своей актуальности, это обусловлено многими факторами, бытовыми, криминальными, локальными войнами. Для своевременного распознавания повреждений внутренних органов и принятия правильного решения в выборе тактики лечения, необходимо рационально использовать клинические и инструментальные методы исследования. В работе представлен ретроспективный анализ течения ближайшего послеоперационного периода у 185 раненых с колото-резанными ранениями живота. В зависимости от времени доставки в лечебное учреждение от момента получения ранения, все пациенты были разделены на две группы: группу А - время от момента получения травмы до начала хирургического лечения не превышало одного часа и группа Б - время от момента получения травмы до начала хирургического лечения. Улучшение результатов лечения при различных ранениях живота с учетом течения травматической болезни возможно за счет применения противошоковых мероприятий, включающих адекватное обезболивание, инвазионную терапию. Улучшение результатов лечения при различных ранениях живота с учетом течения травматической болезни возможно за счет применения противошоковых мероприятий, включающих адекватное обезболивание, инвазионную терапию.
Ранения живота, хирургическое лечение, ближайший послеоперационный период, осложнения
Короткий адрес: https://sciup.org/140301225
IDR: 140301225 | DOI: 10.25881/20728255_2023_18_2_95
Ways to improve results of surgical treatment of abdominal wounds
Abdominal wounds do not lose their relevance, this is due to many factors, domestic, criminal, local wars. For timely recognition of internal organ injuries and making the right decision in choosing treatment tactics, it is necessary to rationally use clinical and instrumental research methods. The paper presents a retrospective analysis of the course of the immediate postoperative period in 185 wounded with stab wounds of the abdomen. Depending on the time of delivery to the medical institution from the moment of injury, all patients were divided into two groups: group A - the time from the moment of injury to the beginning of surgical treatment did not exceed one hour and group B - the time from the moment of injury to the beginning of surgical treatment. Improvement of treatment results for various abdominal wounds, taking into account the course of traumatic illness, is possible through the use of anti-shock measures, including adequate anesthesia, invasive surgery
Текст научной статьи Пути улучшения результатов хирургического лечения абдоминальных ранений
Актуальность
Ранения живота не утрачивают своей актуальности, это обусловлено многими факторами, бытовыми, криминальными, локальными войнами. Для своевременного распознавания повреждений внутренних органов и принятия правильного решения в выборе тактики лечения необходимо рационально использовать клинические и инструментальные методы исследования [1]. Именно своевременная диагностика и выбор правильной тактики лечения влияет на течение ближайшего послеоперационного периода и развитие осложнений [2; 3]. При этом количество осложнений и летальных исходов будет зависеть от периода травматической болезни [4].
Цель исследования
Определить пути улучшения результатов хирургического лечения абдоминальных ранений.
Материалы и методы
В работе представлен ретроспективный анализ течения ближайшего послеоперационного периода у 185 раненых с колото-резанными ранениями живота, оперированных в больнице скорой медицинской помощи г. Энгельса в период с 2013 по 2021 гг. В исследования были включены раненые с изолированными, одиночными проникающими ранениями в живот, внутрибрюшная кровопотеря не превышала 200–500 мл. В зависимости от времени доставки в лечебное учреждение от момента получения ранения, все пациенты были разделены на две группы: группу А — время от момента получения травмы до начала хирургического лечения не превышало одного часа и группа Б — время от момента получения травмы до начала хирургического лечения более одного часа. В группу А вошло 89 (48,1%) человек, в группу Б — 96 (51,9%) раненых. Исключались раненые с сочетанными и множественными ранениями, раненые с внутрибрюш-ным кровотечением, превышающим 500 мл, раненые, имеющие признаки разлитого перитонита, находящиеся в агональном состоянии.
Расчеты кровопотери проводили с использованием методики, предложенной Moore. Для определения кровопотери учитывали такие показатели, как уровень артериального давления, пульс, количество суточного диуреза, центральное венозное давление (ЦВД), которое определяли с помощью прямого способа измерения венозного давления по Moritz и Tabora. Проводили подсчет количества эритроцитов в периферической крови и количества гемоглобина. В момент поступления раненым проводилась первичная хирургическая обработка раны (ПХО) под местной анестезией, при которой устанав-

ливалось наличие проникающего ранения в брюшную полость, что являлось показанием для выполнения лапаротомии под эндотрахеальным наркозом с ИВЛ. Отсутствие повреждения внутренних органов при ревизии брюшной полости было выявлено всего лишь у 32 (17,3%) человек от общего количества раненых. В остальных 153 (82,7%) наблюдениях были отмечены ранения внутренних органов. Ранения полых органов (желудок, тонкая и толстая кишка) были зарегистрированы в 79 (42,7%) наблюдениях. Ранения паренхиматозных органов (печень, селезенка) были отмечены в 74 (40%) случаях.
Согласно требованиям к проведению исследований, предъявляемой Хельсинкской декларацией Всемирной медицинской ассоциации (WMA Declaration of Helsinki — Ethical Principles for Medical Research Involving Human Subjects, 2013) перед началом исследования все пациенты давали письменное согласие для участия в исследовании. Выполнение исследования было согласовано и получило одобрение комиссии, занимающейся вопросами биоэтики.
С целью проведения математической обработки результатов, которые были получены в ходе проведенного исследования, изначально результаты вносились в электронную базу данных, которая находилась в компьютере. В базу вносились все данные, полученные на каждого обследованного. Данная база представляла собой картотеку в табличном виде формата Excel. После занесения данных в базу анализ результатов проводился с использованием метода описательной статистики. В качестве критерия использовался критерий согласия Х2. Статистическая значимость определялась как р<0,05. Для установления корреляционных связей был использован непараметрический критерий Спирмена (r), Интерпретация коэффициента корреляции проводится, исходя из уровня силы связи: r>0,01–0,29 — слабая положительная связь, r>0,30–0,69 — умеренная положительная связь, r>0,70–1,00 — сильная положительная связь.
Результаты и обсуждение
Ретроспективный анализ показал, что в момент поступления стабильные гемодинамические показатели были отмечены у 96 (51,9%) раненых из 185 человек. При этом в группе Б — у 35 (18,9%) раненых, а в группе А — у 61 (32,7%) человек. Следует отметить тот факт, что все раненые, независимо от состояния и показателей гемодинамики, были доставлены в операционную, минуя приемный покой. Диагностика ранений была основана на сборе данных анамнеза, объективного осмотра и инструментальных исследований. При этом всем раненым в операционной начиналось выполнение противошоковых мероприятий, которые включали в себя адекватное обезболивание наркотическими анальгетиками, проведение внутривенной инфузии. В том случае, если раненный был доставлен в состоянии шока с признаками нестабильной гемодинамики, оперативное лечение начиналось под внутривенным наркозом, а в дальнейшем под эндотра- хеальным наркозом. Такая тактика была применена у 54 (29,1%) раненых в группе Б и у 35 (18,9%) человек в группе А. В тех случаях, когда признаки шока отсутствовали, и гемодинамика была стабильна, применялась следующая тактика: проводились противошоковые мероприятия, одновременно с которыми выполняли ПХО раны или лапароскопию. Соотношение ПХО и лапароскопий у раненых обеих групп представлены на рисунках 1 и 2.
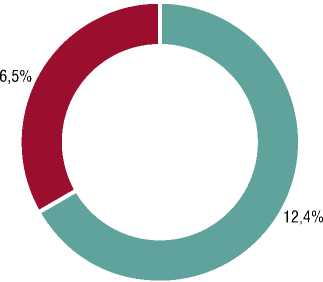
Как видно из данных, представленных на рисунках 1 и 2, в группе раненых Б ПХО была выполнена у 12 (6,5%) человек, а лапароскопия — у 23 (12,4%) раненых. В группе А, соответственно, в 24 (12,9%) и в 37 (20%) наблюдениях. Применение лапароскопии согласно данным литературы [5; 6] и собственных наблюдений, имеет рядом преимуществом. В первую очередь выполнение этого исследования позволяло не только уточнить проникающий характер ранения, но и в большинстве случаев уточнить характер повреждения внутренних органов и избежать ненужной лапаротомии.
Нами проведен анализ течения ближайшего послеоперационного периода у таких раненых. В результате проведенного анализа течения ближайшего послеоперационного периода из общего количества раненых, которые находились на лечении по поводу абдоминальных ранений, осложнения в ближайшем послеоперационном периоде развились у 58 (31,3%) человек. При этом наи-
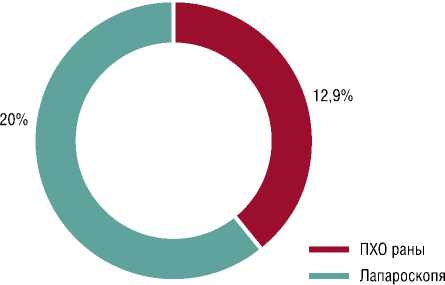
Рис. 1. Соотношение ПХО и лапароскопий в группе А (%).
^^ ПХО раны
^^— Лапароскопя
Рис. 2. Соотношение ПХО и лапароскопий в группе Б (%).
Табл. 1. Основные осложнения в ближайшем послеоперационном периоде при различных ранениях живота
|
Название осложнение |
Количество в группах |
|||
|
группа А (n = 96) |
группа Б (n = 89) |
|||
|
абс. число |
% |
абс. число |
% |
|
|
Нагноение послеоперационной раны |
7 |
3,8 |
13 |
7* |
|
Острый панкреатит |
– |
– |
4 |
2,2* |
|
Пневмония |
8 |
4,3 |
9 |
4,9 |
|
Ранняя спаечная непроходимость |
2 |
1,1 |
6 |
3,2* |
|
ТЭЛА |
2 |
1,1 |
5 |
2,7* |
|
Сепсис |
– |
– |
2 |
1,1 |
|
Всего |
19 |
10,3 |
39 |
21* |
Примечание : * — знак статистической достоверности (p<0,05).
Табл. 2. Основные причины летальных исходов в ближайшем послеоперационном периоде при различных ранениях живота
|
Причина летальных исходов |
Количество в группах |
|||
|
группа А (n = 96) |
группа Б (n = 89) |
|||
|
абс. число |
% |
абс. число |
% |
|
|
Шок |
5 |
2,7 |
22 |
11,9* |
|
Перитонит |
1 |
0,5 |
6 |
3,2* |
|
Пневмония |
– |
– |
1 |
0,5 |
|
ТЭЛА |
2 |
1,1 |
5 |
2,7* |
|
Сепсис |
– |
– |
2 |
1,1 |
|
Всего |
8 |
4,3 |
36 |
19,4* |
Примечание : * — знак статистической достоверности (p<0,05).

большее количество осложнений в ближайшем послеоперационном периоде было отмечено в группе Б — 39 (21%) раненых, в группе А количество осложнений составило 19 (10,3%) случаев. Основные осложнения, отмеченные у раненых обеих группах, представлены в таблице 1.
Как видно из данных, представленных в таблице 1, в группе Б количество зарегистрированных осложнений было статистически достоверно выше по сравнению с данными, полученными в группе А. При этом основные осложнения, развившиеся у раненых обеих групп, носили гнойно-септический характер. Основное осложнение, зарегистрированное у раненых обеих групп, было нагноение послеоперационной раны, отмечено у 13 (7%) раненых группы Б и в 7 (3,8%) случаях группе А (r = 0,86, p<0,05). Гнойник располагался в подкожной жировой клетчатке, во всех случаях был своевременно диагностирован, вскрыт и санирован. На течение ближайшего послеоперационного периода существенного влияния не оказывал. Пневмония было выявлена у 9 (4,9%) раненых группы Б и у 8 (4,3%) раненых группы А. В подавляющем большинстве наблюдений пневмония была зарегистрирована слева, развилась на фоне антибактериальной терапии. Необходимо отметить, что в клиническом течении данного осложнения особенностей не было. Во всех случаях воспаление было разрешено на 7–8 послеоперационные сутки. При этом статистической достоверности у раненых обеих групп получено не было (r = 0,16, p>0,05). Острый панкреатит был зарегистрирован у 4 (2,2%) раненых группы Б. В группе А такого осложнения отмечено не было (r = 0,76, p<0,05). Данное осложнение проявилось в виде рвоты, развитие болей и вздутия живота и подтверждалось лабораторными данными (повышение диастазы и амилазы) и данными УЗИ. Как правило, данное осложнение развилось на 4–5 послеоперационные сутки, и было купировано консервативными методами. Оперативное лечение данного осложнения не потребовало. Ранняя спаечная непроходимость была зарегистрирована у 6 (3,2%) раненых группы Б на 3–5 послеоперационные сутки и у 2 (1,1%) раненых группы А на 6–8 послеоперационные сутки. Данное осложнение потребовало проведение ре-лапаратомии, был выполнен энтеролиз, назогастральная интубация тонкого кишечника. В дальнейшем послеоперационный период протекал без особенностей. Развитие данного осложнения было статистически достоверно (r = 0,86, p<0,05) в группе Б. Тромбоэмболия легочной артерии (ТЭЛА) отмечена в 5 (2,7%) в группе Б и у 2 (1,1%) раненых группы А. Таким образом, отмечается статистически достоверное увеличение данного осложнения в группе Б (r = 0,83, p<0,05). Во всех наблюдениях ТЭЛА привело к летальному исходу. Осложнение было зарегистрировано от третьих до седьмых послеоперационных суток. Сепсис развился у 2 (1,1%) раненых группы Б на 4–5 послеоперационные сутки и привел к летальному исходу (r = 0,87, p<0,05). Общее количество летальных исходов у раненых обеих групп составило 44 (23,8%) человек. При этом в группе Б летальность составила 36 (19,4%) раненых, а группе А — 8 (4,3%) человек. Из представленных данных видно, что количество летальных исходов в группе Б было статистически достоверно выше, чем в группе с колото-резаными ранениями (r = 0,85, p<0,05).
Основные причины летальных исходов у раненых обеих групп представлены в таблице 2.
Из данных представленных в таблице 2 видно, что основной причиной летальных исходов у раненых обеих групп было развитие шока, развитие которого привело к летальному исходу у 22 (11,9%) раненых группы Б и у 5 (2,7%) раненых группы А. При этом количество летальных исходов было статистически достоверно выше в группе пациентов группы Б (r = 0,69, p<0,05). Некупи-рующийся перитонит привел к летальному исходу у 6 (3,2%) раненых группы Б и у 1 (0,5%) раненого группы А (r = 0,76, p<0,05). Пневмония стала причиной летального исхода у 1 (0,5%) раненого группы Б, у раненых группы А пневмония не привела к развитию летального исхода (r = 0,82, p<0,05). ТЭЛА, как уже было отмечено выше, привела к летальному исходу в 5 (2,7%) раненых в группа Б и у 2 (1,1%) раненых группы А (r = 0,52, p<0,05). Сепсис развился у 2 (1,1%) раненых группы Б (r = 0,81, p<0,05).
Таким образом, представленные данные свидетельствуют о том, что наибольшее количество осложнений и летальных исходов при ранениях живота отмечается в группе Б. Следует отметить тот факт, что, не смотря на
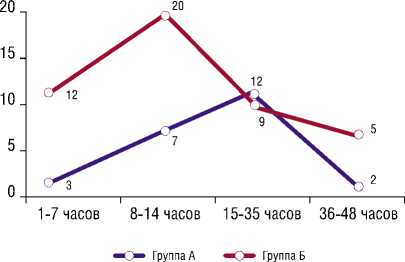
Рис. 3. Количество летальных исходов в двух анализируемых группах в ближайшем послеоперационном периоде (в %).
минимальный объем кровопотери, быструю доставку раненого в медицинскую организацию с момента получения ранения, основной причиной развития летальных исходов был различный шок. Дальнейший анализ течения ближайшего пооперационного периода показал, что наибольшее количество летальных исходов у пациентов обеих групп было зарегистрировано в первый период травматической болезни. Динамика летальных исходов в ближайшем послеоперационном периоде у раненых двух анализируемых групп представлена на рисунке 3.
Как видно из данных, представленных на рисунке 3, развитие летальных исходов имело свои особенности, связанные с характером ранения. Так, в группе Б, отмечалось статистически достоверное увеличение процента летальных исходов по сравнению с группой А в первые 1–7 часов — 12% и 3%, соответственно, (r = 0,84, p<0,05). В 8–12 часов, отмечалось дальнейшее статистически достоверное увеличение количество летальных исходов в группе с Б по сравнению с группой А, которые составили, соответственно, 20 и 7% (r = 0,78, p<0,05). Затем, на 15–35 часы отмечается уменьшение количества летальных исходов в группе Б и статистически достоверное увеличение летальных исходов в группе А, соответственно, 9 и 12% (r = 0,76, <0,05). Минимальные цифры летальных исходов у раненых обеих групп было отмечено в 36–48 часов, когда цифры летальных исходов составили в группе с Б — 6%, а группе А — 2%. Анализ представленных данных позволяет сделать заключение, что течение травматической болезни при ранениях живота в зависимости от времени получения ранения происходит по-разному, наиболее тяжело, с наибольшим количеством осложнений и летальных исходов — в группе Б.
Как показали проведенные исследования, основными причинами летальных исходов при ранениях живота, является шок. При этом большинство летальных исходов было отмечено в группе с ранениями живота, время от момента получения ранения до начала выполнения операции более одного часа, и приходились на первый период течения травматической болезни. Считаем необходимым отметить, что высокие цифры летальных исходов у раненных в живот, отмечены не смотря на минимальную внутрибрюшную кровопотерю и ранние сроки доставки в лечебную организацию. Исходя из этого, мы предлагаем ряд мероприятий, которые, по нашему мнению, могут повлиять на снижение летальных исходов.
Данные мероприятия должны включать следующие направления:
-
1. Раненые в живот, независимо от времени получения травмы, должны доставляться в операционную, минуя приемное отделение.
-
2. Всем раненым в живот, не зависимо от состояния и времени получения ранения, необходимо как можно раньше проводить противошоковые мероприятия, которые включают в себя, в первую очередь, адекватное обезболивание наркотическими анальгетиками, проведение внутривенной инфузионной терапии.
-
3. В том случае, если в момент поступления, состояние раненого стабильное, с устойчивыми показателями гемодинамики, при отсутствии достоверных признаков проникающего ранения живота, для проведения диагностических исследований операцией выбора должна быть лапароскопия под местной анестезией. Выполнение этой манипуляции позволяет быстро и точно определить не только характер ранения, но и выявить наличие или отсутствие ранений органов брюшной полости. Это позволит снизить процент ненужных лапаротомий. В том случае, если в момент поступления, у раненого имеются признаки шока, проявляющиеся нестабильной гемодинамикой, отсутствуют достоверные признаки ранения брюшной полости, выполнение ПХО следует проводить под внутривенным наркозом, что позволяет более детально выполнить ПХО и являются противошоковыми мероприятиями.
-
4. В том случае, ели у раненого в момент поступления имеются признаки шока, следует более широко применять тактику damage control. Данная тактика должна включать в себя 3 этапа. Первый этап — первичная неотложная операция в сокращенном объеме; 2-й этап — интенсивная терапия до стабилизации жизненно важных функций организма; 3-й этап — повторное оперативное вмешательство по коррекции всех повреждений.
Согласно литературным данным [7; 8], показаниями для использования тактики damage control при ранениях в живот являются: невозможность остановить кровотечение прямым способом, связанные с тяжелыми повреждениями печени и сосудов забрюшинного пространства (позадипеченочного отдела нижней полой вены, брюшной аорты и ее висцеральных ветвей); сочетанные множественные повреждения шеи, груди, живота, таза и повреждения магистральных сосудов; сочетанные повреждения с конкурирующими источниками кровотечения; повреждения, требующие сложных реконструктивных вмешательств (панкреатодуоденальная резекция, протезирование магистральных сосудов); нестабильная гемодинамика, требующая инотропной
поддержки (систолическое АД <70 мм рт. ст.); тяжелый метаболический ацидоз (pH <7,2, ВЕ <-10); повышение лактата сыворотки крови (>5 ммоль/л); гипотермия (температура тела <35 °C); электрическая нестабильность миокарда; массивные гемотрансфузии (более 3,0 л или более 10 доз эритроконцентрата либо эритроцитарной взвеси); длительное оперативное вмешательство (более 90 мин.); невозможность закрыть лапаротомную рану вследствие пареза кишечника и перитонита.
Вывод
Улучшение результатов лечения при различных ранениях живота с учетом течения травматической болезни возможно за счет применения противошоковых мероприятий, включающих адекватное обезболивание, инвазионную терапию.
Авторы заявляют об отсутствии конфликта интересов (The authors declare no conflict of interest).
Список литературы Пути улучшения результатов хирургического лечения абдоминальных ранений
- Малков И.С., Филиппов В.А., Коробков В.Н. и др. Диагностические аспекты закрытых повреждений живота // Казанский медицинский журнал. - 2016. - Т.97. - №6. - С.892-897.
- Масляков В.В., Урядов С.Е., Горбелик В.Р. и др. Течение ближайшего послеоперационного периода при огнестрельных ранениях живота во втором периоде травматической болезни // Наука молодых. - 2020. - Т.8. - №1. - С.63-69.
- Гареев Р.Н., Фаязов Р.Р., Тимербулатов В.М. и др. Современная хирургическая тактика при травматических абдоминальных повреждениях // Медицинский вестник Башкортостана. - 2012. - Т.7. - №4. - С.21-25.
- Гаин Ю.М., Александрова О.С., Николайчик И.Р. Ретроспективный анализ причин смерти пострадавших с открытой и закрытой травмами живота // Экстренная медицина. - 2012. - №1(1). - С.76-88.
- Хатьков И.Е., Израилов Р.Е., Панкратов А.А. др. Эндовидеохирургические вмешательства при травме груди и живота // Хирургия. Журнал им. Н.И. Пирогова. - 2016. - №1. - С.15-19.
- Хубутия М.Ш., Ярцев П.А., Гуляев А.А. и др. Методы лечения неотложных заболеваний и повреждений органов брюшной полости в НИИ скорой помощи им. Н.В. Склифосовского // Журнал им. Н.В. Склифосовского "Неотложная медицинская помощь". - 2015. - №3. - С. 44-48.
- Масляков В.В., Барсуков В.Г., Урядов С.Е. и др. Роль и место тактики damage control при ранениях живота с повреждением селезенки // Вестник медицинского института "Реавиз": реабилитация, врач и здоровье. - 2019. - №5. - С.128-136.
- Костюк Г.А., Марчук В.Г. Обоснование тактики запрограммированной релапаротомии ("Damage control") при огнестрельных ранениях и закрытых травмах живота // Здоровье. Медицинская экология. Наука. - 2012. - №1-2(47-48). - С.53.


