Пути улучшения результатов лечения больных раком желудка IV стадии
Автор: Чиссов В.И., Вашакмадзе Л.А., Бутенко А.В., Мамонтов А.С., Сидоров Д.В., Ложкин М.В., Пикин О.В.
Журнал: Сибирский онкологический журнал @siboncoj
Рубрика: Клинические исследования
Статья в выпуске: 2 (14), 2005 года.
Бесплатный доступ
Проведен анализ непосредственных и отдаленных результатов лечения 200 больных резектабельным раком желудка IV стадии, из них у 62 больных (31 %) диагностирован местнораспространенный процесс - T4N2M0, у 13 8 (69 %) имелись отдаленные лимфогенные и/или гематогенные метастазы. Послеоперационные осложнения развились у 78 (39 %) больных, умерло 20 пациентов (10%). Хирургическое лечение проведено 68 (34 %) больным, в сочетании с химиотерапией-132 (66 %). В целом показатели 1-, 3- и 5-летней выживаемости составили 52,14,6 и 11,1%. Наиболее благоприятные результаты получены при местнораспространённом раке, при R0 резекции 5летняя выживаемость составила 18,3 %. Неблагоприятными прогностическими факторами оказались метастатическое поражение печени и перитонеальная диссеминация.
Короткий адрес: https://sciup.org/14054208
IDR: 14054208
Ways of improving the treatment results for patients with stage IV stomach cancer
The analysis of short-and long-term treatment results of 200 patients with Stage IV respectable stomach cancer was carried out. Locally-advanced cancer (T4N2M ) was diagnosed in 62 patients (31%), distant lymphogenous and hematogenous metastases were detected in 138 patients (69 %). Postoperative complications were observed in 78 patients (39 %), 20 patients (10 %) died. Surgical treatment was performed to 68 patients (34 %) and surgery in combination with chemotherapy was performed to 132 patients (66%). One- three- and five-year survival rates were 52%, 14.6% and 11.1%, respectively. The most favourable results were obtained for patients with locally-advanced cancer. Five-year survival rate was 18.3 % in patients after R0 resection. Liver metastases and peritoneal dissemination were unfaurable prognostic factors.
Текст научной статьи Пути улучшения результатов лечения больных раком желудка IV стадии
В.И. Чиссов, Л.А. Вашакмадзе, А.В. Бутенко, А.С. Мамонтов, Д.В. Сидоров, М.В. Ложкин, О.В. Пикин
Московский научно-исследовательский онкологический институт им. П.А. Герцена
WAYS OF IMPROVING THE TREATMENT RESULTS FOR PATIENTS WITH STAGE IV STOMACH CANCER
V.I. Chissov, L.A. Vashakmadze, A.V. Butenko, A.S. Mamontov, D.V. Sidorov, M.V. Lozhkin, O.V. Pikin
P.A. Gertsen Moscow Cancer Research Institute, Moscow
The analysis of short-and long-term treatment results of 200 patients with Stage IV respectable stomach cancer was carried out. Locally-advanced cancer (T 4 N 2 M ) was diagnosed in 62 patients (31%), distant lymphogenous and hematogenous metastases were detected in 138 patients (69 %). Postoperative complications were observed in 78 patients (39 %), 20 patients (10 %) died. Surgical treatment was performed to 68 patients (34 %) and surgery in combination with chemotherapy was performed to 132 patients (66%). One- three- and five-year survival rates were 52%, 14.6% and 11.1%, respectively. The most favourable results were obtained for patients with locally-advanced cancer. Five-year survival rate was 18.3 % in patients after R0 resection. Liver metastases and peritoneal dissemination were unfaurable prognostic factors.
При метастатическом поражении печени средняя продолжительность жизни больных обычно составляет 1,8-6,1 мес [6,8]. Если после гастрэктомии с удалением солитарных метастазов в печень удаётся достигнуть 5-летней выживаемости у 3-9 % больных, то при множественных метастазах лишь немногие пациенты переживают 10 мес [8,11,15]. Однако в ряде клиник даже множественные метастазы в печень расцениваются как резектабельные, включая и метастатическое поражение обеих долей печени [6,15].
Таблица 1
Классификация перитонеальной диссеминации
Таблица 3
Распределение больных по категории Н и Р
Метастазы в печень (Н)
HI
Абс. %
Н2 Абс. I % " 6 |28,5 Всего... 21
нз
Абс. I %
9,5
Диссеминация по брюшине (Р)
Р1 Абс.| "зоТ
%
Р2 Абс.1 % 16 | 32 50
РЗ
Абс. I %
Гистологическое строение опухоли
Количество больных
Таблица 4
|
Абс. |
% |
|
|
Высокодифференцированная аденокарцинома |
15 |
7,5 |
|
Умеренно дифференцированная аденокарцинома |
29 |
14,5 |
|
Низкодифференцированная аденокарцинома |
40 |
20.5 |
|
Муцинозная аденокарцинома |
6 |
3 |
|
Перстневидноклеточный рак |
9 |
4,5 |
|
Аденосквамозный рак |
2 |
1 |
|
Карциноид |
2 |
1 |
|
Недифференцированный рак |
5 |
5 |
|
Рак сложного строения |
91 |
45,5 |
|
Всего... |
200 |
100 |
Послеоперационные осложнения констатированы у 78 (39 %) больных. Наиболее грозными из них явились: несостоятельность швов пищеводно-кишечного анастомоза - у 9 (7,4 %) из 122 больных, перенесших ГЭ и ПСРЖ, панкреатит - у 16 (8 %), формирование внутрибрюшных абсцессов - у 15 (7,5 %), острая кишечная непроходимость - у 8 (4 %). Существенных различий в частоте послеоперационных осложнений после стандартных, расширенных и комбинированных вмешательств не отмечено. В послеоперационном периоде умерло 20 больных. Таким образом, летальность составила 10%.
Хирургическое лечение в самостоятельном виде проведено 68 (34 %) больным, различные варианты химиотерапии использованы у 132 (66 %).
Поскольку больные с IV стадией заболевания представляют собой разнородную группу, то мы проана-
Осложнённое течение опухолевого процесса отмечено у 170 (85 %) больных. Наиболее часто наблюдали стеноз кардии - у 68 (34 %), пилоростеноз - у 46 (23%), кровотечение из опухоли-у 29 (14,5 %) больных.
Полное удаление опухоли, регионарных и отдалённых метастазов удалось осуществить у 99 больных (R0 резекция), микроскопически резидуальная опухоль (установленная при плановом морфологическом исследовании) обнаруженау 14 пациентов (R1 резекция), макроскопическая опухолевая ткань оставлена у 87 больных (R2 резекция).
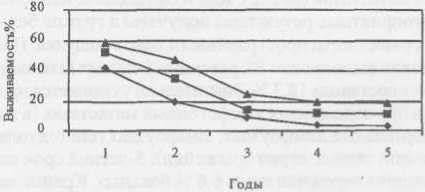
♦ - опер. 1 • обшая —*— опер.+ХТ
Рис. 1. Выживаемость больных в зависимости от метода лечения
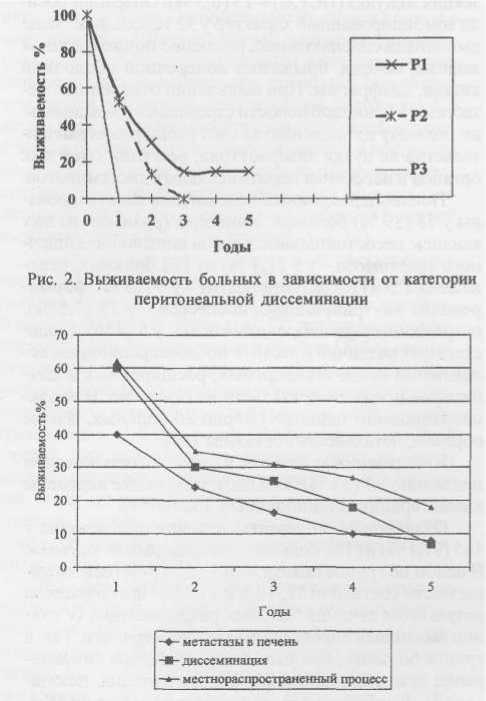
Большинство больных с метастазами в печень погибло в течение 1 года после операции (60 %). Из 9
больных, выписанных из стационара, перенесших резекцию печени, прослежены 7, из них 1 потерян, 6 умерли в сроки от 2 до 16 мес, 1 жив 85 мес без признаков прогрессирования. Средняя продолжительность жизни 9,6 мес. Из 10 больных, выписанных из стационара без резекции печени, прослежены 9, из них 1 потерян, 7 умерли в сроки от 1 до 26 мес, 1 умер через 54 мес с момента операции. Средняя продолжительность жизни-11,4 мес.
Отдалённые результаты лечения больных с перитонеальной диссеминацией: сведения получены о 41 из 47.выписанных из стационара пациентов. В течение 1 года после операции от прогрессирования заболевания умерли 15 больных, в сроки от 1 года до 2 лет-11, от2 до 3 лет-4. Пятилетний срок наблюдения пережили 4 пациента, причём у всех была ограниченная диссеминация Р1. Шесть больных живы в сроки до 1 года, и 1 больной наблюдается в течение 32 мес без признаков генерализации опухолевого процесса. Следует отметить, что из 4 больных с диссеминацией Р1, переживших 5-летний срок наблюдения, у 3 циторедуктивная операция была дополнена внутрибрюшинной химиотерапией. Придис-семинации Р2 и РЗ результаты лечения оказались малоутешительными. Лишь 1 больная с диссемина-цией Р2 прожила 37 мес после операции. Динамика показателей выживаемости при различных категориях перитонеальной диссеминации представлена на рис. 2.
Заключение


