Пути улучшения результатов лечения тяжелых форм тазового пролапса
Автор: Тотиков В. З., Тотиков З. В., Тарамов У. У., Логвина Л. Л.
Журнал: Московский хирургический журнал @mossj
Рубрика: Опыт регионов
Статья в выпуске: 1 (83), 2023 года.
Бесплатный доступ
Введение. Цель исследования: разработать новый технически несложный в исполнении видеолапароскопический способ пластики тазового дна, позволяющий снизить время, необходимое на послеоперационную реабилитацию, а также количество послеоперационных осложнений и рецидивов.Материал и методы. В статье представлены результаты лечения 37 пациенток с тотальными формами тазового пролапса III-IV степени с использованием разработанного в клинике нового способа лечения тазового пролапса. Результаты. При применении предложенного способа пластики тяжелых форм тазового пролапса серьезных осложнений в послеоперационном периоде не получено, не отмечено рецидивов заболевания в течение 3 лет наблюдений, а также наблюдалось улучшение функциональных показателей и качества жизни пациенток.Заключение. Предложенный способ хирургического лечения тотального тазового пролапса и алгоритм его выполнения позволяют надежно фиксировать органы малого таза в позициях приблизительно соответствующих нормальной анатомии, ликвидировать дефекты ректовагинальной и цистовагинальной перегородок путем замещения аллопластическим материалом, а также снизить количество рецидивов, послеоперационных осложнений, улучшить качество жизни пациенток, сократить сроки их пребывания в стационаре и ускорить реабилитацию.
Тазовый пролапс, аллопластика, видеолапароскопия
Короткий адрес: https://sciup.org/142237464
IDR: 142237464 | УДК: 618.181:618.182-089.84 | DOI: 10.17238/2072-3180-2023-1-88-94
Ways to improve the results of the treatment of severe forms of pelvic prolapse
Objective. To develop a new technically simple video-laparoscopic method of pelvic floor plastic, which allows to reduce the time required for postoperative rehabilitation, as well as the number of postoperative complications and relapses.Material and methods. The article presents the results of treatment of 37 patients with total forms of pelvic prolapse using a new method for the treatment of pelvic prolapse developed in the clinic.Results. When applying the proposed method of plastic surgery of severe forms of pelvic prolapse, no serious complications were obtained in the postoperative period, no recurrence of the disease was noted during 3 years of observation, and an improvement in functional parameters and quality of life of patients was observed.Conclusion. The method of surgical treatment of total pelvic prolapse and the algorithm for its implementation make it possible to securely fix the pelvic organs in positions approximately corresponding to normal anatomy, eliminate defects in the rectovaginal and cystovaginal septa by replacing with alloplastic material, as well as reduce the number of relapses, postoperative complications, improve the quality of life of patients, reduce the time their hospital stay and speed up rehabilitation.
Текст научной статьи Пути улучшения результатов лечения тяжелых форм тазового пролапса
Пролапс тазовых органов является комплексной проблемой, которая существует у многих женщин и влияет на качество их жизни [1, 2, 3]. Распространенность этого заболевания достигает 31–50 % среди женщин старше 50 лет [1, 4]. Тазовый пролапс редко приводит к тяжелым и фатальным исходам, но на протяжении десятилетий доставляет сначала дискомфорт, а со временем физические и моральные проблемы, приводя к снижению социальной активности или инвалидизации [5, 6, 7]. Особенно актуальным остается лечение пациенток с тотальными формами тазового пролапса, для которых предложено множество хирургических способов лечения, в том числе и видеолапароскопических [8, 9]. Однако несмотря на достаточно большое внимание к этой проблеме со стороны проктологов, гинекологов и урологов, а также внедрение множества способов лечения и аллотрансплантатов, количество послеоперационных рецидивов до настоящего времени не имеет заметной тенденции к снижению, достигая 15–54 % [1, 2, 7, 10]. В то же время внедрение видеолапароскопических способов лечения тяжелых форм тазового пролапса значительно уменьшает травматичность оперативного вмешательства, а также вероятность развития послеоперационных грыж, спаечной болезни и воспалительных осложнений [11].
ЦЕЛЬ ИССЛЕДОВАНИЯ
Разработать новый технически несложный в исполнении видеолапароскопический способ пластики тазового дна, позволяющий снизить время, необходимое на послеоперационную реабилитацию, а также количество послеоперационных осложнений и рецидивов.
МАТЕРИАЛЫ И МЕТОДЫ
В представленное проспективное исследование, основанное на использовании разработанного в клинике хирургических болезней № 2 ФГБОУ ВО СОГМА Минздрава России способа лечения тотального тазового пролапса (патент на изобретение № 2764370) с 2010 по 2022 годы вошли 37 пациенток с тотальными формами тазового пролапса III–IV степени.
Критериями включения в исследование и показаниями к выполнению оперативного вмешательства через лапароскопический доступ являлись: тотальный тазовый пролапс III–IV степени; наличие матки и придатков. Критериями исключения были: наличие множественных лапаротомий в анамнезе и спаечной болезни; операционно- анестезиологический риск по ASA II и выше; наличие воспалительных и онкологических заболеваний органов малого таза.
В исследуемую группу вошли пациентки в возрасте от 41 до 78 лет. Подавляющее большинство больных были старше 60 лет, средний возраст составил 67±4,6 лет. В среднем анамнез заболевания с момента появления первых клинических симптомов до оперативного вмешательства составлял 17±5,2 лет и колебался от 16 до 33 лет.
Для уточненной диагностики помимо клинических методов исследования производились проктодефектография, трансректальное УЗИ, УЗИ брюшной полости и малого таза, КТ и МРТ органов малого таза и промежности.
Оценка качества жизни определялась по опроснику PFDI-20. Степень тазового пролапса определялась по классификации РОР-Q.
Для оценки результатов лечения и качества жизни у пациенток исследуемой группы контрольные исследования производились через 6, 12 и 36 месяцев после оперативного вмешательства.
Предложенный видеолапароскопический способ пластики при тотальном опущении органов малого таза с использованием сетчатого трансплантата выполнялся следующим образом. Перед началом операции из сетчатого материала выкраивались 3 протеза специальной формы (рис. 1). Первый протез (А) состоящий из 2 полосок, поперечной (длиной до 20 см и шириной до 2 см) (1) и продольной (длиной до 7 см и шириной до 2,5 см) (2), на последней имеются поперечно расположенные сбоку дополнительные полоски (длиной до 2 см) (3). Второй протез (В) имеющий форму буквы Т, состоящий из продольной полосы (5) длиной до 10 см и шириной до 3 см и поперечной полосы (4) длиной до 4 и шириной до 2 см. И третий протез (С) в виде полосы длиной до 10 см и шириной до 2 см.
Для выполнения оперативного вмешательства больные укла дывались на операционный стол в типичном для видеолапаро-скопических операций на органах малого таза положении. В типичных местах устанавливались три 10 мм и один 5 мм троакары.
Во влагалище вводилось специальное устройство, с помощью которого матка отводилась вверх и к промонториуму, мочевой пузырь с помощью зажима вверх и вперед к лобковым костям. В результате максимально обнажалось для визуализации и манипуляции пузырно-маточное углубление. Между пузырем и маткой вскрывалась брюшина и производилось разъединение стенок влагалища и мочевого пузыря (до уретровезикального угла) в виде «туннеля».
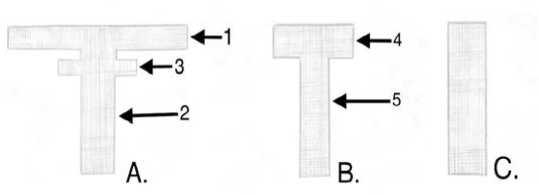
Рис. 1. Сетчатые протезы специальной формы
Fig. 1. Mesh prostheses of special shape
Далее с помощью введенного во влагалище устройства матка отводилась вверх и вперед к лобковым костям, при этом максимально обнажалось маточно-прямокишечное углубление. Вскрывалась переходная складка и расщеплялась перегородка между влагалищем и прямой кишкой до проксимальной части сфинктера в виде «туннеля». Брюшина вскрывалась так же по ходу круглых связок матки с обеих сторон, а в области их вхождения во внутреннее паховое кольцо формировались «площадки» диаметром до 3 см. Затем вскрывалась брюшина над промонториумом, после чего между ним и шейкой матки по правой полуокружности малого таза, а также по брыжейке прямой кишки на уровне промонториума (после подтягивания в проксимальном направлении).
Матка вновь отводилась вверх и назад к промонториуму обнажая «туннель» между влагалищем и мочевым пузырем. Определялось расстояние от уретровезикального угла до перехода шейки в тело матки и до таких же размеров уменьшалась продольная полоса (2). Так же определялось расстояние между внутренними паховыми «кольцами» и на 2–3 см больше этого размера выкраивалась поперечная полоса (1).
Первый протез (А) продольной полосой укладывался в «туннель» между влагалищем и мочевым пузырем до уретро- везикального угла, где и фиксировался 2 узловыми швами к мочевому пузырю и к влагалищу. Затем после максимальной локации матки в проксимальном направлении протез (А) 2 швами фиксировался поперечной полосой к шейке матки и к телу мочевого пузыря. К продольной сетчатой полоске (2) с обеих сторон после их сборивания и укорочения до умеренного натяжения подшивались лобково-пузырно-маточные связки.
Для установки второго Т-образного протеза (В) определялось расстояние от верхнего края сфинктера до шейки матки. После чего продольная полоса (5) этого протеза укорачивалась с дистального края до необходимого размера и устанавливалась в «туннель» ректовагинальной перегородки, фиксировалась 2 узловыми швами к сфинктеру и леваторам, в средней ее трети к влагалищу и стенке прямой кишки. Производилось подшивание поперечных полос (4) через ранее сделанные «окошки» в широких связках матки с обеих сторон к первому протезу (А) и к кардинальным связкам, после их укорочения и сборивания, а в проксимальном отделе к шейке матки и прямой кишке.
На коже передней брюшной стенки в области проекции внутренних паховых колец производились разрезы до 5 мм, которые зажимом расширялись до апоневроза. В брюшную полость вводилась не рассасывающаяся нить, с помощью которой прошивались концы поперечной полосы (1) первого протеза (А). Затем двумя проколами, произведенными через разрезы на коже над внутренними паховыми кольцами, специальными иглами, оба конца нити извлекались из брюшной полости с обеих сторон и завязывались над наружным листком апоневроза.
Третий сетчатый протез (С) фиксировался двумя не рассасывающимися нитями к промонториуму и двумя такими же нитями ко второму протезу (В) на уровне шейки матки. После чего отдельными узловыми швами он фиксировался к прямой кишке и ее брыжейке на уровне ранее вскрытой брюшины.
Далее над аллотрансплантатом восстанавливалась тазовая брюшина. (рис. 2, 3).
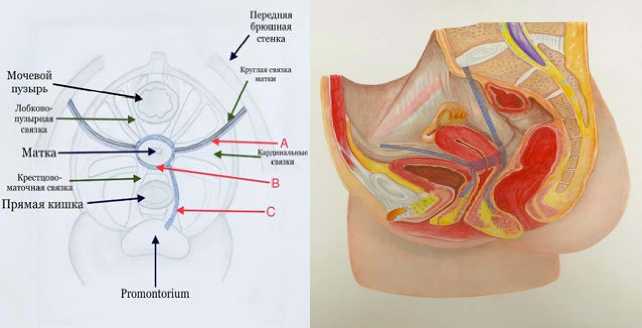
Рис. 2, 3. Схема расположения сетчатых протезов
Fig. 2, 3. Layout of mesh prostheses
Результаты. У всех 37 пациенток оперативные вмешательства были выполнены в запланированном объеме. Во время проведения операций осложнений, приводящих к конверсии не возникало. Длительность проведения оперативных вмешательств колебалась от 78 до 186 минут, средняя продолжительность составила 128±17 минут.
Во время оперативного вмешательства у 2 пациенток с выраженным варикозным расширением вен органов малого таза имело место излияние до 100 венозной крови, которое было остановлено аппаратом Ligasure, еще у 2 кровотечение объемом до 40–50 мл из места вкола на промонториуме, остановленное путем пятиминутного прижатия этого участка марлевым тампоном.
Клинически значимых осложнений после оперативных вмешательств нами не выявлено. Только 2 пациентки предъявляли жалобы на ощущения дискомфорта в области крепления первого протеза (А) к передней брюшной стенке, которые исчезли в течение одного месяца.
Средние сроки пребывание пациенток в стационаре составили 5,6±2,7 суток.
Перед выпиской всем пациенткам производился клинический осмотр, УЗИ органов малого таза, при этом наличия жидкостных образований в брюшной полости не выявлено. (рис. 4, 5).
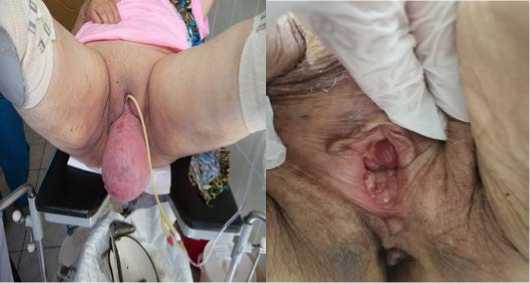
Рис. 4, 5. Промежность больной с тотальным тазовым пролапсом до и после оригинальной видеолапароскопической аллопластики тазового дна Fig. 4, 5. Perineum of a patient with total pelvic prolapse before and after the original videolaparoscopic pelvic floor alloplasty
При клиническом осмотре перед выпиской все значимые точки по системе РОР-Q зафиксированы на уровне 0 и 1 степени пролапса.
У 17 пациенток после оперативного вмешательства несмотря на дополнительные консервативные методы лечения отмечалось различной степени выраженности недержание мочи, в том числе у 6 пациенток с ранее затрудненным мочеиспусканием. При ультразвуковом исследовании во всех случаях отмечалась значительная подвижность уретровезикального сегмента. Из них у 8 больных нами в течении 2,5–3 месяцев были выполнены чрезвлагалищные операции – фиксации уретры сетчатым трансплантатом.
Через 6 месяцев результаты лечения в исследуемой группе были изучены у всех 37 больных, через 12 месяцев – у 34, а через 3 года только у 28 пациенток. Причины выбытия из исследования не были связаны с оперативным вмешательством.
В послеоперационном периоде улучшение качества жизни по шкале PFDI-20 отметили все больные исследуемой группы, подвергшиеся опросу, на протяжении всех 3 лет наблюдений.
Перед оперативным вмешательством количество балов по исследуемой шкале достигало 218,4, через 6 месяцев оно снизилось до 38,7, к исходу первого года наблюдения до 32,3 и спустя 3 года до 30,6.
Наиболее часто больные жаловались на недержание мочи, газов и жидкого кала при физических нагрузках и кашле, в то же время отмечая улучшение общего состояния и локального статуса. За время наблюдения ни у одной пациентки не выявлено рецидива тазового пролапса (табл. 1).
Таблица 1
Изменение стадий тазового пролапса по системе POP-Q до и после оперативного лечения
Table 1
Changes in the stages of pelvic prolapse according to the POP-Q system before and after surgical treatment
|
Количество пациентов/ Quantity patients Стадия пролапса/ Stage of prolapse |
До операции/ Before the operation (n–37) |
Через 6 ме-сяцев/After 6 months (n–37) |
Через год/ A year later (n–34) |
Через 3 года/ After 3 years (n–28) |
|
0 |
0 |
24 (64,9% ) |
23 (67,6%) |
19 (67,9%) |
|
I |
0 |
13 (35,1%) |
11 (32,4%) |
9 (32,1%) |
|
II |
0 |
0 |
0 |
0 |
|
III |
16 (43,2%) |
0 |
0 |
0 |
|
IV |
21 (56,8%) |
0 |
0 |
0 |
Значительный эффект отмечен и при исследовании наиболее значимых точек по системе РОР-Q. У 12 пациенток несмотря на то, что все основные точки по классификации РОР-Q после оперативного вмешательства располагались на «достаточном» расстоянии от гемина, отмечалось некоторое провисание стенок влагалища по всей окружности (табл. 2).
При проктодефектографии, выполненной через 6, 12 и 36 месяцев после операции так же не зарегистрировано ни одного случая рецидива ректоцеле.
Уровень расположения промежности соответствовал нормальным анатомическим показателям. В покое средние показатели уровня расположения промежности относи- тельно лобково-копчиковой линии до операции составляли –4,3±0,7 см, а через 6 месяцев –2,4±0,5 см (p=0,03), через
12 месяцев –2,5±0,6 см (р=0,04), а через 3 года –2,4±0,3 см (р=0,04) (табл. 3).
Таблица 2
Локализация ведущих точек по системе РОР-Q до операции, а также через 6, 12 и 36 месяцев после вмешательства
Table 2
Localization of leading points according to the ROR-Q system before the operation, as well as 6, 12 and 36 months after the intervention
|
Определяемые точки по POP-Q/Defined points by POP-Q |
До операции, М±m см/ Before the operation, M±m cm |
После операции, М±m см/ After surgery, M ± m cm |
|||||
|
Через 6 мес./ After 6 months. |
Через 1 год/ After 1 year |
Через 3 года/ After 3 years |
|||||
|
Аа |
+3,2±0,5 |
-2,8±0,5 |
p=0,0001 |
-2,6±0,7 |
p=0,0001 |
-2,7±0,3 |
p=0,0001 |
|
Ba |
+3,8±0,6 |
-3,4±0,6 |
p=0,0001 |
-3,5±0,6 |
p=0,0001 |
-3,4±0,9 |
p=0,0001 |
|
Aр |
+5,2±0, |
- 3,5±0,9 |
p=0,0001 |
-3,6±0,5 |
p=0,0001 |
-3,5±0,6 |
p=0,0001 |
|
Вр |
+ 4,7±0,4 |
-4,2 ±0,3 |
p=0,0001 |
-4,4±0,4 |
p=0,0001 |
-4,3±0,7 |
p=0,0001 |
|
С |
+3,6±0,8 |
-7,4±1.2 |
p=0,0001 |
-7,6±0,8 |
p=0,0001 |
-7,5±0,4 |
p=0,0001 |
|
TVL |
5,7 ±0,6 |
8,7±1,1 |
p=0,019 |
8,4±0,9 |
p=0,014 |
8,3±0,8 |
p=0,011 |
Таблица 3
Уровень расположения промежности в покое и настуживании до и после операции
Table 3
The level of the location of the perineum at rest and during pre- and post-surgery
|
Проктография/ Proctography |
До операции/ Before the operation |
Через 6 месяцев (n–37) |
Через 1 год/ After 6 months (n–34) |
Через 3 года/ After 3 years (n–28) |
|
в покое/at rest |
–4,3±0,7 см |
–2,4±0,5 см (p=0,03) |
–2,5±0,6см (р=0,04) |
–2,4±0,6 см (р=0,04) |
|
при натуживании/ when straining |
–8,2±0,6 см |
–5,4±0,7 см (р=0,003) |
–5,5±0,6 см (р=0,002) |
–5,3±0,8см (р=0,005) |
Уменьшение расстояния между лобково-копчиковой линией и аноректальной зоной так же отмечено и при натуживании через 6 месяцев с –8,2 ± 0,6 см до операции до – 5,4 ± 0,7 см после (p=0,003). Через 12 месяцев этот показатель составил - 5,5 ± 0,6 см (р=0,002), а через 3 года – 5,3 ± 0,8см (р=0,005).
Так же через 6 месяцев отмечено уменьшение аноректального угла в покое со 143±4,4 градусов до 114±5,2 (p=0,0001), через 12 месяцев до 112±4,6 градусов (p=0,0007) и через 3 года до 114±5,7 градусов (p=0,0001) .
При натуживании аноректальный угол в среднем уменьшился через 6 месяцев со 179±6,8 градусов до 146±4,9 (p=0,0001), через 12 месяцев до 142±4,3 градусов (p=0,00001) , а через 3 года до 144±5,8 градусов (p=0,0002) .
Улучшились показатели теста на остаточное количество бария в прямой кишке. До оперативного вмешательства этот показатель составлял 23,8±1,8 %, спустя полгода после операции 13,9±1,4 % (p=0,0001). Через 12 месяцев 15,6±2,1 % (p=0,0004) и через 3 года 14,3±1,6 % (p= 0,0002) .
Так же улучшились эвакуаторные способности прямой кишки. До оперативного вмешательства скорость эвакуа- ции составляла в среднем 17,9±2,1 г/сек, через 6 месяцев после операции уже 8,2±1,6 г/сек (p=0,0004), через 12 месяцев – 8,9±1,7 г/сек (р=0,001), через 3 года 8,4±1,2 г/ сек (p=0,0002).
Из 11 больных с зафиксированным до оперативного вмешательства затрудненным мочеиспусканием у 3 пациенток после операции отмечалось непроизвольное мочеиспускание после кашля и небольших физических нагрузок. Стрессовое недержание мочи сохранялось еще у 6 из 17 пациенток с изначальной инконтиненцией II– III степени. Хотя в послеоперационном периоде у этих 6 больных отмечен значительный эффект, недержание мочи оценено как I–II ст.
ЗАКЛЮЧЕНИЕ
Таким образом, предложенный новый видеолапароскопи-ческий способ аллопластики у больных с тотальным тазовым пролапсом, дублирующий естественный связочный аппарат органов малого таза, позволяет надежно фиксировать мочевой пузырь, матку и прямую кишку в позициях приблизительно соответствующих нормальной анатомии, а также ликвидирует дефекты ректовагинальной и цистовагинальной перегородок путем замещения аллопластическим материалом. Предложенный способ хирургического лечения тотального тазового пролапса и алгоритм его выполнения позволяют безопасно, создавая свободные доступы к операционному полю, выполнять оперативное вмешательство, а также снизить количество рецидивов, послеоперационных осложнений, улучшить качество жизни пациенток, сократить сроки их пребывания в стационаре и ускорить реабилитацию.
Список литературы Пути улучшения результатов лечения тяжелых форм тазового пролапса
- Weintraub A.Y., Glinter H., Marcus-Braun N. Narrative review of the epidemiology, diagnosis and pathophysiology of pelvic organ prolapse. IntBraz J Urol., 2020, Jan-Feb, № 46(1), рр. 5-14.
- Тотиков В.З., Дзанаева Д.Б., Тотиков З.В. Комплексное лечение осложненных форм опущения и выпадения внутренних половых органов и ректоцеле. Владикавказ. Оперативная полиграфия, 2015. 112 с.
- Куликовский В.Ф., Аленичева М.С., Братищева Н.Н., Абулатифа А.М. Функционально-анатомическая оценка результатов хирургического лечения тазового проляпса. Современные проблемы науки и образования, 2018. № 3. URL: https://science-education.ru/ru/article/view?id=27595
- Wu J.M., Vaughan C.P., Goode P.S., Redden D.T., Burgio K.L., Richter H.E. et al. Prevalence and trends of symptomatic pelvic floor disorders in U.S. women. Obstet Gynecol., 2014, № 123, рр. 141-148.
- Lince S.L., van Kempen L.C., Vierhout M.E., Kluivers K.B. A systematic review of clinical studies on hereditary factors in pelvic organ prolapse. IntUrogynecol J., 2012, № 23, 1327-1336.
- Belayneh T., Gebeyehu A., Adefris M., Rortveit G., Gjerde J.L., Ayele T.A. Pelvic organ prolapse surgery and health-related quality of life: a follow-up study. BMC Womens Health, 2021, Jan 2; № 21(1), рр. 4.
- Gjerde J.L., Rortveit G., Adefris M., Belayneh T., Blystad A. Life after pelvic organ prolapse surgery: a qualitative study in Amhara region, Ethiopia. BMCWomen’sHealth. 2018;18(1):74.
- Iglesia C.B., Smithling K.R..Pelvic Organ Prolapse. Am Fam Physician, 2017, Aug 1; № 96(3), рр. 179-185.
- Baessler K., Christmann-Schmid C., Maher C., Haya N., Crawford T.J., Brown J. Surgery for women with pelvic organ prolapse with or without stress urinary incontinence. Cochrane Database Syst Rev., 2018, Aug 19; № 8(8), рр. CD013108.
- Maher C., Feiner B., Baessler K., Christmann-Schmid C., Haya N., Brown J. Surgery for women with anterior compartment prolapse. Cochrane Database Syst Rev., 2016, № 11, рр. 4014.
- González-Enguita C., Gennaro-Della Rossa N., López-López E., Escobar-Castaño J., Rodríguez-Castro P.M., González-López R. Current status of laparoscopic sacrocolpopexy in the treatment of pelvic organ prolapse. ArchEspUrol., 2017, May; № 70(4), рр. 400- 411.


