Рациональный подход в лечении и сохранении гестации беременной 25 недель с острой спаечной тонкокишечной непроходимостью
Автор: Завражнов А.А., Соловьев И.А., Ханевич М.Д., Оглоблин А.Л., Реутский И.А., Андреенко А.А., Лучинина Д.В., Киладзе К.П.
Журнал: Вестник Национального медико-хирургического центра им. Н.И. Пирогова @vestnik-pirogov-center
Рубрика: Клинические наблюдения
Статья в выпуске: 4 т.18, 2023 года.
Бесплатный доступ
Обоснование: частота встречаемости кишечной непроходимости у беременных составляет 1 случай на 17000 родов, заболевание представляет угрозу для жизни как матери, так и плода, при этом в 15% случаев сообщается о потере плода, в то время как материнская смертность достигает примерно 2%. Патология редка, в литературе не в полной мере отражена последовательность диагностических и лечебных действий ургентной хирургической патологии у беременной женщины.
Спаечная кишечная непроходимость, адгезиолизис, хирургическая патология у беременных
Короткий адрес: https://sciup.org/140303490
IDR: 140303490 | DOI: 10.25881/20728255_2023_18_4_156
A rational approach to the treatment and preservation of gestation of a 25-week pregnant woman with acute adhesive small bowel obstruction
Rationale: The incidence of intestinal obstruction in pregnancy is 1 in 17,000 births, representing a life-threatening condition for both mother and fetus, with fetal loss reported in 15% of cases, while maternal mortality rates reach approximately 2%. The pathology is rare, and does not fully reflect the course of diagnostic and therapeutic actions at the urgent surgical stage in a pregnant woman.
Текст научной статьи Рациональный подход в лечении и сохранении гестации беременной 25 недель с острой спаечной тонкокишечной непроходимостью
В настоящее время частота встречаемости синдрома «острого живота» у беременных остается на достаточно высоком уровне — 1 случай на 500–635 бе- ременностей [1]. Истиной причиной обращения за медицинской помощью могут быть как акушерские: септический аборт и внематочная беременность (ранние сроки), преждевременные роды, отслойка плаценты и хориоамнионит (поздние сроки беременности), так и хирургическая патология: острый аппендицит, острый холецистит, острая кишечная непроходимость [2]. По сооб-

Завражнов А.А., Соловьев И.А., Ханевич М.Д. и др. РАЦИОНАЛЬНЫЙ ПОДХОД В ЛЕЧЕНИИ И СОХРАНЕНИИ ГЕСТАЦИИ БЕРЕМЕННОЙ 25 НЕДЕЛЬ С ОСТРОЙ СПАЕЧНОЙ ТОНКОКИШЕЧНОЙ НЕПРОХОДИМОСТЬЮ щениям зарубежных авторов частота кишечной непроходимости у беременных составляет 1 случай на 17000 родов [3], отечественные исследователи приводят ещё более редко встречающуюся частоту данной патологии — 1:50000 [4], при этом наиболее распространенной причиной, о которой сообщается примерно в половине всех случаев, являются послеоперационные спайки [3; 5]. Не смотря на совершенствование медицинских технологий и подходов лечения, спаечная кишечная непроходимость у беременных представляет угрозу для жизни как матери, так и плода, при этом в 15% случаев сообщается о потере плода, в то время как материнская смертность достигает примерно 2% [6]. Острая спаечная непроходимость чаще встречается на поздних сроках беременности. Зарегистрированные показатели составляют 6, 28 и 45% в первом, втором и третьем триместрах, соответственно [2]. Особенностью диагностики является смазывание клиники заболевания жалобами, связанными с физиологическим течением беременности, такими как: тошнота и рвота — встречаются в 90% случаях — самостоятельно купируются на 16–20 неделе беременности и не ухудшают ее исход; боль в нижних отделах живота — 60–80%; изжога и вздутие живота — 20–80%; запоры возникают в 30–40% наблюдений [7; 8]. Ограниченными к применению у беременных считаются лучевые методики диагностики (при этом специфичность их колеблется от 82 до 100%), такие как — КТ и обзорная рентгенография живота, в связи с наличием риска облучения плода и, как следствие, нарушение эмбриогенеза, по данным литературы — при крайней необходимости, допустимыми сроками гестации, позволяющими выполнить данные методики обследования, является беременность выше 13 недель [9]. Как отечественные, так и зарубежные исследователи отдают предпочтение УЗИ (специфичность методики достигает 88,5%) и магнитной резонансной томографии (специфичность 97–100%) [2; 4; 11]. Наличие гестации так же является ограничением к применению диагностической и лечебной лапароскопии. Исходя из анализа публикаций, разнятся данные о возможности применения лапароскопии. Так, группа отечественных исследователей в своей работе приводит данные о возможности применения лапароскопии на сроках беременности от 9 до 32 недель при наличии абсолютных показаний к её выполнению (наличие острой хирургической патологии, подтвержденной клинико-лабораторными и инструментальными методиками обследований) [10]. Зарубежные авторы не рекомендуют выполнение лапароскопии и придерживаются традиционных хирургических методик лечения, преимущество отдают срединной лапаротомии, которая позволяет выполнить детальное исследование брюшной полости с минимальным воздействием на матку [1; 2]. Как видно, спаечная кишечная непроходимость у беременных является актуальной темой научных исследований в связи с неоднозначностью к подходам диагностики и лечения, сохраняющейся высокой материнской и неонатальной смертностью в связи с риском развития острой плацентарной недостаточности на фоне эндогенной интоксикации с повреждением фетоплацентарного комплекса.
Цель исследования : поделиться опытом лечения беременной женщины на сроке 25 недель с острой спаечной тонкокишечной непроходимостью.
Материал и методы
Пациентка К., 27 лет, доставлена бригадой скорой помощи в СПб ГБУЗ «Городская Мариинская больница» спустя 8 часов от начала болезни с подозрением на острый аппендицит и прогрессирующей беременностью сроком 25 недель (беременность первая, желанная). При осмотре предъявляла жалобы на постоянные тянущие боли в верхних отделах живота; живот симметричный, увеличен в объёме за счёт беременной матки, не вздут, определялся келлоидный рубец от верхне-среднесрединной лапаротомии (со слов в младенчестве перенесла операцию по поводу незаращения диафрагмы, точный объём назвать не могла, медицинский архив предоставлен не был), при пальпации болезненный в гипогастральной области, аскультативно выслушивалась чёткая перистальтика, шум плеска не определялся; при ректальном осмотре тонус сфинктера сохранен, ампула пустая, не расширена, на высоте пальца без патологических объемных образований, осмотр безболезненный. В отделении скорой медицинской помощи комплексно обследована: лабораторно — лейкоцитоз 14,1х109/Л, нейтрофил-лез 89%, остальные показатели клинического анализа крови, биохимического и коагулограммы, общий анализ мочи в пределах референтных значений. При УЗИ патологические изменения органов брюшной полости и свободная жидкость не определялись, в полости матки визуализирован один живой плод с сердцеби- ением 158 ударов в минуту; акушерское УЗИ — без особенностей, гинекологический осмотр показал прогрессирующую беременность 25 недель. По результатам обследования диагноз острый аппендицит снят, пациентка госпитализирована для динамического наблюдения хирурга и гинеколога. Спустя 30 часов стационарного лечения отмечено появление жалоб на спастические боли в верхних отделах живота, которые сохранялись, несмотря на проводимое лечение, тошноту и многократную рвоту застойным желудочным содержимым, отсутствие стула и отхождения газов, при осмотре живот вздут, определялась асимметрия за счет его выбухания в правых верхних отделах, болезненность в эпигастральной области, выслушивалась активная перистальтика, неотчётливый «шум плеска». Проведено дообследование в объёме УЗИ и МРТ ОБП (органов брюшной полости). УЗИ позволило диагностировать растянутые до 36 мм петли тонкой кишки с маятникообразной перистальтикой по левому фланку живота с толщиной стенки кишки до 3 мм и наличием свободной жидкости межпетельно по левому фланку и в нижних отделах живота. Проводилась комплексная консервативная терапия со слабоположительным успехом. Учитывая прогрессирующую беременность и противопоказание к выполнению традиционных методов лучевой диагностики (КТ ангиография с оценкой перфузии стенки ущемленной кишки, обзорная рентгенография органов брюшной полости, пассаж контрастного вещества по кишечнику и др.), выполнена МРТ, которая подтвердила наличие уровней газ/жидкость в петлях тонкой кишки, соответствующих высокой кишечной непроходимости (Рис. 1, 2).
Учитывая ранее перенесенное хирургическое лечение на животе и резуль-
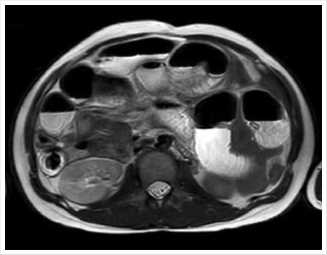
Рис. 1. МРТ картина тонкокишечной непроходимости. Расширенные петли тонкий кишки с отечной стнкой и уровнями жидкости.
Завражнов А.А., Соловьев И.А., Ханевич М.Д. и др.
РАЦИОНАЛЬНЫЙ ПОДХОД В ЛЕЧЕНИИ И СОХРАНЕНИИ ГЕСТАЦИИ БЕРЕМЕННОЙ 25 НЕДЕЛЬ С ОСТРОЙ СПАЕЧНОЙ ТОНКОКИШЕЧНОЙ НЕПРОХОДИМОСТЬЮ
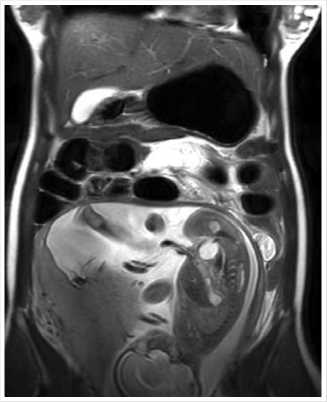
Рис. 2. МРТ картина тонкокишечной непроходимости. Расширенные петли тонкий кишки газом. Плод в полости матки.
таты клинико-лабораторно-инструментального обследования установлен диагноз — острая спаечная тонкокишечная непроходимость. В экстренном порядке выполнена лапаротомия. Причиной непроходимости явилось узлообразование тонкой кишки, без нарушения кровоснабжения стенки (Рис. 3, 4).
Произведен адгезиолизис, устранение спаечной тонкокишечной непроходимости, назоинтестиненальная интубация, дренирование брюшной полости. Интраоперационно тонкая кишка признана жизнеспособной, так же осмотрена матка: увеличена соответственно сроку беременности 25–26 недель, в нормальном тонусе, сероза над ней нормального розового цвета, прослеживалось шевеление плода, показаний к родо-разрешению не определено. Следует отметить, что в операции участвовала бригада акушеров и гинекологов, в операционной находился детский реаниматолог и неонатолог, готовые принять ребенка при необходимости родоразрешения.
Результаты
Послеоперационный период осложнялся сохраняющимся парезом кишечника, угрозой преждевременных родов. В течение первых трех суток пациентка проходила комплексное лечение в условиях реанимационного отделения под наблюдением хирурга и акушера-гинеколога, проводился суточный мониторинг витальных функций пациентки, оценка жизнеспособности плода методикой трансабдоминального УЗИ каждые 4 часа. Выполнялась антибиотикопрофи-
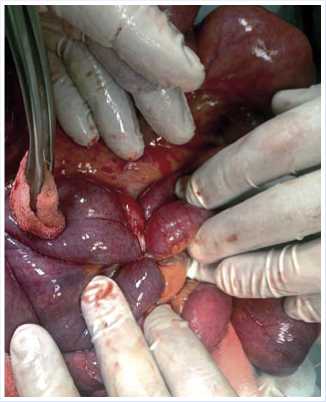
Рис. 3. Фото образования узла петель тонкой кишки вокруг шнуровидной спайки.
лактика, профилактика тромбоэмболических осложнений низкомолекулярными гепаринами, спазмолитическая терапия, эпидуральное обезболивание, профилактика респираторного дистресс-син-дрома плода глюкокортикостероидами, гипотензивная терапия препаратами группы «антагонисты кальция» в связи с устойчивой гипертонией. Проводимая терапия позволила нормализовать артериальное давление пациентки, восстановить перистальтику тонкой и толстой кишки, пролонгировать гестацию и снять угрозу её прерывания. Дренаж из живота удален на первые сутки послеоперационного периода, назоинтестинальный зонд — на третьи сутки, после разрешения пареза кишечника. Пациентка выписана на 9-е сутки под динамическое наблюдение акушеров-гинекологов СПб ГБУЗ «Родильный дом №10». Дальнейшая гестация протекала без осложнений, на 38 неделе беременности совместной бригадой в составе хирургов и акушеров-гинекологов выполнено Кесарево сечение, родился здоровый мальчик массой 3000 г, ростом 53 см, по шкале Апгар 9 баллов.
Обсуждение
Хирургические вмешательства на органах брюшной полости во время беременности выполняются в 1 случае из 500–700 беременностей и могут быть вызваны кишечными, а не акушерскими, мочеполовыми и травматическими причинами [3]. Данный пул пациентов должен быть госпитализирован в специализированные центры, где возможно оказание как хирургической, так и
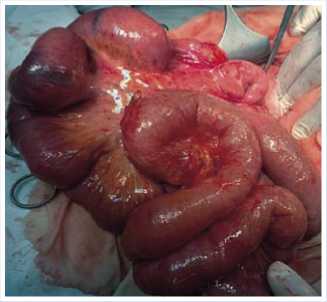
Рис. 4. Фото вида петель тонкой кишки после рассечения спаек и расправления петель тонкой кишки.
акушерской и неонатальной помощи главным образом потому, что хирургическое вмешательство увеличивает риск аборта или преждевременных родов [1]. Признаки и симптомы кишечной непроходимости могут быть неспецифичны и искажены из-за анатомических и физиологических изменений, связанных с беременностью, которые часто приводят к трудностям в диагностике и отсрочке хирургического лечения с возрастанием риска внутриутробной смертности [8]. При поступлении беременной женщины, предъявляющей жалобы на боли в животе обследование, осмотр и принятие решения о тактике лечения должно приниматься мультидисципли-нарной врачебной бригадой, состоящей из гинеколога, хирурга и уролога, а также смежных специалистов. Детальному осмотру должна подвергаться передняя поверхность брюшной стенки, так как визуализация рубцов может помочь установить верный диагноз и своевременно выполнить необходимый алгоритм обследований, направленный на его подтверждение. При диагностированной спаечной кишечной непроходимости, лечение беременной пациентки должно начаться с консервативных методик, при неэффективности которых, принимается решение о хирургическом лечении. Муль-тидисциплинарный подход хирурга, анестезиологов и акушеров имеет решающее значение для улучшения результатов пе-риоперационного периода.
Заключение
Острая спаечная тонкокишечная непроходимость является чрезвычайно редким заболеванием во время беременности и связана со значительной материнской смертностью и смертностью
Завражнов А.А., Соловьев И.А., Ханевич М.Д. и др. РАЦИОНАЛЬНЫЙ ПОДХОД В ЛЕЧЕНИИ И СОХРАНЕНИИ ГЕСТАЦИИ БЕРЕМЕННОЙ 25 НЕДЕЛЬ С ОСТРОЙ СПАЕЧНОЙ ТОНКОКИШЕЧНОЙ НЕПРОХОДИМОСТЬЮ плода. В установлении диагноза, методикой выбора в диагностики является МРТ, при гемодинамически стабильном состояние женщины, при нестабильном состоянии, должны применяться сонографические и лучевые методики обследования. При установлении диагноза спаечной кишечной непроходимости, как первый этап, должно проводиться консервативное лечение, при сохранении клиники кишечной непроходимости по жизненным показаниям выполняется лапаротомия. Настоятельно рекомендуется мультидисциплинарный командный подход для обеспечения оптимального лечения, направленного на спасение жизни матери и плода.
Выводы
-
1) наличие беременности и отсутствие специфических симптомов кишечной непроходимости, которые стираются за счёт анатомо-физиологических изменений на фоне поздних сроков гестации, затрудняют своевременную постановку диагноза кишечной непроходимости у беременных; 2) методикой выбора в диагностике спаечной кишечной непроходимости у беременной является МРТ живота; 3) при постановке диагноза спаечная кишечная непроходимость хирургическое лечение должно быть выполнено в составе мультидисциплинарной бригады: хирург, анестезиолог, акушер и неонато-лог; 4) сохранение беременности нашей пациентке на сроке 25 недель позволило выносить и планово родить здорового
ребенка на сроке 38 недель, тем самым улучшив здоровье и качество жизни матери и ребенку.
Авторы заявляют об отсутствии конфликта интересов (The authors declare no conflict of interest).
(In Russ.)]. doi: 10.19163/1994-9480.
Список литературы Рациональный подход в лечении и сохранении гестации беременной 25 недель с острой спаечной тонкокишечной непроходимостью
- Wonte MM, Bantie AT. Pregnant lady with compound bowel obstruction managed with thoracic epidural as sole anesthesia in a resource-restricted setting: a case report. J Med Case Reports. 2023; 17: 231. doi: 10.1186/ s13256-023-03962-6.
- Zachariah SK, Fenn M, Jacob K, et al. Management of acute abdomen in pregnancy: current perspectives. Int. J. Women’s Health. 2019; 11: 119-134. doi: 10.2147 /IJWH.S151501.
- Sherer DM, Dalloul M, Schwartzman A, et al. Point of care sonographic diagnosis of maternal small bowel obstruction during pregnancy. Ultrasound in Obstetrics & Gynecology. 2016; 48(3): 403-404.
- Хворостухина Н.Ф., Столярова У.В. Острая кишечная непроходимость при беременности // Фундаментальные исследования. — 2012. — №10(1). — С.168-175. [Khvorostukhina NF, Stolyarov UV. Acute intestinal obstruction during pregnancy. Fundamental Research. 2012; 10(1): 168-175. (In Russ.)]
- Loukopoulos T, Zikopoulos A, Galani A, et al. Acute intestinal obstruction in pregnancy after previous gastric bypass: A case report. Case Reports in Women’s Health. 2022; 36: e00473. doi: 10.1016/j.crwh.2022.e00473.
- Webster PJ, Bailey MA, Wilson J, et al. Small bowel obstruction in pregnancy is a complex surgical problem with a high risk of fetal loss. The Annals of The Royal College of Surgeons of England, 2015; 97(5): 339-344.
- Акушерство: национальное руководство / Под ред. Савельевой Г.М., Сухих Г.Т., Серова В.Н., Радзинского В.Е. — 2-е изд. — М.: ГЭОТАР-Медиа, 2018. [Obstetrics: national manual. GM Savelyeva, GT Sukhikh, VN Serova, VE Radzinsky, editors. 2nd ed. M.: GEOTAR-Media, 2018. (In Russ.)]
- Gomes CF, Sousa M, Lourenço I, et al. Gastrointestinal diseases during pregnancy: what does the gastroenterologist need to know. Annals of gastroenterology. 2018; 31(4): 385.
- Pearl J, Price R, Richardson W, Fanelli R. Guidelines for diagnosis, treatment, and use of laparoscopy for surgical problems during pregnancy. Society of American Gastrointestinal Endoscopic Surgeons. Surg Endosc. 2011; 25(11): 3479-92.
- Турбин М.В., Черкасов М.Ф., Черкасов Д.М. Лапароскопия при острой хирургической патологии у беременных // Вестник Волгоградского государственного медицинского университета. — 2021. — №3(79). — С.124-127. [Turbin MV, Cherkasov MF, Cherkasov DM. Laparoscopy for acute surgical pathology in pregnant women. Bulletin of the Volgograd State Medical University. 2021; 3(79): 124-127. (In Russ.)]. doi: 10.19163/1994-9480.
- Ощепкова С.Ю., Зязева И.П. Острая кишечная непроходимость при беременности: особенности патогенеза, своевременная диагностика и лечение // Международный студенческий научный вестник. — 2020. — №5. [Oshchepkova SY, Zyazeva IP. Acute intestinal obstruction during pregnancy: features of pathogenesis, timely diagnosis and treatment. International Student Scientific Bulletin. 2020; 5. (In Russ.)]


