Рак поджелудочной железы: сравнение различных методов визуализации
Автор: Кузнецова В.В.
Журнал: Гений ортопедии @geniy-ortopedii
Рубрика: Конкурсные работы молодых ученых
Статья в выпуске: 3, 2006 года.
Бесплатный доступ
Короткий адрес: https://sciup.org/142120917
IDR: 142120917
Pancreas cancer: comparison of different visualization techniques
Текст статьи Рак поджелудочной железы: сравнение различных методов визуализации
Уральская государственная медицинская академия дополнительного образования, Областная клиническая больница, г. Челябинск
Рак поджелудочной железы (РПЖ) – одна из самых актуальных проблем современной медицины и всего человечества, особенно населения развитых стран. С одной стороны, будучи солидной по природе, эта опухоль не отличается высокой чувствительностью к таким традиционным методам лечения, как химиотерапия и дистанционная лучевая терапия [6, 8].
С другой стороны, топография поджелудочной железы (ПЖ), её непосредственный контакт с аортой и её висцеральными ветвями, с воротной веной и её притоками, а также с нижней полой веной предрасполагают к изначальной распространённости процесса, даже при относительно небольших размерах опухоли.
Кроме того, особенности клинической картины РПЖ – длительное скрытое течение, сходство с клиникой хронического панкреатита, крайне ограниченные возможности морфологического обследования этого органа – влекут за собой позднюю диагностику у подавляющего большинства больных.
Постановка диагноза рака поджелудочной железы без использования современных методов диагностики (ультразвуковое исследование, компьютерная томография, магнитно-резонансная томография, ангиография) невозможна.
Первые клинические симптомы возникают достаточно поздно и, зачастую, при далеко зашедшем опухолевом процессе.
Поджелудочная железа анатомически делится на головку, тело и хвост. При локализации опухоли в головке ПЖ первым симптомом заболевания, как правило, является стойкая механическая желтуха, причина которой – распространение опухоли на желчные протоки. Это тяжёлое состояние, которое требует немедленных лечебных мероприятий для его купирования [2, 8].
При обследовании пациента с объёмным образованием в поджелудочной железе врач должен решить многочисленные диагностические задачи. Значительные диагностические трудности возникают при определении характера поражения поджелудочной железы. Даже в специализированных центрах, обладающих всеми современными диагностическими возможностями, не всегда удаётся сделать однозначный вывод о ха- рактере поражения поджелудочной железы.
Наиболее сложно отличить рак поджелудочной железы от псевдоопухолевого панкреатита. Только комплексное обследование с использованием всего современного диагностического арсенала может позволить установить правильный диагноз.
Ультразвуковое исследование (УЗИ) является первичным методом в диагностике рака ПЖ. Поджелудочную железу удаётся визуализировать с помощью УЗИ у 85 % больных; у остальных ПЖ частично или полностью не видна из-за газов в кишечнике или его содержимого [1, 3, 4].
Опухоли поджелудочной железы обычно являются плотными образованиями и чаще имеют меньшую эхогенность по сравнению с окружающей паренхимой. УЗИ позволяет диагностировать опухоли, наименьший диаметр которых составляет примерно 1 см (рис. 1).
Сосуды внутри поджелудочной железы также можно визуализировать, и изменения нормальной васкуляризации дают информацию в диагностике опухолей.
УЗИ и КТ дополняют друг друга в диагностике рака ПЖ и являются двумя наиболее значимыми методами исследования поджелудочной железы [3, 4, 5, 6]. Забрюшинная жировая клетчатка, которая окружает орган, у многих больных позволяет хорошо визуализировать поджелудочную железу при КТ, даже при наличии расширенных кишечных петель и отёка, т.е. если диагностическая эффективность УЗИ снижена.
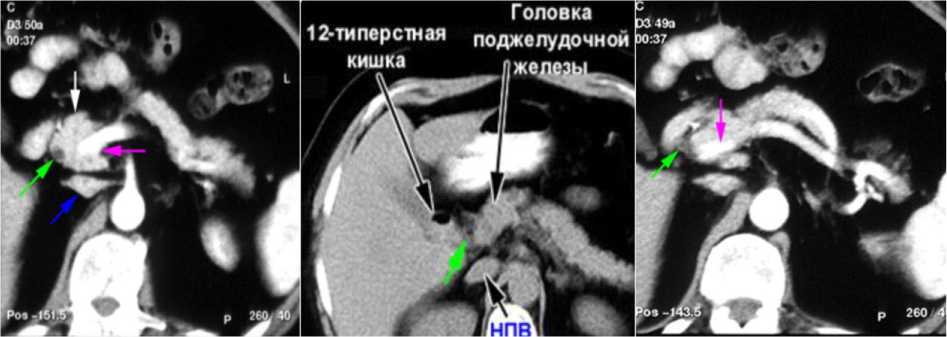
Во всех случаях при опухолевых процессах на КТ-изображениях регистрировали увеличение размеров головки поджелудочной железы, деформацию ее контура. При проведении исследования без внутривенного контрастирования затруднялась дифференциация головки и окружающих тканей. Болюсное введение контрастного вещества в артериальной фазе позволяло четко видеть опухолевый узел, отделить его от окружающих тканей на основании высокой степени накопления контраста и неоднородности его структуры (рис. 2).
Эта методика позволила выявить опухоли диаметром 1-2 см, две из которых стенозировали общий желчный проток. Одним из проявле- ний поражения головки поджелудочной железы было расширение вирсунгова прoтока при сохраненных линейных размерах тела железы. Во всех случаях болюсное контрастирование по- зволило дифференцировать плотно прилежащую, по заднему контуру тела поджелудочной железы, селезеночную артерию, решить вопрос о прорастании её опухолью (рис. 3).
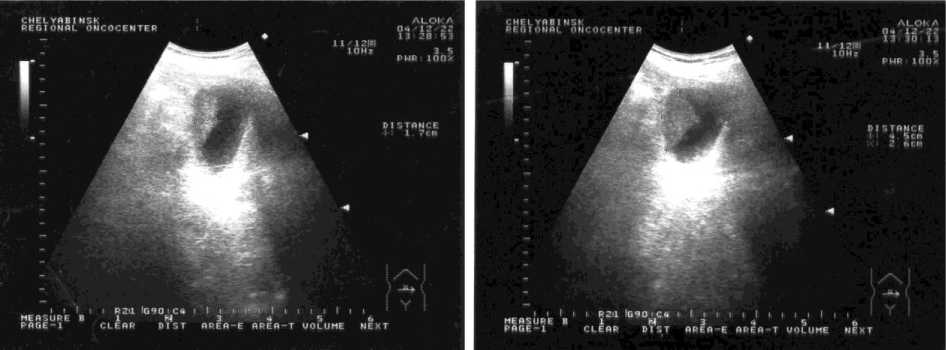
Рис. 1. Больной, 64 лет, с подозрением на объёмное образование забрюшинного пространства. На УЗИ: диффузные изменения печени, поджелудочной железы. Признаки хронического холецистита и объёмного образования забрюшинного пространства (вероятно из головки ПЖ)
б
в
Рис. 2. КТ с болюсным контрастированием: а артериальная фаза (головка ПЖ, объемного образования не видно); б – бес-контрастная фаза (головка ПЖ, объемного образования не видно), в – венозная фаза (верхняя стрелка накопление контрастом образования головки ПЖ)
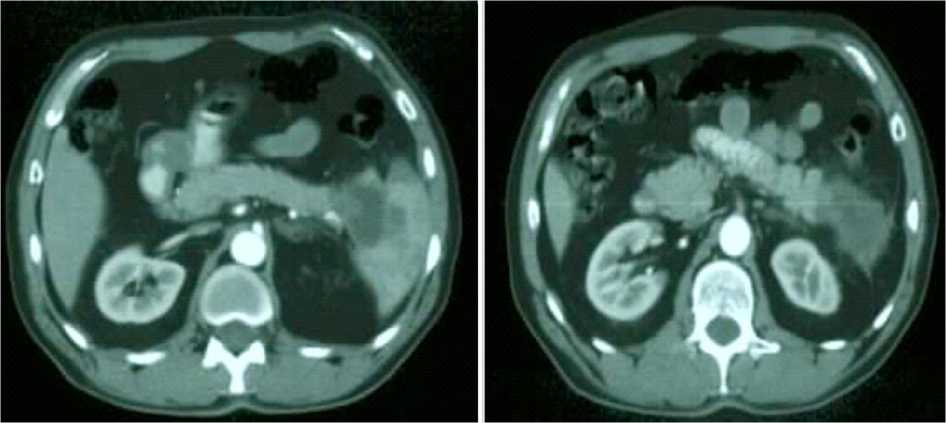
Рис. 3. Больной, 56 лет, с подозрением на рак хвоста ПЖ. Предварительно было проведено УЗИ (объёмное образование забрюшинного пространства (вероятно, из хвоста ПЖ – tumor?)), умеренные структурные изменения поджелудочной железы. На КТ объёмное образование хвоста ПЖ с распадом – аденокарцинома
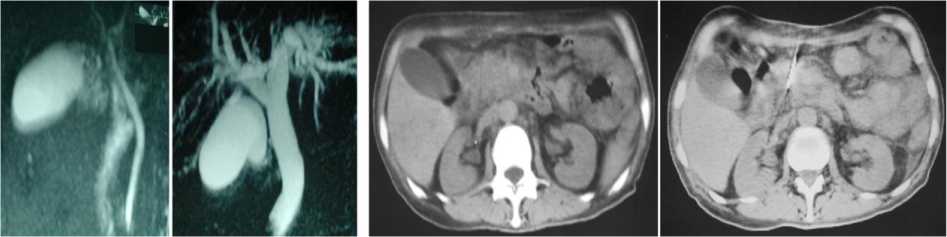
МРТ брюшной полости не имеет значимых преимуществ перед СКТ, кроме случаев визуализации желчных и панкреатического протоков без введения контраста. МРТ используется для разграничения опухолевого поражения поджелудочной железы и псевдотуморозного процесса и для уточнения характера обструкции желчных протоков (рис. 4). При решении последней задачи МРТ во всех случаях дополнялась МР-холангиографией (МР-ЧГ).
МРТ, дополненная МР-ХГ, брюшной полости не имеет значимых преимуществ перед СКТ, кроме случаев визуализации желчных и панкреатического протоков без введения контраста [3, 6, 7]. Ограничения МР-ХГ: наличие противопоказаний к МРТ (металлические инородные тела); клаустрофобия; асцит; отсутствие визуализации дистального отдела холедоха (уровень Фатерова соска) (рис. 5).
При анализе результатов этого исследования опытный специалист может сделать вывод не только о распространённости опухолевого процесса и связи его с магистральными сосудами, но и предположить гистологическую структуру новообразования.
Биопсии и тонкоигoльные пункции поджелудочной железы при её опухолевом поражении выполняются под УЗ- и КТ-контролем иглами 18-20G «GTA», «Sherwood» и «Dispomed», причем первые обладают явным преимуществом, так как являются полуавтоматическими (рис. 6).
Тонкоигольная пункция является более безопасной, но значительное количество ложноотрицательных результатов снижает ее ценность. При подозрении на цистаденокарциному производится пyнкция кисты иглой Chiba с последующим цитологическим исследованием материала.
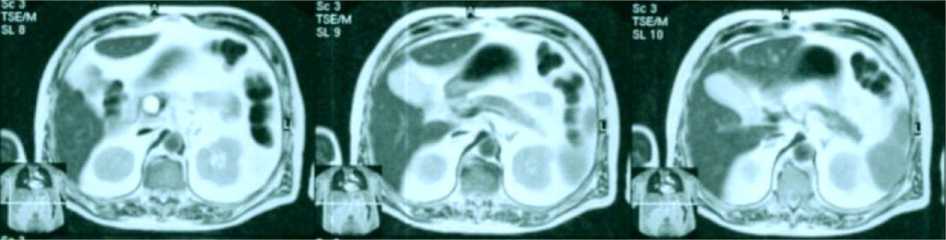
Рис. 4. МРТ. Больной, 64 лет. Объёмное образование головки ПЖ – рак
а
б
б
Рис. 6. Больная З., 62 лет. Подозрение на опухоль головки поджелудочной железы с переходом на тело: а увеличение головки поджелудочной железы, уплотнение парапанкреатического пространства; б биопсия поджелудочной железы под контролем КТ, биопсийная игла на уровне образования (стрелка). Результат биопсии – аденокарцинома
Рис. 5. МР-холангиограммы: а нормальный нерасширенный холедох, желчь поступает в двенадцатиперстную кишку; б холедох и печеночные протоки расширены за счет прорастания дистального отдела холедоха опухолью головки ПЖ
МАТЕРИАЛЫ И МЕТОДЫ
В 2005 году в хирургическом отделении ЧОКБ было прооперировано 70 человек с раком поджелудочной железы: 35 мужчин и 35 женщин. Все больные предъявляли жалобы на боли в правом подреберье или эпигастральной области, потерю аппетита, слабость. 38 человек поступили с клиникой механической желтухи. Всем пациентам было проведено УЗИ на аппа- рате Alloka 2000 с цветной допплеровской приставкой. 12 больным была выполнена КТ на 16 – спиральном рентгеновском компьютерном томографе производства General Electric; 2 пациентам МРТ на аппарате Gyroscan T5-NT производства фирмы Philips 0,5 тесла; 34 пациентам – биопсии под УЗИ-контролем.
РЕЗУЛЬТАТЫ
У 59 (84,3 %) пациентов – локализация процесса в головке ПЖ, у 5 (7,1 %) пациентов – в теле ПЖ, у 2 человек (2,9 %) – в теле и хвосте ПЖ, у 4 пациентов (5,7 %) в хвосте ПЖ (рис. 7).
С клиникой механической желтухи поступили 37 (25,9 %) человек. Этот синдром нельзя рассматривать как признак запущенного заболевания, хотя именно желтуха является, как правило, основной причиной позднего целенаправленного обследования в хирургическом стационаре.
У 40 (57 %) человек была выставлена 4 стадия развития рака поджелудочной железы, у 6 (8,6 %) человек 3 стадия, у 24 человек (34,3 %) – 1-2 стадия (рис. 8).
В качестве первичного скринингового метода у всех больных применялось ультразвуковое исследование. Были выявлены: структурные изменения, увеличение размеров ПЖ, объёмное образование в проекции ПЖ, диффузные изменения печения, желчная гипертензия, дилатация холедоха и внутрипечёночных желчных протоков.
По показаниям для уточнения диагноза и объёма поражения 12 (17,1 %) больным была выполнена КТ и выявлено объемное образование с нечеткими бугристыми контурами неоднородной структуры с гиподенсивными полостями (распада) и выставлен диагноз рак ПЖ.
Для уточнения характера поражения желчных протоков проводилась МРТ. У 4 пациентов (5,7 %) при этом было выявлено, что обструкция связана с опухолевым поражением ПЖ.
Для верификации объемного образования 37 больным была выполнена биопсия под контролем УЗИ: у 29 человек (78,4 %) аденокарцинома, у 1 человека (2,7 %) – гепатоцеллюлярный рак, у 2 (5,4 %) – аденома, у 2 (5,4 %) – железистый рак. В одном случае был ложноотрицательный результат, у 2 (5,4 %) пациентов подтвердился хронический псевдотуморозный панкреатит и 7 (18,9 %) пациентам была произведена лапароскопия.
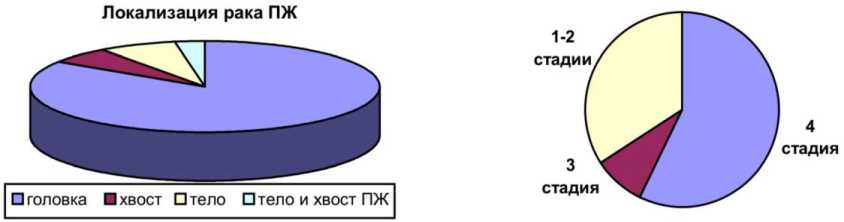
Рис. 8. Распределение РПЖ по стадиям
Рис. 7. Встречаемость рака ПЖ по локализации
ВЫВОДЫ
-
1. Ультразвуковое исследование является первичным методом в диагностике рака ПЖ.
-
2. МРТ и КТ являются высокоинформативными, взаимодополняющими диагностическими методами, позволяющими с более высокой точностью, чем УЗИ не только проводить дифференциальную диагностику заболеваний поджелудочной железы, но и оценивать степень рас-
- пространенности опухолевого процесса.
-
3. С использованием тонкоигольной биопсии значительно увеличивается точность диагностики локальных патологических процессов и позволяет установить гистологический вариант опухоли до применения комплексного онколечения, улучшает прогноз.


