Раково-эмбриональный антиген до и после неоадъювантной химиолучевой терапии в предсказании полного морфологического ответа у больных местнораспространенным раком прямой кишки
Автор: Северская Наталья Викторовна, Ерыгин Дмитрий Валерьевич, Александров Юрий Владимирович, Минаева Наталья Георгиевна, Двинских Нина Юрьевна, Новиков Николай Юльевич
Журнал: Сибирский онкологический журнал @siboncoj
Рубрика: Лабораторные и экспериментальные исследования
Статья в выпуске: 5 т.17, 2018 года.
Бесплатный доступ
Раково-эмбриональный антиген (РЭА) используется для оценки эффективности проведенного лечения у больных раком прямой кишки. цель исследования - оценить возможность предсказания полного морфологического ответа после неоадъювантной химиолучевой терапии (нХЛТ) у больных местнораспространенным раком прямой кишки по уровню РЭА до и после лечения. материал и методы. В исследование включено 179 больных местнораспространенным раком прямой кишки (РПК), получавших нХЛТ с последующим хирургическим лечением. Исследовали уровень РЭА в сыворотке крови до начала и через 6-10 нед после завершения нХЛТ. Результаты РЭА до и после нХЛТ сопоставлены со степенью патоморфоза, определяемого после операции. Проведен анализ факторов, влияющих на достижение полного морфологического ответа (ПМО). Результаты. ПМО после нХЛТ получен у 12 % (22/179) больных. Частота ПМО была выше у больных с исходно нормальным (5 нг/мл) РЭА в случае его нормализации после лечения и без нормализации (р=0,08). Максимальная вероятность ПМО, определенная по ROC кривой, при исходном РЭА function show_abstract() { $('#abstract1').hide(); $('#abstract2').show(); $('#abstract_expand').hide(); }
Рак прямой кишки, рэа, патоморфоз, полный морфологический ответ, неоадъювантная химиолучевая терапия
Короткий адрес: https://sciup.org/140254214
IDR: 140254214 | УДК: 616.351-08-097:615.849.1:615.28 | DOI: 10.21294/1814-4861-2018-17-5-60-66
Carcinoembryonic antigen before and after neoadjuvant chemoradiotherapy in prediction of pathological complete response in patients with locally advanced rectal cancer
Carcinoembryonic antigen (CEA) is widely used to evaluate the effectiveness of treatment in patients with rectal cancer. the aim of the study was to investigate whether the CEA levels measured before and after neoadjuvant chemoradiotherapy (nCRT) can be used to predict pathological complete response (pCR) in patients with locally advanced rectal cancer. material and methods. 179 patients with locally advanced rectal cancer were treated with nCRT followed by surgical treatment. The serum CEA level was measured before and 610 weeks after the completion of nCRT. Pre- and post nCRT CEA levels were compared with pCR. The factors associated with pCR were studied. results. pCR after nCRT was achieved in 12 % (22/179) patients. The incidence of pCR was higher in patients with normal ( 5 ng/mL), there were no significant differences in the incidence of pCR between cases with normalization and without normalization of CEA level after treatment (p=0.08). The maximum likelihood of pCR determined by the ROC curve was
Текст научной статьи Раково-эмбриональный антиген до и после неоадъювантной химиолучевой терапии в предсказании полного морфологического ответа у больных местнораспространенным раком прямой кишки
В мире ежегодно выявляют 1,4 млн случаев ко‑ лоректального рака и почти 700 тыс. летальных ис‑ ходов [1]. В России заболеваемость раком прямой кишки (РПК) составляет 105,6 чел. на 100 тысяч населения [2]. У половины больных заболевание выявляется на III–IV стадии, что в значительной мере ухудшает прогноз [2].
В настоящее время стандартом лечения рас‑ пространенного рака прямой кишки является неоадъювантная химиолучевая терапия с после‑ дующей тотальной мезоректумэктомией [3–4]. Предоперационная неоадъювантная химиолучевая терапия способствует уменьшению размера опухо‑ ли, что позволяет провести операцию в меньшем объеме, в том числе с сохранением сфинктера, и уменьшить количество местных рецидивов. У 10–30 % больных раком прямой кишки после неоадъювантной химиолучевой терапии при гисто‑ логическом исследовании обнаруживают полный регресс опухоли с отсутствием опухолевых клеток в месте предшествующей опухоли [5]. Полный морфологический ответ (ПМО) ассоциирован не только с уменьшением частоты местного рецидива, но и с повышением общей и безрецидивной вы‑ живаемости [6].
Возможность предсказать полный морфологи‑ ческий ответ после неоадъювантной химиолучевой терапии позволила бы индивидуализировать стра‑ тегию лечения этой группы больных, что дало бы возможность избежать расширенных операций и ассоциированных с ними хирургических ослож‑ нений. В последние годы появились сообщения о возможности проведения локальных органосох‑ раняющих резекций или даже просто наблюдения (без операции) у больных с полным клиническим ответом после неоадъювантной химиолучевой терапии без ухудшения показателей выживаемо‑ сти [7–9].
Для предсказания возможности полного мор‑ фологического ответа после неоадъювантной химиолучевой терапии исследовалось множество факторов. Среди них рассматривались стадия за‑ болевания, степень дифференцировки опухоли, уровень раково‑эмбрионального антигена (РЭА) в сыворотке крови до и после неоадъювантной терапии, расстояние от анального края, сро‑ ки проведения хирургического лечения после неоадъювантной терапии. В нескольких работах показано, что уровень РЭА как до, так и после неоадъювантной химиолучевой терапии может служить предиктором полного морфологического ответа [10–12]. Однако в других исследованиях эти данные не подтверждены [13].
Целью исследования явилась оценка возмож‑ ности использования РЭА для предсказания от‑ вета опухоли на неоадъювантную химиолучевую терапию.
Материал и методы
Проведен ретроспективный анализ данных 179 больных раком прямой кишки, проходивших лечение с 2000 по 2016 г. Возраст пациентов от 30 до 79 лет, мужчин – 108, женщин – 71. У всех больных тип опухоли определен как аденокар‑ цинома, из них у 5 – муцинозная. Все пациенты получали неоадъювантную химиотерапию препа‑ ратами фторпиримидинового ряда. Одновременно с химиотерапией проводилась лучевая терапия на первичную опухоль и регионарные лимфатические узлы методикой классического фракционирования, РОД 2 Гр ежедневно, 5 дней в нед, до СОД 50 Гр. Через 6–10 нед (медиана – 8 нед) после завершения неоадъювантной химиолучевой терапии проводи‑ лось хирургическое лечение в объеме тотальной мезоректумэктомии.
У всех пациентов определен уровень РЭА до начала и через 6–10 нед после завершения неоадъювантной химиолучевой терапии. Уровень РЭА определялся иммуноферментным методом на анализаторе TOSOH AIA2100 с использованием на‑ боров ST AIA‑PACK CEA фирмы Tosoh Bioscience (Бельгия, Япония). Повышенным считался уровень РЭА выше 5 нг/мл.
У всех пациентов после операции определялся лечебный патоморфоз опухоли по Лавниковой. Полный патоморфологический ответ на лече‑
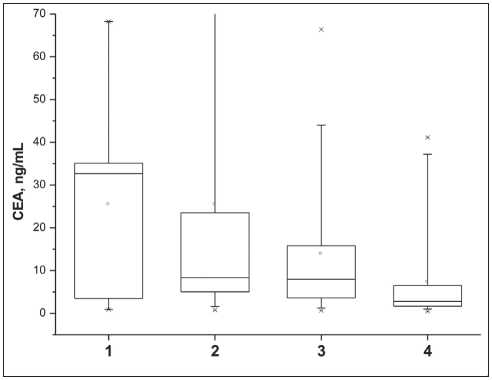
Рис. 1. Степень патоморфоза и уровень РЭА до начала лечения.
По оси абсцисс – степень патоморфоза, по оси ординат – концентрация РЭА до начала лечения, нг/мл. Прямоугольники ограничивают 25–75 перцентиль, горизонтальная линия внутри – медиана, усы – 5–95 перцентиль ние соответствовал IV степени патоморфоза (по Лавниковой).
Результаты РЭА до и после неоадъювантной химиолучевой терапии соотнесены со стадией за‑ болевания и степенью лечебного патоморфоза.
Статистическая обработка проводилась с по‑ мощью программы GraphPad Instat 3.05 и SPSS Statistics 17.0. Для определения значимости раз‑ личий использовали критерии Фишера, хи‑квадрат, Манна – Уитни и Крускал – Уоллиса. Различия считали статистически значимыми при р<0,05.
Результаты
При анализе зависимости исходного уровня РЭА от пола, возраста и степени распространен‑ ности опухоли выявлено, что исходный РЭА зависел от клинической стадии заболевания. Мак‑ симальные значения РЭА и частота встречаемости повышенного РЭА (86 %) наблюдались при РПК IV стадии. Повышение РЭА было связано как со стадией сT (р=0,0028), так и с наличием регионар‑ ных метастазов, сN (р=0,01), и отдаленных мета‑ стазов сМ (p=0,0045).
Не выявлено значимых различий исходного уровня РЭА у больных с разной степенью диффе‑ ренцировки опухоли G (р=0,23).
При анализе степени патоморфоза опухоли в ответ на проведенное лечение выявлена обратная зависимость степени регресса опухоли от ис‑ ходного уровня РЭА (р=0,0046, Kruskal‑Wallis) (рис. 1). Максимальный патоморфоз (IV степени) наблюдался у больных с исходно более низким РЭА (медиана 2,75 нг/мл). У больных с исходно высоким РЭА патоморфоз в результате лечения был минимален (I степень). Полный морфологиче‑ ский ответ после неоадъювантной химиолучевой терапии получен у 22 (12 %) больных. Частота достижения полного морфологического ответа в группе с исходно нормальным РЭА (<5 нг/мл) была значимо выше, чем у больных с повышенным РЭА (20 % против 8 %, р=0,019).
Далее мы провели анализ динамики РЭА по‑ сле завершения неоадъювантной химиолучевой терапии. У 113 из 115 пациентов с исходно по‑ вышенным РЭА его уровень снизился после про‑ ведения неоадъювантной химиолучевой терапии, у 69 из них до нормы, у одного не изменился, и у одного повысился. В зависимости от уровня РЭА до и после неоадъювантной химиолучевой терапии пациенты разделены на три группы: 1 – с нормальным уровнем РЭА до и после лечения, 2 – с повышенным уровнем до лечения, но нормализо‑ вавшимся после неоадъювантной химиолучевой терапии, 3 – с повышенным РЭА до и после лече‑ ния (табл. 1).
При сравнении трех групп выявлено, что у больных с исходно нормальным РЭА значимо чаще наблюдался полный морфологический ответ по сравнению с исходно повышенным РЭА, не таблица 1
Распределение больных по степени патоморфоза и уровню РЭА до и после лечения
|
Степень патоморфоза |
ный РЭА (n=64) полного ответа, р (n=69) (n=46) |
|
I II III IV |
3 (5%) 2 (3%) 3 (7%) р=0,016 17 (27%) 28 (41%) 24 (52%) р1–2 =0,23 31 (48%) 31 (45%) 18 (39%) р1–3=0,007 13 (20%) 8 (12%) 1 (2%) р 2–3 =0,08 |
таблица 2
Частота полного морфологического ответа при уровне РЭА выше и ниже пороговых значений, определенных по roc кривой
Для определения порогового значения РЭА, с максимальной вероятностью предсказывающего полный морфологический ответ, мы построили ROC кривые (рис. 2). При анализе ROC кривых для исходного уровня РЭА (пре‑РЭА) и РЭА после неоадъювантной химиолучевой терапии (пост‑ РЭА) получено, что пороговый уровень РЭА, при котором вероятность достижения полного морфологического ответа максимальная, соста‑ вил 2,8 нг/мл до лечения (AUC 0,71 [0,59–0,83], чувствительность – 85 %, специфичность – 50 %) и 1,8 нг/мл после лечения (AUC 0,71 [0,60–0,82], чувствительность – 74 %, специфичность – 50 %). При установлении новых пороговых значений вероятность достижения полного морфологиче‑ ского ответа составила 31 % при исходном РЭА до лечения менее 2,8 нг/мл и 23 % при уровне РЭА после лечения менее 1,8 нг/мл (табл. 2). По мере возрастания РЭА вероятность полного морфоло‑ гического ответа снижалась.
Учитывая то, что низкий уровень РЭА ассоци‑ ирован также с более низкой стадией заболевания, мы решили проверить, каков вклад стадии за‑ болевания и степени дифференцировки опухоли в достижение полного морфологического ответа (табл. 3). При анализе данных получено, что пол‑ ный морфологический ответ, помимо уровня РЭА, чаще ассоциирован с более высокой степенью дифференцировки опухоли G1 (p=0,006), но не со стадией заболевания (p>0,2). Сочетание двух факторов (пре‑РЭА <2,8 нг/мл и G1) повышало вероятность полного морфологического ответа с 31 до 46 % (различия незначимые, р=0,33). Сочетание факторов (пост‑РЭА <1,8 нг/мл и G1) повышало вероятность полного морфологического ответа с 23 до 33 % (различия не значимые, р=0,37).
Обсуждение
Исследование РЭА является широко используе‑ мым, недорогим и легко измеряемым опухолевым
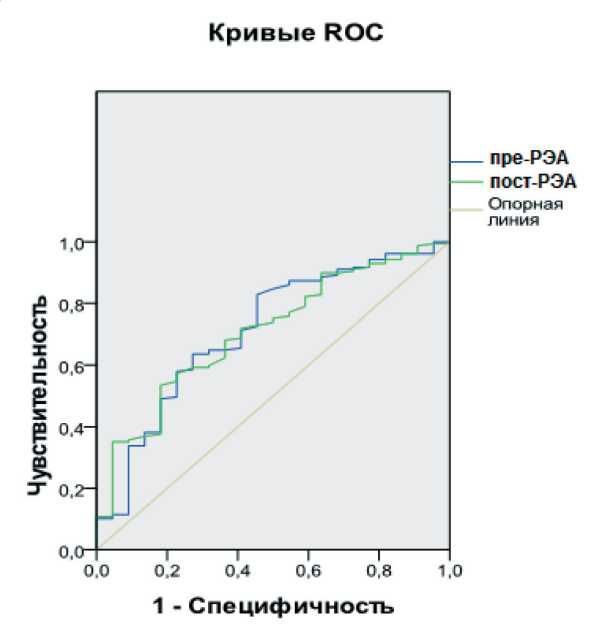
Рис. 2 . ROC кривые для предсказания полного морфологического ответа по уровню РЭА до лечения (пре-РЭА) и после лечения (пост-РЭА)
таблица 3
взаимосвязь клинических факторов до лечения и частоты полного морфологического ответа
Мы провели исследование РЭА у 179 больных раком прямой кишки до и после неоадъювантной химиолучевой терапии и сопоставили результаты со степенью лечебного патоморфоза. При анализе исходного уровня РЭА было получено, что чем ниже этот показатель, тем выше степень лечебного патоморфоза. Медиана исходного РЭА при полном морфологическом ответе составила 2,75 нг/мл. У больных с патоморфозом I степени медиана ис‑ ходного РЭА составила 27 нг/мл.
Полный морфологический ответ после нео‑ адъювантной химиолучевой терапии достигнут у 12 %, что соответствует данным литературы (10–30 %). При анализе ROC кривой получено, что максимальная вероятность полного морфологиче‑ ского ответа после неоадъювантной химиолучевой терапии при исходном РЭА менее 2,8 нг/мл (при оптимальной чувствительности 85 % и специфич‑ ности 50 %). Вероятность полного морфологи‑ ческого ответа при исходном РЭА ≤2,8 нг/мл и
>2,8 нг/мл составила 31 и 7 % соответственно (р=0,003, OR=5,8). Аналогичные результаты по‑ лучены в других исследованиях. В работе Wallin et al. показано, что вероятность полного морфоло‑ гического ответа повышается при исходном РЭА менее 3,4 нг/мл, особенно у некурящих [5]. Huh at al. получили лучшие шансы полного морфоло‑ гического ответа при исходном РЭА ниже 5 нг/мл [15]. Стоит отметить, что предлагаемый пороговый уровень РЭА для прогнозирования хорошего и полного морфологического ответа в большинстве случаев ниже рекомендуемого (5 нг/мл) [5].
Оценка динамики РЭА после неоадъювант‑ ной химиолучевой терапии у больных с исходно повышенным РЭА (более 5 нг/мл) не выявила связи между морфологическим ответом опухоли и степенью снижения РЭА после лечения. Ни нормализация РЭА (менее 5 нг/мл), ни снижение РЭА более 50 % от исходного не коррелировали с патоморфологическим ответом опухоли (p>0,13). Полученные результаты согласуются с данными Saito et al. [16], которые также не обнаружили связи между нормализацией исходно повышенного РЭА после неоадъювантной химиолучевой терапии и степенью патоморфоза. Однако имеются другие исследования, в которых нормализация РЭА по‑ сле неоадъювантной химиолучевой терапии чаще приводила к полному морфологическому ответу [10–12]. Kleiman et al. сообщали о 65‑кратном по‑ вышении вероятности полного морфологического ответа у больных с нормализацией исходно повы‑ шенного РЭА [11].
Хотя мы не получили значимых различий в ча‑ стоте полного морфологического ответа у больных с нормализацией исходно повышенного РЭА и без нее, более низкий уровень РЭА после неоадъювант‑ ной химиолучевой терапии (пост‑РЭА) оказался независимым прогностическим фактором полного морфологического ответа. По ROC кривой опреде‑ лено пороговое значение пост‑РЭА ≤1,8 нг/мл (при чувствительности 74 % и специфичности 50 %). Вероятность полного морфологическо‑ го ответа для пост‑РЭА ≤1,8 нг/мл и пост‑РЭА >1,8 нг/мл составила 23 и 7 % соответственно (р=0,006, OR=3,7). Аналогичные данные полу‑ чены в других исследованиях [10–12]. Yang et al. определили, что более низкие уровни РЭА после неоадъювантной химиолучевой терапии являются предикторами полного морфологического ответа, максимальная вероятность которого по ROC кри‑ вой составила 2,61 нг/мл (с чувствительностью 76 % и специфичностью 58,4 %) [12]. Kleiman et al. сообщали, что более низкий пост‑РЭА (медиана 1,7 нг/мл) значимо повышает шансы для полного морфологического ответа (OR=1,74) [11]. По дан‑ ным Peng et al., пост‑РЭА<2 нг/мл повышает веро‑ ятность полного морфологического ответа [10].
Учитывая то, что более низкий исходный РЭА также коррелирует со стадией заболевания, мы оценили вклад стадии и степени дифференци‑ ровки в достижение полного морфологического ответа. При анализе данных получено, что полный морфологический ответ, помимо уровня РЭА, чаще ассоциирован с более высокой степенью дифференцировки опухоли G1 (p=0,006), но не со стадией заболевания (p>0,2). Ранее Huh et al. [15] также продемонстрировали большую вероятность полного морфологического ответа при высокой
Список литературы Раково-эмбриональный антиген до и после неоадъювантной химиолучевой терапии в предсказании полного морфологического ответа у больных местнораспространенным раком прямой кишки
- Torre L.A., Bray F., Siegel R.L., Ferlay J., Lortet-Tieulent J., Jemal A. Global Cancer Statistics 2012. CA Cancer J Clin. 2015 Mar; 65 (2): 87-108. DOI: 10.3322/caac.21262
- Каприн А.Д., Старинский В.В., Петрова Г.В. Состояние онкологической помощи населению России в 2016 году. М., 2017. 236. [Kaprin A.D., Starinsky V.V., Petrova G.V. The state of cancer care to the population of Russia in 2016. Moscow, 2017. 236. (in Russian)].
- Sauer R., Liersch T., Merkel S., Fietkau R., Hohenberger W., Hess C., Becker H., Raab H.R., Villanueva M.T., Witzigmann H., Wittekind C., Beissbarth T., Rödel C. Preoperative versus postoperative chemoradiotherapy for locally advanced rectal cancer: results of the German CAO/ARO/AIO-94 randomized phase III trial after a median follow-up of 11 years. J Clin Oncol. 2012 Jun 1; 30 (16): 1926-33. DOI: 10.1200/JCO.2011.40.1836
- Monson J.R., Weiser M.R., Buie W.D., Chang G.J., Rafferty J.F., Buie W.D., Rafferty J.; Standards Practice Task Force of the American Society of Colon and Rectal Surgeons. Standards Practice Task Force of the American Society of Colon and Rectal Surgeons. Practice parameters for the management of rectal cancer (revised). Dis Colon Rectum. 2013 May; 56 (5): 535-50. DOI: 10.1097/DCR.0b013e31828cb66c
- Wallin U., Rothenberger D., Lowry A., Luepker R., Mellgren A. CEA a predictor for pathologic complete response after neoadjuvant therapy for rectal cancer. Dis Colon Rectum. 2013 Jul; 56 (7): 859-68. DOI: 10.1097/DCR.0b013e31828e5a72


