Распространённый перитонит при проникающих огнестрельных ранениях живота с повреждением внутренних органов
Автор: Левчук А.Л., Игнатьев Т.И., Виноградов А.В.
Журнал: Вестник Национального медико-хирургического центра им. Н.И. Пирогова @vestnik-pirogov-center
Рубрика: Оригинальные статьи
Статья в выпуске: 1 т.20, 2025 года.
Бесплатный доступ
Огнестрельные ранения живота относятся к одному из самых сложных разделов военно-полевой хирургии. Закономерной реакцией организма на данный вид повреждения является развитие и прогрессивное течение распространенного огнестрельного перитонита. Многоэтапная хирургическая санация и адекватное дренирование брюшной полости с использованием ВАК-систем являются основными контролируемыми технологиями, определяющими исход лечения пациентов с этим тяжелым осложнением.Цель. Оценить эффективность применения программированных релапаротомий с этапными санациями и применением методик вакуумассистированной (ВАЛ) и вакуум-инстилляционной лапаростомий (ВИЛ) в лечении распространенного перитонита при огнестрельных проникающих ранениях живота с повреждением внутренних органов.Материалы и методы. Проведен сравнительный анализ результатов лечения 118 пациентов с огнестрельными повреждениями органов брюшной полости, осложненными распространенным перитонитом, которым применялась тактика многоэтапного хирургического лечения с использованием различных видов ВАК-терапии для дренирования брюшной полости.Результаты. Первую релапаротомию по программе у 75,7% пациентов осуществляли через 24 часа, у 24,3% - через 36-48 часов. Число и интервал между последующими повторными санациями определяли индивидуально. Каждый этап включал в себя ревизию, санацию брюшной полости путем многократных промываний растворами антисептика и установку ВАК-систем. Проведен анализ 213 посевов из брюшной полости. У 82,2% раненых при программированных релапаротомиях эффективно устранены интраабдоминальные осложнения (продолженный некроз сегмента кишки, перфорация острых язв, несостоятельность кишечных швов и ранее наложенных анастомозов, спаечная кишечная непроходимость, формирующиеся отграниченные гнойные затеки и некрозы, наличие инородных тел огнестрельного происхождения). Использование методик дренирования брюшной полости ВАК-системами (ВИЛ, ВАЛ) обеспечивали более быструю ее деконтаминацию при лечении огнестрельного перитонита, что позволяло сократить число программных санаций и снизить риск развития осложнений на 32%. Летальных исходов не было.Вывод. Метод лапаростомии с программными санациями брюшной полости, дополненный установкой дренажной ВАК-системы (ВАЛ, ВИЛ) позволил сократить количество выполненных релапаротомий за счет увеличения временных интервалов, своевременно устранять осложнения раневого процесса и еще более эффективно осуществлять лечение огнестрельного перитонита.
Огнестрельный распространенный перитонит, программные санации, лапаростомия с вак-дренированием
Короткий адрес: https://sciup.org/140309982
IDR: 140309982 | DOI: 10.25881/20728255_2025_20_1_74
Widespread peritonitis in penetrating gunshot wounds of the abdomen with damage to internal organs
Gunshot wounds to the abdomen are one of the most complex sections of military field surgery. The natural reaction of the body to this type of injury is the development and progressive course of widespread gunshot peritonitis. Multi-stage surgical sanitation and adequate drainage of the abdominal cavity using VAC systems are the main controlled technologies that determine the outcome of treatment of patients with this severe complication.Aim. To evaluate the effectiveness of programmed relaparotomies with staged sanation and the use of vacuum-assisted (VAL) and vacuum-instillation laparostomy (VIL) techniques in the treatment of widespread peritonitis in penetrating gunshot wounds of the abdomen with damage to internal organs.Materials and methods. A comparative analysis of the treatment results was performed for 118 patients with gunshot injuries to abdominal organs complicated by widespread peritonitis, who underwent multi-stage surgical treatment using various types of VAC therapy for drainage of the abdominal cavity.Results. The first relaparotomy according to the program was performed in 75.7% of patients after 24 hours, in 24.3% - after 36-48 hours. The number and interval between subsequent repeated sanitations were determined individually. Each stage included revision, sanitation of the abdominal cavity by multiple lavage with antiseptic solutions and installation of VAC systems. An analysis of 213 cultures from the abdominal cavity was performed. In 82.2% of the wounded, intra-abdominal complications (prolonged necrosis of the intestinal segment, perforation of acute ulcers, failure of intestinal sutures and previously applied anastomoses, adhesive intestinal obstruction, developing limited purulent leaks and necrosis, the presence of foreign bodies of gunshot origin) were effectively eliminated during programmed relaparotomies. The use of abdominal cavity drainage techniques using VAC systems (VIL, VAL) ensured faster decontamination during the treatment of gunshot peritonitis, which made it possible to reduce the number of program sanitizations and decrease the risk of complications by 32%. There were no fatal outcomes.Conclusion. The method of laparostomy with programmed sanation of the abdominal cavity, supplemented by the installation of a drainage VAC system (VAL, VIL) - made it possible to reduce the number of relaparotomies performed by increasing the time intervals, promptly eliminate complications of the wound process and even more effectively treat gunshot peritonitis.
Текст научной статьи Распространённый перитонит при проникающих огнестрельных ранениях живота с повреждением внутренних органов
Aim. To evaluate the effectiveness of programmed relaparotomies with staged sanation and the use of vacuum-assisted (VAL) and vacuum-instillation laparostomy (VIL) techniques in the treatment of widespread peritonitis in penetrating gunshot wounds of the abdomen with damage to internal organs.
Materials and methods. A comparative analysis of the treatment results was performed for 118 patients with gunshot injuries to abdominal organs complicated by widespread peritonitis, who underwent multi-stage surgical treatment using various types of VAC therapy for drainage of the abdominal cavity.
Results. The first relaparotomy according to the program was performed in 75.7% of patients after 24 hours, in 24.3% – after 36-48 hours. The number and interval between subsequent repeated sanitations were determined individually. Each stage included revision, sanitation of the abdominal cavity by multiple lavage with antiseptic solutions and installation of VAC systems. An analysis of 213 cultures from the abdominal cavity was performed. In 82.2% of the wounded, intra-abdominal complications (prolonged necrosis of the intestinal segment, perforation of acute ulcers, failure of intestinal sutures and previously applied anastomoses, adhesive intestinal obstruction, developing limited purulent leaks and necrosis, the presence of foreign bodies of gunshot origin) were effectively eliminated during programmed relaparotomies. The use of abdominal cavity drainage techniques using VAC systems (VIL, VAL) ensured faster decontamination during the treatment of gunshot peritonitis, which made it possible to reduce the number of program sanitizations and decrease the risk of complications by 32%. There were no fatal outcomes.
Conclusion. The method of laparostomy with programmed sanation of the abdominal cavity, supplemented by the installation of a drainage VAC system (VAL, VIL) – made it possible to reduce the number of relaparotomies performed by increasing the time intervals, promptly eliminate complications of the wound process and even more effectively treat gunshot peritonitis.
осложнений [1]. Причиной этому является развитие и прогрессирование распространенного перитонита, характеризующегося специфическими особенностями воздействия ранящих снарядов (осколков, пуль, шариков, вторичных повреждающих агентов) на органы брюшной полости и патологическими изменениями, возникающими в организме в ответ на огнестрельную травму [2]. Эти особенности заключаются в формировании обширной зоны разрушений легкоповреждаемых полых и парен-

химатозных органов брюшной полости с мгновенным разбросом крови и содержимого этих органов, что сопровождается массивной контаминацией брюшинного покрова непосредственно в момент получения ранения [3]. С данным эффектом связаны и особенности фазно-сти течения воспалительных явлений при огнестрельном ранении живота и, в первую очередь, сокращение сроков реактивной фазы до минимума и значительного укорочения темпа развития токсической фазы, по сравнению с перитонитами другой этиологии, в том числе в результате травм и острых заболеваний органов брюшной полости [4]. Причина такого своеобразного течения воспалительного процесса кроется в механизме его возникновения, заключающемся в обширном повреждении брюшинного покрова, органов брюшной полости и забрюшинного пространства на значительной площади непосредственно в момент ранения. Кинетическая энергия проникающего огнестрельного агента определяет его способность разрушать и смещать ткани, а фактическое повреждение определяется режимом выделения энергии при взаимодействии снаряда с тканями организма [2; 6]. Главный механизм внутренних повреждений – радиальная волна давления внутри раневого канала и эффект кавитации (мгновенное формирование кавитационной полости, объём которой может превышать размеры ранящего осколка или пули в 30 раз), приводящей к формированию обширной зоны разрушения тканей и органов [1; 6]. Возникающие в процессе объёмного взрыва разрушения полых органов брюшной полости и мгновенный компартмент-синдром (кратковременное повышение внутрибрюшного давления) создают предпосылки для быстрой реализации механизмов нарушения микроциркуляции и эндогенной интоксикации. Тяжесть течения и прогноз распространенного перитонита при огнестрельных ранениях живота определяется массивностью нанесенного повреждения, кровопотерей и наличием источника инфицирования брюшной полости, а также временным фактором (длительностью существования этого источника), что диктует необходимость хирургического вмешательства в максимально ранние сроки после получения ранения [2; 6]. Характерно, что патомор-фологические изменения брюшины при огнестрельном повреждении предшествуют функциональным расстройствам, т.е. они первичны, а не вторичны, как при острых воспалительных заболеваниях органов брюшной полости, являющихся источником развития перитонита [1; 3]. В связи с этим, перитонит при огнестрельном ранении живота протекает более тяжело, а его исход значительно хуже, чем при перитонитах любой другой этиологии. Как показали результаты проведенных современных исследований, на основании анализа событий последних локальных войн и конфликтов, огнестрельные ранения живота сопровождаются специфическими изменениями не только в тканях и органах брюшной полости, но и в организме в целом, возникающих непосредственно в момент ранения [1; 6; 7]. Самые тяжелые повреждения
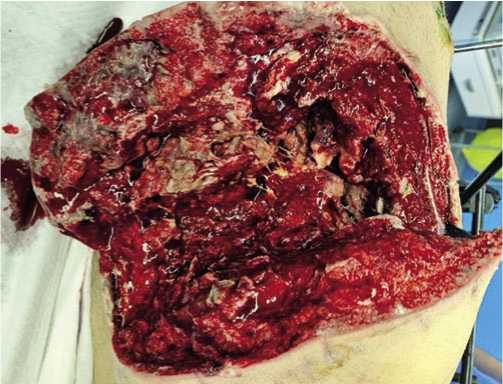
Рис. 1. Массивное размозжение передней брюшной стенки и повреждение органов брюшной полости при огнестрельной травме.
живота возникают от боеприпасов взрывного действия (мины, кассетные бомбы, экспансивные пули, снаряды с обедненным ураном и т.д.) Такие повреждения характеризуются особой сложностью раны и обширностью разрушения тканевых структур поврежденной области (Рис. 1). Тяжесть ранения усугубляется общим коммо-ционно-контузионнным синдромом, дистальными повреждениями внутренних органов, реактивным состоянием раненого. С совершенствованием высокоточного и скорострельного вооружения и боеприпасов значительно выросла частота множественных и сочетанных ранений живота с обширными анатомическими разрушениями, что привело к увеличению неблагоприятных исходов, обусловленных, в том числе, прогрессированием перитонита [5]. Применение индивидуальных средств защиты (бронежилет, бронещиток, шлем, каска и т.д.) изменило соотношение пулевых и осколочных ранений живота в сторону увеличения последних. Входные раневые отверстия нередко располагаются в нижних отделах живота, в малом тазе, промежности и на бедрах [6].
Неудовлетворительные результаты лечения огнестрельных ранений живота и таза во многом определяются большим количеством осложнений и, прежде всего, перитонитом. Летальность при таких повреждениях остается наиболее высокой по сравнению с таковой при ранениях других локализаций. Основными причинами смерти раненых в живот являются: прогрессирующий распространенный перитонит, обусловленный огнестрельной травмой органов брюшной полости, и тяжелая раневая инфекция на фоне течения травматической (раневой) болезни.
Таким образом, огнестрельный перитонит является закономерной реакцией организма на огнестрельное проникающее ранение живота с повреждением внутренних органов. Он протекает более тяжело и исходы его значительно хуже, чем при вторичных перитонитах, возникающих в результате закрытых травм живота или

острых заболеваний органов брюшной полости. Специфика развития огнестрельного перитонита заключается в «бурной» динамике развертывания клинической картины и быстром формировании первичной множественной органной и системной недостаточности. Кроме того, при огнестрельных ранениях и минно-взрывных повреждениях органов брюшной полости в организме пострадавших происходят сложные патоморфологические процессы, которые приводят к первичной полиорганной недостаточности (ПОН), т.е. началу развития травматической (раневой) болезни на фоне травматического шока и тяжелой кровопотери. При прогрессировании раневого процесса и перитонита формируется синдром ПОН вторичного характера, возникающий под действием микробной инвазии и эндогенной интоксикации. Поэтому задача лечения огнестрельного перитонита должна решаться комплексным путем: непосредственного хирургического воздействия на органы брюшной полости, как источник раневой инфекции, подавлением микрофлоры, поддерживающей воспалительный процесс, и коррекцией нарушения гомеостаза с применением самых современных технологий, диагностического и лечебного оборудования, медикаментозной терапии, специалистами с подготовкой по военно-полевой и гнойно-септической хирургии, мультидисциплинарной командой, включающей реаниматологов, анестезиологов, инфекционистов, бактериологов, фармакологов и т.д.
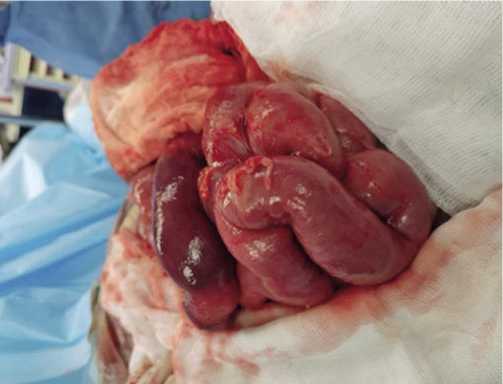
Рис. 2. Распространенный перитонит после огнестрельного ранения живота с некрозом участка тонкой кишки.
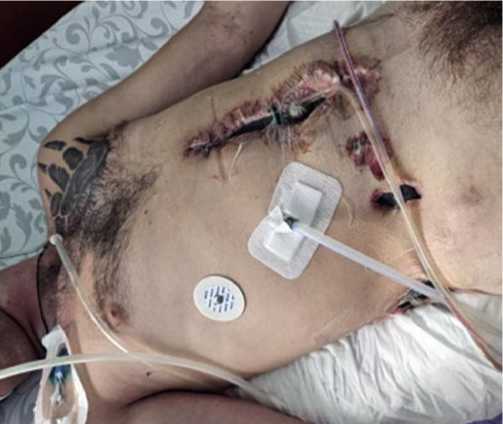
Рис. 3. ВИЛ на лапаротомной ране при лечении огнестрельного перитонита.
Агрессивное течение огнестрельного перитонита зачастую требует применения тактики «открытого» живота в рамках программы многоэтапного лечения [8; 9]. В последние годы для ее реализации на госпитальном этапе специализированной хирургической помощи все чаще используется вакуум-ассистированная лапаростомия (ВАЛ) и ее более современная модификация – вакуум-инстилляционная лапаростомия (ВИЛ).
Цель исследования : сравнить эффективность и безопасность применения методик ВАЛ и ВИЛ в хирургическом лечении пациентов с огнестрельными проникающими ранениями живота, повреждением внутренних органов брюшной полости и распространенным перитонитом.
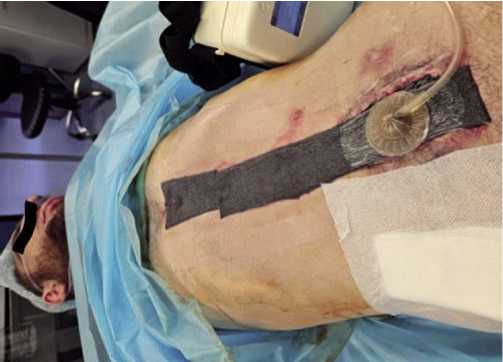
Рис. 4. ВАК-терапия с исользованием ВПТ-200 (Россия) в лечении огнестрельного перитонита.
Материалы и методы
Проведен сравнительный анализ результатов лечения 118 пациентов с огнестрельными повреждениями органов брюшной полости, осложненными распространенным перитонитом (Рис. 2). У всех раненых этой категории применялась тактика многоэтапного хирургического лечения, при этом для ее реализации в основной группе (n = 58) использовали ВИЛ, а в контрольной (n = 60) – ВАЛ (Рис. 3). Средний возраст пациентов мужского пола составил 37 лет. Для проведения ВАК-терапии использовали аппараты «Suprasorb CNP P1» (Германия), ВИТ Ультра и ПВТ-200 (Россия) с мощностью всасывания 8 л/мин., способные создавать разряжение от –10 до –200 мм рт. ст. (Рис. 4).

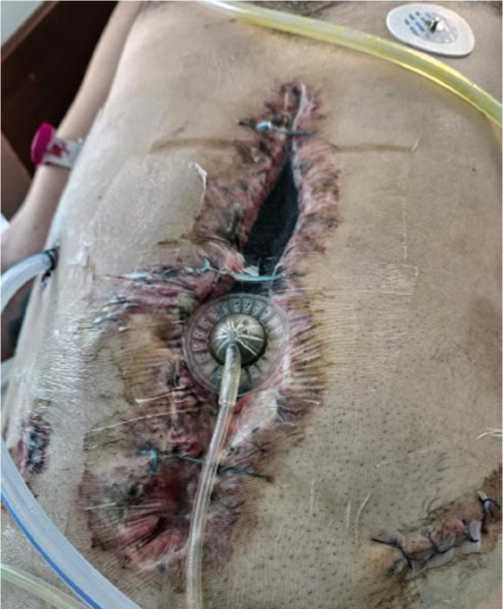
Рис. 5. Отвод раневого экссудата из лапаротомной раны и брюшной полости по ВАЛ.
Величину отрицательного давления на ВАЛ для брюшной полости, учитывая высокие риски кровотечения на фоне травматической болезни и коагулопатии, устанавливали до 90 мм рт. ст., интервал между санациями не превышал 48 час. ВИЛ проводили в следующем режиме: продолжительность вакуумной фазы составляла 3 часа, объем вводимого антисептика (раствор Левосина с Пронтосаном) – 300 мл с временем экспозиции – 30 мин.
Аппараты для создания отрицательного давления подсоединялись к импровизированной (выверенной и вырезанной по контуру лапаротомной раны) губчатой полиуретановой повязке (Рис. 7), обернутой антимикробной марлей «Kerlix AMD» с фиксацией прозрачной самоклеющейся пленкой после установки силиконового перфорированного дренажа на губку или дренажа-коннектора, фиксируемого по окружности на пленку, по которым осуществляется отвод раневого экссудата из брюшной полости в контейнер с гелеобразным агентом, обеспечивающим безопасную утилизацию отделяемой по дренажной системе жидкости (Рис. 5). Установка дренажной ВАК системы и ее перемонтаж осуществлялись только после тщательной и полноценной санационной релапаротомии с возможно более полным удалением некротических тканей, инородных тел, тампонов, гнойного или фибринозного экссудата, сгустков крови, проверкой герметизации полых органов, исключением кровоточивости и желчеистечения из паренхиматозных
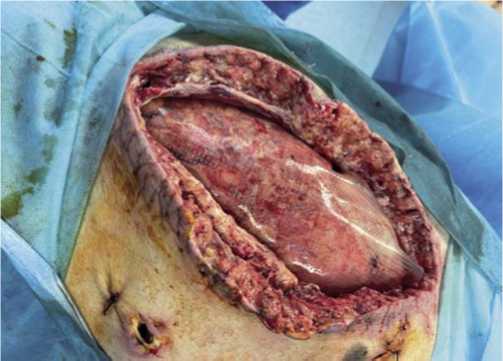
Рис. 6. Антиадгезивная перфорированная сетка на кишечнике после санации брюшной полости при огнестрельном перитоните.
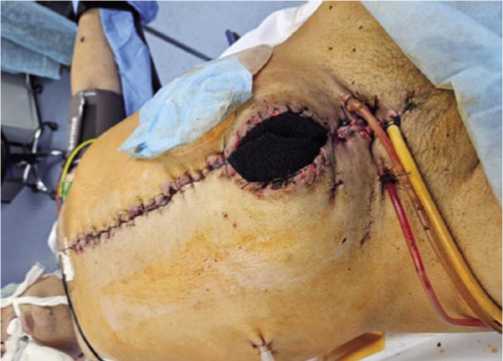
Рис. 7. Уложенная в лапаротомную рану полиуретановая губка при лечении огнестрельного перитонита.
органов и промыванием брюшной полости 8–10 литрами антисептика (раствором Левосина с добавлением Диоксидина). В случаях выявления продолженного некроза участков тонкой или толстой кишки на фоне перитонита выполняли их обструктивную резекцию с выведением приводящих концов в виде илео- и ко-лостомы. Восстановление непрерывности желудочнокишечного тракта осуществляли только после купирования перитонита при закрытии лапаростомы. Петли кишечника при программных санациях отграничивали по периметру антиадгезивной перфорированной сеткой (Рис. 6), на которую укладывали полиуретановую губку. Тем самым, многослойный «дренажный пирог» препятствовал формированию спаек в брюшной полости (Рис. 7), а назогастроинтестинальная интубация кишечника зондом Миллера-Эббота осуществляла лаваж и дренажную функцию с туннелизацией просвета ЖКТ (Рис. 8).

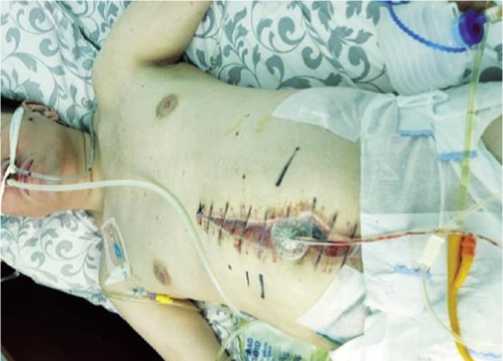
Рис. 8. Энтеральный лаваж через назогастроинтестинальный зонд Миллера-Эббота в лечении энтеральной недостаточности при огнестрельном перитоните.
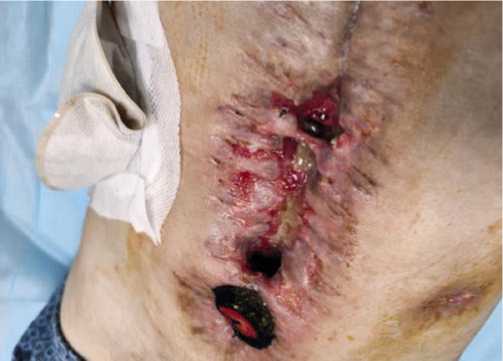
Рис. 9. Несформированный губовидный тонкокишечный свищ на фоне огнестрельного перитонита при снятии ВАЛ.
Обсуждение результатов
Осложнения отмечены у 30,8% пациентов основной группы и у 43,7% – контрольной (p>0,05), при этом выявлена тенденция к статистически значимым различиям (p = 0,05) в частоте осложнений III–IV степени по Clavien-Dindo (12,7 и 31,1%). Кишечные свищи при использовании ВИЛ отмечены только у 3% раненых, а при ВАЛ – в 11% (p>0,05) случаев (Рис. 9).
При оценке бактериологических исследований в динамике прослежено более быстрое достижение целевых показателей элиминации микрофлоры при ВИЛ, чем при ВАЛ. Как следствие, продолжительность вакуумной терапии и сроки устранения лапаростомы в основной группе пациентов оказались достоверно меньше, чем в контрольной: 6 суток против 14 (p<0,05). При этом первичное мышечно-апоневротическое закрытие брюшной полости было выполнено 97% пациентам основной группы и только 78% – в контрольной (p<0,05). Адгезивный процесс в брюшной полости на фоне распространенного перитонита с применением ВИЛ был значительно менее выраженным по сравнению с использованием ВАЛ: состояние брюшины и кишечника на момент 3–4 санации у большинства пациентов основной группы соответствовало 1B-стадии, а в контрльной – 2B-стадии по классификации M. Bjorck. Данные визуального изменения коррелировали с результатами гистологических исследований брюшины: при ВИЛ отмечался более быстрый регресс лейкоцитарной инфильтрации и менее выраженные фибринозные воспалительные изменения в брюшной полости (Рис. 10).
Таким образом, в ходе сравнительного анализа установлено, что ВИЛ характеризуется лучшими клиническими показателями по сравнению с ВАЛ, при этом различия по некоторым из них не достигали статистической значимости, что могло быть обусловлено относительно небольшой численностью исследуемых групп и требует дальнейшего изучения. Тем не менее,
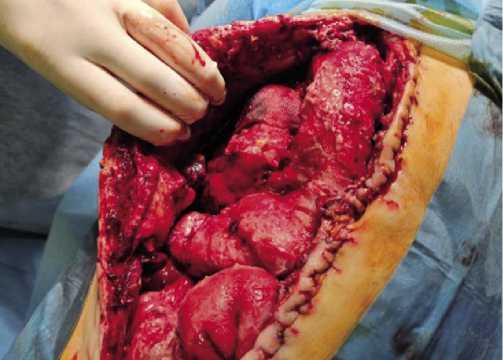
Рис. 10. Выраженные фиброзные воспалительные изменения брюшины при огнестрельном перитоните на этапной санационной релапаротомии.
достоверно отмечено, что ВИЛ обеспечивает более быструю деконтаминацию брюшной полости при лечении огнестрельного перитонита и сопровождается менее выраженным спаечным процессом по сравнению с ВАЛ, что позволяет сократить число программных санаций и снизить риск развития осложнений (кровотечение, формирование острых перфоративных язв кишечника и атмосферно-кишечных соустий). Поэтому ВИЛ может рассматриваться как эффективная и безопасная методика реализации тактики многоэтапного хирургического лечения у пострадавших с огнестрельным перитонитом. Летальных исходов в обеих группах не было.
Заключение
Распространенный перитонит, как закономерность огнестрельных проникающих ранений живота, является грозным осложнением, сопровождающимся высокой летальностью. Раненым с повреждениями кишечника
в 38% случаев в раннем послеоперационном периоде выполняются релапаротомии. Но даже при своевременном оперативном вмешательстве и тщательной санации брюшной полости не всегда удается предотвратить развитие абдоминальной инфекции. Следующая ревизия брюшной полости при огнестрельном перитоните должна осуществляться через 24–36 час. В большинстве случаев (до 69%) при отсутствии необходимости в дополнительной хирургической коррекции предыдущего вмешательства, повторная ревизия брюшной полости сводится к удалению патологического экссудата и ее санации. За прошедшее время проявляются дефекты предыдущей операции, участки омертвевших тканей, обусловленные зонами вторичного некроза и молекулярного сотрясения, видна динамика развития и протекания огнестрельного перитонита. Программные санации брюшной полости позволяют своевременно предотвратить и устранить ранние осложнения, эффективно санировать брюшную полость, и тем самым свести до минимума последствия огнестрельной травмы. Метод лапаростомии с программными санациями брюшной полости, дополненный установкой дренажной ВАК-системы (ВАЛ, ВИЛ), позволяющей сократить количество релапаротомий за счет временного увеличения промежутков ревизии (до 48 час.), при этом не снижая эффективности дренаж-но-санирующей функции и препятствуя латерализации мышечно-апоневротического слоя передней брюшной стенки, – позволили своевременно устранять осложнения раневого процесса и еще более эффективно осуществлять лечение огнестрельного перитонита, в результате купирования которого осуществлялось послойное закрытие лапаростомического оперативного доступа без применения синтетических имплантов.
Список литературы Распространённый перитонит при проникающих огнестрельных ранениях живота с повреждением внутренних органов
- Курицын А.Н., Ревской А.К. Огнестрельный перитонит. - М.: Медицина, 2007. - 240 с. EDN: QLQSXP
- Брюсов П.Г., Николаев Н.М., Михопулос Т.А. Прогнозирование исхода раневого процесса у пострадавших с огнестрельными ранениями живота. - Л., 1991. - С.75-76.
- Ерюхин И.А., Белый В.Я., Вагнер В.К. Воспаление как общебиологическая реакция: на основе модели острого перитонита. - Л.: Наука, 1989. - 262 с. EDN: ZUNLBT
- Зубарев П.Н. Основные пути резорбции при раневом перитоните: Автореферат дисс. … канд. мед. наук. Л., 1974.
- Алисов П.Г., Самохвалов И.М. Огнестрельные ранения живота. Особенности, диагностика и лечение в современных условиях. СПб.: Синтез Бук, 2018. - 319 с. EDN: VQBAQO
- Переходов С.Н., Левчук А.Л., Ханевич М.Д., Осипов И.С., Зубрицкий В.Ф. Особенности ранений современным огнестрельным оружием // Мед. Вестник МВД. - 2024. - №5. - С.2-8.
- Брюсов П.Г., Курицын А.Н., Асанов О.Н., Ефименко Н.А. Огнестрельный перитонит // Хирургия. - 1996. - №3. - С.152-154.
- Военно-полевая хирургия. Учебник / Под ред. Н.М. Самохвалова. - СПб: ВМедаА, 2021. - С.496.
- Практическое руководство по Damage control. - СПб.: р-КОПН, 2018. - 376 с.


