Расширенный ретросигмовидный ретрокондилярный доступ в микрохирургии аневризм задней нижней мозжечковой артерии в остром периоде кровоизлияния (клинический случай)
Автор: Джинджихадзе Р.С., Лазарев В.А., Камбиев Р.Л., Поляков А.В., Богданович И.О., Древаль О.Н., Ермолаев А.Ю., Чехонацкий В.А.
Журнал: Саратовский научно-медицинский журнал @ssmj
Рубрика: Нейрохирургия
Статья в выпуске: 2 т.18, 2022 года.
Бесплатный доступ
Цель: на примере клинического наблюдения описать особенности нового метода хирургического лечения аневризм в устье задней нижней мозжечковой артерии (ЗНМА), в области переднего и латерального медуллярных сегментов. Несмотря на широкий спектр традиционных хирургических и мини-доступов, нет единого мнения в выборе конкретного доступа при церебральных аневризмах. Предложенные показания и противопоказания к методам лечения аневризм различаются от автора к автору исследований. Используемый нами расширенный ретросигмовидный ретрокондилярный доступ является безопасным и эффективным и может быть хорошей альтернативой в микрохирургии аневризм ЗНМА в остром периоде кровоизлияния. В данном клиническом примере нами показан новый хирургический подход к лечению аневризм в устье ЗНМА на основе опыта, сформировавшегося в клинике со значительным объемом пациентов (более 200 ежегодно), оперированных в первые 48 часов после кровоизлияния, который может быть использован в практике и позволяет добиться максимально быстрой ранней активизации больного и уменьшить сроки медико-социальной реабилитации.
Аневризма головного мозга, микрохирургия, расширенный ретросигмовидный ретрокондилярный доступ
Короткий адрес: https://sciup.org/149141141
IDR: 149141141 | УДК: 616.134.95-007.64-005.1-036.11-089.819(045)
Extended retrosigmoid retrocondylar access in microsurgery of posterior inferior cerebellar artery aneurysms in the acute period of hemorrhage (clinical case)
Objective: using the example of clinical observation to describe the features of a new method of surgical treatment of aneurysms at the mouth of the posterior inferior cerebellar artery (PICA), in the area of the anterior and lateral medullary segments. Despite a wide range of traditional surgical and minidomes, there is no consensus on the choice of a particular access for cerebral aneurysms. Suggested indications and contraindications for aneurysm treatment methods vary from author to author. The extended retrosigmoid retrocondylar access we use is safe and effective and can be a good alternative in microsurgery of PICA aneurysms in the acute period of hemorrhage. In this clinical example we demonstrate a new surgical approach to the treatment of aneurysms in the PICA orifice based on the experience formed in the clinic with a significant volume of patients (more than 200 annually) operated on in the first 48 hours after hemorrhage, which can be used in practice and allows achieving the fastest early patient activation and reducing the period of medical and social rehabilitation.
Текст научной статьи Расширенный ретросигмовидный ретрокондилярный доступ в микрохирургии аневризм задней нижней мозжечковой артерии в остром периоде кровоизлияния (клинический случай)
1 Введение. Аневризмы ЗНМА встречаются в 0,5– 3% из всех внутричерепных аневризм и в 18-20% среди вертебробазилярных аневризм [1, 2]. У большинства пациентов аневризмы ЗНМА проявляются субарахноидальным кровоизлиянием. Близость аневризм ЗНМА к 4-му желудочку может отождествляться с высоким риском интравентрикулярных кровоизлияний и гидроцефалии [3–5].
Несмотря на смещение парадигмы лечения вертебробазилярных аневризм в сторону эндоваскулярных методов, в лечении аневризм ЗНМА микрохирургия по-прежнему играет значимую роль. В остром периоде кровоизлияния выбор микрохирургического метода оправдан по причине необходимости санации цистерн от сгустков крови и восстановления ликворо-циркуляции как профилактики развития ангиоспазма, гидроцефалии и неблагоприятных исходов [6].
Сложность микрохирургического лечения данных аневризм заключается в глубокой и узкой ране, близости ствола мозга и каудальной группы черепных нервов. Именно поэтому доступ является важным этапом операции и может определить исход хирургического лечения.
Микрохирургическое лечение включает разные подходы в зависимости от вариабельной анатомии ЗНМА [7], ее проекции по отношении к большому отверстию (БО), проекции аневризматического мешка, размера аневризмы, наличия кровоизлияния, состояния пациента и наличия симптомов повышения внутричерепного давления [3].
Доступ к аневризмам ЗНМА в остром периоде кровоизлияния должен обеспечивать ранний проксимальный контроль, возможность свободной манипуляции между IX–XII черепными нервами, доступ к отверстию Мажанди. Традиционно для аневризм ЗНМА используется ретросигмовидный субокципитальный доступ [3]. Однако классический ретросигмовидный доступ в остром периоде кровоизлияния ограничивает возможность быстрой релаксации мозжечка и раннего проксимального контроля на фоне отека. Тракция полушария мозжечка, в свою очередь, может приводить к повреждению и риску интраоперационного разрыва. R. C. Heros предложил использо- вать крайний латеральный субокципитальный доступ с ламинэктомией С1-позвонка [8].
Цель — на примере клинического наблюдения описать особенности нового метода хирургического лечения аневризм в устье задней нижней мозжечковой артерии, в области переднего и латерального медуллярного сегментов.
Описание клинического случая. На использование непосредственно относящихся материалов и информации при описании клинического случая от пациентки получено информированное добровольное согласие.
Пациентка М., 44 лет, поступила нейрохирургическое отделение по линии скорой медицинской помощи с жалобами на внезапно возникшую головную боль накануне, с развитием напряжения в шейно-затылочной области. На фоне головной боли появилась тошнота, рвота, боль в глазах. Из анамнеза известно, что похожие головные боли, но меньшей интенсивности она отмечала несколько недель назад.
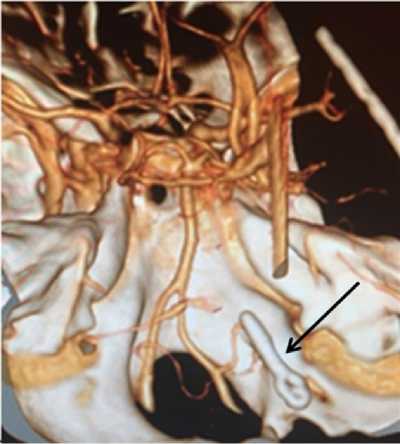
При компьютерной томографии головного мозга выявлено массивное субарахноидальное кровоизлияние с наличием крови в желудочковой системе (рис. 1), при компьютерной томографической ангиографии выявлена мешотчатая аневризма в устье ЗНМА слева (рис. 2).
По экстренным показаниям проведено оперативно лечение по предлагаемой методике — выполнен расширенный ретросигмовидный ретрокондилярный доступ, клипирование шейки аневризмы.
Техника выполнения предлагаемого доступа. Из положения пациентки на боку по типу «park-bench» выполняли слегка дугообразный разрез кожи 9–10 см в заушной области, ретромастоидально (рис. 3).
Фрезевое отверстие накладывали в области асте-риона. Выполняли классическую ретросигмовидную трепанацию, верхней границей которой являлась проекция хода поперечного синуса, латеральной границей — проекция хода сигмовидного синуса, размером 4×4 см. Далее осуществляли дополнительную диссекцию и рассечение мышц над большим отверстием, контролируя V3-сегмент позвоночной
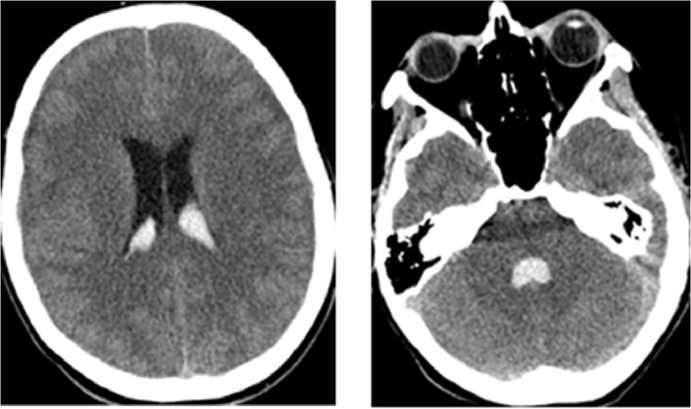
Рис. 1. Компьютерная томограмма больной М. с аневризмой задней нижней мозжечковой артерии с массивным внутрижелудочковым кровоизлиянием
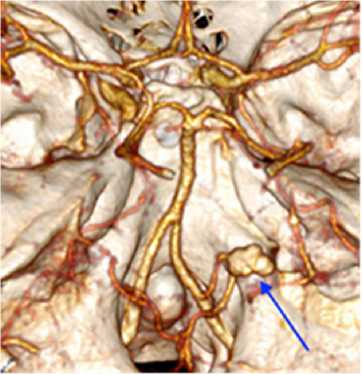
Рис. 2. Компьютерная томографическая ангиограмма больной М. с аневризмой задней нижней мозжечковой артерии (выделена стрелкой)
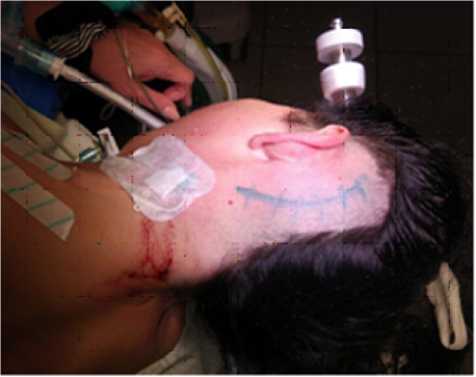
Рис. 3. Положение пациентки на операционном столе с локализацией разреза
а б
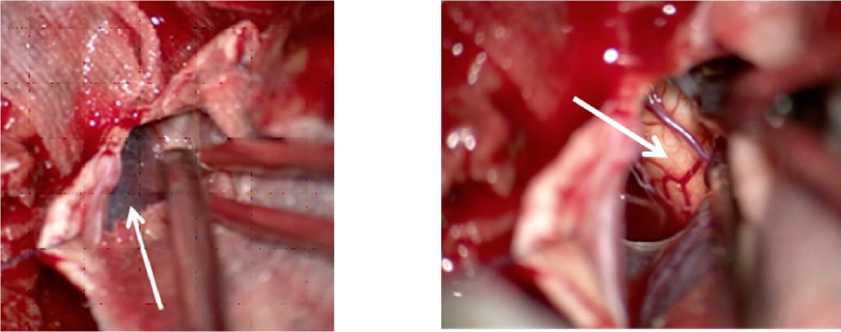
в г
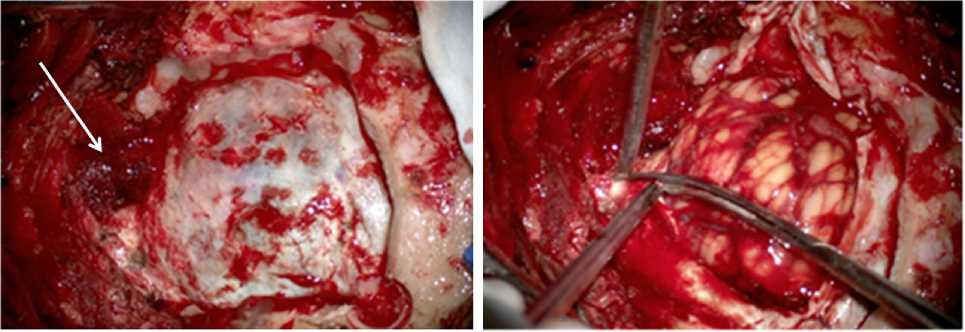
Рис. 4. Интраоперационные фотографии: а — выполнен расширенный ретросигмовидный доступ с резекцией полукольца БО (стрелка); б — вскрытие твердой мозговой оболочки над краниовертебральным переходом, в области полушария мозжечка субпиальные кровоизлияния; в — доступ к большой мозговой цистерне, которая визуализирована сразу после вскрытия твердой мозговой оболочки (стрелка); г — осуществлена санация большой мозговой цистерны от крови, удалены сгустки из 4-го желудочка, стрелкой показан продолговатый мозг артерии, резецировали заднее полукольцо большого отверстия вплоть до затылочного мыщелка с его парциальной резекцией.
Твердую мозговую оболочку вскрывали основанием к сигмовидному синусу, продолжая разрез на область краниовертебрального перехода. После вскрытия твердой мозговой оболочки сразу визуализировали и вскрывали большую затылочную цистерну, что позволяло быстро дренировать ликвор и релаксировать мозжечок (рис. 4 а, б, в, г).
Параллельно идентифицировали позвоночную артерию для проксимального контроля и удаляли
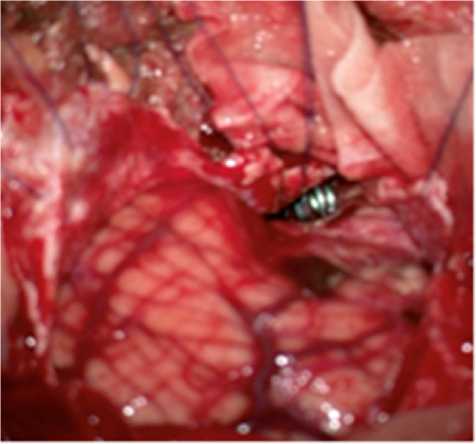
а
б
Рис. 5. Клипирование аневризмы: а — интраоперационное фото положения клипсы на аневризме; б — послеоперационная компьютерная томограмма — визуализируется клипса (показана стрелкой), аневризмы нет
сгустки крови из отверстия Мажанди. После обнаружения, мобилизации аневризмы провели ее клипирование (рис. 5 а, б).
В послеоперационном периоде отмечались умеренные бульбарные расстройства, которые значительно регрессировали к моменту выписки на 12-е сутки. Послеоперационный период протекал гладко, без осложнений. Выписана на 7-е сутки после операции.
Обсуждение. Микрохирургическое лечение аневризм ЗНМА в остром периоде кровоизлияния является сложной и актуальной проблемой. Безопасность и эффективность оперативного вмешательства обеспечивается наличием оптимального доступа, ранним проксимальным контролем, возможностью свободного доступа к отверстию Мажанди, наличием пространства для диссекции нейроваскулярных структур и работы в условиях интраоперационного разрыва.
В начале эволюции хирургического лечения аневризм позвоночной артерии и ее ветвей использовали единственный доступ — срединную субокципитальную краниоэктомию [9–13].
Первая значимая модификация субокципитального доступа, ставшая впоследствии классической, принадлежит R. C. Heros, который описал латеральный субокципитальный доступ, дополненный резекцией части БО и гемиламинэктомией С1-позвонка [8]. Позже V. Rohde, C. Schaller, W. Hassler предложили дополнять крайний латеральный доступ парциальной резекцией мыщелка затылочной кости [14]. P. Seoane с соавт. в 2017 г. предложили использовать транскон-дилярный доступ при аневризмах ЗНМА, за исключением локализации аневризм в области переднего и латерального медуллярных сегментов [15].
G. C. Viswanathan с соавт. анализировали результаты лечения 27 пациентов с аневризмами ЗНМА за девятилетний период. 63% пациентов оперированы спустя более чем пять суток после эпизода субарахноидального кровоизлияния. 10 больных оперированы в сроки от двух до пяти дней. Авторы отдают большее предпочтение «skull base» — доступам. Хорошие результаты отметили у 88,9% больных. Ухудшение зафиксировано в 22% случаев. Авторы ото- ждествляют послеоперационное ухудшение больше с развитием гидроцефалии нежели с дисфункцией черепных нервов [16].
В работе Y. Pilipenko с соавт. проанализированы результаты микрохирургического лечения 80 пациентов с аневризмами позвоночной артерии и ЗНМА. Срединный субокципитальный доступ использован в 73,8%. Ретросигмовидный доступ применен у 25% больных. При этом авторы отмечают как достаточный ретросигмовидный доступ для проксимальных аневризм малого размера. Следует отметить, что в первые 14 дней были оперированы 12 (15%) больных. Тотальная окклюзия аневризм достигнута в 93,5% наблюдений. В 71,3% случаев появление нового неврологического дефицита не отмечено. Ведущим осложнением была дисфункция IX и X черепных нервов, что отмечено в 17,5% наблюдений. Постгеморрагическая гидроцефалия развилась в 18,7% случаев. В заключении исследования авторы не рекомендуют использование расширенных доступов для большинства аневризм позвоночной артерии и ЗНМА [17].
H. Deora с соавт. использовали крайний латеральный и срединный субокципитальные доступы в лечении 20 пациентов с аневризмами ЗНМА в первые 48 часов после кровоизлияния. Гидроцефалия выявлена в 30% наблюдений. В 75% случаев пациенты были функционально независимы после операции. Осложнения отмечены у четырех пациентов в виде мозжечковых расстройств, гемипареза и бульбарного синдрома. В двух наблюдениях было выполнено отсроченное вентрикулоперитонеальное шунтирование по поводу развывшейся гидроцефалии [18].
В настоящее время спектр доступов к аневризмам ЗНМА включает срединную субокципитальную краниотомию, ретросигмовидный доступ и крайний латеральный доступ с его модификациями. В ряде работ представлены результаты использования ре-тросигмовидного и срединного субокципитального доступов в зависимости от конкретной нейровизуа-лизационной картины [16–20]. Выбор доступа может отличаться от автора к автору.
Заключение. В данном клиническом случае представляем собственный опыт микрохирургического лечения аневризм ЗНМА в остром периоде кровоизлияния с использованием расширенного ретросигмовидного ретрокондилярного доступа. Основные цели данного доступа, который по сути является прообразом латерального субокципитального доступа, — получение раннего проксимального контроля, безретракционный доступ к большой затылочной цистерне и выходу из 4-го желудочка. Мы также считаем, что нет прямого обоснования к рутинной резекции мыщелка затылочной кости, что увеличивает время оперативного вмешательства и может отождествляться с риском сопутствующих осложнений. Однако важным принципом доступа является обязательная резекция части БО, особенно в остром периоде кровоизлияния, когда первично отмечается отек полушария мозжечка с возможным пролапсом в трепанационный дефект, особенно у больных с гидроцефалией. У этих пациентов тракция полушария без проксимального контроля сопровождается риском интраоперационного разрыва. В то же время на фоне резекции части БО открывается достаточно пространства для раннего проксимального контроля и расширяются микрохирургические коридоры между краниальными нервами.
Расширенный ретросигмовидный ретрокондиляр-ный доступ безопасен и эффективен и может быть хорошей альтернативой в микрохирургии аневризм ЗНМА в остром периоде кровоизлияния. На наш взгляд, данный доступ обоснован при локализации аневризм в устье ЗНМА, в области переднего и латерального медуллярного сегментов.
Список литературы Расширенный ретросигмовидный ретрокондилярный доступ в микрохирургии аневризм задней нижней мозжечковой артерии в остром периоде кровоизлияния (клинический случай)
- Brown RD Jr, Broderick J. Unruptured intracranial aneurysms: epidemiology, natural history, management options, and familial screening. The Lancet Neurology 2014; 13 (4): 393–404.
- Cebral J, Castro M, Burgess J. et al. Characterization of cerebral aneurysms for assessing risk of rupture by using patientspecific computational hemodynamics models. American Journal of Neuroradiology 2005; 26 (10): 2550–9.
- Spetzler RF, Kalani YS, Nakaji P. Neurovascular surgery. 2nd edition. N. Y.: Thieme medical publishers, 2015; 1238 р.
- Starmoni D, Maduri R, Al Taha K, et al. Ruptured PICA aneurysms: presentation and treatment outcomes compared to other posterior circulation aneurysms. A Swiss SOS study. Acta Neurochirurgica 2019; (161): 1325–34.
- Williamson RW, Wilson DA, Abla AA, et al. Clinical characteristics and long-term outcomes in patients with ruptured posterior inferior cerebellar artery aneurysms: A comparative analysis. J Neurosurg 2015; (123): 441–5.
- Rutledge CW, Lawton MT. Basilar artery aneurysm: role for open surgery. In: Veznedaroglu E, ed. Controversies in vascular neurosurgery. Cham: Springer International Publishing Switzerland, 2016; р. 83–92.
- Fomkina OA. Morphology of intracranial parts of vertebrates, basilar, cerebellar and posterior cerebral arteries in adults of different ages and sexes: PhD diss. Volgograd, 2006; 123 p. Russian (Фомкина О. А. Морфология внутричерепных частей позвоночных частей позвоночных, базилярной, мозжечковых и задних мозговых артерий у взрослых людей различного возраста и пола: дис. … канд. мед. наук. Волгоград, 2006; 123 с.).
- Heros RC. Lateral suboccipital approach for vertebral and vertebrobasilar circulation artery lesions. J Neurosurgery 1986; (64): 559–62.
- Winn H, Jane J, Taylor J, et al. Prevalence of asymptomatic incidental aneurysms: review of 4568 arteriograms. Journal of Neurosurgery 2002; 96 (1): 43–9.
- Aboukaïs R, Zairi F, Boustia F, et al. Vertebral arteryposterior inferior cerebellar artery convergence aneurysms treated byendovascular or surgical treatment: Mid- and long-term outcome. Neurochirurgie 2016; 62 (2): 72–7.
- Éliava ShSh, Pilipenko IuV, Shekhtman OD, et al. Microsurgical treatment of aneurysms of vertebral and posteriorlower cerebellar arteries: surgical approaches, exclusion options, treatment results. Burdenko’s Journal of Neurosurgery 2019; 83 (4): 5–17. Russian (Элиава Ш. Ш., Пилипенко Ю. В., Шехтман О. Д. и др. Микрохирургическое лечение аневризм позвоночных и задних нижних мозжечковых артерий: хирургические доступы, варианты выключения, результаты лечения. Журнал «Вопросы нейрохирургии» имени Н. Н. Бурденко 2019; 83 (4): 5–17).
- Wong J, Tymanski R, Radovanovic I, et al. Minimally invasive microsurgery for cerebral aneurysms. Stroke 2015; 46 (9): 2699–706.
- Hammon WM, Kempe LG. The posterior fossa approach to aneurysms of the vertebral and basilar arteries. J Neurosurg 1972; 37 (3): 339–47.
- Rohde V, Schaller C, Hassler W. The extreme lateral transcondylar approach to aneurysms of the vertebrobasilar junction, the vertebral artery, and the posterior inferior cerebellar artery. Skull Base Surg 1994; (4): 77–180.
- Seoane P, Kalb S, Clark JC, et al. Far-lateral approach without drilling the occipital condyle for vertebral artery-posterior inferior cerebellar artery aneurysms. Neurosurgery 2017; (81): 268–74.
- Viswanathan GC, Menon G, Nair S, et al. Posterior inferior cerebellar artery aneurysms: Operative strategies based on a surgical series of 27 patients. Turkish Neurosurgery 2014; 24 (1): 30–7.
- Pilipenko Y, Eliava S, Okishev D, et al. Vertebral artery and posterior inferior cerebellar artery aneurysms: Results of microsurgical treatment of eighty patients. Surg Neurol Int 2019; (227): 1–11.
- Deora H, Nayak N, Dixit P, et al. Surgical management and outcomes of aneurysms of posterior inferior cerebellar artery: Location-based approaches with review of literature. J Neurosci Rural Pract 2020; (11): 34–43.
- Singh KR, Behari S, Kumar V, et al. Posterior inferior cerebellar artery aneurysms: Anatomical variations and surgical strategies. Asian J Neurosurg 2012; (7): 2–11.
- Dashiyan VG, Senko IV. Microsurgical treatment of distal aneurysms of the posterior inferior cerebellar artery. Neurosurgery 2019; (21): 12–23. Russian (Дашьян В. Г., Сенько И. В. Микрохирургическое лечение дистальных аневризм задней нижней мозжечковой артерии. Нейрохирургия 2019; (21): 12–23).


