Реальная клиническая практика лечения послеродовой анальной инконтиненции в России
Автор: Гарманова Т.Н., Маркарьян Д.Р., Казаченко Е.А., Агапов М.А., Какоткин В.В., Лукьянов А.М.
Журнал: Хирургическая практика @spractice
Рубрика: Статьи
Статья в выпуске: 4 (44), 2020 года.
Бесплатный доступ
Цель: Оценить реальную клиническую практику оказания медицинской помощи пациенткам с недержанием кала, изучить характер и эффективность оказания помощи пациентам, выявить проблемы, с которыми сталкивается пациент и врач при лечении послеродовой анальной инконтиненции (АИ).Материалы и методы: С помощью Google forms была сформирована анкета-опросник для практикующих хирургов, включающая 22 вопроса, касающихся медико-демографических характеристик пациенток с недержанием кала, методов диагностики, результатов лечения. Ответы проанализированы и представлены в виде сводных гистограмм.Результаты: Всего было заполнено 134 (17,4%) анкеты из 770 разосланных с сентября по ноябрь 2020г. По данным анкеты родовая деятельность была самой частой причиной АИ (74,4%). Средний возраст пациенток составил 20-40 лет, в 37% средний возраст превышал 40 лет, в 8% - старше 60 лет. Самыми распространенными жалобами были недержание газов и кала (70%) и снижение качества жизни (72%). В 28% случаев также диагностировались ректо-вагинальные свищи. Факторами выбора лечебной тактики были размер дефекта сфинктерного комплекса, возраст пациентки и данные аноректальной манометрии. Всего 8,8% врачей направляют пациенток на сакральную нейростимуляцию при неэффективности других методов. До 16,7% пациентам с послеродовой АИ предлагаются стомирующие процедуры как окончательный метод лечения.Заключение: Наше исследование представляет первый в России крупный опрос практикующих проктологов и хирургов, оценивающий проблемы оказания медицинской помощи пациенткам с послеродовой АИ. Результаты свидетельствует о недостаточном внимании к этой проблеме, что требует информационно-образовательных и организационных решений. В частности, одним из решений может быть создание региональных или федеральных центров в тесном контакте акушерской и хирургической служб для оказания медицинской помощи этой группе населения, что по нашему мнению поможет значительно улучшить качество лечения женщин с послеродовой АИ.
Недержание кала, анальная инконтиненция, послеродовое недержание, медицинская помощь, качество жизни
Короткий адрес: https://sciup.org/142230048
IDR: 142230048 | УДК: 616.352-008.222 | DOI: 10.38181/2223-2427-2020-4-48-56
Real clinical practice of postpartum anal incontinence treatment in Russia
Aim: To evaluate the medical care quality provided to patients with fecal incontinence in practice; to investigate the patient care effectiveness; to identify the problems the patient and the doctor are faced during the postpartum anal incontinence (AI) treatment.Methods: A questionnaire for surgeons was created using Google forms. It includes 22 questions about medical characteristics of patients with AI, used diagnostic methods, and treatment results. The answers were analyzed and presented as histograms.Results: Totally 134 (17.4%) questionnaires were completed from September to November 2020. Labor was the most common AI cause (74.4%). The median age was 20-40 years, 37% of patients was >40 years, 8% - >60 years. The most common complaints were incontinence (70%) and decreased life quality (72%). Rectovaginal fistulas were diagnosed in 28% of cases. The sphincter complex lesion size, age and anorectal manometry results determined the treatment strategy. Only 8.8% of surgeons suggested sacral neurostimulation in case of the other methods inefficiency. Up to 16.7% of patients were offered to create stoma as the final treatment method.Discussion: Our study is the first major survey for proctologists and surgeons in Russia, assessing the medical care of patients with postpartum AI. The results indicate insufficient attention to this problem; it requires educational and organizational solutions. Regional or federal centers where obstetrician and surgeons can work cooperatively could be extremely helpful to provide appropriate medical care to these patients and to improve the treatment quality for women with postpartum AI.
Текст научной статьи Реальная клиническая практика лечения послеродовой анальной инконтиненции в России
Анальная инконтиненция (АИ), как следствие травмы мышечного каркаса промежности и сфинктерного комплекса анального канала, представляет важную медико-социальную проблему. И, хотя, в практике врачей хирургического профиля, пациентки с жалобами на недержание кишечного содержимого встречаются относительно редко, мировая литература свидетельствует о достаточно высокой частоте родового повреждения анальных сфинктеров, достигающей 9-11% от всех естественных родов. Более того, сообщается о том, что от 26 до 87% случаев повреждения оказываются не диагностированными в раннем послеродовом периоде [1][2][3][4]. Принимая во внимание примерное количество состоявшихся естественных родов в России за 2019г (около 1,2млн), можно предположить, что цифра, отражающая масштаб заболеваемости, пусть даже приблизительная, получается колоссальная – 13200 женщин. Однако, частота таких пациенток на приемах врачей, даже в специализированных Центрах остается крайне низкой,создавая ложное впечатление незначительности проблемы.
Объяснение несоответствия мировой статистики и частоты обращаемости кроется, возможно, в крайне сложном эмоциональном фоне проблемы последовой АИ – пациентки не хотят этим делиться, причем не только с окружающими, но и с врачами. По данным Heidi W. Brown с соавт. менее 30% женщин с АИ обращаются за медицинской помощью [5]. Парадоксально, что в момент, когда одно из самых важных и ожидаемых событий в жизни молодой женщины осложняется резким ухудшением ее качества,сама проблема недержания по очевидным причинам воспринимается как крайне постыдная и отталкивающая.Несмотря на то, что недержание резко затрудняет социальную жизнь и требует немедленного обращения к специалистам, многие пациентки предпочитают смириться. Недостаток информации об эффективных методах лечения АИ также является мощным барьером на пути решения проблемы как для врачей, так и для пациентов.
В подавляющем большинстве случаев причинами длительного сокрытия проблемы становятся боязнь огласки, недооценка врачами масштаба проблемы и ее влияния на качество жизни пациентки и отсутствие возможности получения специализированной помощи.
К АИ, как следствию родовой травмы, по мнению V.L. Handa, в первую очередь, могут приводить спонтанные разрывы промежности третьей-четвертой степени и эпизиотомии выполненные без показаний [4][6]. Эпи-зиотомия,в отличие от спонтанных разрывов тяжелой степени,является грозным,но модифицируемым фак- тором риска АИ.По данным систематического обзора Hartmann с соавт. четкое ограничение применения эпизиотомии по строгим показаниям снижает риски травм тазового дна и анального канала.Согласно данным недавнего Кокрановского обзора,посвященного данной проблеме, рутинная эпизиотомия «не оправдана при отсутствии необходимости инструментального родо-вспоможения»[7]. Однако, несмотря на это, до 35% естественных родов сопровождаются рутинным применением эпизиотомии как в России, так и в других странах [8].
В настоящее время проблеме послеродового недержания кала уделяется недостаточное внимание, с одной стороны в связи с нежеланием женщин предавать проблему гласности, с другой стороны в связи с отсутствием отлаженной организации медицинской помощи таким пациенткам, а также четких руководств для врачей по обследованию и лечению этого состояния. [9], однако,данное руководство носит рекомендательный характер и не снабжает практикующего врача детальным алгоритмом поведения в случае травматического повреждения сфинктерного аппарата прямой кишки во время родов или же встречи такого пациента в отдаленные сроки.В большинстве стран Европы существуют национальные практические рекомендации по лечению пациенток с родовыми травмами промежности.Напри-мер, подготовленное Королевской Коллегией Акушеров и Гинекологов исчерпывающее практическое руководство по ведению пациенток с разрывами промежности 3-4й степени дает описание классификации, факторов риска, а также детальный пошаговый алгоритм действий в случае хирургического лечения родовых промежностных травм.
Соответственно, в большинстве случаев, обследование и лечение женщин,страдающих послеродовым недержанием кала, основано на субъективном мнении специалиста. Однако, встречаемость данной проблемы не позволяет большинству хирургических клиник и отдельных врачей «набить руку», то есть достичь плато в кривой обучения хирургического лечения.
В своей работе мы предприняли попытку проанализировать реальную клиническую ситуацию, сложившуюся в нашей стране в отношении диагностики и лечения женщин с послеродовыми проктологическими проблемами.
Целями данного исследования стали:
-
• Оценка реальной клинической практики оказания медицинской помощи пациенткам с недержанием кала,
-
• изучение характера и эффективности оказания помощи пациентам,
-
• выявление проблем,с которыми сталкивается пациент и врач при лечении послеродовой АИ.
Материалы и методы
При помощи облачного онлайн-инструмента Google forms была сформирована анкета-опросник для практикующих хирургов, проктологов, колопроктологов (приложение 1), включающая 22 вопроса, касающихся медико-демографических характеристик пациенток с недержанием кала, методов диагностики, используемых врачами, а также результатов проводимого лечения. Предложение заполнить анкеты направлялось по электронным почтовым адресам и посредством бумажных форм колопроктологам и хирургам различных регионов Российской федерации, Украины, Казахстана, Мол-давии.В течение месяца врачи имели возможность заполнить онлайн форму опросника.Данные для последующего анализа использовались только в том случае, если врач в своей клинической практике встречался хотя бы с одной такой пациенткой в год. Полученные ответы проанализированы и представлены в виде сводных гистограмм.
Результаты
За период с сентября по ноябрь 2020 года были разосланы 770 анкет, из которых заполнено было 134 (17,4%). В подсчете результатов учитывались как полностью, так и частично заполненные анкеты. Среди ответивших на опросник врачей проктологов было 69,5%, хирургов общей практики 25% и акушеров-гинекологов 5,5%. Более половины респондентов на момент опроса работали в государственных клиниках (59,4%).
Большая часть респондентов (82% ) отметили, что встречают пациенток с послеродовой АИ до 5раз в год, при этом по 9% опрошенных встречают таких пациенток в диапазоне от 6 до 10 пациенток в год и чаще 10 раз в год.
Среди всех причин АИ родовая деятельность явилась причиной в 74,4% случаев. Оставшаяся часть причин АИ разделилась следующим образом: по 10% случаев приходится на повреждения анального канала ятрогенной природы,как следствие проктологических операций и в результате нейрогенных нарушений (инсульты, деменция и т.д.), в 4% случаев недержание стало следствием синдромокомплекса низкой передней резек-ции,повреждениями анального канала насильственной природы – 1,6% случаев.
Средний возраст пациентов у большинства опрошенных ожидаемо находился в пределах 20-40 лет, однако у 37% врачей средний возраст пациентов превышал 40 лет, причем у 8% из них составил 60 лет и старше, что свидетельствует о высокой значимости проблемы в любой возрастной группе.
Далее мы более подробно рассмотрим проблему послеродового АИ,ввиду несопоставимо более частой заболеваемости по сравнению с другими причинами АИ.
Самыми распространенными жалобами у пациенток с АИ закономерно были недержание газов и кала (70%) и резкое снижение качества жизни (72%). Вопреки рас-
Какие специализированные опросники для определения тяжести недержания и контроля лечения?
125&пЬ8р;ответов
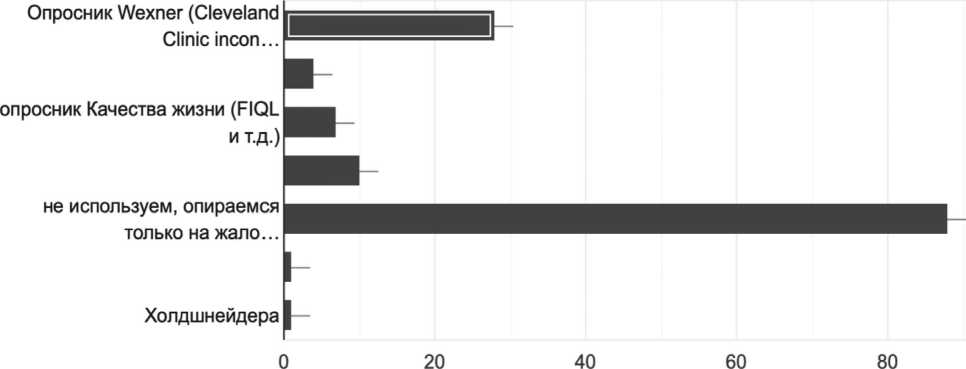
Рис. 1. Используемые анкеты-опросники для определения тяжести недержания и контроля лечения Fig. 1. Questionnaires used to determine the incontinence severity and treatment efficacy
пространенному мнению среди врачей, недержание мочи у пациентов с послеродовой АИ встречалось лишь в 14% случаев. Почти у трети (28%) пациенток регистрировалось наличие сопутствующего ректо-ваги-нального свища, что значительно усложняет выполнение хирургических вмешательств и требует от хирургов высочайших профессиональных навыков.
Международные анкеты-опросники, необходимые для объективизации тяжести АИ и контроля эффективности лечения,используют, согласно нашему опросу, менее 30% врачей, тогда как остальные в своей практике опираются лишь на жалобы и данные инструментальных исследований. (рис. 1).
Выбирая тактику лечения,примерно равное число респондентов предпочитают прибегать к лишь к консервативным мероприятия и только хирургическому лечению – 69% и 61% соответственно. Интересно, что определяющими факторами выбора лечебной тактики, помимо размера анатомического дефекта сфинктерного комплекса,явились возраст пациентки и данные аноректальной манометрии (по мнению 43% респондентов) (рис. 2). Эффективным проводимое хирургического лечение считают только 41% опрошенных врачей, еще 36% оценивают его как частично эффективное.
Говоря о непосредственной хирургической тактике, обращает на себя внимание крайне редкое направление пациентов на сакральную нейростимуляцию – не более 8,8% врачей, принявших участие в опросе. Удивительно, что в два раза чаще пациентам с послеродовой АИ в качестве окончательного метода лечения предлагаются стомирующие процедуры (16,7%). При этом 65% респондентов все же отмечают необходимость нейросак-ральной стимуляции при неэффективности хирургических методов лечения,но сообщают о недоступности данной методики в их регионе.
Только 10% врачей отметили наличие специализированных учреждений или программ подготовки специалистов, направленных на оказания помощи пациенткам с АИ в их регионе (рис. 3).
Более 60% опрошенных отметили, что женщины их области или края не могут получить специализированную помощь в течение длительного времени. Крайне актуальной проблему оказания помощи пациенткам с послеродовым АИ считают 60,2 % респондентов (рис. 4). При этом более 84% опрошенных хотели бы пройти тренинг по оказанию хирургической помощи пациенткам с послеродовой инконтиненцией,но не имеют возможности из-за недоступности.
Таким образом, большая часть врачей встречается с пациентами, страдающими АИ не чаще 5 раз в год, послеродовые травмы – основная причина данного состояния, факторами, влияющими на выбор тактики лечения врачи считают размер дефекта и данные аноректальной манометрии, основная часть врачей хотели бы пройти обучение по оказанию помощи данной группе пациенток.
На Ваш взгляд, какие критерии определяют выбор тактики лечения пациентов с АН?
123&пЬ8р;ответа
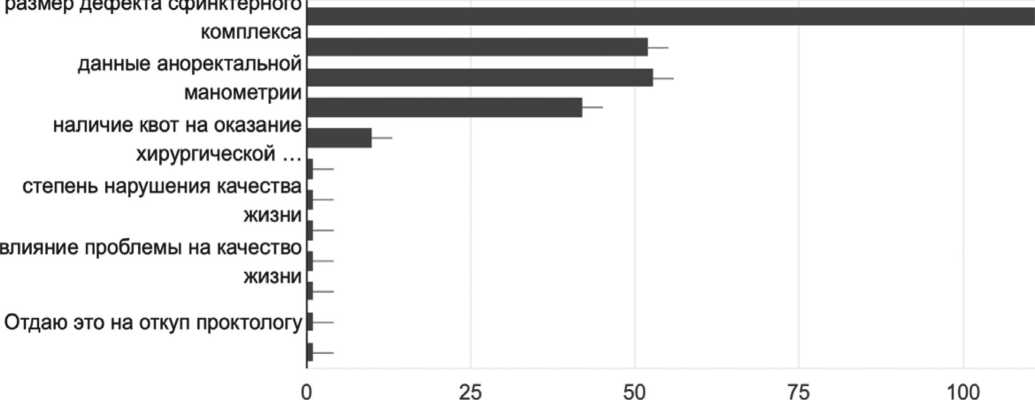
Рис. 2. Критерии, определяющие выбор тактики лечения пациентов с анальной инконтиненцией Fig. 2. Determinative criteria for treatment strategy for patients with anal incontinence
Обсуждение
Данные мировой литературы свидетельствуют о достаточно высокой частоте послеродовой АИ практически повсеместно. Частота клинически значимых повреждений сфинктерного аппарата прямой кишки достигает 27% у женщин, рожавших естественным путем,однако большая часть этих повреждений носит обратимый характер и функция держания полностью восстанавливается через 3-6 месяцев после родов [3], [10]. И только 11% всех естественных родов сопровождаются хроническим нарушением анальной континен-ции. Разрывы промежности 3-4 степени при повторных родах встречаются примерно в 5 раз чаще у рожениц, имевших разрывы в первых естественных родах8,, даже если эта травма протекала субклинически. На наш взгляд,именно этот факт должен изменить парадигму проктологических осмотров беременных – вместо формального осмотра по причине геморроидальной болезни, которая никогда не вызывает сколь-либо серьезных осложнений в естественных родах, выявлять признаки ранее перенесенной травмы у повторно-рдящих и своевременно профилактировать возможное развитие OASIS, в том числе выбором кесарева сечения.
Диагностика послеродовой инконтиненции не нуждается, как правило, в высокотехнологичных или дорогостоящих методах обследования, однако требует скрупулезности в сборе анамнеза,характера травмы, особенностей родовой деятельности и, пожалуй, самого главного – достаточного опыта врача при мануальном исследовании.Данные проведенного опроса говорят о том, что большая часть опрошенных врачей встречаются пациентками с OASIS относительно редко. В подобной ситуации,очевидно,крайне сложно добиться высокого уровня диагностики и эффективности лечения АИ. Это предположение подтверждается тем, что более 80% врачей, ответивших на наш опрос, считают недостаточными свои знания в отношении лечения этого заболевания и хотели бы пройти дополнительное обучение.
Крайне важным компонентом этапа планирования реабилитации таких пациенток является оценка качества жизни.Одним из универсальных средств оценки как самого недержания, так и влияния проблемы на качество жизни пациента является широко используемый опросник Кливлендской клиники – Wexner score (The Wexner Continence Grading Scale). Помимо суммарной оценки степени недержания и его влияния на качество жизни наиболее удобными и в то же время надежными способами регистрации степени нарушения социальной жизни является шкала FIQl (The Fecal Incontinence Quality of Life Scale) [11], [12] и простая, но надежная визуально-аналоговая шкала беспокойства (Bother scale) от 1 до 10 [1]. Однако, в нашем исследовании ока-
Существуют ли в Вашем регионе реабилитационные программы для пациенток с АИ?
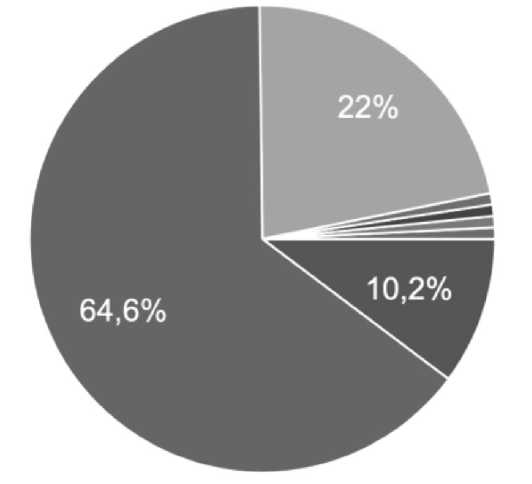
ф да, под руководством специалистов ( кинезотерапевтов, методистов, акушерок и медицинских сестер)
ф нет существуют неофициальные программы силами отдельных врач...
ф информации нет ф не знаю, не сталкивалась ф Комплексно не занимается никто ф не знаю
Рис. 3. Наличие реабилитационных программ для пациентов с анальной инконтиненцией Fig. 3. Availability of rehabilitation programs for patients with anal incontinence
залось,что менее трети врачей используют опросники в предоперационном обследовании пациенток на этапе планирования лечения. Важно помнить, что у части пациенток АИ может быть обусловлена повреждениями ветвей срамного нерва.
Травматическая нейропатия полового нерва разной степени выраженности выявляется более чем у 40% женщин после родов. По данным R. Gilliland с соавт., именно двусторонняя нейропатия полового нерва является важнейшим предиктором эффективности хирургического лечения анальной инконтиненции[13]. Следовательно, проведение нейрофизиологического обследования в объеме, как минимум, оценки проводимости по половому нерву необходимо выполнять рутинно у пациенток с АИ (11).
Сегодня считается, что существуют два основных фактора,имеющих доказанную прогностическую ценность на исход хирургического лечения травматической АИ, – амплитуда сокращения пуборектальной петли и, упомянутая выше, двусторонняя сохранность половых нервов [13][14].
Среди опрошенных нами врачей менее 5% опираются на данные показатели при выборе метода лечения. Более того, по данным проведенного опроса, врачи в большинстве случаев не только не имеют практической возможности выполнения такого рода обследований, но и не информированы о необходимости его проведения,особенно у женщин с неудовлетворительными результатами оперативного лечения.
Пробелы в диагностике и предоперационном обследовании отражаются и в том,какие факторы,по мнению опрошенных врачей,играют основную роль при выборе метода лечения. Так большинство отечественных специалистов считают, что главным для выбора лечебной тактики, помимо размера анатомического дефекта сфинктерного комплекса,являются возраст и данные аноректальной манометрии. Однако, мировая литература свидетельствует об отсутствии влияния данных факторов на эффективность лечения послеродовой АИ [15][13][16]. В такой ситуации особенно ценным кажется утверждение Simmang C. с соавт. о высокой эффективности хирургических методов коррекции послеродовой травмы анального канала независимо от возраста[16].
Лечение анальной инконтиненции представляет собой сложную проблему, всегда требующую комплексного подхода.В настоящее время существуют два основных метода лечения АИ: оперативное восстановление целостности анального сфинктера и нейросак-ральная стимуляция, а также комбинация этих методик. Эффективность хирургического лечения достигает в среднем 70% [17].
Опрошенные врачи оценивают эффективность проводимого ими хирургического лечения в пределах 40%,
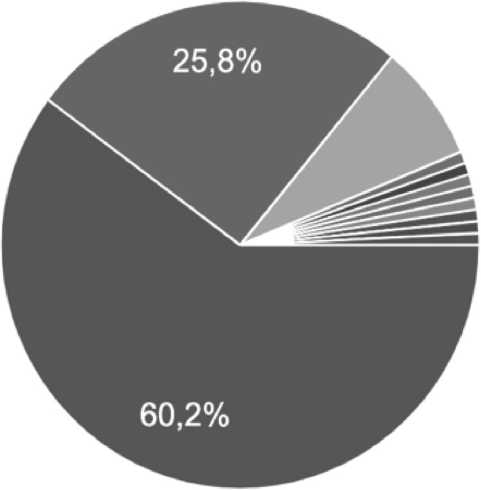
ф крайне актуальна, многие пациентк...
ф актуальна, но большинство пациент...
скорее не актуальна, подобной про...
ф Не могу оценить актуальность ф Не могу адекватно оценить масшта...
ф Неизвестно сколько их
Ф стесняются обратиться ф Мало пациенток
▲ 1/2 ▼
Рис. 4. Актуальность проблемы оказания помощи пациентам с послеродовой инконтиненцией
Fig. 4. The relevance of the problem of providing medical care to patients with postpartum incontinence
что значительно ниже вышеотмеченной общемировой цифры в 70%. На наш взгляд, основными причинами такой низкой оценки эффективности могут быть низкая обращаемость пациентов и ретуширование проблемы врачами первичного звена, связанное с недостаточной осведомленностью с этой нозологией, что не позволяет большинству хирургических клиник (как и отдельных специалистов)достичь плато в кривой обучения хирургического лечения. С другой стороны, опрошенные врачи отмечают недостаток информации, особенно в отношении предоперационного обследования пациентов,необходимость в дополнительном образовании по данной тем и отсутствие специализированных лечебно-реабилитационных центров,в которых бы уделялось более пристальное внимание лечению пациенток этой группы. Тогда как с точки зрения организации здравоохранения, по мнению большинства международных экспертов, необходимо не только формирование центров концентрации пациентов с подобными проблемами,но и обязательное внедрением программ обучения своевременному выявлению и лечению послеродовой АИ с использованием симуляционных моделей [18].
Особняком стоит вопрос доступности новых технологий лечения АИ. Так, сегодня мировое сообщество едино во мнении о крайне высокой эффективности сакральной нейростимуляции в лечении АИ,независимо от размера дефекта сфинктеров анального канала [5], [10], [19]. Кроме того, рассматривается возможность применения данного метода в качестве лечения АИ первой линии. Однако, 2/3 опрошенных нами специалистов указывают на недоступность данной технологии в их регионе.
Заключение
Общая картина, открывающаяся после анонимного опроса специалистов, которые сталкиваются в своей клинической практике с пациентами с АИ,свидетель-ствует о нескольких принципиальных проблемах в оказании специализированной помощи этой группе пациентов. Во-первых, сложность у этой группы пациентов в получении специализированной помощи.Об этом же,как правило,сообщают и сами пациенты,го-воря о многократных попытках найти клинику или специалиста, владеющего опытом лечения АИ. Во-вторых, отсутствие стандарта алгоритма обследования и навыков использования современных диагностических инструментов для планирования и оценки эффективности лечения АИ у большинства хирургов-проктологов. В-третьих общая неудовлетворенность врачей эффективностью проводимого лечения и отсутствием специализированных образовательных программ под-готовки,позволяющих достичь нужного уровня ком- петенции в лечении АИ вместе с высокой потребностью повышения собственной квалификации в лечении АИ.
Наше исследование представляет первый в России крупный опрос практикующих проктологов и хирургов, позволяющий оценить современное состояние проблемы оказания медицинской помощи пациенткам с послеродовой АИ в нашей стране, основываясь на анонимном опросе практикующих хирургов. Полученная информация, возможно, свидетельствует о недостаточном внимании к этой проблеме, что требует как информационно-образовательных так и организационных решений.В частности,одним из решений может быть создание региональных или федеральных центров в тесном контакте акушерской и хирургической служб для оказания медицинской помощи этой группе населения, что, по нашему мнению, поможет значительно улучшить качество лечения женщин с послеродовой АИ.
Список литературы Реальная клиническая практика лечения послеродовой анальной инконтиненции в России
- F. D. Turel, S. Langer, K. L. Shek, and H. P. Dietz, “Medium-to long-term follow-up of obstetric anal sphincter injury,” Dis. Colon Rectum, vol. 62, no. 3, pp. 348-356, 2019, https://doi.org/10.1097/DCR.0000000000001297.
- S. S. Webb, D. Yates, M. Manresa, M. Parsons, C. Mac-Arthur, and K. M. K. Ismail, “Impact of subsequent birth and delivery mode for women with previous OASIS: systematic review and meta-analysis,” Int. Urogynecol. J., vol. 28, no. 4, pp. 507-514, 2017, https://doi.org/10.1007/s00192-016-3226-y.
- M. A. Harvey et al., “Obstetrical Anal Sphincter Injuries (OASIS): Prevention, Recognition, and Repair,” J. Obstet. Gynaecol. Canada, vol. 37, no. 12, pp. 1131-1148, 2015, https://doi.org/10.1016/S1701-2163(16)30081-0.
- A. Lacross, M. Groff, and A. Smaldone, “Obstetric anal sphincter injury and anal incontinence following vaginal birth: A systematic review and meta-analysis,” J. Midwifery Women’s Heal., vol. 60, no. 1, pp. 37-47, 2015, https://doi.org/10.1111/jmwh.12283.
- H. W. Brown, K. Y. Dyer, and R. G. Rogers, “Management of Fecal Incontinence,” Obstet. Gynecol., 2020, https://doi.org/10.1097/AOG.0000000000004054.
- V. L. Handa, J. L. Blomquist, K. C. McDermott, S. Friedman, and A. Muñoz, “Pelvic floor disorders after vaginal birth: Effect of episiotomy, perineal laceration, and operative birth,” Obstet. Gynecol., 2012, https://doi.org/10.1097/AOG.0b013e318240df4f.
- H. Jiang, X. Qian, G. Carroli, and P. Garner, “Selective versus routine use of episiotomy for vaginal birth,” Cochrane Database of Systematic Reviews. 2017, https://doi.org/10.1002/14651858.CD000081.pub3.
- K. Hartmann, M. Viswanathan, R. Palmieri, G. Gartlehner, J. Thorp, and K. N. Lohr, “Outcomes of routine episiotomy: A systematic review,” Journal of the American Medical Association. 2005, https://doi.org/10.1001/jama.293.17.2141.
- “Clinical guidelines for coloproctology 2017 edited by corresponding member of the RAS Yu. A. Shelygina, 2nd edition, revised and supplemented.” in Russ.
- A. L. Petrushin and A. V. Pryalukhina, “Postpartum anal incontinence,” Obstet. Gynecol. Reprod., vol. 13, no. 1, pp. 50-62, 2019, https://doi.org/10.17749/2313-7347.2019.13.1.050-062.
- R. S. McLeod, “Fecal Incontinence Quality of Life Scale:Quality of Life Instrument for Patients with Fecal Incontinence,” Dis. Colon Rectum, 2000, https://doi.org/10.1007/bf02237237.
- T. H. Rockwood et al., “Fecal incontinence quality of life scale,” Dis. Colon Rectum, 2000, https://doi.org/10.1007/bf02237236.
- G. R., A. D.F., M. J. H., O. L., G. J.E., and W. S.D., “Pudendal neuropathy is predictive of failure following anterior overlapping sphincteroplasty,” Dis. Colon Rectum, 1998.
- G. Zufferey, T. Perneger, J. Robert-Yap, R. Rubay, B. Lkhagvabayar, and B. Roche, “Measure of the voluntary contraction of the puborectal sling as a predictor of successful sphincter repair in the treatment of anal incontinence,” Dis. Colon Rectum, 2009, https://doi.org/10.1007/DCR.0b013e31819d46a6.
- L. Oliveira, J. Pfeifer, and S. D. Wexner, “Physiological and clinical outcome of anterior sphincteroplasty,” Br. J. Surg., 1996, https://doi.org/10.1002/bjs.1800830421.
- C. Simmang, E. H. Birnbaum, I. J. Kodner, R. D. Fry, and J. W. Fleshman, “Anal sphincter reconstruction in the elderly: Does advancing age affect outcome?,” Dis. Colon Rectum, 1994, https://doi.org/10.1007/BF02049804.
- K. Kuismanen, K. Nieminen, K. Karjalainen, K. Lehto, and J. Uotila, “Outcomes of primary anal sphincter repair after obstetric injury and evaluation of a novel three-choice assessment,” Tech. Coloproctol., 2018, https://doi.org/10.1007/s10151-018-1770-9.
- “Practice Bulletin No. 165: Prevention and Management of Obstetric Lacerations at Vaginal Delivery,” Obstet. Gynecol., 2016, https://doi.org/10.1097/AOG.0000000000001523.
- V. Patton, S. Kumar, K. Parkin, E. Karantanis, and P. Dinning, “The relationship between residual sphincter damage after primary repair, faecal incontinence, and anal sphincter function in primiparous women with an obstetric anal sphincter injury,” Neurourol. Urodyn., vol. 38, no. 1, pp. 193-199, 2019, https://doi.org/10.1002/nau.23826.


