Редкая аномалия терминального отдела подвздошной кишки у пациента с клиникой перитонита
Автор: Веденин Ю.И., Попова И.С., Назарук А.С., Орешкин А.Ю., Шаталов А.А., Кучин Д.А.
Журнал: Волгоградский научно-медицинский журнал @bulletin-volgmed
Статья в выпуске: 4 т.22, 2025 года.
Бесплатный доступ
Удвоение кишечника – редкое аномальное образование, дублирующее по своей морфологической структуре исходный орган. Встречаются различные формы удвоения кишечника, размеры этих образований и клиника их сопровождающая. Дивертикул Меккеля – локальное мешковидное выпячивание стенки подвздошной кишки, является наиболее частой врожденной аномалией желудочно-кишечного тракта примерно 2 % в популяции. Материалы и методы. Представлено редкое клиническое наблюдения двойной аномалии подвздошной кишки – удвоение терминального отдела и наличие дивертикула Меккеля у юноши 17 лет, манифестирующее клиникой перитонита. Пациент находился на лечении в отделении хирургии ГБУЗ КБСМП № 15 г. Волгограда, куда был доставлен каретой СМП с жалобами на боли в эпигастрии, тошноту, рвоту. Госпитализирован в хирургическое отделение с предварительным диагнозом: острый панкреатит. Результаты и обсуждение. В результате динамического наблюдения, рентгенологического и ультразвукового обследования заподозрено наличие острой кишечной непроходимости. Произведена видеолапароскопия: имеется конгломерат подвздошной кишки, серозно-геморрагический выпот больше по правому флангу в объеме до 400 мл. Выполнена лапаротомия с резекцией конгломерата подвздошной кишки, санация, дренирование брюшной полости. Послеоперационный период осложнился ранней спаечной кишечной непроходимостью. Своевременная релапаротомия позволила восстановить пассаж по кишечнику. После повторной операции произведен расчет модернизированного Мангеймского индекса перитонита, по результатам которого третья операция не требуется. Через 11 суток пациент выписан на амбулаторное долечивание с диагнозом: тубулярное удвоение подвздошной кишки. Дивертикул Меккеля. Узлообразование с некрозом тонкой кишки. Диффузный серозный перитонит. Острая тонкокишечная непроходимость. Заключение. При выявлении у молодых пациентов признаков острой хирургической патологии со стороны органов брюшной полости, нетипичных для данной возрастной группы, возникающей внезапно и не имеющих четкой причинно-следственной связи необходимо исключить наличие аномалий терминального отдела подвздошной кишки.
Аномалии развития, тубулярное удвоение подвздошной кишки, дивертикул Меккеля, острый панкреатит, острая кишечная непроходимость, перитонит
Короткий адрес: https://sciup.org/142246945
IDR: 142246945 | УДК: 617-089.844 | DOI: 10.19163/2658-4514-2025-22-4-25-33
Rare anomaly of the terminal ileum in a patient with peritonitis clinic
Doubling of the intestine is a rare abnormal formation that duplicates the original organ in its morphological structure. There are various forms of intestinal doubling, the size of these formations and the clinic accompanying them. Meckel's diverticulum is a local sac-like protrusion of the ileum wall, it is the most common congenital anomaly of the gastrointestinal tract, approximately 2% in the population. Material and methods: A rare clinical observation of a double ileum anomaly is presented – doubling of the terminal section and the presence of Meckel's diverticulum in a 17-year-old boy, manifesting in the clinic of acute pancreatitis. The patient was being treated at the surgery department of the State Medical Institution Clinical Hospital of Emergency Medical Care No. 15 in Volgograd, where he was taken by the EMC carriage with complaints of epigastric pain, nausea, vomiting. He was hospitalized in the surgical department with a preliminary diagnosis of acute pancreatitis. Results and discussion: As a result of dynamic observation, X-ray and ultrasound examination, the presence of acute intestinal obstruction was suspected. A video laparoscopy was performed: there is a conglomerate of ileum, a serous hemorrhagic effusion more on the right flank in volume to 400 millilitres. It was followed a laparotomy with resection of the ileum conglomerate, sanation, drainage of the abdominal cavity. The postoperative period was complicated by early adhesive intestinal obstruction. Timely relaparotomy made it possible to restore passage through the intestine. After re-operation, the calculation of Revised Mannheim Peritonitis Index was made, the results of which the third operation is not required. After 11 days, the patient was discharged for outpatient follow-up treatment. diagnosed with tubular doubling of the ileum. Meckel's diverticulum. Nodulation with necrosis of the small intestine. Diffuse serous peritonitis. Acute small bowel obstruction. Conclusion: If signs of acute surgical pathology from the abdominal organs are detected in young patients, which are atypical for this age group, occur suddenly and do not have a clear causal relationship, it is necessary to exclude the presence of anomalies of the terminal ileum.
Текст научной статьи Редкая аномалия терминального отдела подвздошной кишки у пациента с клиникой перитонита
doi:
Удвоением кишечника принято называть аномальное образование, дублирующее по своей морфологической структуре исходный орган.
В целом удвоение органов желудочно-кишечного тракта встречается крайне редко (менее 0,02 % новорожденных). При этом более 70– 80 % случаев диагностируется в возрасте до 2 лет [1, 2]. Локализация данной аномалии весьма вариабельна и может включать в себя удвоение любого органа желудочно-кишечного тракта [3].
Наиболее частая локализация удвоения – это подвздошная кишка. Протяженность удвоения колеблется от нескольких сантиметров до метра, а диаметр – от одного до двадцати сантиметров [4].
В большинстве случаев удвоение ЖКТ диагностируется в детском возрасте, т. к. данные аномалии нередко приводят к различным осложнениям.
Среди них различают желудочно-кишечные кровотечения, перфорации, которые сопровождают дивертикулярные и трубчатые удвоения; непроходимость и воспаление при кистозных и дивертикулярных удвоениях; сдавление соседних органов при кистозной форме аномалии [3,5–7].
Иногда встречаются комбинации нескольких видов осложнений.
Наряду с удвоением ЖКТ наиболее частой аномалией является локальное выпячивание стенки подвздошной кишки – дивертикул Меккеля.
Дивертикул Меккеля можно заподозрить у пациента с клиникой кишечного кровотечения, кишечной непроходимости или при наличии боли в правой подвздошной области из-за воспаления или перфорации дивертикула [4, 9].
Диагностика подобных аномалий у взрослых крайне затруднительна. И если диагноз не поставлен в раннем детстве, то неспецифическая клиническая картина, длительное бессимптомное течение заболевания, сложности интерпретации клинических данных затрудняют верификацию врожденной аномалии. И только развитие осложнений, и проведение срочных хирургических вмешательств у взрослых позволяют установить точный диагноз и добиться выздоровления пациента.
ЦЕЛЬ РАБОТЫ
Представить опыт хирургического лечения кишечной непроходимости, обусловленной редкой аномалией терминального отдела подвздошной кишки.
МЕТОДИКА ИССЛЕДОВАНИЯ
Пациент М., 17 лет, 20.11.2023 г. в 23 ч
50 мин в срочном порядке доставлен бригадой скорой медицинской помощи в ГУЗ «КБСМП № 15» г. Волгограда с жалобами на боли в эпигастральной области, тошноту, рвоту. Госпитализирован в хирургическое отделение.
РЕЗУЛЬТАТЫ ИССЛЕДОВАНИЯИ ИХ ОБСУЖДЕНИЕ
Анамнез заболевания: симптомы появились 19.11.2023 г. 20.11.2023 г. боли в эпигастрии усилились, появилась многократная рвота в связи с чем была вызвана бригада скорой медицинской помощи.
Анамнез жизни: без особенностей.
Аллергологический анамнез: со слов пациента не отягощен.
При осмотре состояние средней тяжести, АД – 120/80, ЧСС – 90 уд./мин. Кожные покровы обычной окраски, язык влажный. Дыхание везикулярное, ЧД – 18 в 1 мин.
Живот подвздут, симметричный, участвует в акте дыхания, мягкий, болезненный в эпигастрии, перистальтика активная, симптомов раздражения брюшины нет. Стул оформленный (дефекация последний раз 20.11.2023 г.), обыч- ного цвета, газы отходят. Мочеиспускание не нарушено.
Больной госпитализирован в хирургическое отделение с диагнозом: острый панкреатит. Назначено лечение: инфузионная терапия в режиме нормогидратации, спазмолитическая терапия, антибиотикотерапия, ингибиторы протеолиза. Установлен назогастральный зонд.
На основании полученных данных поставлен предварительный диагноз: К85.9 – острый панкреатит. Хронология развития болезни пациента М. и этапы лечения представлены на рис. 1.
ОАК от 21.11.2023 г.: Hgb. – 128 г/л, эр. – 4,24 × 1012/л, ht – 37,6 %, тромбоциты – 203 × 109/л, лейкоциты – 8,6 × 109/л, (п – 3 %, с – 73 %, э – 2 %, м – 6 %, л – 16 %), амилаза крови – 248,0 ммоль/л, креатинин – 54,6 ммоль/л, общий билирубин – 3,9 ммоль/л, мочевина – 3,6 ммоль/л, глюкоза крови – 4,88 ммоль/л.
УЗИ органов брюшной полости 21.11.2023 г. 10 ч 47 м на аппарате Samsung HS70A конвекс-ным датчиком частотой 1–7 мгц: у правой доли печени жидкость 3,4 см; поджелудочная железа: головка – 26,7 мм, тело – 15,7 мм, хвост – 26,7 мм, однородность–неоднородная за счет мелкоочаговых диффузных изменений; в малом тазу жидкость до 7 см (рис. 2).
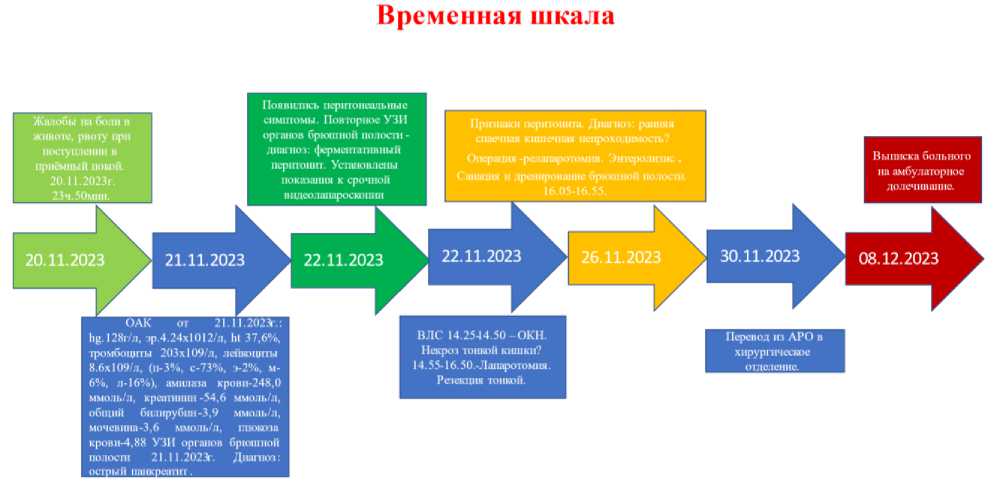
Рис. 1. Хронология диагностики, лечения и прогноз пациента М. Блок-схема временной шкалы выполнена авторами (согласно рекомендациям, разработанным международными организациями в области здравоохранения для клинических случаев)
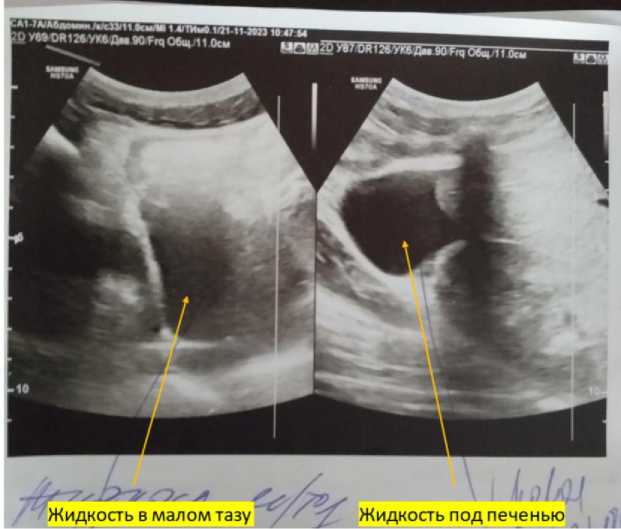
Рис. 2 . Жидкость в области правой доли печени и в малом тазу
На фоне проводимой терапии примерно через 1,5 суток после поступления в отделение отмечено ухудшение состояния пациента. А именно: боли распространились по всему животу, живот вздут, болезненный при пальпации во всех отделах, положительны перитонеальные симптомы. В срочном порядке произведено
УЗИ органов брюшной полости 22.11.2023 г. Заключение: диффузные изменения паренхимы поджелудочной железы. Свободная жидкость в брюшной полости, малом тазу. В гипогастрии расширенные петли кишечника, перистальтика отсутствует (рис. 3). Возможна острая кишечная непроходимость.
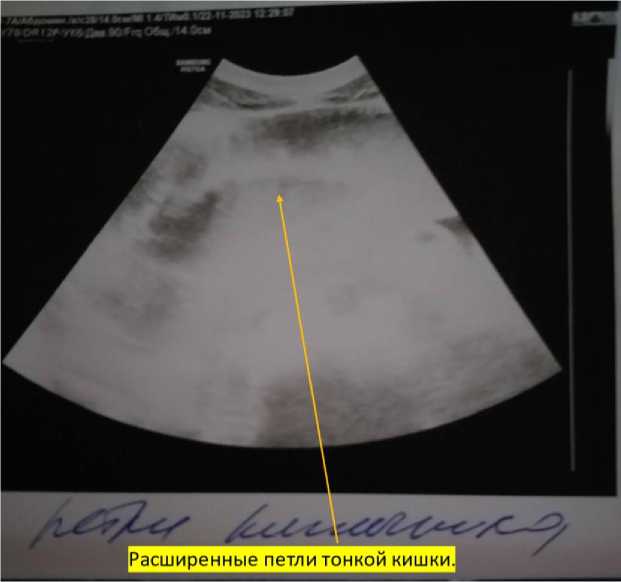
Рис. 3. Расширенные петли тонкого кишечника
После совместного осмотра больного лечащим врачом и заведующим отделением в 12.00 22.11.2023 г. отмечено ухудшение состояния пациента: живот вздут, напряжен, болезненный при пальпации во всех отделах, положительны перитонеальные симптомы, газы не отходят.
По данным УЗИ органов брюшной полости от 22.11.2023 г. увеличилось количество свободной жидкости по боковым каналам до 6 см, в малом – тазу до 10 см по сравнению с УЗИ от 21.11.2023 г. (2 см и 7 см соответственно). Также при УЗИ отмечено, что поджелудочная железа не визуализируется, петли кишечника расширены, перистальтика вялая и местами полностью отсутствует. На основании клиники и УЗИ возможно было предположить наличие ферментативного перитонита, или острой кишечной непроходимости. Для уточнения диагноза и определения дальнейшей тактики лечения было решено выполнить срочную диагностическую видеолапароскопию.
22.11.2023 г. в условиях хирургического блока КБСМП № 15 г. Волгограда заведующим хирургическим отделением под общим обезболиванием выполнена видеолапароскопия (14.25–14.50). В брюшной полости – около 400 мл серозногеморрагического выпота, больше справа. Петли тонкой кишки подвздуты. Бляшек стеатонекроза нет. Выпот эвакуирован, брюшная полость промыта. При визуальной ревизии в левой подвздошной области обнаружен участок тонкой кишки багрового цвета. Послеоперационный диагноз: ОКН. Некроз тонкой кишки? Это явилось показанием к срочной лапаротомии.
22.11.2023 г. (14.55–16.50) в той же операционной с подключением к операции заведующего детским хирургическим отделением произведена срединная лапаротомия. В брюшной полости около 100 мл серозно-геморрагического выпота. При ревизии: поджелудочная железа без признаков воспаления, в левой мезогастральной области участок тонкой кишки багрово-синюшного цвета длиной примерно 20 см (рис. 4).
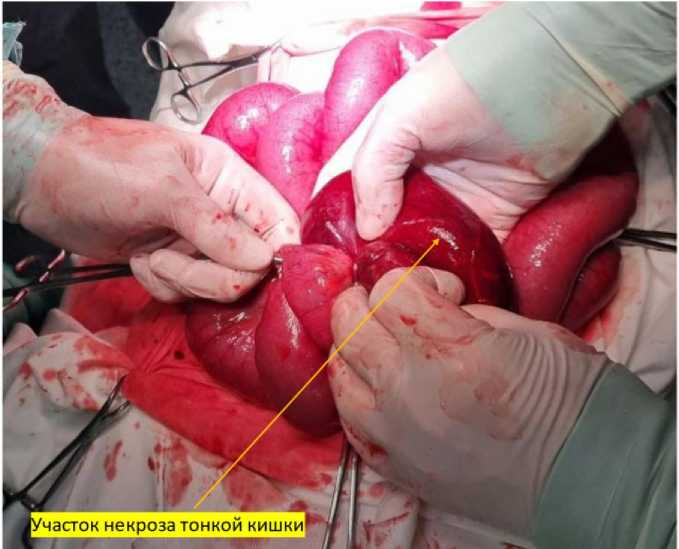
Рис. 4. Участок некроза подвздошной кишки (интраоперационная фотография)
При дальнейшей ревизии обнаружено, что это петля подвздошной кишки перекрученная с узлообразованием между двумя трубчатыми структурами, исходящими от тонкой кишки. Первый – около 9 мм в диаметре и длиной около 10 см – от стенки подвздошной кишки до пе- редней поверхности слепой кишки (ниже илеоцекального угла).
Второй тяж длиной 7–8 см фиксирован к брыжейке тонкой кишки. Трубчатые образования пересечены, в обоих обнаружен просвет со слизистой выстилкой (рис. 5).
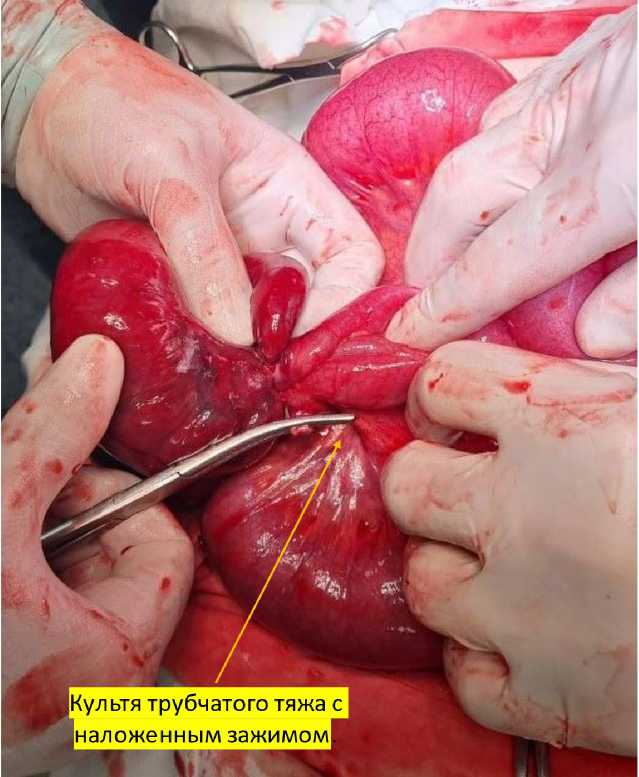
Рис. 5. Зажим наложен на культю от одной из пересеченных трубчатых структур (интраоперационная фотография)
Со стороны слепой кишки пересеченный трубчатый тяж погружен в слепую кишку кисетным и Z-образным швами. Второй тяж признан дивертикулом Меккеля, верхушка которого фиксирована к брыжейке в результате перенесенного ранее воспаления. Измененный участок тонкой кишки признан нежизнеспособным. Произведена резекция подвздошной кишки на 10 см ниже странгуляционной борозды и на 20 см выше видимой границы ишемии общей протяженностью 50 см. Анастомоз бок в бок в 15 см от илеоцекального угла.
С целью декомпрессии зоны анастомоза установлен назоинтестинальный зонд. Эвакуировано около литра кишечного содержимого. Проведена санация, дренирование брюшной полости. Рана ушита через все слои.
Макропрепарат: со стороны резецированного отдела подвздошной кишки отверстие с отходящими от него двумя трубчатыми образованиями.
Послеоперационный диагноз: узлообразо-вание с некрозом подвздошной кишки. Острая тонкокишечная непроходимость. Диффузный серозно-геморрагический перитонит. Тубулярное удвоение подвздошной кишки. Дивертикул Меккеля.
Послеоперационный период протекал тяжело. Лечение проводилось в АРО, пациент жаловался на общую слабость, умеренные боли в области операционной раны. В дневниковых записях дежурных врачей с 22.11 по 24.11.2023 г. отмечалось, что живот умеренно подвздут, мягкий, умеренно болезненный по ходу операционной раны, симптомов раздражения брюшины нет, при аускультации живота перистальтика вялая, по назоинтестинальному зонду скудное отделяемое. 25.11.2023 г. в утреннем дневнике дежурного реаниматолога отмечено появление отделяемого по улавливающим дренажам из брюшной полости 400 мл и 1100 мл по назоинтестинальному дренажу.
26.11.2023 г., на четвертые сутки после перенесенной операции, у больного появились жалобы на боли в животе, отсутствие дефекации и неотхождение газов на фоне стимулирующей терапии.
Дежурным хирургом в утреннем дневнике отмечено наличие кишечного отделяемого (до одного литра) по назоинтестинальному дренажу, по улавливающим дренажам около 200 мл серозногеморрагического отделяемого.
26.11.2023 г. в 11.28 выполнено рентгенологическое исследование брюшной полости: на ла-терограмме в мезогастральной области определяются горизонтальные уровни жидкости. Над тенью печени серповидная полоска просветления. Заключение: Rg-признаки кишечной непроходимости. Признаки наличия свободного газа в брюшной полости.
26.11.2023 г. в 14.00 при осмотре больного заведующим хирургическим отделением и лечащим врачом больной жаловался на боли в животе, отсутствие стула и неотхождение газов.
Отмечено, что живот вздут, болезненный при пальпации во всех отделах, но перитонеальные симптомы сомнительны. По улавливающим дренажам отделяемого нет. По назоинтестинальному дренажу – обильное застойное отделяемое.
На основании жалоб, клиники и результатов рентгенологического исследования поставлен диагноз: ранняя спаечная кишечная непроходимость. Перитонит.
26.11.2023 г. больной взят в операционную. 16.05–16.55 под эндотрахеальным наркозом заведующим хирургическим отделением и дежурным хирургом выполнена релапаротомия, энтеролизис, санация, дренирование брюшной полости.
В брюшной полости около 400 мл серозногеморрагического выпота. Петли тонкого кишечника раздуты до 6 см в диаметре. При осмотре анастомоза несостоятельности не выявлено. Проксимальнее обнаружен конгломерат «двустволок». Межкишечные сращения рассечены, ниже них проведен назоинтестинальный зонд. По зонду эвакуировано около 1 000 мл кишечного содержимого. Гемостаз. Санация, дренирование брюшной полости (улавливающие дренажи справа, двухпросветный и резино-марлевый дренажи к анастомозу). Рана ушита через все слои. Совпадение до и послеоперационного диагнозов.
Произведен расчет модернизированного Мангеймского индекса перитонита: получено 11 баллов, повторная операция не показана.
После релапаротомии лечение больного продолжено в условиях АРО. Живот оставался подвздут, перистальтика вялая. С целью стимуляции перистальтики 27.11.2023 г. в 13 часов произведена катетеризация перидурального пространства на уровне Th XII-LI. Катетер введен краниально на 10 см. По катетеру через дозатор вводился 1%-й раствор ропивакаина 10,0 + 40 мл 0,9%-го раствора NaCl по 8 мл в час. 28.11.2023 г. удален назоинтестинальный зонд.
Восстановлена активная перистальтика кишечника. 30.11.2023 г. катетер из перидурально-го пространства удален и больной переведен в хирургическое отделение. 01.12.2023 г. перистальтика выслушивается, газы отходят, после клизмы был оформленный стул. Удален назогастральный зонд.
Последующее лечение в хирургическом отделении с положительной динамикой.
08.12.2023 г. сняты все швы. Заживление раны первичным натяжением. На 11-е сутки после повторной операции пациент в удовлетворительном состоянии выписан на амбулаторное долечивание.
Таким образом, у пациента, госпитализированного в хирургическое отделение с предварительным диагнозом: острый панкреатит, в результате динамического наблюдения, рентгенологического и ультразвукового обследования заподозрено наличие острой кишечной непроходимости.
Произведена видеолапароскопия, а затем лапаротомия с резекцией конгломерата подвздошной кишки. При гистологическом исследовании трубчатых структур, исходящих из удаленного участка подвздошной кишки, обнаружена эктопия ткани поджелудочной железы, характерная для удвоения ее терминального отдела и дивертикула Меккеля. Послеоперационный период осложнился ранней спаечной кишечной непроходимостью. Своевременная релапаротомия позволила восстановить пассаж по кишечнику.
Через 11 суток пациент выписан на амбулаторное долечивание с окончательным клиническим диагнозом: К56.2 Узлообразование с некрозом тонкой кишки. Острая тонкокишечная непроходимость. Диффузный серозно-геморрагический перитонит. Q43.4 Тубулярное удвоение подвздошной кишки. Q43.0 Дивертикул Меккеля.
Пациент находился 18 дней на стационарном лечении.
ЗАКЛЮЧЕНИЕ


