Редкий случай рецидивной "этажной" желчнокаменной кишечной непроходимости
Автор: Шаповальянц С.Г., Линденберг А.А., Согрешилин С.С., Бордиков М.В., Ставинский А.Д.
Журнал: Московский хирургический журнал @mossj
Рубрика: Клинические случаи
Статья в выпуске: 2 (84), 2023 года.
Бесплатный доступ
Введение. Желчнокаменная болезнь является самой частой причиной оперативных вмешательств в мире. Однако осложнение данной многогранной нозологии в виде билиарного илеуса описывается сравнительно редко. Частота же встречаемости рецидивирующей, так называемой, «этажной» желчнокаменной кишечной непроходимости еще более низкая: в доступной литературе практически отсутствуют сообщения о подобных случаях. В статье представлено редкое наблюдение рецидива желчнокаменной тонкокишечной непроходимости в раннем послеоперационном периоде, что потребовало проведения двух оперативных вмешательств в течение госпитализации. Материалы и методы исследования. История болезни пациентки, проходившей лечение в хирургическом стационаре ГКБ № 31 города Москвы в апреле 2022 г. Результаты лечения. Пациентка выписана в удовлетворительном состоянии на 10-е сутки после повторного хирургического вмешательства. Заключение. Рецидив желчнокаменной кишечной непроходимости - крайне редкое и трудно выявляемое осложнение, которое, тем не менее, заслуживает внимания. Именно его следует заподозрить у пациентов, оперированных по поводу желчнокаменного илеуса, при наличии у них клинической картины пареза кишечника в послеоперационном периоде. В таком случае необходимо проведение неотложного УЗИ органов брюшной полости и динамической энтерографии для исключения возможного рецидива заболевания.
Обтурационная кишечная непроходимость, билиарный илеус, желчнокаменная болезнь, синдром bouveret, билиодигестивные свищи
Короткий адрес: https://sciup.org/142238575
IDR: 142238575 | УДК: 006.617-089 | DOI: 10.17238/2072-3180-2023-2-104-109
A rare case of recurrent biliary obstruction
Introduction. Сholelithiasis is the most frequent cause of surgical interventions worldwide. However, a complication of this multifaceted nosology in the form of biliary ileus is relatively rare. The frequency of recurrent, so called "staged" biliary intestinal obstruction is even lower: there are almost no reports of such cases in the literature. This article presents a rare case of recurrent small intestinal biliary obstruction in the early postoperative period, which required two surgical interventions during a single hospital stay. Materials and methods of research. A medical history of a patient treated in the surgical department of Municipal Clinical Hospital № 31 in April 2022. Treatment results. The patient was discharged in a satisfactory condition on the 10th day after repeated surgery. Conclusion. The recurrence of biliary intestinal obstruction is an extremely rare and difficult to detect complication, but one that nevertheless deserves attention. It should be suspected in patients who have undergone surgery for cholelithiasis if they have a clinical picture of intestinal paresis in the post-operative period. In such a case an urgent abdominal ultrasound and dynamic overview radiography should be performed to rule out a possible recurrence.
Текст научной статьи Редкий случай рецидивной "этажной" желчнокаменной кишечной непроходимости
Желчнокаменная болезнь является самой частой причиной оперативных вмешательств в мире. Однако осложнение данной многогранной нозологии в виде билиарного илеуса сравнительно редко описывается в литературе.
Билиарный илеус – редкое осложнение желчнокаменной болезни (по данным литературы, частота встречаемости не превышает 1–4 % от общего числа случаев механической кишечной непроходимости), обусловленное транслокацией желчных конкрементов в просвет тонкой кишки с последующей закупоркой ее просвета и развитием клинической картины обтурационной тонкокишечной непроходимости. Миграция желчных камней происходит по сформировавшимся билиодигестивным свищам (наиболее встречаемая форма – холецистодуоденальный свищ (37,3 – 70,0 %), однако, описаны также и иные варианты: холецистоободочный (3,4–21,5 %), холецистогастральный (3,3–15,6 %), холедоходуоденальный (3–5 %) [2–6]). Стоит отметить, что сама по себе желчнокаменная кишечная непроходимость лишь в малом проценте наблюдений диагностируется в первые часы от поступления пациента в стационар и всегда требует проведения дифференциальной диагностики с другими патологическими состояниями [1]. Однако, частота встречаемости рецидивирующей, так называемой, «этажной» желчнокаменной кишечной непроходимости еще более низкая: в доступной литературе практически отсутствуют сообщения о подобных случаях. В частности, схожий клинический случай был опубликован в 2016 году М.И. Бочкаревым и его коллегами в журнале «Клиническая медицина» [7].
Редкость данного осложнения приводит к низкой настороженности докторов и, как следствие, выбору неправильной лечебно-диагностической тактики. Еще больше усложняют ситуацию следующие факторы:
– наличие «светлого» промежутка в послеоперационном периоде до возникновения рецидива;
– повторно возникающая кишечная непроходимость изначально интерпретируется как послеоперационный парез кишечника;
– маскировка клинической картины (в частности, болевого синдрома) приемом анальгетиков.
Клиническое наблюдение
Пациентка П, 83 года, поступила в клинику с жалобами на боль в верхних отделах живота, тошноту, рвоту, беспокоившими ее в течение 4-х дней. Самостоятельно принимала Омепразол, Мебеверин без эффекта. В связи с сохранением симптоматики была доставлена бригадой СМП в ГКБ № 31.
При обследовании в условиях приемного отделения получены следующие результаты:
– обзорная рентгенография органов брюшной полости (рис. 1): умеренный пневматоз толстой кишки; увеличенный в размерах желудок, почти полностью заполненный содержимым;
– УЗИ органов брюшной полости: обращает на себя внимание желчный пузырь 69х34 мм с застойным содержимым и множественными округлыми гиперэхогенными структурами размерами до 30 мм с акустической тенью; расширенные до 50 мм петли тонкой кишки с большим количеством жидкости в просвете и вялой перистальтикой; желудок, содержащий большое количество пищи, с активной маятникообразной перистальтикой. Стоит отметить, что со слов пациентки, последний прием пищи состоялся за 6 часов до поступления в больницу;
– уровень билирубина крови, АЛТ, АСТ и другие лабораторные показатели без отклонения от референсных значений.
Обращает на себя внимание сопутствующая патология: ИБС: постинфарктный кардиосклероз, атеросклеротический кардиосклероз, гипертоническая болезнь 2 ст. риск ССО 3, ХСН 2 ФК; гипотиреоз. Также наблюдается значительное мне-стико-интеллектуальное снижение (со слов сына – тяжелый эмоциональный стресс после смерти близкого). Стоит также отметить тот факт, что у пациентки был регулярный стул.
С учетом полученных данных, у пациентки был заподозрен пилородуоденальный стеноз предположительно опухолевого генеза, а также признаки тонкокишечной непроходимости. Для уточнения диагноза, а также для оценки причины нарушения эвакуации из желудка пациентке после кратковременной подготовки в условиях хирургического отделения, включавшей промывание желудка, была произведена ЭГДС. При исследовании выявлена холецистодуоденальная фистула, в просвете которой определялся плотно фиксированный конкремент 30 мм в диаметре (рис. 2), а также второй конкремент диаметром 25–30 мм, расположенный дистальнее – в области бульбодуоденального перехода, выполняющий просвет 12-перстной кишки.
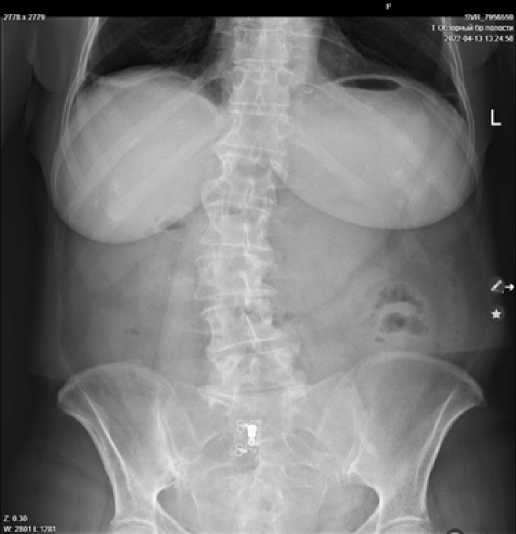
Рис. 1. Обзорная R-грамма органов брюшной полости, сделанная в условиях приемного отделения
Fig. 1. An overview radiography of the abdominal organs, taken in the emergency room
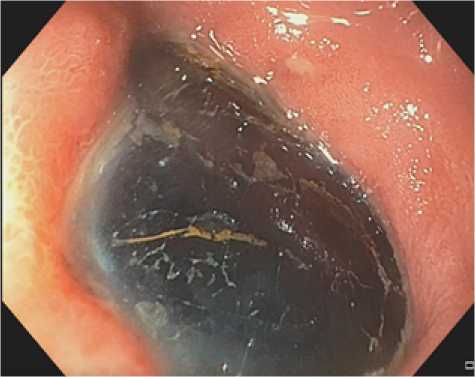
Рис. 2. Конкремент в просвете холецистодуоденальной фистулы
Fig. 2. Gallsone in the lumen of the cyst-duodenal fistula
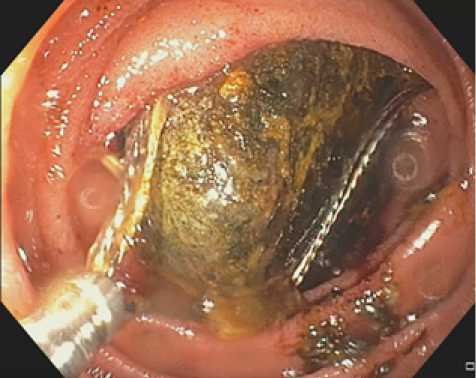
Рис. 3. Попытка извлечения конкремента из 12-перстной кишки с использованием корзинки Дормиа
Fig. 3. Attempting to extract a gallstone from the duodenum using a Dormia basket
От манипуляций с конкрементом, фиксированным в просвете холецистодуоденальной фистулы, было решено отказаться ввиду технической невозможности низвести его в просвет кишки. Попытки экстракции конкремента, уже находящегося в 12-перстной кишке с использованием эндоскопической петли и корзинки Дормиа (рис. 3) оказались безуспешны; однако, во время манипуляций была отмечена свободная его миграция в просвет постбульбарных отделов и далее за связку Трейца, вследствие чего было принято решение о проведении лапароскопического оперативного вмешательства под ЭТН.
При ревизии органов брюшной полости в подпеченочном пространстве выявлен каменистой плотности инфильтрат, включающий в себя желчный пузырь, большой сальник, ДПК, петлю ободочной кишки и стенку печени. В 40 см от связки Трейца в просвете тощей кишки выявлен конкремент диаметром 20 мм. Несколько ниже, в 60 см от связки Трейца, в просвете кишки определяется еще один конкремент диаметром 40 мм, вероятно, мигрировавший ранее из желчного пузыря. В зоне фиксации последнего конкремента выявлен некроз стенки кишки с перфоративным отверстием диаметром до 3 мм без поступления тонкокишечного содержимого (рис. 4, 5). При дальнейшей ревизии других конкрементов в просвете кишечника не обнаружено.
Учитывая указанные обстоятельства, было принято решение о конверсии доступа: произведена минилапаротомия, расположенный проксимальнее конкремент низведен ко второму конкременту. Далее участок тонкой кишки с перфорацией и обоими конкрементами резецирован с одномоментным восстановлением целостности кишки путем наложения тонкотонкокишечного анастомоза по типу «бок в бок».
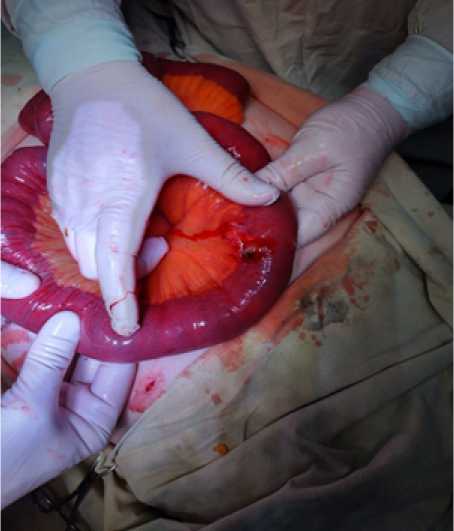
Рис. 4. Перфоративное отверстие в зоне фиксированного конкремента
Fig. 4. Perforation in the area of the fixed gallstone
Однако, на 4-е сутки состояние пациентки ухудшилось: вновь появились тошнота, рвота, болевой синдром в верхних отделах живота, что потребовало проведения дифференциальной диагностики с рядом патологических состояний:
– послеоперационный парез кишечника;
– несостоятельность наложенного тонко-тонкокишечного анастомоза;
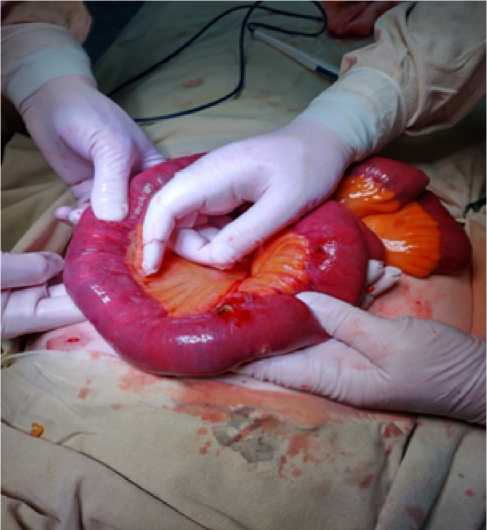
Рис. 5. Острая язва в стенке тонкой кишки
Fig. 5. Perforation of the wall of the small intestine
– ранняя спаечная тонкокишечная непроходимость;
– рецидив желчнокаменной обтурационной кишечной непроходимости.
Был проведен комплекс диагностических мероприятий, включающий УЗ исследование брюшной полости, а также пероральный прием водорастворимого контрастного препарата с последующим R-контролем в динамике.
Указанные исследования выявили повторную обтурацию тонкой кишки еще одним (уже третьим по счету) конкрементом, вследствие чего было принято решение о необходимости повторного оперативного вмешательства.
При интраоперационной ревизии осмотрен наложенный ранее анастомоз – состоятелен. На 30 см дистальнее анастомоза был обнаружен обтурирующий просвет тонкой кишки конкремент диаметром до 30 мм (рис. 6). Ввиду размеров конкремента, превосходящих диаметр дистальных отделов тонкой кишки, его низведение в толстую кишку не представлялось возможным, вследствие чего была проведена энтеротомия с литоэкстракцией (рис. 7, 8).
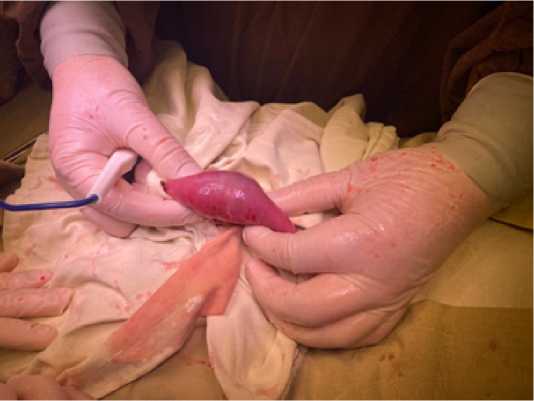
Рис. 6. Конкремент в просвете тонкой кишки во время второго оперативного вмешательства Fig. 6. Gallstone in the small intestine lumen during the second surgical intervention
Первые 3-е суток послеоперационного периода протекали благоприятно: больная была переведена из ОАР в хирургическое отделение в удовлетворительном состоянии.
Послеоперационный период пациентки проходил в условиях хирургического отделения без особенностей; при контрольном УЗ исследовании брюшной полости конкременты в желчном пузыре и желчных протоках не лоцировались. В удовлетворительном состоянии была выписана на 10-е сутки после повторного оперативного вмешательства.
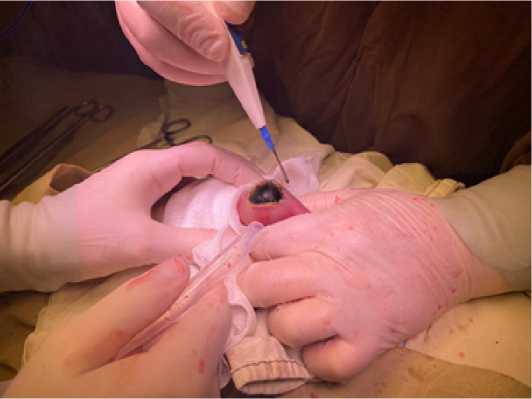
Рис. 7. Энтеротомия
Fig. 7. Enterotomy
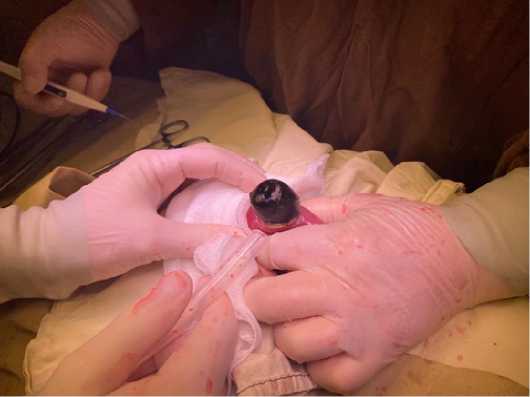
Рис. 8. Литоэкстракция
Fig. 8. Lithoextraction
Выводы
Продемонстрирован редкий клинический случай рецидивной «этажной» тонкокишечной непроходимости, потребовавшей двух оперативных вмешательств в течение одной госпитализации.
Таким образом, приведенное клиническое наблюдение позволяет сделать следующие выводы:
-
• Рецидив желчнокаменной кишечной непроходимости – крайне редкое и трудно выявляемое осложнение, которое, тем не менее, заслуживает внимания наряду с более частыми:
ранняя спаечная тонкокишечная непроходимость и несостоятельность анастомоза.
-
• При наличии у пациентов, оперированных по поводу желчнокаменной кишечной непроходимости, клинической картины пареза кишечника в послеоперационном периоде, следует заподозрить повторную обтурацию кишки желчным камнем.
-
• При подозрении на снижение моторно-эвакуаторной функции кишечника у пациентов, оперированных по поводу желчнокаменной кишечной непроходимости, необходимо проведение неотложного УЗИ органов брюшной полости и динамической энтерографии для исключения возможного рецидива заболевания.
Список литературы Редкий случай рецидивной "этажной" желчнокаменной кишечной непроходимости
- Шаповальянц С. Г., Линденберг А. А., Лубчева В. И. Особенности диагностики и хирургического лечения желчнокаменной тонкокишечной непроходимости. Хирургия. Журнал им. Н. И. Пирогова, 2013. № 8. C. 43-48.
- Тимербулатов В. М., Гарипов P. M., Хунафин С. Н., Нурмухаметов А. А. Внутренние желчные свищи. Современные технологии в диагностике и лечении. М.: Триада-Х, 2003. 160 с.
- Topal U., Savci G., Sadikoglu M. Y., Tuncel E. Choledocho-duodenal fistula secondary to duodenal peptic ulcer. A case report. Acta Radiologica, 1997, № 38(6), pp. 1007-1009. PMID: 9394658,.
- Xeropotamos N. S., Nousias V. E., Vekris A. D., Katsanos K. H., Tsianos E. V., Kappas A. M. Choledochoduodenal fistula: an unusual complication of penetrated duodenal ulcer disease. Annals of gastroenterology. 2004, №17 (1), pp. 104-108.
- Jones T. A., Davis M. E., Glantz A. I. Bouveret's syndrome presenting as upper gastrointestinal hemorrhage without hematemesis. The American surgeon, 2001, № 67 (8), pp. 786-789. PMID: 11510584.
- PMID: 11510584
- Xiaodong H., Hongsheng L., Chaoji Z., Zhenhuan Z., Jianxi Z. Diagnosis and treatment of the Mirizzi syndrome. Chinese medical sciences journal = Chung-kuo i hsueh k'o hsueh tsa chih, 1999, № 14(4), pp. 246-248. PMID: 12894902.
- PMID: 12894902
- Бокарев М. И., Мамыкин А. И., Ковалинин В. В., Мунтяну Е. Н., Абдурахманова С. Р., Гогичашвили В. В. Рецидивирующая желчнокаменная непроходимость. Клин. мед., 2016. Т. 94, № 12, С. 932-934 URL: https://cyberleninka.ru/article/n/retsidiviruyuschaya-zhelchnokamennaya-neprohodimost.


