Редкое осложнение при имплантации заднекамерной факичной интраокулярной линзы с последующим этапным лечением
Автор: Тепловодская В.В., Антонова О.П., Судакова Е.П., Гасанова Х.С., Шихалиева Э.А.
Журнал: Вестник Национального медико-хирургического центра им. Н.И. Пирогова @vestnik-pirogov-center
Рубрика: Оригинальные статьи
Статья в выпуске: 4S т.17, 2022 года.
Бесплатный доступ
Актуальность. Миопия высокой степени является одной из актуальных и современных проблем в офтальмологии. Имплантация факичных интраокулярных линз считается наиболее оптимальным способом коррекции миопии высокой степени на сегодняшний день, обладая рядом преимуществ: возможность сохранения аккомодации, точность и предсказуемость расчетов, одномоментная компенсация высоких значений рефракционной аномалии оптической системы глаза, значительное повышение качества жизни и восстановление работоспособности, короткий реабилитационный период, а также обратимость методики, которая не требует наличия дорогостоящего оборудования и является доступной для освоения. Несмотря на то что эти операции проводятся уже не один десяток лет по всему миру, а хирургическая технология и техники расчета линз порой доведены до автоматизма, все еще существуют риски развития различных послеоперационных осложнений. Цель исследования: представить клинический случай ротации факичной интраокулярной линзы, результатом чего стало развитие тяжелой вторичной глаукомы с дистрофией роговицы. Материалы и методы: под наблюдением находилась пациентка Д. 36 лет, которой в августе 2020 года произведена имплантация фИОЛ в оба глаза в связи с миопией высокой степени по месту жительства. В январе 2021 года пациентка отметила снижение остроты зрения правого глаза, при осмотре была выявлена ротация фИОЛ на более чем 60 градусов и резкий подъем внутриглазного давления. Заключение: правильный отбор пациентов и наблюдение за ними в послеоперационном периоде является необходимым для безопасности, эффективности и возможности получения высоких функциональных и рефракционных результатов при использовании данной методики коррекции миопии высокой степени.
Миопия высокой степени, факичная интраокулярная линза, рефракционная хирургия
Короткий адрес: https://sciup.org/140296426
IDR: 140296426 | DOI: 10.25881/20728255_2022_17_4_S1_3
A rare complication of implantation of a posterior chamber phakic intraocular lens with a subsequent staged treatment
Relevance. High myopia is one of the actual and modern problems in ophthalmology. Implantation of phakic intraocular lenses is considered the most optimal way to correct it today, having a number of advantages: the possibility of saving accommodation, accuracy and predictability of calculations, simultaneous compensation of high values of refractive anomaly of the optical system of the eye, a significant improvement in the quality of life and restoration of working capacity, a short rehabilitation period, as well as the reversibility of the technique, which does not require the presence of expensive equipment and is available for mastering. Despite the fact that these operations have been carried out for decades around the world, and surgical technology and lens calculation techniques are brought to automatism, there are still risks of developing various postoperative complications. The aim of the study: to present a clinical case of rotation of a phakic intraocular lens, which resulted in the development of severe secondary glaucoma with corneal dystrophy. Materials and methods: under the supervision was the patient D. 36 years old, who was implanted with phakic IOL in both eyes in August 2020 due to high myopia at the place of residence. In January 2021, the patient noted a decrease in visual acuity of the right eye, during the examination, a rotation of phakic IOL by more than 60 degrees and a rise in intraocular pressure were revealed. Conclusion: the correct selection of patients and their follow-up in the postoperative period is necessary for the safety, effectiveness and possibility of obtaining high functional and refractive results when using this method of correction of high myopia.
Текст научной статьи Редкое осложнение при имплантации заднекамерной факичной интраокулярной линзы с последующим этапным лечением
методов наиболее часто применяются лазерная рефракционная хирургия, имплантация факичной интраокулярной линзы (фИОЛ) и рефракционная замена хрусталика [5–7].
Лазерные кераторефракционные операции проводятся в случаях близорукости до -8 D и при толщине роговицы до 560 мкм, что исключает из лечения большую группу пациентов с миопией высокой степени. Рефракционная замена хрусталика, в свою очередь, устраняет всю аккомодационную способность глаза, что является существенным недостатком для пациентов молодого возраста. Другой особенностью этого метода является риск развития отслойки сетчатки особенно у пациентов с длиной глаза более 26 мм. Принимая во внимание особенности вышеупомянутых методов, имплантация фИОЛ считается наиболее оптимальным способом коррекции миопии высокой степени на сегодняшний день, обладая рядом преимуществ: возможность сохранения аккомодации, точность и предсказуемость расчетов, одно-

моментная компенсация высоких значений рефракционной аномалии оптической системы глаза, значительное повышение качества жизни и восстановление работоспособности, короткий реабилитационный период, а также обратимость методики, которая не требует наличия дорогостоящего оборудования и является доступной для освоения [8; 9]. Меньшее возникновение аберраций высшего порядка и отсутствие изменений в контрастной чувствительности также является отличительным достоинством фИОЛ в сравнении с другими методиками.
Однако, несмотря на преимущества фИОЛ, такой тип коррекции имеет ряд противопоказаний, к числу которых относятся: глубина передней камеры менее 3 мм, низкое число эндотелиальных клеток, кисты цилиарного тела, глаукома, макулярная дегенерация, хронические воспалительные и системные заболевани. Именно поэтому отбор пациентов на такую хирургию должен происходить особенно тщательно [10; 11].
Для правильного подбора и расчета фИОЛ на сегодняшний день помимо стандартных методов офтальмологического обследования требуется и ряд дополнительных, включающие обязательное проведение осмотра глазного дна, кератопахиметрию, кератотопографию, тонографию, ультразвуковую биомикроскопию, B-сканирование, оптическую биометрию, оптическую когерентную томографию переднего отрезка глаза (пОКТ) и макулярной области, определение ретинальной остроты зрения, подсчет плотности эндотелиальных клеток.
Проблема поиска эффективной методики правильного расчета необходимого линейного размера фИОЛ с учетом особенностей глаза пациента является актуальной и дискутабельной и на сегодняшний день. Наиболее распространенным методом для определения линейного размера фИОЛ является определение диаметра цилиарной борозды на основе параметра «white to white», измеренным на ряде диагностических приборов, и прибавление к полученным данным 0,5–1,0 в зависимости от глубины передней камеры глаза пациентов. Некоторые авторы отдают предпочтение определению параметра «sulcus to sulcus» при помощи ультразвуковой биомикроскопии или применяют различные оригинальные методики определения диаметра цилиарной борозды на основе параметров «iris pigment end-to-iris pigment end» или «angle-to-angle», определяемых с помощью пОКТ [12–14].
Несмотря на то, что имплантация фИОЛ проводится уже не один десяток лет по всему миру, а хирургическая технология и техники расчета линз порой доведены до автоматизма, на сегодняшний день все еще существуют риски развития различных послеоперационных осложнений такого вида хирургии, наиболее распространенными из которых являются: снижение плотности эндотелиальных клеток, развитие катаракты и дисперсия пигмента радужки, приводящая к развитию вторичной глаукомы [15–17]. Стоит также обратить внимание, что многие авторы выделяют группу осложнений, связанных с неправильно подобранным размером фИОЛ, ее децентрацией или же ротацией, а в единичных случаях с вывихом фИОЛ в переднюю камеру [18].
Цель исследования: представить клинический случай ротации фИОЛ, результатом чего стало развитие тяжелой вторичной глаукомы с эндотелиальной дистрофией роговицы.
Материалы и методы
В марте 2021 года в МНТК МГ г. Москва поступила пациентка Д. 36 лет с жалобами на низкую остроту зрения правого глаза. В анамнезе: в августе 2020 года произведена имплантация фИОЛ в оба глаза в связи с миопией высокой степени по месту жительства. В январе 2021 года пациентка отметила снижение остроты зрения правого глаза, при осмотре была выявлена ротация фИОЛ на более чем 60 градусов и резкий подъем внутриглазного давления. По месту жительства была предпринята попытка репозиции линзы с проведением лазерной иридэктомии без положительного результата. Пациентка была направлена в МНТК МГ им. С.Н. Федорова г. Москва, где при поступлении был выставлен диагноз OD вторичная некомпенсированная глаукома, хронический вялотекущий увеит OU осевая миопия высокой степени. При поступлении Visus OD: счет пальцев у лица, ВГД 50 мм.рт.ст. Status ophtalmicus: Отек роговицы 2 степени, передняя камера средней глубины, экссудат в передней камере, колобома радужки на 12 часах, фИОЛ ротирована. Глазное дно не офтальмоскопируется. На рис. 1 показан снимок УБМ: глубина передней камеры 2,49–2,52 мм, децентрация фИОЛ книзу и кнаружи, расстояние от задней поверхности фИОЛ до передней поверхности хрусталика 0,496–0,655 мкм, центральная толщина роговицы 621 мкм. На 6–7 часах УПК прикрыт гиперрефлективной структурой (экссудат), на остальном протяжении открыт.
В стационаре пациентке были проведены: микро-инвазивная непроникающая глубокая склерэктомия с трабекулоспазисом и введением Healaflow, удаление фИОЛ, многократные ревизии зоны антиглаукоматоз-ной операции с имплантацией коллагенового дренажа. Через месяц она была выписана с остротой зрения OD 0,02 sph -13,00 = 0,03, ВГД составляло 18 мм рт.ст. на максимальном капельном режиме. Status ophtalmicus при
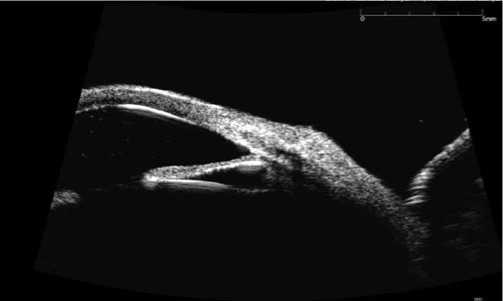
Рис. 1. Снимок ультразвуковой биомикроскопии пациентки.
выписке: Глаз спокоен, шов конъюнктивы адаптирован, фильтрационная подушка на 12 часах выражена. Роговица умерено отечна, на эндотелии единичные глыбы пигмента. Передняя камера глубокая, влага прозрачная. Частичная деструкция пигментного листа радужки, на 12 часах лазерная колобома. Зрачок круглый, 3 мм., реакция на свет замедленная, хрусталик прозрачный. Глазное дно: детали не офтальмоскопируются из-за отека роговицы.
В августе 2021 года пациентка новь поступает в МНТК с жалобами на снижение остроты зрения правого глаза. Status ophtalmicus: OD Роговица диффузно отечна, оптический срез утолщен. Visus OD — счет пальцев у лица, ВГД OD — 18 мм рт.ст. на гипотензивной терапии. Глубжележащие слои не офтальмоскопируются. Диагноз: OD Буллезная кератопатия роговицы, вторичная компенсированная глаукома, осевая миопия высокой степени. Проведена автоматизированная задняя послойная кератопластика с одномоментной факоэмульсификацией прозрачного хрусталика и имплантацией интраокулярной линзы. Пациентка выписана с остротой зрения OD 0,6. ВГД OD 20 мм рт.ст. на гипотензивной терапии.
При наблюдении за пациенткой в течение следующего года с периодичностью примерно раз в месяц отмечаются резкие подъемы внутриглазного давления до значений в 40 мм рт.ст, приводящие к снижению остроты зрения. На протяжении всего этого периода ей проводятся неоднократные ревизии зоны антиглаукоматозных операций, введение циклоспорина А для снижения скорости послеоперационного рубцевания, однако, достичь устойчивого ВГД так и не стало возможным.
Заключение
Несмотря на легкость расчета и простоту хирургической техники имплантации фИОЛ, для достижения высокой остроты зрения без коррекции можно столкнуться с тяжелыми осложнениями, что на сегодняшний день является сдерживающим фактором распространения данной технологии. Следует отметить, что большая часть диагностированных послеоперационных осложнений возникают вследствие отхода от установленных показаний применения фИОЛ, когда игнорируется недостаточная глубина передней камеры, кисты цилиарных отростков, не подсчитывается количество клеток заднего эндотелия роговицы или неточно определяется размер цилиарной борозды. Как правило, сам хирургический прием не влечет за собой каких-либо серьезных осложнений за исключением переворота линзы в ходе имплантации, лучшей техникой для устранения которого признано удаление и повторная имплантация фИОЛ в правильном положении. Именно поэтому правильный отбор пациентов и наблюдение за ними в послеоперационном периоде является необходимым для безопасности, эффективности и возможности получения высоких функциональных и рефракционных результатов при данной методике.
Авторы заявляют об отсутствии конфликта интересов (The authors declare no conflict of interest).


