Рефиксация заднего корня внутреннего мениска в комбинации с проксимальной остеотомией малоберцовой кости
Автор: Римский А.А., Гаркави А.В., Романов Д.А., Кнеллер Л.О.
Журнал: Кафедра травматологии и ортопедии @jkto
Рубрика: Оригинальное исследование
Статья в выпуске: 4 (58), 2024 года.
Бесплатный доступ
Восстановление повреждения заднего корня внутреннего мениска является общепринятой процедурой. При наличии варусной деформации, для улучшения клинико-функциональных результатов, требуется выполнение различных вариантов корригирующих остеотомий. Альтернативой им является проксимальная остеотомия малоберцовой кости (ПОМК).Целью данной работы явилась оценка эффективности ПОМК в комбинации с рефиксацией заднего корня внутреннего мениска.Материалы и методы. В проспективном рандомизированном исследовании были исследованы две группы пациентов с разрывом заднего корня внутреннего мениска. В обоих случаях выполнена рефиксация корня мениска, в первой группе была выполнена ПОМК, в другой нет. Для анализа выполнили оценку болевого синдрома по 100-бальной ВАШ, клинико-функциональное состояние по шкале Lysholm и провели измерения угла HKA и MAD до и после операции.Результаты. В обоих группах балл по Lysholm увеличился в 2,0 и 2,1. В 1 группе получено 81,2% - отличных результатов и 18,8 удовлетворительных. В 2 группе 71,9 % отличных результатов, 25,0 % - удовлетворительный, один (3,1%) неудовлетворительный. В группе пациентов с ПОМК отмечено увеличение угла HKA на 1,34 ± 0,65°. и уменьшение MAD на 45,00 ± 29,40 мм. При проведении анализа зависимости угла HKA и показателя Lysholm были получены статистически значимые различия и заметной тесноты прямая связь данных показателей.Заключение. Комбинация рефиксации корня мениска с ПОМК является перспективным методом лечения, так как при этом увеличивается угол HKA, снижается нагрузка на внутренние отделы сустава и как следствие позволяет добиться лучших клинико-функциональных результатов.
Внутренний мениск, проксимальная остеотомия малоберцовой кости, восстановление корня
Короткий адрес: https://sciup.org/142244694
IDR: 142244694 | УДК: 617-089.844 | DOI: 10.17238/2226-2016-2024-4-31-38
Refixation of the posterior root of the medial meniscus in combination with proximal fibula osteotomy
Repair of a posterior root injury of the medial meniscus is a common procedure. In the presence of varus deformity, various variants of corrective osteotomies are required to improve clinical and functional outcomes. Proximal fibular osteotomy (PFO) is an alternative.Objective of this study was to evaluate the effectiveness of PFO in combination with refi tion of the posterior root of the medial meniscus.Materials and Methods. Two groups of patients with injury of posterior root medial meniscus were studied in a prospective randomised study. Meniscus root refi tion was performed in both cases, PFO was performed in the fi st group and not in the other. For analysis, we evaluated pain syndrome by 100-pointVAS, clinical and functional status by Lysholm scale and measured HKA and MAD angle before and after surgery.Results. In both groups, the Lysholm score increased in 2.0 and 2.1. In group 1, 81.2% excellent results and 18.8 satisfactory results were obtained. In group 2, 71.9% excellent results, 25.0% satisfactory and one (3.1%) unsatisfactory. In the group of patients with PFO, an increase in HKA angle of 1.34 ± 0.65°. and a decrease in MAD of 45.00 ± 29.40 mm. was noted. When analysing the relationship between HKA angle and Lysholm index, statistically signifi ant differences and markedly close direct correlation of these parameters were obtained.Conclusion. Combination of meniscus root refi tion with PFO is a promising method of treatment, because.
Текст научной статьи Рефиксация заднего корня внутреннего мениска в комбинации с проксимальной остеотомией малоберцовой кости
THE DEPARTMENT OF TRAUMATOLOGY AND ORTHOPEDICS
Патология коленного сустава является самой частой причиной обращения пациента к травматологу-ортопеду. Одной из частых патологий является повреждение внутреннего мениска и около 30% составляют повреждения заднего корня внутреннего мениска (ПЗКВМ).[1, 19] Таким образом, ПЗКВМ является достаточно частой патологией, однако, редко своевременно диагностируемой.[13] ПЗКВМ приводит к нарушению целостности полукольца внутреннего мениска и исключению контактного напряжения в нем, что в свою очередь приводит к потере его функции. Последствия повреждения корня внутреннего мениска коленного сустава сопоставимы с полной резекцией мениска, приводя к быстрому прогрессированию остеоартроза и разрушению сустава.[10, 11]
Проведено ряд работ по изучению результатов артроскопической рефиксации корня внутреннего мениска и получены убедительные данные о клинической эффективности восстановления корня мениска. Результаты консервативного лечения были сопоставимы с результатами менискэктомии, показывая выраженное прогрессирование остеоартроза коленного сустава, снижение качества жизни и раннюю конверсию в тотальное эндопротезирование коленного сустава. [7, 12]
Однако и после восстановления корня мениска зачастую встречаются неудовлетворительные клинические и функциональные результаты, что заставляет обратить внимание на факторы, влияющие на исход операции.
Ряд авторов[3, 6, 8] сходятся во мнении, что варусная деформация является прогностически значимым фактором, влияющим на неблагоприятный исход после рефиксации заднего корня внутреннего мениска.
В связи с этим множество авторов рекомендует выполнение корригирующих остеотомий с целью коррекции нагрузки на коленный сустав, для улучшения клинический результатов рефиксации корня внутреннего мениска.[14, 17, 18]
Для снижения нагрузки на медиальные отделы коленного сустава существуют различные варианты корригирующих остеотомий в зависимости от уровня деформации: остеотомия большеберцовой или бедренной костей. Но данные методы весьма травматичны. С учетом, что повреждение корня внутреннего мениска встречаются у пациентов старшей возрастной категории, вышеперечисленные варианты оперативного лечения несут за собой ряд послеоперационных осложнений. В связи с этим встает вопрос о менее инвазивных вариантах коррекции нагрузки на внутренние отделы коленного сустава. Существует метод проксимальной остеотомии малоберцовой кости, который заключается в резекции сегмента малоберцовой кости на уровне проксимального ее отдела. Данный метод является малотравматичным и с меньшим риском послеоперационных осложнений. Ряд авторов едино сходятся во мнении, что данная методика снижает нагрузку на внутренние отделы коленного сустава и уменьшает варусную деформацию.[4, 15, 21]
Материалы и методы
В проспективное рандомизированное исследование были включены 64 пациента, которым на основании данных анамнеза, клинического осмотра и результатов МРТ был поставлен диагноз: разрыв корня внутреннего мениска коленного сустава. Так же всем пациентам выполнена телерентгенография обоих нижних конечностей в положении стоя. На данных рентгенограммах была определена механическая ось нижней конечности, расстояние от центра сустава до механической оси (Mechanical Axis Deviation - MAD) и угол HKA (Hip-Knee-Ankle).
Критерии включения в исследование:
-
- Разрыв корня внутреннего мениска 2, 4 типа по классификации LaPrade
-
- Угол HKA открыт кнутри и меньше или равен 5°
Критерии невключения в исследование:
-
- Сопутствующие повреждения связочного аппарата коленного сустава.
-
- Рентгенологические признаки остеоартроза > 2 ст. по Kellgren-Lawrence.
-
- Масса тела пациента (ИМТ) ≥35 кг/м2.
-
- Трофические нарушения и гнойно-воспалительные процессы в области коленного сустава.
Пациенты были разделены на 2 группы. 1 группа – пациенты с рефиксацией корня внутреннего мениска и проксимальной остеотомией малоберцовой кости. 2 группа - пациентам выполнено оперативное вмешательство в объеме шва корня внутреннего мениска с транстибиальной фиксацией пуговицей. Пациенты были разделены случайным образом.
Проведена оценка состояния коленного сустава по 100-баль-ной шкале ВАШ и шкале-опроснику Lysholm до операции и на контрольных осмотрах через 12 мес. Нами был установлен оценочный диапазон: от 79-100 баллов – отличный результат, 65-78 баллов – удовлетворительный, < 65 баллов – неудовлетворительный. Также проводили оценку показателя MAD и HKA на обзорных телерентгенограммах нижних конечностей через 12 мес. с момента операции.
Методика оперативного вмешательства
Все оперативные вмешательства выполнены одной группой хирургов под спинальной анестезией.
Вначале из стандартных артроскопических доступов выполняли ревизию коленного сустава. Далее «освежали» край разрыва и место крепления корня мениска шейвером, также производили кюретаж места крепления и приступали к формированию канала в большеберцовой кости.
Мы формировали канал к точке инсерции корня мениска через наружный мыщелок большеберцовой кости, предварительно выполнив к нему передне-наружный послойный доступ до 4 см. Благодаря такому расположению канала последующее натяжение мениска происходило кнаружи, вниз и кпереди, что позволяло позиционировать его задний рог более анатомично.
Для формирования канала использовали специальный направитель, а также ретроградное сверло FlipCutter, которое благодаря своей конструкции позволяло увеличить диаметр концевой части в полости сустава, и путем обратного рассверливания на 3-4 мм освежать зону инсерции корня для улучшения сращения.
Через сформированный канал в передне-медиальный артроскопический порт заводили нить-проводник, после чего задний рог мениска прошивали с использованием инструмента Knee Scorpion двумя нерассасывающимися нитями с формированием блокируемых петель. Данные нити посредством нити-проводника выводили на наружный кортикальный слой большеберцовой кости и поочередно завязывали с умеренным натяжением на кортикальной пуговице при вальгусной нагрузке на коленный сустав и сгибании 30°.
Вторым этапом выполняли проксимальную остеотомию малоберцовой кости. На расстоянии 8–10 см от верхушки малоберцовой кости выполняли доступ в проекции между длинной малоберцовой и камбаловидной мышцами. Через межмышечное пространство выделяли малоберцовую кость.
Выполняли рассечение надкостницы электрокоагулятором, тем самым размечая резецируемый сегмент размером 1-2 см. Осциляторной пилой выполняли остеотомию по отмеченным уровням. Удаляли сегмент, костный канал малоберцовой кости пломбировали воском.
Послеоперационное ведение пациентов.
Послеоперационное ведение было одинаковым для всех включенных в исследование пациентов. На следующие сутки после операции с целью контроля расположения кортикальной пуговицы выполняли рентгенографию коленного сустава в двух проекциях. Осевую нагрузку на оперированную конечность полностью исключали на 6 недель с момента операции. Иммобилизацию нижней конечности не применяли, однако на этот срок ограничивали сгибание в коленном суставе до 90°. С первого послеоперационного дня выполняли изометрические упражнения для мышц нижних конечностей. Через 6 недель пациенты давали полную нагрузку на оперированную конечность, восстанавливали походку и полный объем движений в коленном суставе, занимались активным укреплением мышц.
Статистическая обработка данных
Статистическую обработку полученных данных выполняли при помощи программы Microsoft Excel 16.42 и IBM SPSS 23. Количественные показатели оценивались на предмет соответствия нормальному распределению с помощью критерия Шапиро-Уилка. Сравнение двух групп по количественному показателю, имеющему нормальное распределение, при условии равенства дисперсий выполняли с помощью t-критерия Стьюдента, при неравных дисперсиях - с помощью t-критерия Уэлча. Направление и теснота корреляционной связи между двумя количественными показателями оценивали с помощью коэффициента корреляции Пирсона или с помощью коэффициента ранговой корреляции Спирмена. Для проверки статистической значимости полученных данных использовали t-критерий Стьюдента, на основании которого находили p-значение. При p<0,05 различия считали статистически значимыми.
Результаты лечения
У всех пациентов послеоперационный период протекал без особенностей. У одного пациента из 1 группы, была отмечена нейропатия малоберцового нерва с чувствительными расстройствами без двигательного дефицита, однако это не повлияло на функциональный результат лечения коленного сустава.
В 1-й группе пациентов средний балл по шкале Lysholm до операции составил 41,84 ± 12,18, после операции он увеличился в 2,0 раза и составил 85,56 ± 7,26 балла (p < 0,001). У 81,2% пациентов по данной шкале мы получили отличный результат, у 18,8% - удовлетворительный. Неудовлетворительный результат не отмечен ни в одном наблюдении.
Во 2-й группе пациентов средний бал по шкале Lysholm до операции составил 38,62 ± 12,52, после операции он увеличился в 2,1 раза и составил 79,88 ± 10,59 балла (p < 0,001). У 71,9 % пациентов мы получили отличный результат, у 25,0 % - удовлетворительный, в одном случае (3,1%) неудовлетворительный.
Нами был выполнен анализ углов HKA после операции в 1 и 2 группах пациентов в зависимости от результата и соответствующего оценочного диапазона по шкале Lysholm. Были выявлены существенные статистически значимые отличия (p < 0,001) (таблица 1)
Таблица 1
Значения HKA (в градусах) после операции в зависимости от оценки результата по шкале Lysholm
|
Категории |
1 группа |
2 группа |
||||
|
M ± SD |
95% ДИ |
n |
M ± SD |
95% ДИ |
n |
|
|
Отлично |
177,54 ± 1,17 |
177,07 178,02 |
26 |
176,35 ± 0,98 |
175,92 – 176,77 |
23 |
|
Удовлетворительно |
175,50 ± 0,84 |
174,62 176,38 |
6 |
175,12 ± 0,35 |
174,83 – 175,42 |
8 |
|
Неудовлетворительно |
-- |
-- |
-- |
175,00 |
nan – nan |
1 |
Отмечено, что в 1-й группе (с выполненной остеотомией малоберцовой кости), через 12 мес у пациентов изменились средние значения угла HKA, механической оси конечности и MAD. В 1 группе HKA до операции составлял 176,06 ± 1,22°, после операции 177,16 ± 1,37 °, MAD 131,25 ± 34,24 мм. и 86,25 ± 26,73 мм. соответственно. Увеличение угла HKA составило 1,34 ± 0,65°. и уменьшение MAD на 45,00 ± 29,40 мм. Примером может служить телерентгенограмма пациента П. (рисунок 1)
Во 2-й группе средние значения угла HKA до операции составили 176,00 ± 1,02°, а MAD 130,31 ± 29,13 мм. После операции изменений в данных параметрах не было выявлено.
Нами был выполнен корреляционный анализ взаимосвязи результата после операций по шкале Lysholm и угла HKA, объединив конечные результаты обеих групп. (таблица 2)
Таблица 2
Корреляционная зависимость послеоперационных показателей по шкале Lysholm и HKA
|
r xy |
Теснота связи по шкале Чеддока |
p |
|
0,600 |
Заметная |
< 0,001 |
При оценке связи показателей HKA и Lysholm после операций была установлена заметной тесноты прямая связь. При увеличении баллов по шкале Lysholm после операций на 1 балл следует ожидать увеличение угла HKA на 0,085°. Это объясняет 36,0% наблюдаемой дисперсии угла HKA после операций.
(рисунок 2)
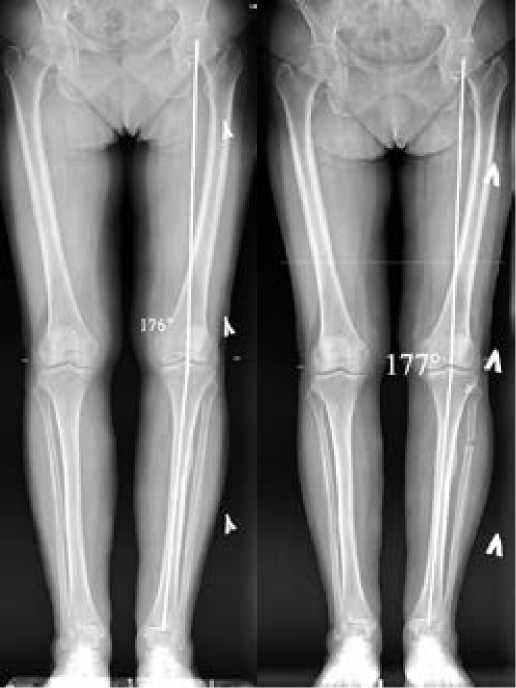
А
Рисунок 1 – Пациент П. угол HKA на телеренгенограммах до (А) и после (Б) операции
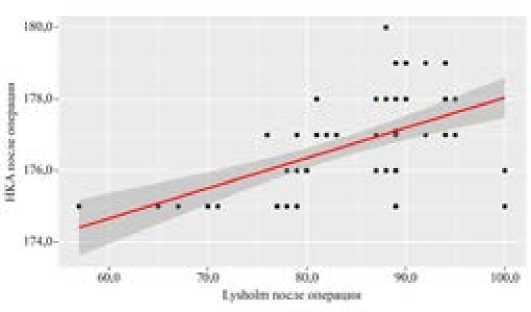
Рисунок 2 – Зависимость угла HKA после операции от результата Lysholm
При анализе HKA в зависимости от категории оценочного диапазона по шкале Lysholm после операции были установлены статистически значимые существенные различия (p < 0,001) (используемый метод: t–критерий Уэлча).(таблица 3)
Таблица 3
регрессии. Число наблюдений составило 64. Полученная регрессионная модель является статистически значимой (p < 0,001). Исходя из значения коэффициента детерминации Най-джелкерка, модель объясняет 41,6% наблюдаемой дисперсии показателя по шкале Lysholm. При увеличении HKA на 1 град. шансы отличного результата увеличивались в 7 раз. (таблица 4)
Зависимость HKA после операций от оценки Lysholm
|
Оценка результата по Lysholm |
HKA после операции (град) |
t |
df |
p |
||
|
M ± SD |
95% ДИ |
n |
||||
|
Отличный |
176,98 ± 1,23 |
176,63 177,34 |
49 |
-7,344 |
49,981 |
< 0,001 |
|
Прочие |
175,27 ± 0,59 |
174,94 175,60 |
15 |
|||
HU I T«Ml
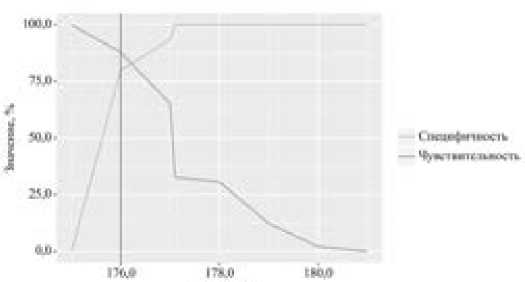
Рисунок 4 – Логистическая регрессионная модель чувствительности и специфичности в зависимости от пороговых значений HKA
При оценке вероятности отличного результата в зависимости от угла HKA после операции с помощью ROC-анализа, была получена следующая ROC-кривая (рисунок 3) и выполнено определения оптимального порога отсечения (точка cut-off) с построением логистической регрессионной модели чувствительности и специфичности. (рисунок 4)
Таблица 4
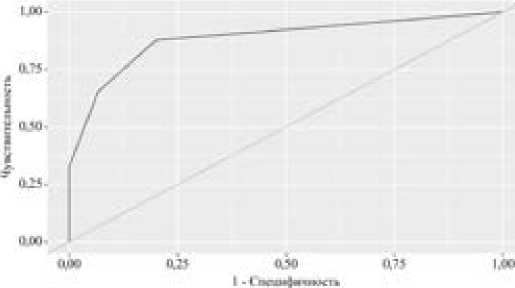
Рисунок 3 – ROC-кривая, характеризующая зависимость вероятности результата Lysholm от угла HKA после операции
Площадь под ROC-кривой составила 0,886 ± 0,041 с 95% ДИ: 0,804 – 0,967. Полученная модель была статистически значимой (p < 0,001). Пороговое значение угла HKA после операций в точке cut-off, которому соответствовало наивысшее значение индекса Юдена, составило 176,000. Отличный результат можно прогнозировать при значении угла HKA после операции выше данной величины или равном ей. Чувствительность и специфичность модели составили 87,8% и 80,0%, соответственно.
Была разработана прогностическая модель для определения вероятности результатов по шкале Lysholm в зависимости от угла HKA после операции методом бинарной логистической
Характеристики связи предикторов модели с вероятностью выявления результата по шкале Lysholm
|
Предикторы |
Неурегулированный |
Урегулированный |
||
|
COR; 95% ДИ |
p |
AOR; 95% ДИ |
p |
|
|
HKA |
7,278; 2,425 – 21,824 |
< 0,001 |
7,278; 2,425 – 21,824 |
< 0,001 |
При оценке показателя MAD после операции в зависимости от результатов по шкале Lysholm в обоих группах, нам не удалось выявить статистически значимых различий. (p = 0,481) (используемый метод: t–критерий Стьюдента).
Средний возраст пациентов в 1 группе составил 55,38 ± 6,74, во 2 группе 54,59 ± 7,08. При оценке возраста в зависимости от результата функционального состояния коленного сустава по шкале Lysholm, не удалось установить статистически значимых различий (p = 0,226) (используемый метод: t–критерий Стьюдента).
Средний показатель болевого синдрома в 1 группе снизился с 77,19 ± 9,58 балла по ВАШ до 15,94 ± 12,92 балла. Разница составила 61,25 баллов. Такое уменьшение болевого синдрома в 4,8 раза является статистически значимым отличием (p < 0,05).
Обсуждение
В наших наблюдениях отмечено статистически значимое улучшение функционального состояния коленного сустава по- сле артроскопической рефиксации корня внутреннего мениска, что совпадает с данными ряда авторов.[5, 9, 16]
Отмечено статистически значимое улучшение функционального состояния коленного сустава по шкале Lysholm. Ряд авторов публикуют схожие результаты своих исследований. [3, 5, 6, 8]
Выявлено статистически значимое улучшение функционального состояния коленного сустава при увеличении угла HKA. Данное положение совпадает с результатами исследования Lee H. I. еt al.[14], в котором они проводили корригирующую остеотомию проксимального отдела большеберцовой кости вместе с рефиксацией корня внутреннего мениска. Схожие результаты в аналогичной работе приводят Nha K. W. et al. [17]. Однако ограничением данных работ является то, что эти авторы остеотомию проводили у пациентов с более выраженной варусной деформацией, и отсутствовала группа контроля.
Hwang et al.[8] в совей работе по изучению факторов, влияющих на результаты рефиксации корня внутреннего мениска, показали, что наиболее значимым фактором риска неудовлетворительного результата является варусная деформация конечности, с величиной которой напрямую коррелировали неудовлетворительные клинические результаты. Эти данные подтверждает публикация Kyu Sung Chung et al.[6] – в наблюдениях у пациентов после фиксации корня мениска с более выраженной варусной деформацией происходило более быстрое прогрессирование артроза, с последующей конверсией в тотальное эндоротезирование, в то время как при менее выраженной деформации такая операция не потребовалась. Ahn J. H. et al.[3] провели работу по изучению факторов, неблагоприятно влияющих на клинический результат после восстановления корня внутреннего мениска. Получены хорошие результаты, однако увеличение угла варусной деформации значимо коррелировало с худшим клиническим результатом.
В нашей работе в результате выполнения проксимальной остеотомии малоберцовой кости мы получили увеличение угла HKA на 1,34° ± 0,65°. В работе Брижань Л. К. с соавт.[2] после выполнения данной процедуры получено уменьшение угла варусной деформации на 2,84° ± 0,7°. Данные положения подтверждаются в систематическом обзоре выполненном Ashraf M. et al.[4], где указано, что при выполнении ПОМК происходит увеличение угла HKA в среднем в пределах 6°, однако стоит заметить, что в разных наблюдениях были разные сроки после выполнения ПОМК, и авторы отмечают тенденцию со временем к увеличению угла HKA. Вышеперечисленные положения показывают, что есть тенденция к увеличению шансов на получение хорошего клинического результата при комбинации проксимальной остеотомии малоберцовой кости и рефиксации заднего корня внутреннего мениска коленного сустава.
Выводы


