Реформа первичной медико-санитарной помощи в Кыргызстане, аспекты подготовки кадров и мультиморбидности
Автор: Найзабекова С.Д., Кулжыгачова Р.Ж., Маширапова С.А., Баитова Г.М.
Журнал: Бюллетень науки и практики @bulletennauki
Рубрика: Медицинские науки
Статья в выпуске: 4 т.12, 2026 года.
Бесплатный доступ
Современные системы здравоохранения сталкиваются с комплексом глобальных вызовов, включая неравенство в доступе и качестве медицинской помощи, рост бремени хронических неинфекционных заболеваний и увеличение распространённости мультиморбидности, особенно в старших возрастных группах. В этих условиях первичная медико-санитарная помощь (ПМСП) рассматривается как ключевой элемент обеспечения устойчивости и эффективности здравоохранения. В Кыргызской Республике переход к рыночной экономике после обретения независимости обусловил необходимость глубоких структурных и организационных преобразований системы ПМСП, направленных на её адаптацию к изменившимся социально-экономическим условиям и демографическим тенденциям. В статье представлен комплексный анализ основных этапов реформирования ПМСП в КР, дана оценка достигнутых результатов и выявлены сохраняющиеся системные ограничения, влияющие на доступность и качество помощи. Особое внимание уделено вопросам подготовки и кадрового обеспечения медицинских работников ПМСП, включая развитие семейной медицины и междисциплинарного взаимодействия. Отдельный раздел посвящён клиническим и организационным аспектам ведения пациентов с мультиморбидностью, требующих интеграции медицинской, профилактической и социальной помощи. Рассматривается роль геронтологических подходов и цифровизации медицинских процессов в повышении преемственности, координации и эффективности оказания помощи. Сделан вывод о необходимости дальнейшего развития ПМСП как основы устойчивой системы здравоохранения в Кыргызской Республике с учётом демографических изменений и роста хронической патологии.
Первичная медико-санитарная помощь, реформа здравоохранения, семейная медицина, мультиморбидность, подготовка медицинских кадров, кадровое обеспечение
Короткий адрес: https://sciup.org/14135165
IDR: 14135165 | УДК: 614.2+351+616.1-8 | DOI: 10.33619/2414-2948/125/34
Reform of Primary Health care in Kyrgyzstan, Aspects of Personnel Training and Multimorbidity
Modern healthcare systems face a range of global challenges, including inequalities in access and quality of medical care, an increasing burden of chronic noncommunicable diseases, and an increase in the prevalence of multimorbidity, especially in older age groups. In these circumstances, primary health care (PHC) is seen as a key element in ensuring the sustainability and effectiveness of healthcare. In the Kyrgyz Republic, the transition to a market economy after independence necessitated deep structural and organizational transformations of the PHC system aimed at adapting it to changed socio-economic conditions and demographic trends. The article presents a comprehensive analysis of the main stages of PHC reform in the Kyrgyz Republic, evaluates the results achieved and identifies the remaining systemic constraints affecting the availability and quality of care. Special attention is paid to the issues of training and staffing of primary health care workers, including the development of family medicine and interdisciplinary cooperation. A separate section is devoted to the clinical and organizational aspects of managing patients with multimorbidity, requiring the integration of medical, preventive and social care. The role of gerontological approaches and digitalization of medical processes in increasing continuity, coordination and effectiveness of care is considered. The conclusion is made about the need for further development of primary health care as the basis of a sustainable healthcare system in the Kyrgyz Republic, taking into account demographic changes and the growth of chronic pathology.
Текст научной статьи Реформа первичной медико-санитарной помощи в Кыргызстане, аспекты подготовки кадров и мультиморбидности
Бюллетень науки и практики / Bulletin of Science and Practice
УДК 614.2+351+616.1-8
Первичная медико-санитарная помощь (ПМСП) во всем мире признается основой эффективной, справедливой и устойчивой системы здравоохранения [1-3].
С момента принятия Алма-Атинской декларации в 1978 году и её переосмысления на Астанинской конференции в 2018 году ПМСП сохраняет ключевое значение в глобальной повестке в области здравоохранения, включая достижение всеобщего охвата медицинской помощью (Universal Health Coverage, UHC) и целей устойчивого развития (ЦУР) [4].
Международный опыт и многочисленные исследования подтверждают, что сильная система ПМСП способствует улучшению здоровья населения, снижению неравенства и более рациональному использованию ресурсов, особенно в странах с низким и средним уровнем дохода [3, 5].
В условиях Кыргызской Республики (КР) реформирование ПМСП стало центральным элементом трансформации системы здравоохранения в постсоветский период [6-8].
После обретения независимости в 1991 году страна унаследовала централизованную советскую модель с преобладанием стационарной помощи, избыточными мощностями и слабой амбулаторной службой [6].
В условиях экономических трудностей и институциональной нестабильности было запущено последовательное реформирование здравоохранения, в центре которого находилась ПМСП [9].
За последние три десятилетия правительство реализовало несколько национальных программ: «Манас» (1996-2006 гг.), «Манас Таалими» (2006–2010 гг.) и «Ден Соолук» (20122019 гг.), направленных на укрепление первичного звена, реструктуризацию расходов, децентрализацию управления и повышение доступности и качества медицинских услуг [7, 10, 11].
Ключевыми нововведениями стали внедрение семейной медицины, создание системы «единого плательщика» в лице Фонда обязательного медицинского страхования (ФОМС), а также переход к широкосекторальному подходу (Sector-Wide Approach, SWAp) при координации донорской и бюджетной помощи [7, 8].
Несмотря на достигнутый прогресс, остаются существенные проблемы: неравномерность охвата и качества услуг, финансовые барьеры, дефицит инфраструктуры, слабая цифровизация, недостаточная интеграция между ПМСП и стационарной помощью [12].
Наряду с этим сохраняются высокие показатели заболеваемости и смертности от неинфекционных заболеваний, материнской и младенческой смертности, туберкулеза [6, 7, 13].
Это требует дальнейшего совершенствования ПМСП с учетом демографических, эпидемиологических и социально-экономических изменений [3, 14, 15].
Цель данной статьи – провести комплексный анализ реформирования системы ПМСП, изучить проблемы подготовки медицинских кадров в КР, а также вопросы коморбидности и мультиморбидности в клинической практике.
К моменту обретения независимости в 1991 г Кыргызстан унаследовал централизованную государственную систему здравоохранения, функционирующую по советской модели Семашко. Эта система базировалась на принципах всеобщего охвата, доступности и бесплатности медицинской помощи за счёт государственного финансирования. Её ключевой особенностью было преобладание специализированной и стационарной помощи при недостаточном развитии профилактического направления и первичного звена. В советский период в Кыргызстане наблюдался значительный рост медицинской инфраструктуры: расширялась коечная сеть, увеличивалось число поликлиник и специализированных медицинских учреждений. Системно развивалось медицинское образование. Существенно улучшились показатели здоровья населения, особенно в городах – такие как младенческая и материнская смертность [6].
Благодаря централизованным мерам, включая вакцинацию и санитарноэпидемиологический контроль, удалось достичь контроля над рядом инфекционных заболеваний [2, 7].
Однако уже к концу 1980-х годов стали очевидны серьезные ограничения данной модели. Система ориентировалась преимущественно на количественные показатели – число коек, врачей, но при недостаточном внимании к качеству услуг и удовлетворённости пациентов. Основной акцент делался на больничную помощь, в то время как первичная медикосанитарная помощь и профилактика оставались второстепенными. Иерархическая структура, дублирование функций и отсутствие клиентоориентированности снижали эффективность и способность системы адаптироваться к нуждам населения. Централизованное управление делало систему инертной и плохо приспособленной к демографическим и эпидемиологическим изменениям. При этом система здравоохранения не имела устойчивого механизма финансирования – она полностью зависела от централизованного государственного бюджета, без оценки эффективности затрат [16-18].
После распада СССР эти слабые стороны усугубились: снизился уровень финансирования, ухудшилась инфраструктура, начался отток квалифицированных кадров, и увеличились неофициальные платежи со стороны населения [6, 12].
Советское наследие во многом определило повестку реформ в сфере здравоохранения в независимом Кыргызстане. Хотя основные принципы – всеобщий охват и государственная ответственность были сохранены, усилилась потребность в трансформации системы в более устойчивую, эффективную и ориентированную на пациента. Особое внимание было уделено развитию первичной ПМСП, модернизации управления и введению новых механизмов финансирования [6, 10, 11].
Первый этап (1991–2000): Крах системы и первые шаги реформ. Первое десятилетие независимости (1991–2000 гг.) стало временем глубокого кризиса в здравоохранении КР. С распадом централизованной советской модели и переходом к рыночной экономике резко сократилось государственное финансирование, ухудшилось состояние инфраструктуры, произошёл массовый отток квалифицированных медицинских кадров [6, 8]. Эти процессы сопровождались снижением доступности и качества медицинской помощи, особенно для уязвимых слоёв населения [2, 7]. В условиях нарастающего кризиса в 1996 году была принята первая комплексная программа реформ – Национальная программа «Манас» (1996-2006 гг.), которая заложила основы для системных преобразований в здравоохранении [6, 9, 10]. Основные цели программы включали повышение эффективности, устойчивости и справедливости системы здравоохранения за счёт укрепления первичного звена, децентрализации и внедрения новых финансовых механизмов [7, 9]. Логика институциональных и финансовых преобразований, заложенных в Национальной программе «Манас», представлена на Рисунке.
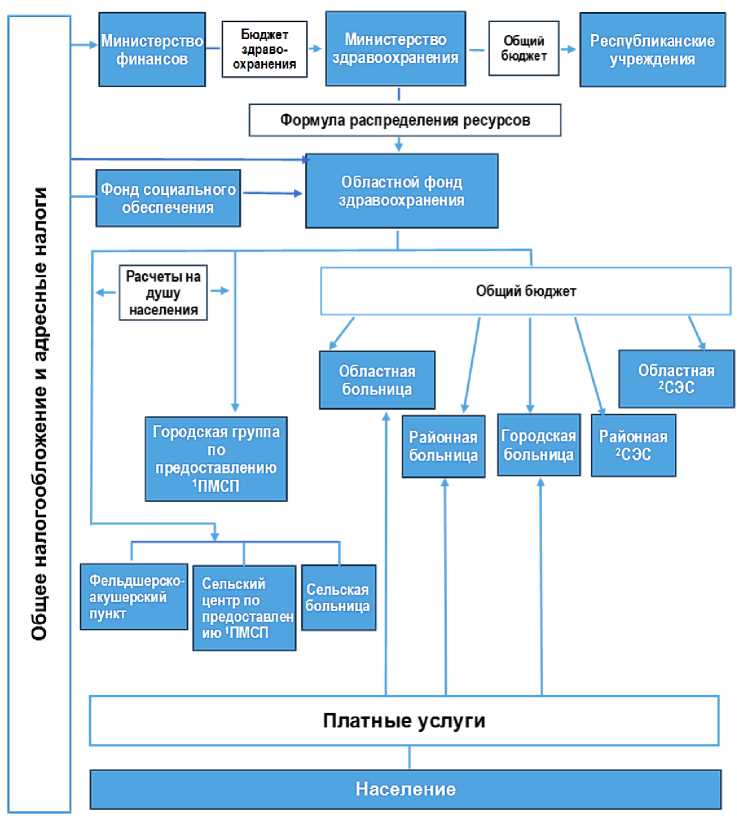
Рисунок. Организация предоставления медицинских услуг и финансирования в условиях реформирования системы здравоохранения страны (1ПМСП – первичная медико-санитарная помощь; 2СЭС – санитарно-эпидемиологические службы)
Схема отражает структуру управления и финансирования системы здравоохранения в условиях реформирования, включая движение финансовых потоков от общих и адресных налогов через Министерство финансов, Министерство здравоохранения и фонды здравоохранения к различным уровням оказания медицинской помощи. На рисунке показано разделение функций управления, финансирования и предоставления медицинских услуг, а также иерархия медицинских организаций – от учреждений первичной медико-санитарной помощи (ФАП, сельские и городские центры ПМСП) до районных, областных и республиканских больниц. Таким образом, рисунок наглядно иллюстрирует переход от централизованной советской модели к более сложной, многоуровневой системе с элементами децентрализации и перераспределения финансовых потоков в пользу первичного звена. Данный рисунок позволяет визуально подтвердить ключевой тезис о том, что именно в период реализации программы «Манас» были заложены основы новой организационно-финансовой архитектуры здравоохранения Кыргызской Республики, определившие дальнейшую траекторию реформ в 2000-е годы.
Национальная программа «Манас» на 1996-2006 гг. Одним из важнейших новшеств стало внедрение системы медицинского страхования. Добровольное медицинское страхование было узаконено в 1992 году, а в 1999 году введено обязательное [8, 16].
Для реализации этой системы в 1997 году был создан Фонд обязательного медицинского страхования (ФОМС) – уполномоченный государственный орган, аккумулирующий средства и выполняющий функцию единого плательщика в системе «покупатель – поставщик» [16].
Ключевым шагом в развитии первичной медико-санитарной помощи стало создание Центров семейной медицины (ЦСМ). Эти центры обеспечивали объединение врачей общей практики и медицинских сестёр, прошедших переподготовку по семейной медицине, и предоставляли интегрированную амбулаторную помощь, приближенную к населению [3, 6].
При ЦСМ также оказывались вторичные амбулаторные услуги в районах с ограниченным доступом к узким специалистам [3, 15].
Таблица 1 ДИНАМИКА РАСХОДОВ НА ЗДРАВООХРАНЕНИЕ, 1991-2000
|
Показатели |
1993 |
1994 |
1995 |
1996 |
1997 |
1998 |
1999 |
2000 |
|
Всего, % от ВВП |
3,6 |
3,5 |
4,0 |
3,1 |
2,8 |
2,8 |
2,4 |
2,0 |
|
Всего расходов (млн. сом) |
138 |
401 |
640 |
720 |
845 |
957 |
1170 |
1336 |
|
На душу населения (сом) |
31 |
89 |
140 |
161 |
192 |
219 |
259 |
290 |
|
$ доллары США* |
7,8 |
11,1 |
13,0 |
12,5 |
11,1 |
10,5 |
6,6 |
6,1 |
Примечание: по обменному курсу сом/$1 на период года
Несмотря на важность этих реформ, 1990-е годы характеризовались острым дефицитом финансирования. Расходы на здравоохранение сократились как в абсолютных значениях, так и в доле от ВВП – с 3,6% в 1993 году до 2,0% в 2000 году [2, 7].
Существенно возросли неформальные и прямые расходы населения на медицинскую помощь, что усилило неравенство в доступе [8, 12].
Фрагментированность системы, устаревшие мощности и отсутствие чёткой структуры управления ограничивали эффект от предпринимаемых реформ [6, 13].
Немаловажным препятствием стали и институциональные барьеры – слабая готовность к изменениям и дефицит кадровой подготовки [3, 13].
Тем не менее, именно в этот период были заложены основы будущих преобразований. Переход к страховой модели финансирования, создание института единого плательщика, развитие семейной медицины и формирование первичного звена в виде ЦСМ стали ключевыми элементами в трансформации системы здравоохранения Кыргызстана [6].
Второй этап (2001–2010): Структурная интеграция и межсекторальный подход. Второе десятилетие реформ здравоохранения в Кыргызской Республике ознаменовалось переходом к более интегрированному и координируемому управлению отраслью [8].
Программа «Манас Таалими» (2006–2010 гг.) стала продолжением стратегии «Манас», акцентируя внимание на консолидации достигнутых результатов, усилении финансовой устойчивости и повышении прозрачности системы здравоохранения [7-10, 12].
Ключевым нововведением этого этапа стало внедрение широкосекторального подхода (Sector-Wide Approach, SWAp), объединившего усилия государства и донорских организаций на основе единой программной и финансовой рамки [6, 8, 10].
Количественное выражение этих изменений отражено в динамике государственных расходов на здравоохранение в 2001–2010 гг. (Таблица 2). Как видно из данных Таблицы 2, в период 2001-2010 гг. в Кыргызской Республике наблюдался устойчивый рост финансирования здравоохранения. Общие расходы на здравоохранение увеличились с 1,9% ВВП в 2001 г. до 3,1% ВВП в 2009–2010 гг., что свидетельствует об усилении приоритетности отрасли в государственной бюджетной политике. В абсолютном выражении объем финансирования вырос более чем в пять раз – с 1379 млн сомов в 2001 г. до 6911 млн сомов в 2010 г. Аналогичная тенденция отмечается и по показателю расходов на душу населения, который увеличился с 279 до 1262 сомов. В долларовом эквиваленте рост составил почти пятикратное увеличение – с 5,8 до 28,6 долл. США на человека. Указанная динамика отражает результаты внедрения широкосекторального подхода и перехода к более интегрированной модели финансирования здравоохранения в рамках программы «Манас Таалими».
Таблица 2
ДИНАМИКА РАСХОДОВ В ЗДРАВООХРАНЕНИЯ, 2001-2010 гг.
|
Показатели |
2001 |
2002 |
2003 |
2004 |
2005 |
2006 |
2007 |
2008 |
2009 |
2010 |
|
Всего, % от ВВП |
1,9 |
2,2 |
2,2 |
2,0 |
2,3 |
2,7 |
2,8 |
2,5 |
3,1 |
3,1 |
|
Всего расходы (млн. сом) |
1379 |
1527 |
1630 |
1927 |
2283 |
3059 |
4020 |
4642 |
6289 |
6911 |
|
На душу населения (сом) |
279 |
306 |
324 |
378 |
444 |
589 |
769 |
880 |
1161 |
1262 |
|
$ доллары США* |
5,8 |
6,4 |
7,0 |
8,6 |
10,9 |
14,3 |
20,2 |
24,8 |
26,7 |
28,6 |
Существенным достижением этого периода было расширение программно-целевого и адресного бюджетирования. Внедрение Программы государственных гарантий (ПГГ) и переход к механизмам финансирования по конечным результатам – подушевому нормативу для ПМСП и оплате за пролеченный случай в стационарах позволили отказаться от затратного принципа и повысить эффективность распределения ресурсов [6].
Объединение бюджетных средств с ресурсами ФОМС дало возможность обеспечить доступ к медицинским услугам социально уязвимым слоям населения [16].
На фоне финансовых изменений проводились институциональные реформы. Медицинские учреждения получили больше автономии в управлении и распределении ресурсов, что способствовало лучшему учету локальных потребностей [7].
Роль ФОМС как единого плательщика была усилена, что позволило исключить дублирование расходов, особенно на коммунальные услуги и закупку лекарств [16].
Частично это способствовало повышению заработной платы медицинского персонала, а также снижению текучести кадров. Тем не менее, реформы столкнулись с рядом структурных ограничений. Попытки реструктуризации больничной сети, особенно в крупных городах
(Бишкек, Ош), натолкнулись на институциональное сопротивление и устоявшиеся управленческие практики [6, 9].
Модель единого плательщика не была полностью реализована на третичном и муниципальном уровнях, что снизило общую эффективность реформируемой системы финансирования [6, 16].
Механизм SWAp стал важным инструментом для координации усилий доноров, согласования внешнего финансирования с национальными приоритетами и внедрения общих индикаторов эффективности [8, 10].
Платформа содействовала масштабированию успешных практик, обеспечила предсказуемость финансирования и повысила подотчетность [8].
Принятая Национальная стратегия сокращения бедности (2003–2005 гг.) также служила важным ориентиром для сектора здравоохранения в данный период [10].
Таким образом, второй этап реформ (2001–2010 гг.) создал институциональную и финансовую базу для дальнейших преобразований. Несмотря на положительные сдвиги в области доступа и эффективности, сохранялись проблемы управления, неравенства и незавершённой реструктуризации, что требовало продолжения и углубления реформ [7].
Этап III (2011–2019 гг.): Консолидация в рамках программы «Ден Соолук». Третий этап реформ здравоохранения в КР (2011–2019 гг.) прошёл под эгидой национальной программы «Ден Соолук», ставшей логическим продолжением предыдущих реформ. Этот этап продолжил реализацию межсекторального подхода (SWAp-2) с акцентом на достижение Целей развития тысячелетия (ЦРТ) и укрепление устойчивости системы здравоохранения [5, 6, 8].
Программа «Ден Соолук» определила четыре стратегических приоритета: (1) болезни системы кровообращения, (2) охрана здоровья матери и ребенка, (3) туберкулез и (4) ВИЧ/СПИД [7, 11].
Для каждого направления были разработаны конкретные цели, показатели и механизмы реализации. Так, удалось добиться снижения по общей смертности от сердечно-сосудистых заболеваний у людей в возрасте 30-39 лет, с 45,5/100000 в 2012 г. до 31,1/100000 – в 2016 г. и до 17,4/100000 – 2019 г.; общей смертности БСК на 100 тыс. населения: 1991 – 261,9; 2000 – 314; 2012 – 331, 2016 – 280; 2019 – 266 снизить показатели смертности от туберкулеза (КР 2002 688/13,8, Бишкек – 157/20,4; 2013 – 441/7,7, 94/10,4; 2016 –341/5,6, 56/5,8; 2019 - КР 248/3,8 на 100 тыс. нас., Бишкек – 57/5,5 на 100 тыс. нас.) и инсультов и сократить детскую – на 2/3 по сравнению 1990 г. (1990 г. – 71,5; 2019 – 17,4 на 1000 живорожденных) [7, 11].
Однако успехи в снижении материнской и младенческой смертности остаются менее впечатляющими. Несмотря на наличие тенденции к снижению, темпы улучшений остаются недостаточными. Это не позволяет в полной мере достичь Целей развития тысячелетия [2, 7, 19].
Важным достижением периода является расширение профилактических программ. Доля беременных, вставших на учет до 12 недель, достигла почти 80% в 2019 году, а охват базовой антенатальной помощью составил более 95%. Уровень вакцинации детей стабильно превышал 97% [7, 11].
Лечение туберкулеза с множественной лекарственной устойчивостью охватывало 83,6% пациентов к 2019 году (против 58% в 2011 году). Параллельно произошли значительные реформы в механизмах финансирования здравоохранения. Были внедрены оплата за пролеченный случай в стационарах и подушевой норматив финансирования для ПМСП, что способствовало эффективному распределению ресурсов и повышению качества. Применение принципа единого бюджетирования улучшило прогнозируемость и гибкость в управлении государственными и страховыми средствами. Увеличилась доля расходов на лекарства, амбулаторные услуги и профилактику [3, 12, 16, 18].
Изменения объёмов финансирования здравоохранения в 2011–2019 гг. в период реализации программы «Ден Соолук» представлена в Таблице 3.
Таблица 3
ДИНАМИКА РАСХОДОВ В ЗДРАВООХРАНЕНИЯ, 2011-2019 гг.
|
Показатели |
2011 |
2012 |
2013 |
2014 |
2015 |
2016 |
2017 |
2018 |
2019 |
|
Всего, % от ВВП |
3,3 |
3,8 |
3,5 |
3,2 |
3,1 |
2,9 |
3,3 |
2,6 |
2,2 |
|
Всего расходы (млн. сом) |
9459 |
11645 |
12319 |
12921 |
13274 |
13906 |
17327 |
14595 |
14612 |
|
На душу населения (сом) |
1719 |
2083 |
2156 |
2212 |
2223 |
2276 |
2776 |
2291 |
2242 |
|
$ доллары США* |
36 |
45 |
45 |
45 |
38 |
30 |
40 |
33 |
32 |
Как следует из данных Таблицы 3, в 2011-2019 гг. финансирование здравоохранения в Кыргызской Республике в номинальном выражении демонстрировало общий рост: общие расходы увеличились с 9459 млн сомов в 2011 г. до 14612 млн сомов в 2019 г., а расходы на душу населения – с 1719 до 2242 сомов. Вместе с тем доля расходов на здравоохранение в ВВП после достижения максимума в 2012 г. (3,8%) имела тенденцию к снижению и к 2019 г. сократилась до 2,2%. Аналогичная динамика наблюдается и в пересчёте на доллары США, что отражает влияние макроэкономических факторов и валютных колебаний. Таким образом, период реализации программы «Ден Соолук» характеризовался увеличением абсолютных объёмов финансирования при одновременном относительном снижении бюджетной нагрузки на экономику, что создавало структурные ограничения для дальнейшего повышения доступности и качества медицинской помощи. Несмотря на достигнутые успехи, сохранялись проблемы. Существовали пробелы в обеспечении качества, клиническом мониторинге и соблюдении стандартов [7].
Отрасль сталкивалась с нехваткой цифровых технологий, устаревшей инфраструктурой и неравномерным доступом к услугам, особенно в Бишкеке [20].
Продолжались высокие затраты населения на медуслуги: по оценкам, разрывы в финансировании составляли от 27% до 39% и покрывались за счёт личных средств [12].
Тем не менее, «Ден Соолук» стал этапом консолидации, который закрепил принципы предыдущих реформ, усилил ориентацию на результат, межсекторальное взаимодействие и профилактическую медицину. Он заложил основу для будущей трансформации системы здравоохранения с учётом Целей устойчивого развития (ЦУР) [4, 7, 8, 10, 11, 19].
Нерешённые проблемы и системные вызовы. Несмотря на значительный прогресс в реформах здравоохранения за три десятилетия, в Кыргызстане сохраняются системные и структурные проблемы, препятствующие достижению устойчивого, качественного и справедливого здравоохранения. Одной из ключевых проблем остаётся качество медицинской помощи. В стране отсутствует единая система мониторинга и оценки качества, что приводит к существенным различиям в уровне предоставляемых услуг и клинических результатов в разных регионах и учреждениях [2, 13].
Цифровизация здравоохранения остаётся на низком уровне. Информационные системы слабо развиты, электронные медицинские записи внедрены ограниченно, а телемедицина и использование данных для принятия управленческих решений пока не получили широкого распространения [7, 13, 19].
Дополнительным сдерживающим фактором является острый дефицит медицинских кадров, особенно в сельской местности, что снижает доступность и преемственность оказания помощи, особенно на уровне ПМСП [3, 15, 21].
Серьёзную угрозу представляют неинфекционные заболевания (НИЗ), в частности сердечно-сосудистые, онкологические, сахарный диабет, психические расстройства. Распространённость поведенческих факторов риска (неправильное питание, курение, употребление алкоголя, низкая физическая активность) продолжает расти. В совокупности НИЗ обусловливают более 80% всех случаев смертности в стране. При этом готовность системы здравоохранения к чрезвычайным ситуациям и эпидемиям остаётся недостаточной: не хватает координации, средств индивидуальной защиты, подготовленных кадров и отработанных механизмов оперативного реагирования [4, 7, 19].
При этом особое внимание следует уделить развитию кадрового потенциала на всех уровнях – от преддипломного до постдипломного обучения, с акцентом на мультидисциплинарный подход, подготовку специалистов, способных работать с пациентами с мультиморбидностью, формирование компетенций в области гериатрии и геронтологии, а также созданию и институциональному укреплению геронтологической службы Кыргызстана, что особенно актуально в условиях быстрого старения населения и роста хронической патологии в пожилом возрасте. В клинической практике это приводит к фрагментации помощи, недостаточной координации между специалистами и снижению эффективности ведения сложных пациентов. В этой связи актуализируется необходимость развития мультидисциплинарного подхода, формирования компетенций в области гериатрии и геронтологии, а также институционального укрепления геронтологической службы в Кыргызстане [3, 22].
В нашей стране несмотря на наличие Программы государственных гарантий и механизмов обязательного медицинского страхования, высокий уровень сооплаты и неформальных расходов ложится на плечи граждан [12, 16, 18].
По разным оценкам, финансовые разрывы составляют от 27% до 39% и компенсируется за счёт личных средств пациентов, что приводит к снижению доступности медицинской помощи и отказу от своевременного лечения [12].
Решение обозначенных проблем требует системного подхода: укрепления управления здравоохранением, инвестиций в цифровую инфраструктуру, развития кадрового потенциала, а также улучшения финансовой защиты населения как ключевых условий продвижения к универсальному охвату услугами здравоохранения.
Заключение и рекомендации
За тридцать лет реформ в системе здравоохранения КР достигла значительного прогресса, особенно в развитии ПМСП. Последовательная реализация трех этапов преобразований – программы «Манас», «Манас Таалими» и «Ден Сooлук», заложили основу институционального и финансового обновления, обеспечили внедрение новых механизмов финансирования и улучшили доступ к медицинским услугам. К ключевым достижениям относятся создание центров семейной медицины, запуск модели Единого плательщика через ФОМС, внедрение оплаты по подушевому нормативу и за пролеченный случай. Положительная динамика показателей детской смертности, заболеваемости и распространённости туберкулёза, смертности от сердечно-сосудистых заболеваний подтверждает эффективность предпринятых мер. Однако, здравоохранение продолжает сталкиваться с рядом устойчивых проблем. Это нестабильное качество медицинской помощи, отсутствие системы мониторинга и оценки, недостаточный уровень цифровизации, слабая готовность к чрезвычайным ситуациям, а также высокая доля прямых расходов населения на медицинские услуги и лекарства. Существенным вызовом остаётся растущее бремя неинфекционных заболеваний, широкое распространение мультиморбидности, а также дефицит квалифицированных медицинских кадров, особенно в сельских и отдалённых регионах, что значительно усиливает нагрузку на ПМСП.
Для преодоления этих вызовов целесообразно:
Создание национальной системы мониторинга качества и клинического аудита с опорой на показатели качества, доступности и результативности медицинской помощи. Это позволит обеспечить соблюдение стандартов и повысить клинические результаты.
Инвестиции в цифровую инфраструктуру здравоохранения, включая электронные медицинские карты и интегрированные системы сбора и анализа данных.
Совершенствование, укрепление и удержание кадрового потенциала на всех уровнях – от додипломного до постдипломного за счёт системы непрерывного обучения, стимулирующих выплат и поддержки специалистов в отдалённых регионах. Особый акцент должен быть сделан на формировании мультидисциплинарных компетенций и подготовке специалистов, способных эффективно работать с пациентами с коморбидностью и мультиморбидностью в условиях первичной медико-санитарной помощи и специализированной службы. Это предполагает обновление образовательных программ, интеграцию клинических, геронтологических, реабилитационных и управленческих модулей, а также развитие межпрофессионального взаимодействия (врач – медсестра – социальный работник – психолог и др.). Одновременно требуется повышение качества медицинского образования и его гармонизация с международными стандартами, что позволит обеспечить академическую и профессиональную мобильность выпускников, а также повысить конкурентоспособность дипломов, полученных в Кыргызской Республике, на международном рынке труда.
С учётом процессов демографического старения и роста хронической патологии у лиц пожилого возраста, приоритетным направлением должно стать формирование компетенций в области гериатрии и геронтологии, а также создание и институциональное укрепление геронтологической службы в системе здравоохранения страны.
Повышение финансовой защиты населения путём ликвидации финансовых разрывов, регулирования сооплаты и расширения государственной поддержки уязвимых групп.
Таким образом, реализация этих рекомендаций требует согласованной, междисциплинарной и долгосрочной стратегии в оказании ПМСП, направленной на достижение всеобщего охвата услугами укрепление устойчивости системы и её адаптацию к демографическим и эпидемиологическим изменениям.


