Региональные этиопатогенетические особенности острых пневмоний у детей первого года жизни из многодетных семей
Автор: Боконбаева Сырга Джоомартовна, Алиева Жанар Капешовна, Аубакирова Жанар Ибрагимовна
Журнал: Бюллетень науки и практики @bulletennauki
Рубрика: Медицинские науки
Статья в выпуске: 6 т.7, 2021 года.
Бесплатный доступ
По данным Всемирной организации здравоохранения, 15% от всех смертей среди детей до 5 лет приходится именно на пневмонию. В 2015 году это заболевание забрало 920136 детских жизней по всему миру. В этой статье мы рассмотрим, как распознать симптомы пневмонии у детей, а также как ее лечить простыми недорогостоящими препаратами при надлежащем уходе, а также предупредить с помощью простых мер.
Пневмония, ранний возраст, этиология, лечение
Короткий адрес: https://sciup.org/14121004
IDR: 14121004 | УДК: 616.24-002.153-053 | DOI: 10.33619/2414-2948/67/27
Regional etiopathogenetic features of acute pneumonia in children of the first year of life from large families
According to the World Health Organization, 15% of all deaths among children under 5 years of age are due to pneumonia. In 2015, the disease claimed 920,136 children’s lives worldwide. In this article, we will look at how to recognize the symptoms of pneumonia in children, as well as how to treat it with simple, inexpensive drugs with proper care, as well as prevent it with simple measures.
Текст научной статьи Региональные этиопатогенетические особенности острых пневмоний у детей первого года жизни из многодетных семей
Бюллетень науки и практики / Bulletin of Science and Practice
УДК 616.24-002.153-053
Пневмония занимает одно из ведущих мест в структуре заболеваемости и смертности детского населения. По данным Всемирной организации здравоохранения (ВОЗ), 15% от всех смертей среди детей до 5 лет приходится именно на пневмонию.
В 2015 г это заболевание забрало 920 136 детских жизней по всему миру. Пневмония распространена повсеместно, но дети и семьи страдают от этой болезни в наибольшей степени в Южной Азии и африканских странах, расположенных к югу от пустыни Сахара. В 2009 году Всемирная организация здравоохранения совместно с ЮНИСЕФ объявили «Глобальный план действий по профилактике пневмонии и борьбе с ней» [1].
Основная цель этого плана — активизация борьбы с пневмонией с помощью комплексных мероприятий по защите детей, профилактике и лечению болезни. Именно дети первого года жизни страдают от пневмонии в первую очередь.
Этиология пневмоний у детей первого года жизни весьма разнообразна и тесно связана с условиями развития заболевания, возрастом и преморбидным фоном ребенка. Трудности этиологической диагностики пневмонии у детей обусловлены ее полиэтиологичностью, и лечение зачастую проводится эмпирически, методом «проб и ошибок», со сменой множества антибиотиков. Возбудителями инфекции при пневмонии могут быть как типичные бактериальные агенты (например, Streptococcus pneumoniae, Streptococcus pyogenes, Staphylococcus aureus), так и атипичные возбудители (Mycoplasma pneumonia и Chlamydophila pneumoniae и респираторные вирусы) [5-8].
Влияние каждого из инфекционных агентов на этиологию внебольничных пневмоний зависит от возрастной группы пациентов, причем причиной развития заболевания у детей в большинстве случаев являются смешанные бактериальные или вирусно-бактериальные инфекции. Однако, в целом, подъемы заболеваемости внебольничной пневмонией в последние годы чаще всего обусловлены атипичными возбудителями [4, 7, 8].
Многодетные семьи являются группой высокого медико-биологического и социального риска состоянию здоровья детей, их физическому развитию, заболеваемости и смертности [5, 6]. Нет научных данных об особенностях этиоструктуры острых пневмоний у детей первого года жизни из многодетных семей. Изучение региональных этиопатогенетических особенностей острых пневмоний у детей первого года жизни из многодетных семей актуальны в развивающихся странах, где престижны многодетные семьи.
Важную роль в интегрированной деятельности организма играет иммунная система. Иммунобиологические механизмы защиты являются хорошим биоиндикаторами влияния различных факторов на макроорганизм. Изменение резистентности организма приводит к частым заболеваниям, а частые заболевания, в свою очередь, способствуют угнетению функционирования иммунной системы [9-12].
Цель исследования: изучить региональную этиологическую структуру и роль противовоспалительных цитокинов в генезе развития острых пневмоний (ВП) у детей первого года жизни из многодетных семей для дальнейшего совершенствования лечебнопрофилактических программ.
Материал и методы исследования
Материал исследования включает результаты обследования и лечения 163 детей из многодетных и малодетных семей с острой пневмонией в возрасте от 1мес до 3 лет.
Больные дети были разделены на 2 группы:
-
1. Основная (1-ая) группа — 111 детей с острой пневмонией из многодетных семей.
-
2. Контрольная (2-ая) группа — 52 ребенка с острой пневмонией из малодетных семей.
К многодетным отнесены семьи, имеющие 4 и более детей, к малодетным — до 4-х детей.
Изучение этиоструктуры острых пневмоний проведено комплексным методом: микробиологическим, ИФА и ПЦР. Бактериологическое исследование мокроты или трахеобронхиальных аспиратов с определением чувствительности к антибиотикам проведены всем 163 больным.
Молекулярно-генетические исследования и иммунноферментный анализ (ИФА). проведены 35 пациентам. Тщательно исследовались антитела классов IgM и IgG к Mycoplasma pneumoniae, Chlamydophila pneumoniae и Chlamydia psittaci .
Иммунологический статус изучен у 50 больных детей, из них — у 30 детей из многодетных (основная группа) и у 20 больных с острой пневмонией детей из малодетных семей (контрольная группа).
Результаты исследования и обсуждение
При изучении этиоструктуры у детей первого года жизни установлено, что целом и по группам достоверно (р<0,001) преобладает высев грамположительной флоры (соответственно — 81,60%, 81,08% и 82,69%, р>0,05). На остальные пневмотропные патогены (смешанная, грамотрицательная флора, кандиды) приходится только 18,4% (Рисунок 1).
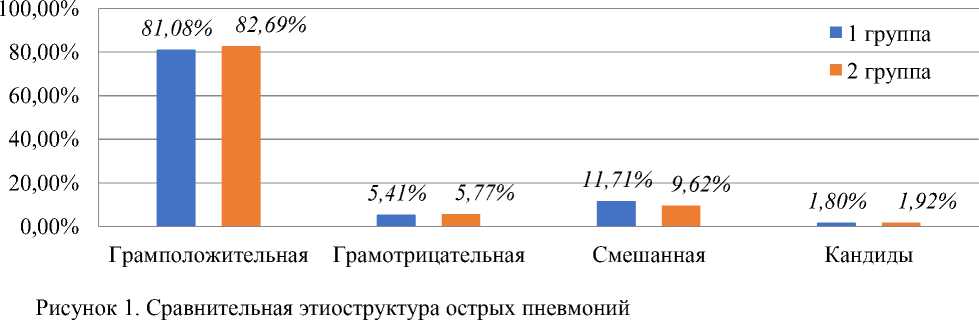
Из грамположительной флоры практически в равных соотношениях высеваются стрептококки и стафилококки (57,14% и 42,86%, р>0,05). Далее по частоте в порядке убывания высевается смешанная флора (11,04%, р<0,001) и в единичных случаях — грамотрицательная флора и кандиды (Таблица 1).
Таблица 1.
ЭТИОСТРУКТУРА МИКРОФЛОРЫ У БОЛЬНЫХ ДЕТЕЙ
|
Флора |
163 |
100% |
|
1. Грамположительная флора |
133 |
81,60% |
|
Streptococcus |
76 |
57,14% |
|
Штаммы: pneumonia |
31 |
40,79%** |
|
pyogenes |
8 |
10,53% |
|
viridans |
37 |
48,68%** |
|
Staphylococcus |
57 |
42,86% |
|
Штаммы: epidermidis |
3 |
5,26 |
|
aureus |
20 |
35,08** |
|
hemoliticus |
34 |
59,66*** |
|
Грамотрицательная |
9 |
5,52% |
|
Из них: |
||
|
Гемофильная палочка |
5 |
55,55% |
|
Энтеробактерии |
3 |
33,33% |
|
Кишечная палочка |
1 |
11,11% |
|
Смешанная флора |
18 |
11,04%*** |
|
Кандиды |
3 |
1,84 |
Из стрептококков высеваются практически в равных соотношениях (р>0,05) патогенные и не патогенные штаммы. Из стафилококков с высокой степенью достоверности чаще (94,74%, р<0,001) высеваются патогенные штаммы: Staphylococcus hemoliticus и реже
(р<0,01) — Staphylococcus аureus . Грамотрицательная флора в основном представлена Haemofilus influenza , реже — Enterobacter и Escherichia coli .
При сравнительном изучении результатов бакпосевов у больных детей из много,- и малодетных семей выявляются значительные различия. У детей из многодетных семей в 3,8 раз чаще определяется патогенный штамм стрептококка — Streptococcus рneumonia , чем у детей из малодетных семей. И наиболее патогенный штамм — Streptococcus рyogenes — высевается только у детей из многодетных семей. Из стафилоккоков патогенные штаммы высеваются и у детей из много, -малодетных семей, практически с одинаковой частотой (30,6% против 35,2%, р>0,05). Из 18 больных детей со смешанной инфекцией у 13 наиболее частые комбинации стрептококков (72,22%) с другими микроорганизмами (стафилококками, кандида и энтеробактерией). Следовательно, и при микст-инфекциях превалирует высев стрептококков. Причем микст-инфекции у детей из многодетных семей отмечаются в 2,6 раз чаще, чем у детей из малодетных семей (Рисунок 2).
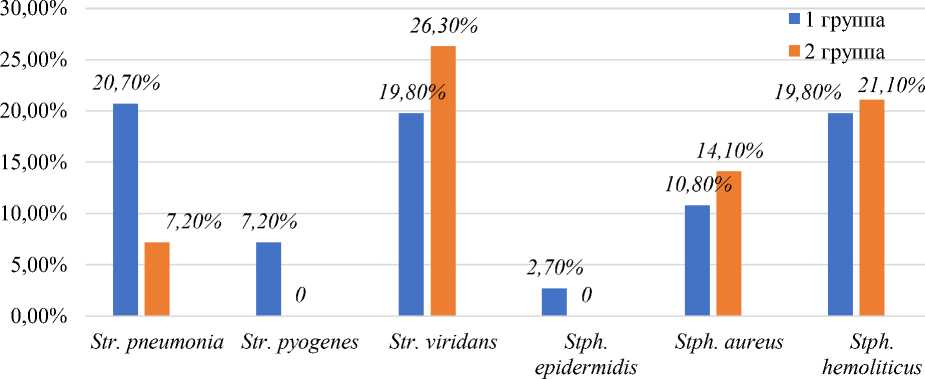
Рисунок 2. Сравнительная этиоструктура острых пневмоний у больных детей
Сопоставление 2 методов исследования на вирусные и атипичные пневмопатогены дают почти одинаковые результаты, что позволяет нам рекомендовать практическим врачам более доступный и менее затратный метод исследования — ИФА (Таблица 2).
Таблица 2.
СРАВНИТЕЛЬНЫЕ ДАННЫЕ ПЦР И ИФА НА ВИРУСНУЮ И АТИПИЧНУЮ МИКРОФЛОРУ
|
Группа |
1 группа |
2 группа |
||
|
ПЦР |
ИФА (Ig G) |
ПЦР |
ИФА (Ig G) |
|
|
Chlamydia pneumonia |
2 (10%) |
2 (10%) |
- |
- |
|
Chlamydia trachomatis |
- |
- |
- |
- |
|
Mycoplasma pneumonia |
1 (5,0%) |
- |
- |
- |
|
Mycoplasma hominis |
- |
- |
||
|
CMV |
3 (15%) |
3(15%) |
1 (6,6%) |
1 (6,6%) |
|
HSVI |
1 (5,0%) |
2 (10%) |
1 (6,6%) |
1 (6,6%) |
|
HSVI I |
- |
- |
||
|
Toxoplasma gondii |
- |
3 (15%) |
- |
2(13,3%) |
|
Ureaplasma |
сомн.2 (10%) полож.1(5%) |
1 (6,6%) |
||
Исследована чувствительность к антибиотикам выявленных этиотропных патогенов у всех 163 больных детей. Высокая резистентность пневмотропных микроорганизмов определена почти ко всем пенициллинам. Высокая чувствительность сохранена только к оксациллину (91-94%, МИК<=0,25) и средняя — к амоксиклаву (77,7-80%, МИК<=4/2) и ампициллин сульбактаму (60-61%, <=8).
Из цефалоспоринов наиболее высокая чувствительность отмечается к цефалоспоринам 2-ого и 3-его поколения: цефтриаксону (100%, МИК<=0,25), затем — к цефтазидиму, цефепиму и цефамеду (90-93,4%, МИК<= 1,0). Таблетированные формы цефалоспоринов (цефалексин, цефуроксим) среднечувствительны (65-87%), но имеют высокую МИК (4,08,0), что снижает их эффективность. Чувствительность микроорганизмов сохраняется: из аминогликозидов — к амикацину (92-95%, МИК<= 1,0,) из макролидов — к эритромицину (94-97%, МИК<=0,5), азитромицину (71-75%, МИК<=8). Практически все цефалоспорины, фторхинолоны, карбопенемы, гликопептиды, тазобактам, даптомицин, рифампицин высокочувствительны к пневмотропным патогенам.
У больных пневмонией детей из многодетных семей выявляется значительное снижение субпопуляционного состава Т-лимфоцитов. Имеется снижение общих лимфоцитов — CD3+ (р<0,001), Т-лимфоцитов-хелперов — CD4+(р<0,01), что свидетельствует о значительной иммуннодепрессии. В тоже время противоспалительные медиаторы: Т-лимфоциты-супрессоры (СД8), Т-лимфоциты-киллеры (CD3-HLA-DR) и активированные В-лимфоциты (СД19) находятся на нижней границе нормы. У всех обследованных больных нет ожидаемой активации гуморального звена иммунитета. Все показатели остаются в пределах нижней возрастной границы нормы (Таблица 3).
Таблица 3.
ПОКАЗАТЕЛИ ИММУНИТЕТА У ДЕТЕЙ ИССЛЕДОВАННЫХ ГРУПП
|
Группа |
Основная |
Контрольная |
Всего |
Норма |
|
CD3+ |
37,14±2,29*** |
51,18±3,59 |
35,51±3,47*** |
58-69% |
|
CD4+ |
29,19±1,17*** |
36,75±2,08 |
31,71±1,22** |
38-50% |
|
СД 4/СД 8 |
1,1±0,96* |
1,77±0,23 |
1,32±0,11 |
1,25 – 2,5 |
|
CD8+ |
22,39±1,07 |
22,19±0,99 |
22,32±0,78 |
18-25% |
|
СД19 |
18,45±2,37 |
16,54±2,96 |
18,45±2,37 |
14 - 44 |
|
CD3-HLA-DR |
17,01±2,22* |
11,84±2,36 |
15,32±1,72 |
|
|
Ig A |
0,84±0,02г/л* |
1,8±0,33 г/л |
1,17±0,14 г/л |
0,9-4,74 г/л |
|
IgM |
1,59±0,13г/л* |
1,73±0,15 г/л |
1,64±0,09г/л |
0,48-2,5 г/л |
|
IgG |
13,63±0,54 г/л |
12,3±0,73 г/л |
13,09±0,44 г/л |
6,81-16,40 г/л |
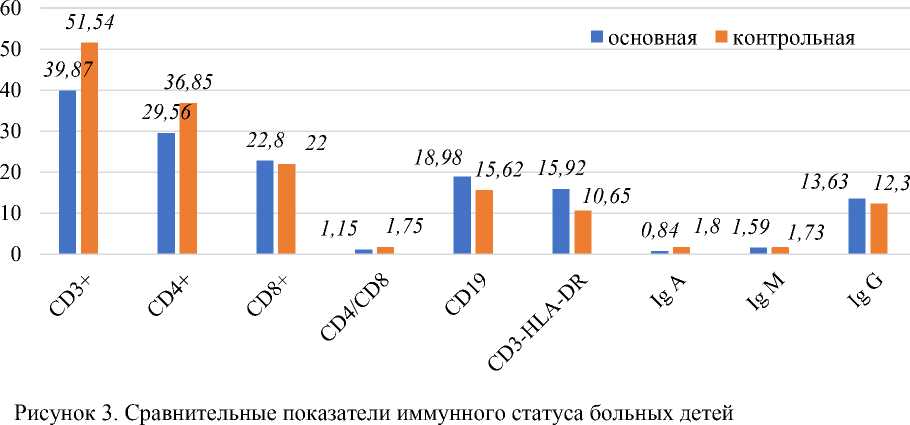
При сравнительном исследовании иммунного статуса основной и контрольной групп больных детей выявлены значительные различия ( Рисунок 3).
В основной группе больных детей достоверно снижен уровень CD3+(р<0,001), CD4+ (р<0,01) и СД4/СД8 (р<0,05). Несколько повышены Т-лимфоциты-киллеры CD3-HLA-DR (р<0,05). У них достоверно снижены уровни Ig A и Ig М (р<0,05).
Снижение содержания IgA свидетельствует о недостаточности гуморального и местного иммунитета. Как известно, иммуноглобулины IgM вырабатываются в ответ на острую инфекцию, обеспечивая первичный иммунитет. Увеличение его концентрации наблюдается при остром инфекционном процессе. Снижение его содержания у детей основной группы свидетельствует о дисфункции гуморального звена иммунитета.
Выводы
Анализируя вышеизложенное следует констатировать, что в целом региональной особенностью этиоструктуры острых пневмоний у детей первого года жизни в современных условиях является достоверное преобладание грамположительной флоры (р<0,001): стрептококков и стафилококков (р>0,05). Из стрептококков практически в равных соотношениях (р>0,05) высеваются патогенные и не патогенные штаммы. Из стафилококков достоверно чаще (р<0,001) определяются патогенные штаммы: Staphylococcus hemoliticus , патогенный, вызывающий гнойно-воспалительные заболевания, вплоть до сепсиса. На втором месте (р<0,01) по частоте высева стоит Staphylococcus аureus (35,08%), высоковирулентный, высокотоксичный штамм, ведущий к тяжелому течению заболевания, вплоть до токсического шока. Особо следует подчеркнуть, что особенностью этиоструктуры острых пневмоний у больных детей из многодетных семей является достоверное (р<0,01) преобладание высевов патогенных штаммов стрептококков ( St. pneumonia, St. pyogenes ) и в 2,6 раз чаще определяется микст-инфекции с превалированием стрептококков (в 72,22%) в сочетании с грамположительной и грамотрицательной флорой. В последние годы ряд исследователей указывают на рост атипичной микрофлоры в этиологии ВП у детей [14, 17].
В регионе атипичные пневмопатогенные микроорганизмы (ЦМВ, герпес, микоплазмы, хламидии) малозначимы. Комплексный метод исследования этиологии острых пневмоний у детей раннего возраста: микробиологически, иммуноферментным (ИФА) и молекулярногенетическим (ПЦР) методами позволил получить положительные результаты на микрофлору у 100% исследованных больных, несмотря на ранее проводимое амбулаторное лечение. Идентичность результатов ПЦР и ИФА позволяет нам рекомендовать более доступный и менее затратный метод исследования — ИФА. Выявлены региональные особенности резистентности и чувствительности этиопатогенов к антибактериальным препаратам. Чувствительность пневмотропных микроорганизмов из пенициллинов сохранена только к оксациллину, ампициллин сальбактаму и амоксиклаву. Сохраняется чувствительность пневмотропных патогенов ко всем аминогликозидам: в большей степени — к амикацину, затем — к генамицину, в меньшей степени — к нетилмицину.
Особо следует подчеркнуть, что вновь повысилась чувствительность пневмопатогенов к эритромицину (94-97%, МИК<=0.5). Возможно, это связано с тем, что в педиатрической практике последние годы эритромицин не применяется в лечении пневмоний у детей раннего возраста, что и повысила чувствительность микробов к этому антибиотику. Из макролидов сохраняется так же высокая чувствительность к азитромицину и рокситромицину. Высокая чувствительность сохраняется практически ко всем цефалоспоринам 2-го и 3-его поколения и другим антибиотикам резерва.
В генезе развития острых пневмоний у детей первого года жизни из многодетных семей наблюдается неадекватность иммунного ответа в виде депрессии клеточного и дисфункции гуморального звеньев иммунитета, характерного для системных воспалительных процессов, что и обуславливает тяжесть клинического течения и исход заболевания.
Список литературы Региональные этиопатогенетические особенности острых пневмоний у детей первого года жизни из многодетных семей
- Бюллетень ВОЗ И ЮНИСЕФ. https://www.who.int/home/cms-decommissioning
- Агаджанян В. В., Устьянцева И. М., Скопинцев М. А., Петухова О. В. Влияние факторов воспаления на течение внебольничной пневмонии // Цитокины и воспаление. 2006. Т. 5. №3. С. 16-20.
- Азнабаева Л. Ф., Никуличева В. И., Козырева Л. С. Иммунологические особенности больных с тяжелой формой внебольничной пневмонии и их прогностическая значимость // Цитокины и воспаление. 2010. Т. 9. №2. С. 52-56.
- Алибекова М. Б., Алимова Х. П., Сатвалдиева Э. А., Боходирова А. Н., Уразметова М. Д. Клинико-диагностическое значение прокальцитонина и цитокинов при осложненных формах пневмонии у детей раннего возраста // Вестник экстренной медицины. 2013. №4. С.-61 -64.
- Баранов А. А., Брико Н. И., Намазова-Баранова Л. С., Ряпис Л. А. Стрептококки и пневмококки. Ростов-на/Д: Феникс, 2013.
- Батырханов Ш. К., Абдуллаева Г. М., Мусабекова Р. К., Умбетова Л. Ж., Жуманбаева К. Р., Ахенбекова А. Ж., Тажимбетова А. М. К вопросу о внебольничной пневмонии у детей раннего возраста // Вестник Казахского Национального медицинского университета. 2017. №4. С. 83-85.
- Железникова Г. Ф. Цитокины как предикторы течения и исхода инфекций // Цитокины и воспаление. 2009. Т. 8. №1. С. 10-17.
- Парахонский А. П. Роль цитокинов в патогенезе заболеваний // Успехи современного естествознания. 2005. №4. С. 63.64.
- Зуева О. С. Этиопатогенез и иммунологические изменения у новорожденных и детей раннего возраста, больных пневмонией // Вестник ВГМУ. 2006. Т. 5. №4. С. 72-78.
- Гущина Я. С, Касснер Л. Н, Маркелова Е. В., Ицкович А. И. Уровень противовоспалиельных цитокинов в оценке активности воспалительного процесса при бронхолегочной патологии у детей // Цитокины и воспаление. 2006. Т. 5. №4. С. 36-38.
- Карпова Н. В. Состояние иммунной и цитокиновой систем у часто болеющих детей и методы коррекции выявленных нарушений: автореф. дис...канд. мед. наук. М., 2008. 23 с.
- Александрова Ю.Н. О системе цитокинов // Педиатрия. 2007. Т. 86. №3. С. 124-127.


