Реимплантация факичной интраокулярной линзы TICL Staar: клинический случай
Автор: Соболев Н.П., Шкандина Ю.В., Соболева М.А.
Журнал: Саратовский научно-медицинский журнал @ssmj
Рубрика: Глазные болезни
Статья в выпуске: 1 т.16, 2020 года.
Бесплатный доступ
Представленный клинический случай демонстрирует результат успешной одномоментной безопасной эксплантации и реимплантации торической факичной интраокулярной линзы (ТФИОЛ), что подтверждает потенциальную обратимость метода факичной коррекции. Имплантация ТФИОЛ дает возможность получить максимальные зрительные функции и высокое качество зрения, а значит, избежать противопоказаний к активному образу жизни в молодом возрасте.
Миопия, реимплантация, факичная интраокулярная линза, эксплантация
Короткий адрес: https://sciup.org/149135420
IDR: 149135420 | УДК: 617.741-089.87
Reimplantation of the TICL Staar phakic intraocular lens: clinical case
The article presents the clinical case that demonstrates the result of successful single-stage safe explantation and reimplantation of the TICL Staar posterior chamber phakic intraocular lens, which confirms potential reversibility of the phakic correction method. Implantation of phakic intraocular lens makes it possible to obtain maximum visual functions and high quality of vision, in the absence of contraindications to an active lifestyle at a young age.
Текст научной статьи Реимплантация факичной интраокулярной линзы TICL Staar: клинический случай
плантацией ИОЛ или в сочетании с другими видами хирургических вмешательств, авторами предложены различные техники удаления ФИОЛ [7, 8]. Однако упоминания в источниках случаев одномоментной эксплантации с последующей реимплантацией этой же ФИОЛ нами не найдено.
Цель: на примере клинического случая оценить возможность и клинико-функциональные результаты одномоментной реимплантации торической фа-кичной интраокулярной линзы (ТФИОЛ) TICL Staar (STAAR Surgical, США) у пациента с МВС.
Описание клинического случая . Информированное согласие пациента на лечение и публикацию данных из его истории болезни получено.
В апреле 2019 г. в клинику МНТК «МГ» поступил пациент А. 21 года с предварительным диагнозом: «OU миопия высокой степени. Миопический астигматизм. Анизометропия. Синдром сухого глаза OS. Периферическая дистрофия сетчатки по типу «след улитки». Амблиопия слабой степени».
Основными жалобами при поступлении были: низкое качество зрения в очках, неудовлетворенность очковой коррекцией, невозможность использования контактных методов коррекции зрения в связи с наличием синдрома сухого глаза у пациента.
Диагноз: «OU миопия. Миопический астигматизм» выставлен со школьного возраста. Пациент пользовался очковой коррекцией с семи лет. В 2019 г. на плановом осмотре у офтальмолога по месту жительства был направлен в клинику МНТК «МГ» для решения вопроса о возможностях хирургической коррекции аметропии.
Данные дооперационного обследования. Острота зрения (Vis) OD 0,020 sph –8,75 cyl –2,00 ax5=1,0; OS 0,020 sph -10,75 cyl -2,50 ax155=0,7 н/к. Тонометрия: OD 14 мм рт. ст., OS 14 мм рт. ст. Авторефрактометрия: OD shp –10,00 cyl –2,00 ax5; OS shp –11,75
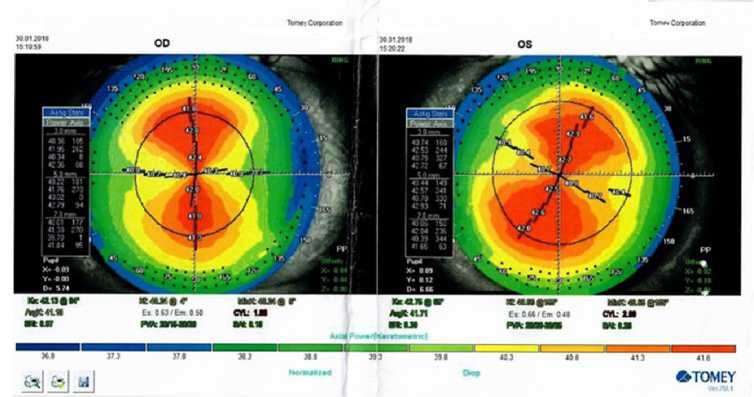
Рис. 1. Результаты компьютерной кератотопографии пациента А.
cyl -2,75 ax160. Кератометрия (К): OD K140,12Ax 7; K242,20Ax 97, OS K140,22Ax 161; K242,59Ax 71. Плотность эндотелиальных клеток: OD 2533 mm2, OS 2616 mm2.
Данные оптической когерентной биометрии IOLMaster® 700 (Carl Zeiss, Германия): OD: камера 3,50; хрусталик 3,57; длина 28,80; OS: камера 3,54; хрусталик 3,57; длина 29,31. По данным исследования структур переднего отрезка глаза (биомикроскопии), OU оптические среды прозрачны, передняя камера (ПК) средней глубины, равномерная. Радужка структурная. Зрачок правильной формы, ширина 3 мм, реакция зрачка на свет сохранена. OU хрусталик прозрачный. Глазное дно: диск зрительного нерва бледный, миопический конус, э/д=0,3; макулярная зона, средняя, крайняя периферия OD без видимой патологии. OS: на крайней периферии в наружном, нижненаружном сегментах очаги периферической дистрофии сетчатки по типу «след улитки».
При исследовании угла передней камеры (УПК) при помощи гониоскопии диагностировано: ОU УПК открыт на всем протяжении, пигментация I ст.
Данные оптической когерентной томографии (ОКТ) Visante OCT (Carl Zeiss, Германия):
OU УПК открыт на всем протяжении, ПК OD –3,04 мм; OS –3,10 мм. Толщина роговицы в центральной зоне OD –496 мкм; OS –498 мкм.
Ультразвуковая биомикроскопия (УБМ) Eye Cubed (Ellex, Австралия): OU роговица прозрачная, ПК средней глубины, равномерная.
Компьютерная кератотопография (Tomey, Япония): OU сложный прямой правильный миопический астигматизм (рис. 1).
На основании полученных данных комплексного клинико-функционального обследования пациента использование лазерных рефракционных вмешательств было исключено в связи с техническими ограничениями достижения максимальной послеоперационной остроты зрения без дополнительной коррекции.
Пациенту предложено проведение коррекции выявленных аномалий рефракции с помощью ТФИОЛ. В качестве модели линзы выбрана TICL Staar (STAAR Surgical, США).
За 3 месяца до рефракционного вмешательства с лечебно-профилактической целью проведена: OS ограничительная лазеркоагуляция сетчатки.
Пациенту заказаны online ТФИОЛ оптической силы: OD shp –11,50 cyl –1,5 ax100; OS shp –13,50 cyl –2,5 ax065. Пример формы заявки представлен на рис. 2.
Первым этапом проведена операция на OS. Хирургическое вмешательство осуществлялось по стандартной методике. Интраоперационных осложнений выявлено не было. На 1-е сутки после операции OS острота зрения OS 0,4 с диафрагмой 0,7 н/к.
Данные послеоперационной авторефрактометрии на OS: sph –0,5 cyl –1,75 ax125.
Тонометрия OS: 16 мм рт. ст.
Пациент жалоб не предъявлял, желал оперировать парный глаз. Вторым этапом через 1 день выполнена операция на OD. Хирургическое вмешательство проводилось по стандартной методике.
Интраоперационно после имплантации ТФИ-ОЛ обнаружено несоответствие оптической силы запланированной ТФИОЛ в операционном списке и имплантированной пациенту. После проведенного анализа причин несоответствия дооперационных расчетов выявлено, что ТФИОЛ, заказанная для OS, была имплантирована в альтернативный глаз, что требовало замены линз. Хирург принял решение о выполнении одномоментной эксплантации ТФИОЛ с последующей реимплантацией.
Удаление ФИОЛ производилось последовательно на OS, затем аналогичным образом на OD. По-сле10-минутной экспозиции в маркированной емкости со стерильным 0,09%-м физиологическим раствором ТФИОЛ заправлялась в картридж для повторной имплантации, выполнялась реимплантация ТФИОЛ стандартным способом в правильной последовательности.
На 1-е сутки после операции острота зрения OD: 1,0; OS 0,8 н/к; авторефрактометрия: OD sph +0,25 cyl –0,75 ax175; OS sph +0,5 cyl –1,25 ax70; уровень ВГД OU был стабильным и составлял 15 мм рт. ст.
На контрольном осмотре через 1 месяц: острота зрения правого и левого глаза составляла соответственно 1,0; 0,8 н/к. Уровень ВГД правого глаза 15 мм рт. ст.; OS 16 мм рт. ст.
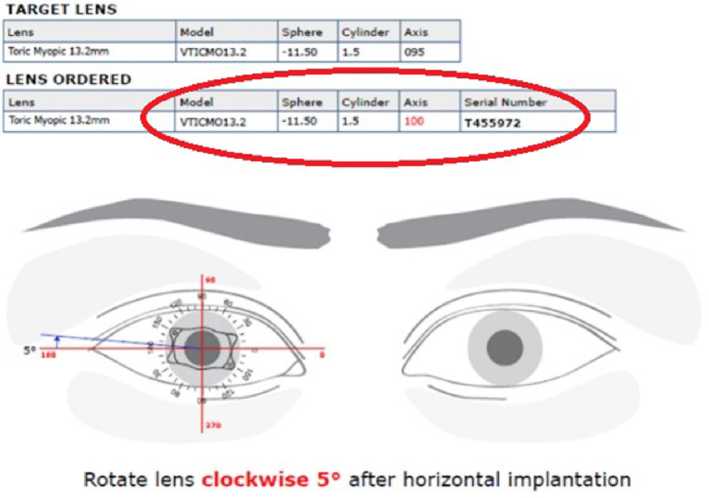
Рис. 2. Пример заявки ТФИОЛ для правого глаза
Обсуждение клинического случая. По сравнению с другими рефракционными вмешательствами имплантация ФИОЛ ассоциирована с более оптимальными послеоперационными результатами, а сама процедура потенциально обратима в связи с возможностью эксплантации линзы [9]. У данного вмешательства имеются следующие преимущества: предсказуемость, точный и стабильный рефракционный эффект, повышение пространственной контрастной чувствительности, сохранность аккомодации, короткий реабилитационный период, простота имплантации, обратимость вмешательства при необходимости [4]. Однако при данной технологии есть риск развития таких осложнений, как подъем внутриглазного давления, синдром пигментной дисперсии, формирование передней полярной катаракты, потеря эндотелиальных клеток и возможное развитие эпителиально-эндотелиальной дистрофии роговицы. Необходимо учесть и некоторые ограничения имплантации ФИОЛ различных дизайнов: глубина ПК не меньше 2,8 мм, диаметр роговицы не меньше 11,0 мм, плотность эндотелиальных клеток не менее 2000 кл/мм2 (с учетом особенностей их морфологии) [2, 10].
На основании изложенного материала можно сделать вывод о необходимости дальнейшего изучения послеоперационных результатов имплантаций ФИОЛ, а также разработки методов профилактики возможных осложнений и последующей модификации имеющихся на рынке моделей ФИОЛ. Результативность и безопасность данного метода коррекции требует выполнения пациентом значительного объема предоперационных исследований и зависит от их тщательного анализа врачом, правильных расчетов ФИОЛ, высокого уровня хирургической квалификации, соблюдения технологии, многоуровневых систем контроля. Однако в рутинной практике возможны ошибки как на этапе расчета оптической силы ФИОЛ, так и на этапе ее имплантации.
Для выполнения одномоментной эксплантации с последующей реимплантацией ФИОЛ в представленном нами случае было проведено дополнитель- ное анестезиологическое пособие. Через сформированные ранее корнеоцентезы последовательно введены растворы анестетика и мидриатика в ПК. После наступления медикаментозного мидриаза ПК заполнялась когезивным вискоэластиком. Используя парацентезы, при помощи шпателя и крючка для ротации Sinskey верхний и нижний гаптические элементы ТФИОЛ поочередно были вывихнуты на поверхность радужки к зоне основного разреза. Затем тело линзы ротировали до совпадения ее с плоскостью основного разреза. Далее удерживали крючком край гаптического элемента в приподнятом состоянии. Пинцетом для удаления ИОЛ линза захватывалась по диагонали и медленно выводилась через основной разрез, постепенно, беспрепятственно складываясь с двух сторон. После удаления ТФИОЛ каждая линза погружалась в маркированную емкость со стерильным 0,09%-м физиологическим раствором. По-сле10-минутной экспозиции ТФИОЛ заправлялась в картридж для повторной имплантации, выполнялась реимплантация ТФИОЛ стандартным способом в правильной последовательности.
Представленный нами клинический случай демонстрирует возможность проведения одномоментной реимплантации ФИОЛ без интра- и послеоперационных осложнений с достижением максимальной остроты зрения, что подтверждает потенциальную безопасность, обратимость процедуры. Имплантация ФИОЛ может быть рекомендована для хирургической коррекции МВС у пациентов в молодом возрасте без опасности возникновения необратимых рефракционных ошибок.
Заключение. Описанный клинический случай демонстрирует результат успешной одномоментной безопасной эксплантации и реимплантации заднекамерной ТФИОЛ, что подтверждает патенциальную обратимость метода факичной коррекции. Имплана-тация ФИОЛ дает возможность получить максимальные зрительные функции и высокое качество зрения, а значит, избежать противопоказаний к активному образу жизни в молодом возрасте.
Список литературы Реимплантация факичной интраокулярной линзы TICL Staar: клинический случай
- Alfonso JF, Fernandez-Vega L, Lisa C, et al. Central vault after phakic intraocular lens implantation: Correlation with anterior chamber depth, white-to-white distance, spherical equivalent, and patient age. J Cataract Refract Surg 2012; (38): 46-53.
- Демчинский A.M. Суббоуменовый фемтокератомилезстканесохраняющей абляцией в коррекции миопии: дис.... канд. мед. наук. М., 2017; 160 с.
- Гасанова K.M. Факичные интраокулярные линзы как альтернатива лазерной коррекции зрения. В кн.: Восток-Запад: сб. науч. тр. науч.-практ конф. по офтальмохирургии с международным участием. Уфа, 2013; с. 131.
- Зуев В.К., Туманян Э.Р, Сороколетов Г.В. и др. История развития ФИОЛ в лечении миопии высокой степени. Офтальмохирургия 2018; (4): 65-70.
- Бикбов M.M., Бикбулатова А.А., Кузбеков Ш.P. Имплантация заднекамерных факичных ИОЛ в коррекции миопии высокой степени. В кн.: Современные технологии катарактальной и рефракционной хирургии: сб. науч. тр. М., 2010; с. 41.
- Молокотин E.M. Клинико-морфологическое исследование особенностей развития, профилактика и хирургическое лечение субкапсулярной катаракты после имплантации факичных интраокулярных линз: автореф. дис.... канд. мед. наук. М., 2013; 14 с.
- Кузнецов И.В. Способ эксплантации факичных заднекамерных интраокулярных линз в сочетании с факоэмульсификацией катаракты. Точка зрения: Восток - Запад 2015; (1): 67-9.
- Коновалов M.E., Молокотин E.M. Клинико-морфологическое исследование особенностей развития, профилактика и хирургическое лечение субкапсулярной катаракты после имплантации факичных интраокулярных линз. Офтальмология 2012; 9 (4) 31-5.
- Першин К.Б., Пашинова Н.Ф., Цыганков А.Ю., Баталина Л.В. Применение факичных интраокулярных линз для коррекции миопии. Точка зрения: Восток - Запад 2018; (1):67-9.
- Коновалов M.E., Молокотин E.M. Клинический анализ осложнений имплантации различных типов факичных интраокулярных линз. Российский офтальмологический журнал 2013; 6 (1): 15-8.


