Реконструктивная операция с устранением полного наружного посттравматического свища поджелудочной железы
Автор: Стойко Ю.М., Ветшев П.С., Левчук А.Л., Савельев Е.А., Степанюк И.В.
Журнал: Вестник Национального медико-хирургического центра им. Н.И. Пирогова @vestnik-pirogov-center
Рубрика: Клинические наблюдения
Статья в выпуске: 3 т.5, 2010 года.
Бесплатный доступ
Короткий адрес: https://sciup.org/140187832
IDR: 140187832 | УДК: 616.37-007.253-089
Текст статьи Реконструктивная операция с устранением полного наружного посттравматического свища поджелудочной железы
УДК: 616.37-007.253-089
РЕКОНСТРУКТИВНАЯ ОПЕРАЦИЯ С УСТРАНЕНИЕМ ПОЛНОГО НАРУЖНОГО ПОСТТРАВМАТИЧЕСКОГО СВИЩА ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ
Ю.М. Стойко, П.С. Ветшев, А.Л. Левчук, Е.А.
Савельев, И.В. Степанюк
Цель демонстрации
Показать возможность выполнения реконструктивной операции при посттравматическом наружном полном проксимальном панкреатическом свище, как завершающего этапа лечения пациента с тяжелой травмой поджелудочной железы и двенадцатиперстной кишки.
Актуальность темы
-
1. Повреждения двенадцатиперстной кишки (ДПК) являются одной из сложных проблем абдоминальной неотложной хирургии, характеризующиеся значительным процентом диагностических ошибок (46%) (Комаров Н.В., 2004), осложнений в послеоперационном периоде (72,5%) (Иванов П.А., 2003) и высокой летальностью (80%) (Абакумов М.М., Ермолов А.С., 2004).
-
2. Анатомическая и функциональная взаимосвязь органов гепатопанкре-атодуоденальной зоны, наличие крупных сосудистых образований, «агрессивность» дуоденального содержимого спо-
собствуют развитию жизненно опасных осложнений после оперативных вмешательств по поводу травм ДПК (Новиков А.С., 1998).
Особенности лечения панкреатических свищей:
-
1. Свищи поджелудочной железы как осложнение какого-либо заболевания или травмы поджелудочной железы чаще всего возникают в результате погрешностей в лечении или являются следствием недостаточно правильно выполненной операции (Ванцек Ю.Н., 1990).
-
2. По отношению к операциям на поджелудочной железе панкреатические свищи составляют в среднем 6% (Цаца-ниди К.И., 1995), после травм органов брюшной полости – 0,8–1,2% (Михайлов А.П., 2007).
-
3. Характеризуются сложностью диагностики и необходимостью проведения многоэтапного хирургического лечения (Вилевин Г.Д., 1995).
08.07.2007. по экстренным показаниям госпитализирован в районную больницу по месту жительства с диагнозом: «закрытая травма живота» (получил удар копытом лошади в живот).
08.07.2007 г. - операция в экстренном порядке, в ходе которой выявлена картина забрюшинного разрыва нижней горизонтальной ветви ДПК, выполнено ушивание разрыва ДКП, дренирование брюшной полости.
21.07.2007 г. – течение болезни осложняется желудочно-кишечным кровотечением.
26.07.2007 г. пациент переведен в хирургическое отделение областной больницы.
28.07.2007 г. у больного появилось кишечное отделяемое по дренажам, выполнены релапаротомия, удаление остатков ДПК, снятие еюностомы, холецисто-энтеростомия с наложением межкишечного анастомоза по Брауну и заглушкой по Шалимову; антрумэктомия с гастроэнтероанастомозом; катетеризация и наружное дренирование панкреатического протока, перевязка об. Санация и дренирование брюшной полости.
01.02.2008 г. пациент в плановом порядке поступил в НМХЦ им. Н.И. Пирогова для выполнения реконструктивно-восстановительного оперативного вмешательства. При обследовании по данным вирсунгографии (Рис. 1), УЗИ брюшной полости, МРТ в холангиоген-ном режиме (Рис. 2) диагноз подтвержден.
Приводим клиническое наблюдение:
Больной Х., 15 лет поступил в стационар НМХЦ им. Н.И. Пирогова 01.02.2008 г. с клинической картиной посттравматического наружного полного проксимального панкреатического свища.
История заболевания:
Седьмые сутки послеоперационного периода осложнились несостоятельностью шва ушитого разрыва, перитонитом, забрюшинной флегмоной. Повторно оперирован 15.07.07 г. выполнено иссечение краев разрыва, ушивание разрыва, энтеростомия по Майдлю.
Больной оперирован в экстренном порядке третий раз. На операции выявлены несостоятельность ушитой раны ДПК, кровотечение из краев раны ДПК. Выполнены резекция ДПК с наложением дуодено-еюноанастомоза, санация и дренирование брюшной полости.
Послеоперационный период протекал баз особенностей, у больного сформировался полный наружный панкреатический свищ с отделяемым в виде панкреатического сока около 700–800 мл в сутки.
Учитывая характер патологии, после предоперационной подготовки,
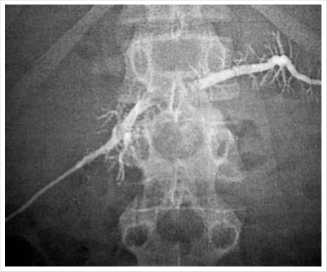
Рис. 1. Вирсунгография. Полный наружный свищ вирсунгова протока

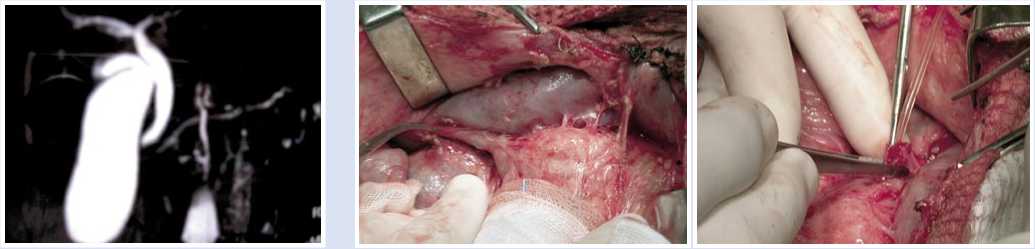
Рис. 2. МРТ в холангиогенном режиме. Просвет вирсунгова протока – 3 мм
Рис. 3. Выделение панкреатического свища из рубцово-спаечных сращений
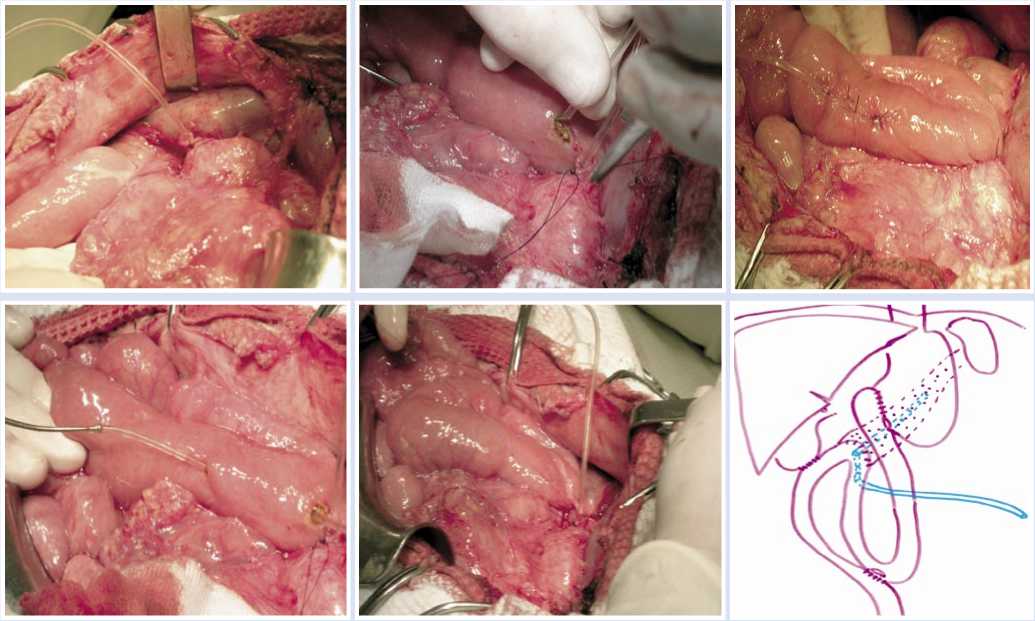
Рис. 4. Этапы формирования панкреатикоэнтероанастомоза
07.02.2008 г. произведена лапаротомия, панкреатикоэнтеростомия на дренаже.
Интраоперационно: в подпеченочном пространстве - выраженный спаечный процесс. Выделен панкреатический свищ (Рис. 3), культя которого на дренаже вместе с проксимальной частью тела оставшейся части поджелудочной железы анастомозирована с петлей кишки, использованной ранее для формирования холецистоэнтероанастомоза (Рис. 4). Дренаж вирсунгова протока дренирован по Витцелю на переднюю брюшную стенку.
В послеоперационном периоде на фоне проводимой терапии состояние пациента улучшилось, раны зажили первичным натяжением, нормализовалась температура тела и физиологические отправления. Дренаж из вирсунгова протока удален. При УЗИ признаков деструкции поджелудочной железы не выявлено. В удовлетворительном состоянии пациент выписан 18.02.2008 г. (Рис. 5).
В настоящий момент пациент чувствует себя хорошо, диспептических явлений нет. Пациент полностью приступил к трудовой и учебной деятельности.
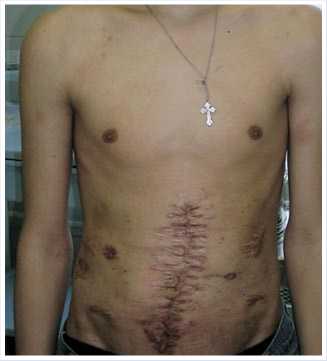
Рис. 5. После выполнения реконструктивной операции


