Рентгенологические особенности регенерации костной ткани при лечении больных с аномалиями развития стопы
Автор: Дьячкова Г.В., Неретин А.С., Корабельников М.А., Нижечик С.А.
Журнал: Гений ортопедии @geniy-ortopedii
Рубрика: Оригинальные статьи
Статья в выпуске: 4, 2005 года.
Бесплатный доступ
У 23 больных с врожденными аномалиями развития стоп, лечившихся в РНЦ «ВТО» им.академика Г.А. Илизарова, изучены с количественной оценкой рентгенологические особенности регенерации губчатых костей заднего отдела стопы. Всем больным устранение деформаций производили аппаратом Илизарова после Г-, V- и Т-образных остеотомий пяточной или блока пяточной и таранной костей. Описана динамика рентгеноморфологических характеристик клиновидного дистракционного регенерата с оценкой плотности по шкале Хаунсфилда. Результаты работы показали, что тип дистракционного регенерата и скорость перестройки новообразований костной ткани зависят от исходных рентгеноморфологических характеристик таранной и пяточной костей, темпа и ритма дистракции, выраженности остеопороза в костях стопы, нормализации биомеханических параметров, характеризующих опорную функцию стопы.
Деформации стопы, дистракционный регенерат, рентгентдиагностика
Короткий адрес: https://sciup.org/142120865
IDR: 142120865
The roentgenologic peculiarities of bone tissue regeneration in treatment of patients with developmental foot anomalies
The roentgenologic peculiarities of regeneration of hindfoot cancellous bones were studied and quantitatively assessed in 23 patients with congenital developmental foot anomalies, who were treated at RISC "RTO". The deformities in all the patients were corrected with the Ilizarov fixator after performing Г-, V- and Т-osteotomies of calcaneus or talocalcaneal block. The dynamics of roentgenomorphological characteristics of cuneiform distraction regenerate bone is described with density evaluation according to HU scale. The results obtained demonstrated that both the type of distraction regenerate bone and the rate of newly-formed bone tissue reorganization depend on the initial roentgenomorphological characteristics of talus and calcaneus, on the rate and rhythm of distraction, the degree of osteoporosis expressiveness in foot bones, normalization of biomechanical parameters, which characterize foot supporting function.
Текст научной статьи Рентгенологические особенности регенерации костной ткани при лечении больных с аномалиями развития стопы
Врожденные аномалии развития стопы относятся к тяжелой ортопедической патологии, лечение которой длительно, требует знания биомеханики, тщательного выбора методики с возможностью дозированной нагрузки на стопу в процессе лечения (М. В. Волков, 1980; Л.Ф. Каримова, 1983; М.П. Конюхов, 1989; Х.З. Гафаров, 1990; О.А. Боталов, 1998).
Данная патология сопровождается чаще всего, изменениями анатомии всех отделов стопы, однако наиболее тяжелыми как с точки зрения биомеханики, так и анатомии являются изменения ее заднего отдела. Они не ограничиваются лишь деформацией, потерей объема костной ткани таранной и пяточной костей и их кон-кресценцией, а сопровождаются изменением берцовых костей, суставов, мягких тканей.
Лечение больных с врожденными деформациями стопы требует сложных оперативных вмешательств, среди которых в практике нашего Центра наиболее широко применяются Г-, Тили V-образные остеотомии.
МАТЕРИАЛ И МЕТОДЫ ИССЛЕДОВАНИЯ
Для изучения особенностей регенерации костной ткани при устранении деформаций заднего отдела стопы использовали полипо-зиционную рентгенографию («Ренекс – 50-62МП»), компьютерную томографию (Somaton AR-MP «Siemens», Somatom Smile «Siemens»), мультимодальную сетевую графическую станцию экспертного класса Leonardo «Siemens».
Топо-параметры:
Программа – Extremity.
Технические характеристики:
-
а) kV 120; г) Tube Position (lateral);
-
б) mA: 30; д) Length [mm] 350;
-
в) slice [mm] 2; е) Algorithm [standard];
Томо-параметры:
-
а) Spiral; г) slice [mm] 2;
-
б) kV 130; д) pitch 1.0 – 1.5;
-
в) mA: 100; е) add reconstruction [mm] 1.
Изучено 138 рентгеновских снимков в боковой и аксиальных проекциях 23 больных с врожден- ной аномалией развития стоп, лечившихся в РНЦ «ВТО» им. акад. Г.А. Илизарова в 1992-2002 г.
РЕЗУЛЬТАТЫ И ИХ ОБСУЖДЕНИЕ
Анализ рентгеновских снимков больных с аномалиями развития стоп показал, что анатомические изменения костей стопы, особенно заднего отдела, многообразны, однако ряд общих признаков позволил разделить их на две основные группы и несколько подгрупп:
-
1. Аномалии развития костей заднего отдела стопы при отсутствии патологии смежного сегмента.
-
1.1. Аномалии развития костей заднего отдела стопы:
-
-
♦ аномалии развития костей заднего отдела стопы с сохранением связи с костями смежного отдела стопы:
-
а) при величине пяточно-берцового угла > 30°;
-
б) при величине пяточно-берцового угла < 30°;
-
♦ аномалии развития костей заднего отдела стопы при отсутствии связи с костями смежного отдела стопы (вертикально стоящая пяточная кость или таранно-пяточный блок).
-
1.2. Аномалии развития костей заднего отдела стопы, сочетающиеся с укорочением и деформацией стопы.
-
2. Аномалии развития костей заднего отдела стопы, сочетающиеся с патологией смежного сегмента.
-
2.1. Сочетание с патологией берцовых костей:
-
-
а) малоберцовой кости (изменение положения, гипоплазия);
-
б) большеберцовой кости (деформация):
-
♦ антекурвационная деформация большеберцовой кости > 40°;
-
♦ антекурвационная деформация большеберцовой кости < 40°;
-
2.2. Сочетание с патологией берцовых костей и костей других отделов стопы.
Сложные анатомические нарушения сопровождались и многочисленными рентгеноморфологическими изменениями, которые в каждом случае имели специфическую локализацию, но проявлялись комплексом признаков, степень выраженности и характер которых были различными: остеосклероз, остеопороз, крупноячеистая структура, груботрабекулярное строение, изменения характера или отсутствие силовых линий (аркад) в пяточной кости. Какой-либо систематизации в распределении зон склероза, крупноячеистой структуры, участков груботрабекулярного строения выявлено не было. У каждого больного был свой, рентгеноморфологический рисунок, «профиль» пяточной или блока пяточной и таранной костей. Следует отметить, что зоны остеосклероза и груботрабекулярного строения были в наиболее нагружаемых участках заднего отдела стопы.
Всем больным для устранения деформаций заднего отдела стопы было предпринято оперативное вмешательство: наложение аппарата Илизарова; Г-, Т-, V-образные остеотомии для формирования дистракционного регенерата заданной формы с целью улучшения нормализации биомеханических взаимоотношений костей стопы.
Дистракцию начинали, как правило, на 4-й день после операции с первоначальным темпом 1,5 мм в сутки, в последующем снижая его до 1 мм за четыре приема.
Продолжительность дистракции и направление сил растяжения были обусловлены заранее спланированной величиной и формой дистракционного регенерата (клиновидной, трапециевидной, прямоугольной, в ряде случаев - неправильной формы), которые в свою очередь продиктованы биомеханическими расчетами, предполагающими нормализацию сводов стопы, формы пяточной и таранной костей.
Процесс формирования дистракционного регенерата при моделировании пяточной или блока пяточной и таранной костей проходит несколько стадий, которые несколько отличаются от таковых при образовании регенерата в условиях удлинения длинных трубчатых костей.
Так называемая облаковидная стадия дистракционного регенерата при моделировании пяточной кости (устранении деформации) наблюдается достаточно длительный период, хотя величина регенерата в первые две-три недели невелика и размер основания регенерата не превышает 1,5-2 см. При этом в дистракционном регенерате определяются отдельные облаковидные тени с мелкими, более плотными вкраплениями.
В прилежащих участках пяточной или таранной костей наблюдались явления остеопороза, нарастающего по мере увеличения периода дистракции, в некоторых случаях до появления картины «тающего сахара», когда участки материнской кости имели неровные, зазубренные контуры. Через 2-3 месяца дистракции в дистракционном диастазе, ближе к материнской кости, в соответствии с силами напряжения - растяжения появляются узкие полосы затемнения, соответствующие рядам костных трабекул. У 15 больных костные трабекулы визуализировались только в зонах, прилежащих к материнской кости и разделялись зоной просветления, соответствующей «зоне роста» регенерата, тогда как у 8 больных регенерат имел «непрерывное» строение, то есть без четко визуализируемой «зоны роста». Костные трабекулы при этом располагались прерывистыми рядами, кото- рые в ряде случаев были параллельны друг другу или имели волнистый ход, направление которого задавалось в соответствии с необходимой формой регенерата.
Постепенно костные трабекулы визуализировались более четко, располагались более плотно друг к другу.
После снятия аппарата плотность регенерата значительно возрастала и по данным КТ плотность различных отделов его колебалась от –39 до +396 единиц Хаунсфилда.
Площадь регенерата по МРR-изображениям составила 4,5-4,7 см2, что соответствовало соседним участкам материнской кости.
Плотность регенерата в центральных отделах составила +20 +35 ед.H (разброс от –100 до + 170 ед.H).
В проксимальном, дистальном отделах регенерата, а также по его периферии, плотность достигала 300-370 ед.Н, что соответствовало участкам окостенения регенерата (диапазон плотностей от –100 до 400 ед.Н.).
При первом варианте регенерата у 4 больных в основании регенерата образовалась зона пониженной плотности овальной формы (участок за- темнения). Это свидетельствовало о замедленном костеобразовании («эффект большей площади»).
У 10 больных плотность дистракционного регенерата (а) была выше плотности материнской кости (б) (рис. 2).
Груботрабекулярное строение новообразованной кости сохранялось длительное время – 4-6 месяцев.
Постепенно регенерат приобретает крупно петлистое строение и сохраняет эту структуру 1,5-2 года (рис. 3).
Мелкопетлистое, мелкоячеистое строение участка новообразованной кости определяется лишь через 2-2,5 года (рис. 4).
Результаты работы показали, что вне зависимости от формы регенерата выявлено два его типа: с явно выраженной «зоной роста» (участки просветления треугольной формы) и непрерывным расположением костных трабекул.
Перестройка костной ткани в зоне сформировавшегося дистракционного регенерата происходит медленно. Регенерат приобретает мелкоячеистое строение через 2-2,5 года, проходя стадии груботрабекулярного и крупнопетлистого.
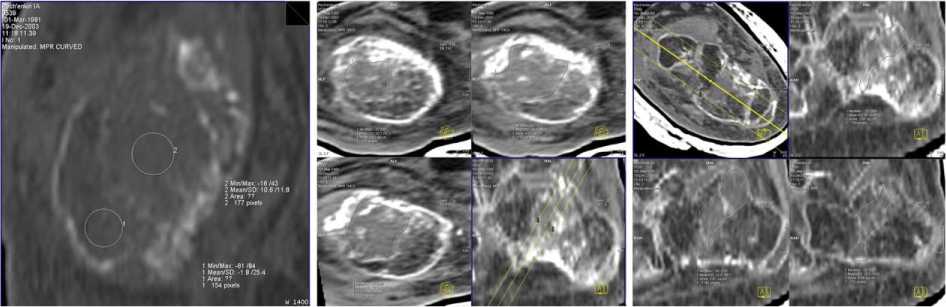
Рис. 1. Компьютерная томография заднего отдела стопы больного П., 11 лет. MPR-реконструкция дистракционного регенерата. Измерение площади и плотности различных отделов регенерата
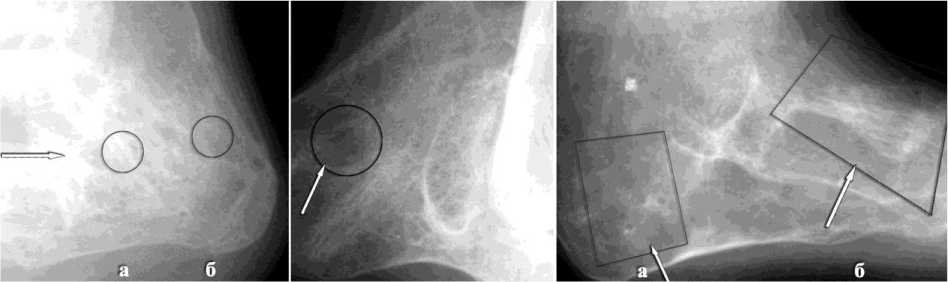
Рис. 2. Рентгенограмма стопы в боковой проекции больного М., 14 лет. Груботрабекулярное строение дистракционного регенерата в области заднего отдела стопы, через 5 месяцев после снятия аппарата
Рис. 3. Рентгенограмма стопы больной Б., 12 лет. Крупнопетлистое строение регенерата в области заднего отдела стопы, через 1,5 года после снятия аппарата
Рис. 4. Рентгенограмма стопы в боковой проекции больной М., 15 лет: а очаговое мелкопетлистое строение регенерата в области заднего отдела стопы через 2 года 3 месяца после снятия аппарата; б груботрабекулярное строение дистракционного регенерата в среднем отделе стопы через 6 месяцев после снятия аппарата


