Рентгеноморфологические проявления последствий гематогенного остеомиелита
Автор: Дьячкова Г.В., Данильченко Г.В.
Журнал: Гений ортопедии @geniy-ortopedii
Рубрика: Оригинальные статьи
Статья в выпуске: 1, 2006 года.
Бесплатный доступ
У 45 больных с последствиями гематогенного остеомиелита изучены рентгеноморфологические изменения бедренной и болыпеберцовой костей. Наиболее выраженные изменения оси конечности и архитектоники костной ткани выявлены для бедренной кости, которая у 18 больных была изменена на всем протяжении. Дистальный отдел сегмента в той или иной степени был изменен у 38 больных. Значительные рентгеноанатомические нарушения проксимального отдела болыпеберцовой кости найдены у 21 больного. Многообразие выявленных изменений позволило, тем не менее, выделить характерные для различных отделов бедренной кости нарушения архитектоники, проявляющиеся в значительном утолщении кортикальной пластинки по задней поверхности бедренной кости на границе средней и нижней ее третей, появлением груботрабекулярной структуры мыщелков с вертикально расположенными рядами костных трабекул, формированием очагов «звездчатого» склероза в межмыщелковом пространстве или на протяжении зоны роста, образованием участков затемнения в гипоплазированных мыщелках.
Гематогенный остеомиелит, бедренная кость, большеберцовая кость, рентгенология
Короткий адрес: https://sciup.org/142120883
IDR: 142120883
The roentgen-and-morphologic symptoms of hematogenous osteomyelitis sequences
The roentgen-and-morphologic changes of femoral and tibial bones were studied in 45 patients with hematogenous osteomyelitis sequences. The most marked changes of limb axis and bone tissue architectonics were revealed for the femoral bone which was changed throughout its extent in 18 patients. The distal segment was changed one way or another in 38 patients. Significant roentgen-and-anatomic disturbances of the proximal tibia were found in 21 patients. Nevertheless, the variety of the changes revealed allowed to highlight the architectonics disorders characteristic of different femoral parts, the symptoms of which consisted in considerable thickening of cortical plate along the posterior surface of femur on the interface between its middle and lower thirds, appearance of condylar roughly trabecular structure with vertically arranged rows of bone trabeculae, formation of «star» sclerosis foci in the intercondylar space or throughout the extent of growth zone, formation of darkening areas in hypoplastic condyles.
Текст научной статьи Рентгеноморфологические проявления последствий гематогенного остеомиелита
К наиболее частым осложнениям гематогенного остеомиелита можно отнести ортопедические, которые являются основной причиной стойких изменений опорно-двигательной системы и, по данным Г.В. Гайко, в 78,4 % в дальнейшем проявляются в виде «последствий», то есть изменений, которые наступают не только в результате основного заболевания, но и вследствие компенсаторных приспособлений и перестройки костной ткани [3, 4, 5].
По мнению А.С. Самко (1995), последствия гематогенного остеомиелита следует объединить в отдельную группу ортопедической пато- логии, «учитывая совокупность характерных особенностей возникновения деформаций и патологических изменений в пораженных тканях».
Однако это выделение скорее всего можно обосновать только с точки зрения этиологии, поскольку клинико-рентгенологические проявления последствий гематогенного остеомиелита столь разнообразны, что классифицировать их даже с точки зрения выбора метода лечения очень сложно.
Многообразие клинических проявлений сопровождается еще большим рентгеноморфологическим полиморфизмом [1, 2, 6, 8].
МАТЕРИАЛ И МЕТОДЫ
У 45 больных с последствиями гематогенного остеомиелита нижних конечностей изучены рентгеновские снимки бедра и коленного сустава, выполненные в прямой, боковой и в ряде случаев в аксиальных проекциях, с учетом ха- рактера, уровня и степени деформации. Всего изучено 128 снимков. Полипозиционную рентгенографию выполняли на рентгеновских аппаратах NEO-Diagnomax, Ренекс 50-6-2 М.Н.
РЕЗУЛЬТАТЫ И ИХ ОБСУЖДЕНИЕ
По мнению многих авторов, наиболее часто при гематогенном остеомиелите повреждается дистальный отдел бедренной кости и проксимальный отдел большеберцовой кости (Г.Н. Ак-жигитов, 1986; А.С. Самков, 1997). Это подтверждают и наши данные. Только у семи пациентов имело место изолированное повреждение проксимального отдела бедренной кости, у всех остальных больных (38) был заинтересован дистальный отдел с различной распространенностью процесса на протяжении бедренной кости. Выраженные изменения проксимального метафиза большеберцовой кости были у 21 пациента. Изолированное повреждение дистального отдела бедренной кости было только у 14 больных.
У шести больных рентгеноморфологические изменения занимали дистальную и среднюю трети бедренной кости, у 18 – в процесс была вовлечена вся бедренная кость (табл. 1).
Таблица 1 Распределение больных по локализации рентгеноморфологических изменений в бедренной и большеберцовой костях
|
Сегмент конечности |
Локализация рентгеноморфологических изменений |
|||
|
проксимальный отдел |
средняя, нижняя треть |
нижняя треть |
весь сегмент |
|
|
Бедренная кость |
7 |
6 |
14 |
18 |
|
Большеберцовая кость |
21 |
5 |
7 |
- |
У всех больных с повреждением проксимального отдела бедра имела место варусная деформация, причем у двух больных была сохранена только дистальная часть головки бедренной кости в виде «клюва», а у одного больного имелся фрагмент головки, который располагался между вертлужной впадиной (костно-фиброзный анкилоз) и шейкой бедренной кости (рис. 1).
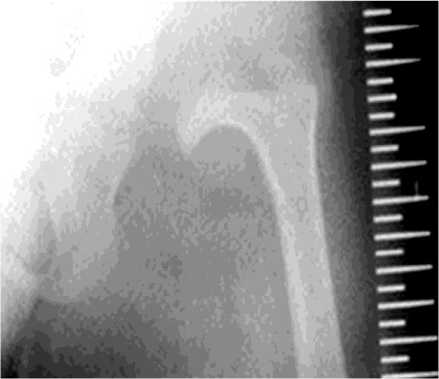
Рис. 1. Рентгенограмма проксимального отдела бедренной кости в прямой проекции больного С., 6 лет. Деформация головки в виде «клюва»
Рентгеноморфологические исследования показали, что у больных детского возраста, когда зона роста в проксимальном отделе была сохранена, отмечались ее неровные контуры, различная высота.
Головка бедренной кости в форме двояко выпуклой линзы имела неровные контуры, была небольших размеров. Укороченная шейка имела варусную деформацию у детей в возрасте 8-9 лет и вальгусную у детей до 5-6 лет. У взрослых пациентов шейка бедренной кости была укорочена, с варусной деформацией ее. В области малого вертела определялась зона остеосклероза в виде утолщенных костных трабекул, располагающихся веерообразно или образующих рисунок неопределенной конфигурации.
У 18 больных изменения в структуре кости были на всем ее протяжении – от головки до мыщелков бедра. В проксимальном отделе, если не было костного или костно-фиброзного анкилоза тазобедренного сустава, изменения в структуре были идентичны описанным выше, то есть наиболее измененными с точки зрения анатомии были головка и шейка бедренной кости, а рентгеноморфологические изменения были наиболее выражены в межвертельной области и заключались в образовании очагов остеосклероза различной формы. В области малого вертела они чаще всего были веерообразными. У больных с анкилозом тазобедренного сустава в области шейки и головки формировались ряды утолщенных трабекул, располагающихся параллельно кортикальным пластинкам шейки бедра. Большой вертел был, как правило, увеличен в размерах, имел неправильную форму и в ряде случаев располагался на уровне головки бедра или выше ее (рис. 2).
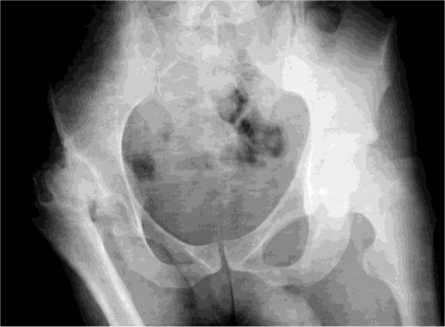
Рис. 2. Рентгенограмма тазобедренных суставов в прямой проекции больного Р., 20 лет. Варусная деформация шейки, изменения формы головки бедренной кости и большого вертела. Груботрабекулярное строение костной ткани в межвертельной области с очагами склероза
На протяжении диафиза у 7 больных кортикальная пластинка была утолщена, вплоть до полной эбурнеации костномозгового канала.
У 12 больных на границе средней и нижней трети, в тех случаях, когда на этом уровне была варусная или вальгусная деформация, имело место утолщение кортикальной пластики в форме «бумеранга», максимальная толщина которого совпадала с вершиной деформации.
У 8 больных на всем протяжении бедренной кости отмечались участки очагового остеосклероза, размеры которых колебались от 0,5 до 1,5 см.
У 39 больных из 45 (86,6 %) имели место изменения в дистальном отделе бедренной кости.
Рентгеноанатомические и рентгеноморфологические изменения были у всех больных. Изменения анатомии дистального отдела бедра можно разделить на две группы:
изменения формы мыщелков без их дефекта;
дефект мыщелков.
Изменения формы мыщелков без их дефекта.
Изменения формы мыщелков без их дефекта было у 26 больных. У 6 больных изменения формы мыщелков не сопровождались деформацией в метадиафизарном отделе, у 14 - имели место вальгусно-антекурвационные, у 6 - варус-но-антекурвационные деформации.
Изменения формы в 16 случаях были симметричными, у 10 пациентов была изменена форма одного мыщелка. Изменения формы дистального отдела бедренной кости были характерными и заключались или в сглаживании проксимального контура мыщелков (7), или его углублении (9).
В первой группе были дети в возрасте от 5 до 13 лет, во второй – пациенты в возрасте от 14 до 33 лет. В обеих группах деформация дистального отдела бедра была не выражена, зона роста определялась в виде волнистой линии.
У больных со сглаженными контурами мыщелков выше зоны роста определялась груботрабекулярное строение костной ткани, преобладали продольно ориентированные трабекулы. Дистальнее зоны роста структура кости была крупнопетлистой.
Во второй группе зона перехода кортикальной пластики метафиза бедренной кости в краеобразующую мыщелков образовывала угол в 80-90º. Межмыщелковое углубление было сглажено, в межмыщелковой зоне у всех больных был очаг склероза звездчатой формы. В области наружного и внутреннего мыщелков утолщенные костные трабекулы располагались продольно, с единичными участками «стеклянной» кости. У двух больных в области мыщелков определялись овальной формы участки затемнения (остеопороза).
Изменения дистального отдела бедренной кости с дефектом мыщелков было у 13 больных.
-
• Гипоплазия мыщелка или изменение его формы.
-
• Субтотальный дефект.
-
• Тотальный дефект.
Гипоплазия мыщелка или изменения его формы было у 5 больных. В трех случаях (пациенты в возрасте 6-13 лет) ростковая зона была деформирована, с участками склероза, располагалась косо, один мыщелок был меньше второго, межмыщелковое углубление сглажено, контуры его неровные. Проксимальнее зоны роста кость имела крупноячеистое строение с участками звездчатого или линейного склероза.
У двух пациентов в возрасте 15-16 лет зона роста была закрыта, внутренний мыщелок был деформирован, с неровными контурами, межмыщелковое углубление имело неправильную форму.
В межмыщелковой зоне участок звездчатого склероза, в области мыщелков – продольно ориентированные утолщенные трабекулы (рис. 3).
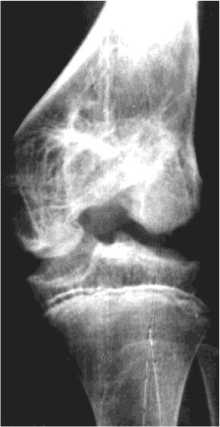
Рис. 3. Рентгенограмма дистального отдела бедренной кости в прямой проекции больной К., 16 лет. Участок склероза в межмыщелковой зоне, деформация внутреннего мыщелка и межмыщелкового углубления
У восьми пациентов был дефект одного из мыщелков. У двух – частичный, у четырех – субтотальный, у двух – тотальный. При частичном дефекте мыщелка контуры его были неровные, имели место явления остеопороза, в межмыщелковой зоне очаг звездчатого склероза.
У четырех больных один из мыщелков был значительно меньших размеров, имел вид отростка неправильной формы. Межмыщелковое углубление деформировано. В противоположном мыщелке у двух больных были участки звездчатого склероза, у двух – крупнопетлистая, груботрабекулярная структура. Зона роста большеберцовой кости с участками склероза.
У двух пациентов был субтотальный дефект одного из мыщелков, но зона роста была частично сохранена и фрагмент мыщелка продолжал расти, образуя отросток неправильной формы. Структура противоположного мыщелка имела груботрабекулярного строение (рис. 4).
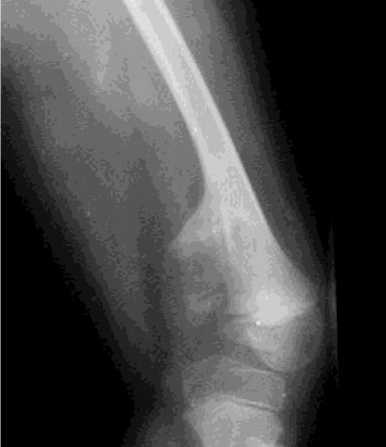
Рис. 4. Рентгенограмма дистального отдела бедренной кости больного С., 6 лет. Субтотальный дефект внутреннего мыщелка, груботрабекулярная структура противоположного мыщелка
Результаты работы показали, что анатомические изменения бедренной кости и проксимального отдела большеберцовой у больных с последствиями гематогенного остеомиелита сопровождаются значительными рентгеноморфологическими нарушениями структуры костной ткани. Однако многообразие выявленных изменений позволило, тем не менее, выделить характерные для различных отделов бедренной кости нарушения архитектоники, проявляющиеся в значительном утолщении кортикальной пластинки по задней поверхности бедренной кости на границе средней и нижней ее третях, появлением груботрабекулярной структуры мыщелков с вертикально расположенными рядами костных трабекул, формированием очагов «звезчатого» склероза в межмыщелковом пространстве или на протяжении зоны роста, образованием участков затемнения в гипоплазированных мыщелках. Полученные данные могут быть использованы ортопедами для планирования уровня остеотомии, проведения спиц, для определения угла гиперкоррекции деформации у детей.


