Ретроперитонеальный фиброз или болезнь Ормонда -редкое клиническое наблюдение в практике хирурга
Автор: Земляной В.П., Сигуа Б.В., Горбунов Г.Н., Бурлаченко Е.П., Котков П.А.
Журнал: Вестник Национального медико-хирургического центра им. Н.И. Пирогова @vestnik-pirogov-center
Рубрика: Клинические наблюдения
Статья в выпуске: 1 т.12, 2017 года.
Бесплатный доступ
Короткий адрес: https://sciup.org/140188624
IDR: 140188624 | УДК: 616.381-002-006.327
Retroperitoneal fibrosis or Ormond’s disease - a uncommon clinical case in surgeon practice
Текст статьи Ретроперитонеальный фиброз или болезнь Ормонда -редкое клиническое наблюдение в практике хирурга
Санкт-Петербургский НИИ скорой помощи им. И.И. Джанелидзе
РЕТРОПЕРИТОНЕАЛЬНЫЙ ФИБРОЗ ИЛИ БОЛЕЗНЬ ОРМОНДА - РЕДКОЕ КЛИНИЧЕСКОЕ
НАБЛЮДЕНИЕ
В ПРАКТИКЕ ХИРУРГА
Земляной В.П., Сигуа Б.В., Горбунов Г.Н., Бурлаченко Е.П., Котков П.А.
Северо-Западный государственный медицинский университет им. И.И. Мечникова, Санкт-Петербург
УДК: 616.381-002-006.327
RETROPERITONEAL FIBROSIS OR ORMOND’S DISEASE – A UNCOMMON CLINICAL CASE IN SURGEON PRACTICE
Zemlyanoy V.P., Sigua B.V., Gorbunov G.N., Burlachenko E.P., Kotkov P.A.
Болезнь Ормонда или ретроперитонеальный фиброз относится к редким заболеваниям, частота которого не превышает 1:200 000 человек в год. Сущность данного патологического состояния заключается в развитии воспалительного процесса неспецифического характера в жировой клетчатке забрюшинного пространства с образованием плотной фибротической ткани. Впервые данное заболевание было описано французским урологом Аlbarran в 1905 году, а термин «ретроперитонеальный фиброз» был введен американцем J. К. Ormond в 1948 году. В дальнейшем это заболевание приобрело множество синонимов - периренальный фасциит, фиброзный стенозирующий периуретрит, пластический периуретерит, примочеточниковый фиброз и др.
Этиологические факторы данного заболевания остаются предметом дискуссий. Существуют две основные теории заболевания - аутоиммунная и воспалительная, согласно которым выделяется первичный и вторичный ретроперитонеальный фиброз. Идиопатическая форма заболевания развивается как следствие аутоиммунных процессов, что, по мнению ряда авторов, позволяет отнести ее к системным коллагенозам. В развитии вторичного ретроперитонеального фиброза ведущая роль отводится различным патологическим состояниям (злокачественные новообразования, хронический гепатит, туберкулёзное поражение позвоночника и др.), приему лекарственных препаратов, воздействию облучения.
В большинстве случаев ретроперитонеальный фиброз начинается в забрюшинной клетчатке в проекции подвздош- ных сосудов на уровне L4-L5, постепенно распространяясь краниально и каудально к воротам почки и крестцу соответственно. Клиническая картина заболевания зависит от степени вовлеченности забрюшинных структур в фибротический процесс - мочеточников и сосудов, в ряде случаев двенадцатиперстной и ректосигмоидного отдела толстой кишки. Лечение заключается в применении гормональных, противовоспалительных препаратов, иммунодепрессантов, генноинженерных биологических препаратов; при наличии значимой компрессии забрюшиных структур - оперативном вмешательстве. Прогноз заболевания зависит от активности склеротического процесса и осложнений, связанных с ним (гидронефроз с исходом в хроническую почечную недостаточность, вторичная нефрогенная артериальная гипертензия, компрессия крупных сосудов).
Пациентка М., 44 лет, обратилась в клинику факультетской хирургии в июне 2016 г. Больной себя считает с начала октября 2015 г., когда отметила появление общей немотивированной слабости, неустойчивости настроения и периодических подъемов температуры тела до 37,2–37,5° С. Описанные симптомы связывала с эмоциональным стрессом, вследствие укуса энцефалитного клеща. Находилась под наблюдением в клинической инфекционной больнице

Земляной В.П., Сигуа Б.В., Горбунов Г.Н., Бурлаченко Е.П., Котков П.А.
РЕТРОПЕРИТОНЕАЛЬНЫЙ ФИБРОЗ ИЛИ БОЛЕЗНЬ ОРМОНДА - РЕДКОЕ КЛИНИЧЕСКОЕ НАБЛЮДЕНИЕ В ПРАКТИКЕ ХИРУРГА
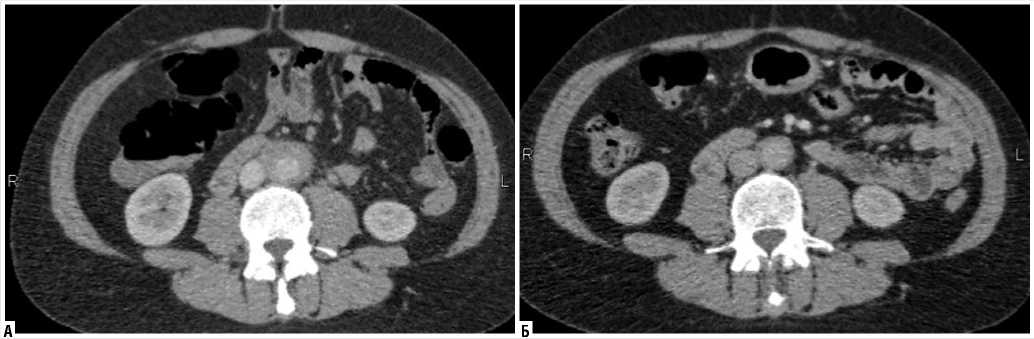
Рис. 1. Результаты компьютерной томографии органов брюшной полости и забрюшинного пространства пациентки М.: А – до начала терапии кортикостероидами (14.06.2016); Б – через 2 месяца после приема преднизолона (26.09.2016) отмечается положительная динамика в виде регресса забрюшинного фибротического очага
им. С.П. Боткина, но клинических явлений энцефалита отмечено не было и пациентка проходила лечение у психотерапевта по месту жительства. С конца октября 2015 до января 2016 г. принимала антидепрессанты без клинического улучшения. С начала 2016 г. стала отмечать периодические боли в животе сжимающего характера без четкой локализации, иррадиировавшие в спину и паховую область. Болевые приступы длительностью от нескольких часов до суток возникали спонтанно, без конкретного триггерного механизма. К марту 2016 г. отметила усиление болей, а также урежение мочеиспускания и потемнение мочи. В связи с этим проходила обследование по месту жительства. Выполнялись общеклинические исследования, УЗИ органов брюшной полости, малого таза и почек, гастродуоденоскопия, колоноскопия, рентгенография поясничного отдела позвоночника; осмотрена гастроэнтерологом, неврологом, гинекологом и урологом. По результатам обследования выявлены: умеренный лейкоцитоз (до 12 тыс.) без сдвига лейкоцитарной формулы, повышение СОЭ, лейкоцитурия, диффузные изменения поджелудочной железы. Других клинически значимых сдвигов не обнаружено, установлен диагноз - обострение хронического цистита. Проведена антибактериальная терапия, отмечена нормализация показателей общего анализа мочи, однако положительной клинической динамики не наблюдалось - сохранялись боли в животе, дизуриче-ские явления, периодическое повышение температуры тела до субфебрильных значений. В связи с усилением болевого синдрома пациентка стала принимать обезболивающие препараты, купировавшие болевой синдром на непродолжительное время. К июню 2016 г. прием анальгетиков принял систематический характер.
В связи с отсутствием эффекта от проводимого лечения пациентка обратилась за консультацией в клинику факультетской хирургии им. И.И. Грекова СЗГМУ им. И.И. Мечникова в июне 2016 г. с жалобами на постоянные боли в животе, преимущественно в нижних отделах с иррадиацией в спину, редкое мочеиспускание. За 6 мес. похудела на 7 кг, прием анальгетиков оказывал непродолжительный эффект. Выполнена спиральная компьютерная томография (СКТ) органов брюшной полости и забрюшинного пространства с ретроградной пневматизацией толстой кишки (14.07.2016 г.). По результатам исследования данных за патологические изменения органов брюшной полости и малого таза, в том числе кишечной трубки, не выявлено. Однако стенка аорты ниже почечных артерий на 20 мм сужена до 13 мм до уровня бифуркации (на протяжении 99 мм) за с чет муфтообразного мягкотканого образования с плоскостными показателями 32–47 HU, максимальной толщиной 14 мм. Описанные изменения забрюшинной клетчатки трактованы как СКТ-признаки ретроперитонеального локализованного параорталь-ного фиброматоза (болезнь Ормонда).
Учитывая компенсированный характер уродинамических нарушений (отсутствие расширения мочеточников и чашечно-лоханочной системы), оперативное лечение признано нецелесообразным, назначена гормональная терапия - преднизолон в дозировке из расчета 1 мг на 1 кг массы тела в сутки. С профилактической целью также назначен ингибитор протонной помпы (Омез 20 мг 2 р./сут.).
К концу второй недели лечения пациентка отметила улучшение самочувствия в виде уменьшения болевого синдрома, позволившего прекратить прием анальгетических препаратов, ди-зурические явления также были купированы. Прием преднизолона продолжен. 26 сентября 2016 г. выполнена контрольная СКТ органов брюшной полости и забрюшинного пространства, по результатам которой определяется выраженная положительная динамика: ранее визуализируемого параортального муфтообразного мягкотканного образования нет (рис. 1).
Пациентка повторно осмотрена в октябре 2016 г. Боли в животе и субфебрильное повышение температуры тела не беспокоят. Отмечает улучшение общего самочувствия и аппетита. Продолжает прием преднизолона. Планируется динамическое наблюдение с последующим переводом на противовоспалительные препараты.
Приведенный клинический пример демонстрирует трудности в диагностике такого редкого клинического состояния как болезнь Ормонда. Поздняя диагностика этого заболевания всегда чревата развитием необратимых склеротических изменений в забрюшинной клетчатке с компрессией трубчатых структур. В описываемом случае своевременно начатое лечение позволило добиться полного регресса фибротического процесса и клинической симптоматики, тем самым избежав оперативного вмешательства, исходы которого при болезни Ормонда неоднозначны.


