Результат лечения больного с разрывом диафрагмы и множественными переломами костей верхней и нижней конечностей
Автор: Карасев Анатолий Григорьевич, Шабалин Валерий Васильевич, Самусенко Дмитрий Валерьевич
Журнал: Гений ортопедии @geniy-ortopedii
Рубрика: Случай из практики
Статья в выпуске: 2, 2010 года.
Бесплатный доступ
Рассмотрен клинический пример успешного лечения больного с сочетанной травмой костей скелета и разрывом диафрагмы. Показано, что диагностика данного повреждения представляет трудности из-за отсутствия клинической симптоматики в первые дни после травмы. Лечебная тактика в этих случаях должна включать мероприятия по стабилизации состояния больного, а затем одномоментное оперативное вмешательство для устранения всех повреждений. Основным противошоковым мероприятием является чрескостный остеосинтез, позволяющий стабилизировать травмированные сегменты конечностей и активизировать больного в ранние сроки.
Сочетанная травма, диафрагма, чрескостный остеосинтез
Короткий адрес: https://sciup.org/142121302
IDR: 142121302
The result of treatment in a patient with diaphragm rupture and multiple bone fractures of the upper and lower limb
The article deals with a clinical case of successful treatment in a patient with skeletal bone injury combined with diaphragm rupture. It was demonstrated that the diagnostics of this injury is difficult due to the absence of clinical symptoms in the early days after injury. In these cases treatment tactics should include the measures of patient status stabilization followed by acute surgical intervention to relieve the patient of all injuries. Transosseous osteosynthesis which allows to stabilize the limb segments injured and activate a patient within the early periods is the main antishock measure.
Текст научной статьи Результат лечения больного с разрывом диафрагмы и множественными переломами костей верхней и нижней конечностей
Множественные переломы костей верхних и нижних конечностей являются одним из наиболее тяжелых видов политравмы. Частота сочетанных повреждений с каждым годом увеличивается, составляя от 6,6 до 64,8 % [4, 5]. Эти повреждения, как правило, возникают в дорожно-транспортных происшествиях [1]. Определенную трудность в диагностике и лечении составляют пострадавшие, у которых кроме переломов конечностей, имеется повреждение внутренних органов.
По данным литературы [6, 7], при тяжелой сочетанной травме разрывы диафрагмы встречаются в 0,5-5,0 %. Диагностика разрывов диафрагмы трудна и более чем в половине случаев бывает несвоевременной [2, 8, 11]. Частым осложнением нераспознанных закрытых повреждений диафрагмы является дислокация органов брюшной полости в плевральную полость, клиническими проявлениями которой являются синдром дыхательной недостаточности, либо дискинезии кишечника [3, 9, 10]. Эти признаки могут проявляться не сразу. Вышесказанное иллюстрируем клиническим примером.
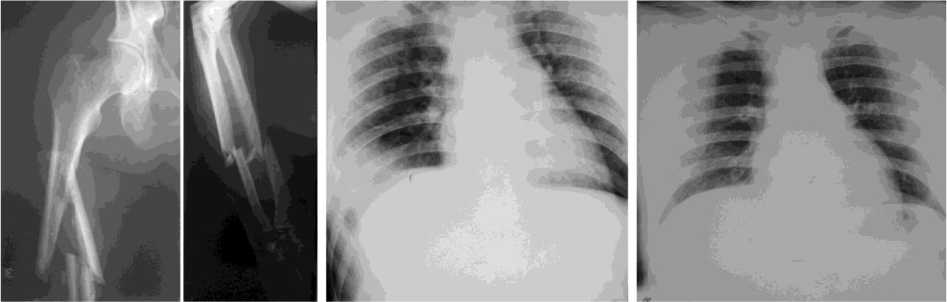
Больной Ф., 26 лет, поступил с диагнозом: сочетанная травма. Тупая травма грудной клетки, перелом VI, VII ребра справа без смещения, ушиб правого легкого. Закрытый крупноосколь- чатый перелом средней трети диафиза правого бедра со смещением, закрытый оскольчатый перелом обеих костей правого предплечья в средней трети диафиза со смещением костных отломков (рис. 1, а), закрытые подголовчатые переломы II, III, IV, V плюсневых костей правой стопы и основания V плюсневой кости без смещения.
В течение трех суток после автодорожной травмы в ЦРБ проводились противошоковые мероприятия, иммобилизация бедра и предплечья гипсовыми лонгетами, и после стабилизации состояния больной переведен в РНЦ «ВТО».
При поступлении предъявлял жалобы на боли в правой половине грудной клетки. Общее состояние средней тяжести. Частота дыхательных движений 18-20 в минуту, при аускультации дыхание жесткое, в нижних отделах ослаблено, больше справа. Живот мягкий, при пальпации безболезненный, не вздут, перистальтика кишечника выслушивается, симптомов раздражения брюшины нет.
После клинико-рентгенологического и лабораторного обследования под эндотрахеальным наркозом одновременно двумя бригадами хирургов произведен закрытый остеосинтез бедра и предплечья аппаратом Илизарова.
В послеоперационном периоде продолжалось медикаментозное лечение, направленное на профилактику тромбоэмболических, гипостатических, гнойно-септических осложнений. На вторые сутки у больного появились признаки нарастающей дыхательной недостаточности – увеличение частоты дыхательных движений до 25-30 в минуту. При осмотре – умеренное вздутие живота, при пальпации – болезненность и напряжение мышц правой половины живота. На контрольной обзорной рентгенограмме грудной клетки выявлено уменьшение объема правого легкого, высокое расположение купола диафрагмы (на уровне VI межреберья). Между печенью, грудной стенкой и базальными отделами легкого расположены петли кишечника (рис. 1, б).
С диагнозом: разрыв правого купола диафрагмы больной переведен в Больницу скорой медицинской помощи г. Кургана, где в день поступления под эндотрахеальным наркозом произведена срединная лапаротомия. На операции выявлено, что правый купол диафрагмы имеет линейный разрыв длиной 15 см. Поперечная ободочная кишка и большой сальник находятся в поддиафрагмальном пространстве над печенью и в правой плевральной полости. Органы перемещены из плевральной полости в брюшную. При осмотре – ободочная кишка не раздута, стенка физиологической окраски, большой сальник не изменен. Произведено ушивание разрыва диафрагмы и дренирование плевральной и брюшной полости. Послеоперационный период без осложнений.
На пятые сутки после операции больной переведен в Центр. После снятия швов на брюшной стенке на 14-е сутки больной стал обучаться ходьбе при помощи костылей под контролем инструктора ЛФК, заниматься ЛФК суставов верхней и нижней конечностей.
На контрольных рентгенограммах органов грудной клетки очаговых и инфильтративных изменений не выявлено, правое легкое полностью расправлено (рис. 1, в).
Гипсовая иммобилизация правой стопы осуществлялась в течение одного месяца. В процессе лечения с целью постепенного повышения функциональной нагрузки на формирующийся костный регенерат на 96-е сутки произвели демонтаж промежуточных опор на бедре и на 109-е на предплечье (рис. 2). Аппарат Илизарова с бедра снят на 126-е сутки, с предплечья – на 139-е сутки. Дополнительной иммобилизации не производили.
а б в
Рис. 1. Рентгенограммы больного Ф., 26 лет: а правого бедра и правого предплечья при поступлении; б обзорная рентгенограмма легких; в обзорная рентгенограмма легких после вправления органов брюшной полости и ушивания диафрагмы
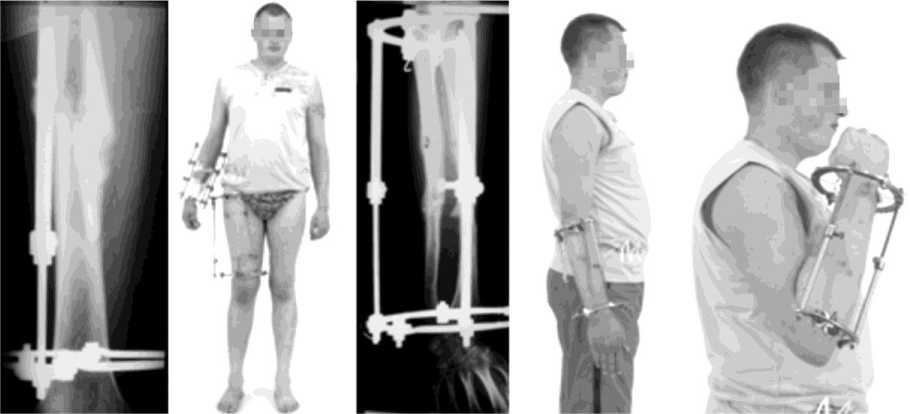
Рис. 2. Рентгенограммы правого бедра и правого предплечья и внешний вид больного Ф., 26 лет, в процессе лечения
Отдаленный результат лечения изучен через 2 года. Жалоб больной не предъявляет. Ось конечностей правильная. Объем движений в коленном, локтевом и лучезапястном суставах в полном объеме с мышечной силой 4-5 баллов. Симптомов дискинезии толстого кишечника нет. Работа- ет по прежней специальности (рис. 3).
Таким образом, при сочетанной травме после выявления всех повреждений и определения ведущего синдрома оперативное лечение производится последовательно в один этап.
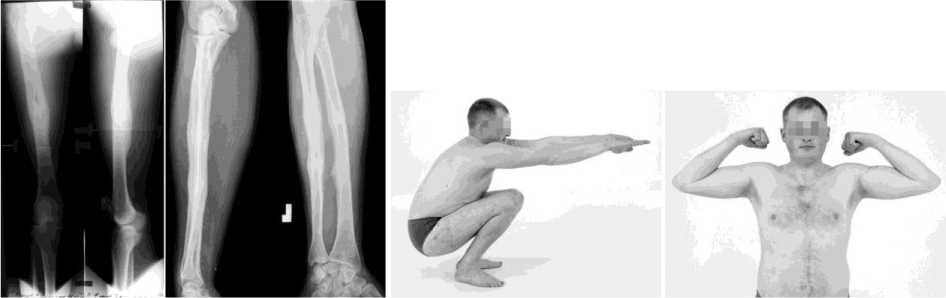
Рис. 3. Отдаленный результат лечения больного Ф., 26 лет (рентгенограммы и фото)


