Результаты хирургического и консервативного лечения пациентов с асимптомной патологической извитостью внутренних сонных артерий
Автор: Батрашов В.А., Юдаев С.С., Землянов А.В., Марынич А.А.
Журнал: Вестник Национального медико-хирургического центра им. Н.И. Пирогова @vestnik-pirogov-center
Рубрика: Оригинальные статьи
Статья в выпуске: 3 т.17, 2022 года.
Бесплатный доступ
Представлены ближайшие и отдаленные результаты консервативного и хирургического лечения асимптомных пациентов с патологической извитостью внутренних сонных артерий, произведена оценка эффективности операции в отношении развития ишемических событий и наличия общемозговой симптоматики у пациентов после проведенного вмешательства. Определены значения линейной скорости кровотока, при которых прогнозируются развития ишемических событий, что имеет важное значение в выборе показаний к хирургической коррекции у данной категории больных.
Патологическая извитость внутренних сонных артерий, линейная скорость кровотока, транзиторная ишемическая атака, ишемический инсульт
Короткий адрес: https://sciup.org/140296410
IDR: 140296410 | DOI: 10.25881/20728255_2022_17_3_38
Evaluation of surgical intervention and conservative treatment in asymptomatic patients with pathological tortuosity of internal carotid arteries
The article presents the immediate and long-term results of conservative and surgical treatment of asymptomatic patients with pathological tortuosity of the internal carotid arteries, assesses the effectiveness of the operation in relation to the development of ischemic events and the presence of cerebral symptoms in patients after the intervention. The values of the linear velocity of blood flow are determined, at which the development of ischemic events is predicted, which is important in choosing indications for surgical correction in this category of patients.
Текст научной статьи Результаты хирургического и консервативного лечения пациентов с асимптомной патологической извитостью внутренних сонных артерий
Патологическая извитость внутренних сонных артерий (ПИ ВСА) имеет важное значение в патогенезе сосудисто-мозговой недостаточности (СМН). В структуре причин развития СМН ПИ ВСА занимает второе место после атеросклероза [1]. При этом симптоматическую СМН деформации ВСА вызывают в 4–16% случаев [2]. До настоящего времени остается нерешенным вопрос о параметрах линейной скорости кровотока (ЛСК), имеющей значение в определении гемодинамически значимой ПИ ВСА. Определенные трудности вызывают пациенты с I ст. СМН по классификации А.В. Покровского, так называемые асимптомные больные (не переносившие транзиторную ишемическую атаку (ТИА) и/или ишемический инсульт в течение 6 месяцев). При этом у данной группы пациентов имеют место различные проявления общемозговой симптоматики, такие как: головные боли, головокружения, шум в ушах, мелькание «мушек» перед глазами, тошнота, рвота. Среди разных авторов до сих ведутся споры в отношении показаний к операции у данных пациентов. В Российских клинических рекомендациях в качестве критерия гемодинамически значимой извитости принято значение ЛСК равное 150 см/с и более, а также увеличение ЛСК в зоне деформации в 2 и более раза по сравнению с интактным сегментом, а показанием к операции у пациентов с I ст. СМН (асимптомных) яв- ляется доказанное наличие гемодинамически значимой извитости [3]. По данным Гавриленко А.В. с соавт. (2014) гемодинамически значимой является линейная скорость кровотока ≥110 см/с и турбулентный кровоток в артерии [4]. По данным других авторов абсолютными показаниями к оперативному вмешательству у пациентов с ПИ ВСА являются койлинг и кинкинг с линейной скоростью кровотока более 180 см/с [5]. Таким образом, при оценке доступных данных мировой литературы и российских рекомендаций, показания к оперативному лечению не являются однозначными и значительно варьируют.
Цель исследования : оценка консервативных и хирургических методов лечения у асимптомных больных с патологической извитостью внутренней сонной артерии.
Характеристика больных и методов исследования
С целью оценки консервативных и хирургических методов лечения асимптомных пациентов с ПИ ВСА они были разделены на 2 группы (Рис. 1): в первую включены 42 (46,2%) пациента с I степенью СМН по А.В. Покровскому (асимптомные) с ПИ ВСА, которым было проведено консервативное лечение; во вторую группу вошли 49 (53,8%) больных с I степенью СМН по А.В. Покровскому (асимптомные) с гемодинамически значимой ПИ ВСА, которым проводилось оперативное вмешательство в объеме резекции извитости ВСА.

Батрашов В.А., Юдаев С.С., Землянов А.В., Марынич А.А.
РЕЗУЛЬТАТЫ ХИРУРГИЧЕСКОГО И КОНСЕРВАТИВНОГО ЛЕЧЕНИЯ ПАЦИЕНТОВ С АСИМПТОМНОЙ ПАТОЛОГИЧЕСКОЙ ИЗВИТОСТЬЮ ВНУТРЕННИХ СОННЫХ АРТЕРИЙ
О Консервативное лечение - 46,2%
Хирургическое лечение - 53,8%
■ S-образная (52,7%)
■ С-образная (31,86%) кинкинг (28,57%)
■ койлинг (18,68%)
Рис. 2. Формы извитостей ВСА пациентов обеих групп.
Рис. 1. Распределение пациентов по группам.
Пациенты I группы поступили в стационар НМХЦ им. Н.И. Пирогова с целью консервативной терапии в отделение неврологии, а также амбулаторной диагностики (для выполнения церебральной и КТ-ангиографии). Больные II группы госпитализированы в сосудистое отделение НМХЦ им. Н.И. Пирогова с целью хирургического лечения патологической извитости.
Распределение пациентов по формам извитостей представлено на рис. 2. У 38 больных отмечалось наличие той или иной формы извитости с обеих сторон.
Всем пациентам обеих групп было выполнено УЗДС БЦА с определением ЛСК извитого участка.
Среднее значение ЛСК у пациентов I группы при установлении диагноза извитость ВСА составляет 133,52±16,40 см/с, а у пациентов II группы — 162,36±27,5 см/с (p>0,05).
Среди пациентов обеих групп были выделены 4 основные жалобы: головные боли, головокружения, шум в ушах, мелькание «мушек» перед глазами. Реже встречались такие жалобы как: гиперемия лица, снижение остроты зрения, тахикардия, шаткость походки.
Результаты
В I группе нарушений мозгового кровообращения по типу ТИА или ишемических инсультов зарегистрировано не было. Значимого прироста ЛСК по данным дуплексного сканирования БЦА за первый год наблюдения не отмечалось, так, если ЛСК при поступлении составила 133,52±16,39 см/с, то через 1 год наблюдения — 138,46 ±8,34 см/с (p>0,05).
Через 24–48 месяцев после постановки диагноза ПИ ВСА выявлено следующее: в 4 (9,5%) случаях выявлен ишемический инсульт, а в 9 (21,5%) — ТИА. В связи с изменениями степени СМН в данной группе, нами был проведен сравнительный анализ данных ЛСК после первичной диагностики ПИ ВСА (Рис. 3).
Рис. 3 свидетельствует, что у 13 пациентов (перенесших ТИА и ишемический инсульт) за период наблюдения было отмечено статистически значимое возрастание ЛСК по данным УЗДС ВСА, которое привело к развитию ишемических осложнений (p<0,001) (используемый метод: F–критерий Фишера).
Для оценки диагностической значимости скоростных показателей кровотока по ВСА при прогнозировании
200.00
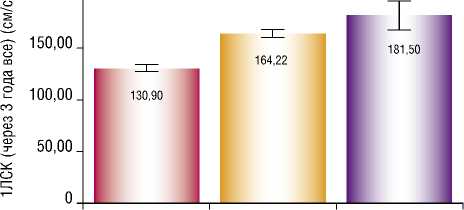
СМН (через 3 года)
I I Асимптомные
I I ТИА
I । Ишемический инсульт
Рис. 3. Анализ ЛСК (n = 42 больных I группы через 24–48 месяцев) в зависимости от степени СМН. * — различия показателей статистически значимы (p<0,001)
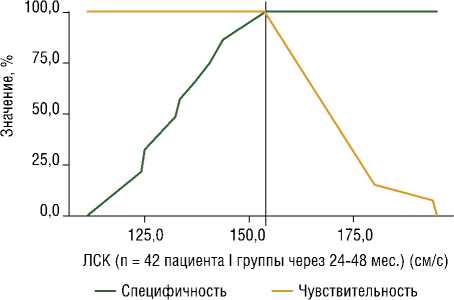
Рис. 4. Анализ чувствительности и специфичности модели в зависимости от пороговых значений ЛСК (n = 42 пациента I группы через 24–48 мес.). Площадь под ROC-кривой составила 1,000±0,000 с 95% ДИ: 1,000 – 1,000. Полученная модель была статистически значимой (p<0,001).
ишемических событий нами применялся метод анализа ROC-кривых.
При оценке зависимости вероятности ишемических осложнений (ТИА и ишемические инсульты) от ЛСК (n = 42 пациента I группы через 24–48 мес.) с помощью ROC-анализа была получена следующая кривая (Рис. 4).

Площадь под ROC-кривой составила 1,000±0,000 с 95% ДИ: 1,000 – 1,000. Полученная модель была статистически значимой (p<0,001).
Пороговое значение ЛСК (n = 42 пациента I группы через 24–48 мес.) в точке cut-off, которому соответствовало наивысшее значение индекса Юдена, составило 154 см/с. Ишемические осложнения прогнозировались при значении ЛСК выше данной величины или равном ей. Чувствительность и специфичность модели составили 100,0% и 100,0%, соответственно. Оказалось, что при ЛСК≥154 см/с, у пациентов I группы в отдаленном периоде прогнозировались развития ишемических осложнений. Данные значения ЛСК могут являться показанием к оперативному лечению с целью профилактики развития ишемических осложнений.
Анализ клинических данных показал ухудшение симптоматики в 31 случае (73,8%), в 3 (7,14%) жалоб не было, а в 8 (19%) наблюдениях отмечался регресс симптоматики (распределение симптомов представлено в табл. 1).
У пациентов II группы проводили оценку ишемических осложнений и летальных исходов на интраоперационном этапе. В раннем послеоперационном периоде учитывали осложнения со стороны послеоперационной раны (кровотечения), осложнения, связанные с повреждением нервных стволов в зоне вмешательства, а также наличие гипо-и гипертензии. В позднем послеоперационном периоде (через 3 года после вмешательства) производили оценку клинических симптомов, ишемических осложнений и оценку данных ЛСК по УЗДС БЦА.
На интраоперационном этапе летальных исходов, ишемических инсультов и ТИА не было. Гематом, потребовавших экстренного хирургического вмешательства не отмечалось. В раннем послеоперационном периоде из 49 пациентов у 9 (18,3%) отмечались признаки локальной гематомы, не требовавшей оперативного вмешательства. Признаки гипестезии и парестезии в зоне оперативного вмешательства были отмечены в 14 наблюдениях (28,5%), что связано с тракцией нервов в области оперативного вмешательства. В 10 (20,4%) случаях на 2-е сутки после операции было отмечено повышение артериального давления. В 7 наблюдениях (14,2%) отмечались признаки гипотензии.
Табл. 1. Распределение симптомов у пациентов I группы
|
Жалобы |
Абсолютное число пациентов |
Процент от общего числа пациентов |
|
Головокружения |
13 |
30,95% |
|
Головные боли |
10 |
23,8% |
|
Шум в ушах |
8 |
19,1% |
|
Шаткость походки |
3 |
7,14% |
|
Отсутствие жалоб |
3 |
7,14% |
|
Снижение остроты зрения |
2 |
4,8% |
|
Мелькание «мушек» перед глазами |
1 |
2,4% |
|
Тахикардия |
1 |
2,4% |
|
Гиперемия лица |
1 |
2,4% |
При контрольном обследовании пациентов II группы через 3 года после проведенного оперативного вмешательства по поводу извитости ВСА у 3 (6,1%) пациентов из 49 выявлено нарушение мозгового кровообращения по типу ТИА. Ишемических инсультов не отмечено.
Всем пациентам через 3 года после оперативного вмешательства проводили контрольное дуплексное сканирование БЦА с целью оценки ЛСК по ВСА. Среднее значение ЛСК до операции = 162,36 27,5 см/с, после оперативного вмешательства = 105,57 10,69 см/с (p<0,05).
В 3 наблюдениях II группы отдаленный послеоперационный период осложнился ТИА. Причина указанных осложнений зависела от ЛСК. Так, в сравнении с данными ЛСК у асимптомных больных и у пациентов перенесших ТИА ЛСК статистически значимо выше в последних случаях ((p = 0,06), исследуемый метод и-критерий Манна-Уитни). При этом, средняя ЛСК у больных с ТИА составила 125 см/с (Рис. 5).
Также нами проводилась оценка жалоб пациентов в отдаленном послеоперационном периоде (Рис. 6).
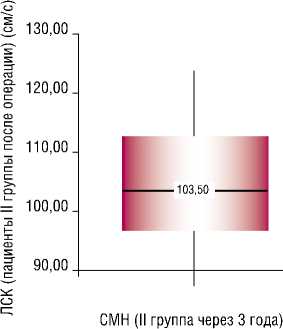
----------125,00 ---------- I
I । Асимптомные ТИА
Рис. 5. Анализ ЛСК (пациенты II группы после операции) в зависимости от степени СМН. * — различия показателей статистически значимы (p<0,05).
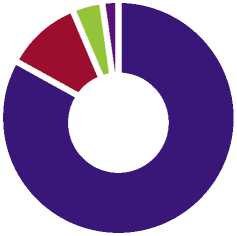
■ Нет жалоб (79,5%)
■ Головокружение (10,2)
Головные боли и шум в ушах (4,08%)
■ Периодические потери сознания (2,04%)
Рис. 6. Распределение жалоб пациентов II группы в позднем послеоперационном периоде.

Батрашов В.А., Юдаев С.С., Землянов А.В., Марынич А.А.
РЕЗУЛЬТАТЫ ХИРУРГИЧЕСКОГО И КОНСЕРВАТИВНОГО ЛЕЧЕНИЯ ПАЦИЕНТОВ С АСИМПТОМНОЙ ПАТОЛОГИЧЕСКОЙ ИЗВИТОСТЬЮ ВНУТРЕННИХ СОННЫХ АРТЕРИЙ
Обсуждения
При оценке анамнеза и жалоб пациентов I группы за период наблюдения в 24-48 месяцев, отмечался рост ЛСК (с 133,52 16,39 см/с до 138,00 см/с) (р>0,05), а у 30,95% пациентов были нарушения мозгового кровообращения со средней ЛСК 164±5 см/с у пациентов с ТИА и 182±9 см/с у пациентов с ишемическими инсультами (p<0,05). Пороговое значение ЛСК, при котором у пациентов возникали ишемические осложнения, составило 154 см/с. Соответственно, ишемические осложнения прогнозировались при значении ЛСК у пациентов I группы выше данной величины или равном ей. Это свидетельствует о том, что патологическая извитость с ЛСК равной 154 см/с и выше является критической для многих пациентов, которая вызывает преходящие и стойкие нарушения мозгового кровообращения. За период наблюдения у 73,8% пациентов I группы нарастала очаговая неврологическая симптоматика, тем самым значительно ухудшалось качество жизни. Только оперативное вмешательство позволяет нивелировать неврологический дефицит.
При оценке пациентов II группы в позднем послеоперационном периоде в 79,5% (39 пациентов) случаях отмечен значительный регресс симптоматики, который проявляется отсутствием жалоб после проведенного оперативного вмешательства. При этом нарушение мозгового кровообращения из 49 пациентов отмечено в 6,1% (3 пациента) наблюдений со средней ЛСК равной 125 см/с. ЛСК у пациентов после оперативного вмешательства статистически значимо снижается. Интраоперационных и ранних послеоперационных осложнений ишемического характера, а также осложнений, потребовавших повторного оперативного вмешательства отмечено не было. При оценке группы консервативного лечения мы видим пороговое значение ЛСК равное 154 см/с, при котором прогнозируются возникновения ишемических событий (чувствительность и специфичность метода 100%).
Наши данные согласуются с исследованием Гавриленко и соавт. (2012), в котором проводилось сравнение консервативных и хирургических методов лечения патологических извитостей сонных артерий. Так, по данным авторов при оценке группы консервативного лечения патологических извитостей в отдаленном периоде (в сроки наблюдения 1 год, 3 года и 5 лет) отмечалась тенденция к повышению Vps в зоне изгиба ВСА через 1 и 3 года, в среднем, до 1,59±0,02 м/с и 1,56±0,04 м/с. При анализе неврологического статуса в сроки лечения до 30 суток количество асимптомных пациентов в консервативной группе составляло 75%, к 5 году наблюдения — 42,3%. Возросло количество пациентов с эпизодами ТИА до 34,6%, дисциркуляторная энцефалопатия до 15,4% и у двух пациентов (7,7%) отмечен ишемический инсульт, в связи с прогрессированием заболевания, двусторонним процессом и неэффективностью консервативного лечения. В группе хирургического лечения в отдаленном послеоперационном периоде у асимптомных пациентов (через 1, 3 и 5 лет) сохранялась нормализация показате- лей гемодинамики: уменьшение Vps в зоне изгиба ВСА, в среднем, до 0,65±0,03 м/с (через 1 год), до 0,64±0,03 м/с (через 3 года), до 0,89±0,03 м/с (через 5 лет) и IR до 0,8±0,03 (через 1 год), до 0,78±0,04 (через 3 года), 0,69±0,03 (через 5 лет). Через 1 год исходно асимптомные пациенты после проведенного хирургического лечения остались свободными от неврологической симптоматики. К 3 году после операции, у 2-х пациентов наблюдались ТИА, вследствие ПИ ВСА контралатеральной стороны (неоперированной) в сочетании с атеросклерозом [6].
Заключение
Анализируя результаты проведенного нами исследования можно сделать вывод о том, что пациентам с ПИ ВСА и ЛСК ≥154 см/с, имеющих I степень СМН, показано хирургическое вмешательство, которое является эффективным методом профилактики прогрессирования сосудисто-мозговой недостаточности в каротидном бассейне, а также уменьшения общемозговых симптомов у исходно асимптомных больных, что подтверждают полученные нами ближайшие и отдаленные результаты операций у пациентов с данной патологией.
Авторы заявляют об отсутствии конфликта интересов (The authors declare no conflict of interest).
Список литературы Результаты хирургического и консервативного лечения пациентов с асимптомной патологической извитостью внутренних сонных артерий
- Скворцова В.И., Евзельман М.А. Ишемический инсульт. - Орел, 2006. - С.63-70.
- La Barbera G., La Marca G., Martino et al. Kinking, coiling, and tortuosity of extracranial internal carotid artery: is it the effect of a metaplasia? Surgical and Radiologic Anatomy. 2006; 28(6): 573-580.
- Национальные рекомендации по ведению пациентов с заболеваниями брахиоцефальных артерий // Российский согласительный документ. - 2013. - С. 49-53.
- Гавриленко А.В., Куклин А.В., Хрипков А.С., Абрамян А.В. Оценка эффективности реконструктивных операций на сонных артериях при сочетании стеноза и патологической извитости // Ангиология и сосудистая хирургия. - 2014. - Т.20. - №3. - С.116-122.
- Казаков Ю.И., Иванова О.В., Поспелова А.М., Вардак А. Особенности диагностики, хирургическая тактика, эффективность реконструктивных операций при патологической извитости внутренних сонных артерий // Ангиология и сосудистая хирургия. - 2015. - Т.21. - №4. - С.153-157.
- Гавриленко А.В., Абрамян А.В., Куклин А.В. Сравнительный анализ результатов хирургического и консервативного лечения больных с патологической извитостью сонных артерий // Ангиология и сосудистая хирургия. - 2012. - Т.18. - №4. - С.93-99.


