Результаты хирургического лечения симптоматических арахноидальных кист боковой щели головного мозга у детей
Автор: Летягин Г.В., Джафаров Виджай Маисович, Данилин В.Е., Ким С.А., Амелин М.Е., Сысоева А.А.
Журнал: Патология кровообращения и кардиохирургия @journal-meshalkin
Рубрика: Нарушения ритма сердца
Статья в выпуске: 3 т.20, 2016 года.
Бесплатный доступ
Арахноидальные кисты боковой щели - часто встречающаяся патология, составляющая 30-50% всех арахноидальных кист головного мозга. В настоящее время тактика хирургического лечения пациентов противоречива. Длительное время методами лечения были как микрохирургические, так и шунтирующие операции, но в современной нейрохирургии многие авторы отдают предпочтение эндоскопическим методикам или микрохирургии с эндоскопической ассистенцией. Дискуссионными остаются показания к операции: некоторые авторы считают необходимым «профилактическое» хирургическое лечение кист боковой щели при минимальных клинических проявлениях. В статье отражен анализ клинических и рентгенологических результатов хирургического лечения кист боковой щели головного мозга у 22 детей, оперированных в ФГБУ «Федеральный центр нейрохирургии» Минздрава России (Новосибирск) с 2013 по 2015 г. Приоритет в группе пациентов отдавался эндоскопическому лечению данной патологии. После вмешательства у 18 (81,8%) больных отмечено регрессирование клинической симптоматики. Положительный эффект не достигнут у 4 (18,1%) пациентов с первичной эндоскопической кистоцистерностомией: им потребовались дополнительные операции. Эндоскопическая фенестрация является безопасной, эффективной и малоинвазивной методикой первого этапа лечения пациентов c симптоматической кистой боковой щели.
Арахноидальные кисты головного мозга, кисты сильвиевой щели, кисты боковой щели, нейроэндоскопия, кистоцистерностомия, фенестрация, кистоперитонеальное шунтирование
Короткий адрес: https://sciup.org/142140762
IDR: 142140762 | DOI: 10.21688-1681-3472-2016-3-90-97
Results of surgical treatment of symptomatic cysts of lateral fissure in children
Aim. The study aims to analyze the clinical and radiological results of treating arachnoid cysts of lateral fissure, which present a frequent pathology accounting for 30-50% of all brain arachnoid cysts. At present, the strategy of surgical treatment is controversial. For a long time, treatment included both microsurgical and shunt operations, however, in modern neurosurgery many authors prefer endoscopic techniques or endoscopic-assisted microsurgery. Determining the indications for intervention also remains disputable. Some authors tend to believe that "preventive" surgery of asymptomatic arachnoid cysts of lateral fissure with minimal clinical manifestations is also debatable. Methods. 22 pediatric patients underwent surgery at Novosibirsk Center of Neurosurgery from 2013 to 2015. Successful interventions by using mostly an endoscopic approach were carried out in 18 (81.8%) patients resulting in regression of clinical symptoms. A positive effect was not achieved in 4 (18.1 %) patients with primary endoscopic cysto-cisternostomy who required additional operations. Conclusion. Endoscopic fenestration in our series is a safe, effective and minimally invasive procedure of the first stage of treatment in patients with a symptomatic arachnoid cyst of lateral fissure.
Текст научной статьи Результаты хирургического лечения симптоматических арахноидальных кист боковой щели головного мозга у детей
Арахноидальные кисты (АК) в литературе описаны как врожденные аномалии развития оболочек головного мозга, которые представляют собой скопление ликвора в пределах измененной паутинной оболочки [1–5]. В настоящее время патофизиология АК изучена недостаточно. Наиболее часто высказывается теория прогрессивного накопления ликвора во врожденных, не естественных полостях головного мозга по клапанному механизму [4]. В зависимости от локализации выделяют две группы АК: супратенториальные и инфратенториальные. К супратенториальным относят кисты Сильвиевой или боковой щели, селлярной области, парасагиттальные. В группе инфратенториальных выделяют четверохолмные, субэпендимальные, кисты мозжечка. Доля кист боковой щели (КБЩ) среди кист другой локализации колеблется от 30 до 50% и составляет 1% от общего числа объемных образований головного мозга [1–3]. По клиническому течению они могут быть асимптомными и симптоматическими. Клиническая картина АК во многом зависит от локализации, степени изолированности от ликворосодержащих пространств и отношения к путям ликворооттока. Классификация, предложенная Galassi E. и соавт. в 1982 г., основана на нейровизуализационных характеристиках КБЩ и рассматривает их следующим образом [4, 6, 7]:
Статья доступна по лицензии Creative Commons Attribution 4.0.
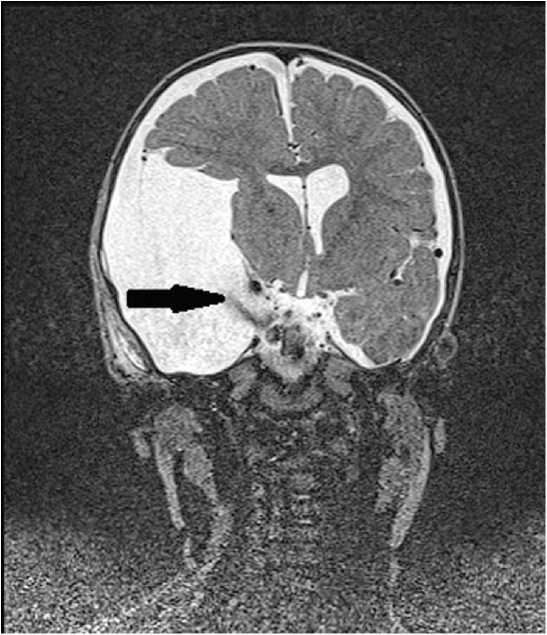
Рис. 1. Контрольная магнитно-резонансная томография головного мозга у ребенка 9 мес. без контрастирования после эндоскопической кистоцистерностомии (режим Steady-state constructive interference с толщиной среза 0,8 мм). Стрелкой указан ток ликвора из полости кисты в базальную цистерну
Fig. 1. Unenhanced control MRI scan of a 9-month baby’s brain following endoscopic cysto-cisternostomy (steady-state constructive interference with 0.8 mm slice). The arrow indicates liquorrhea from the cyst cavity into the basal cistern.
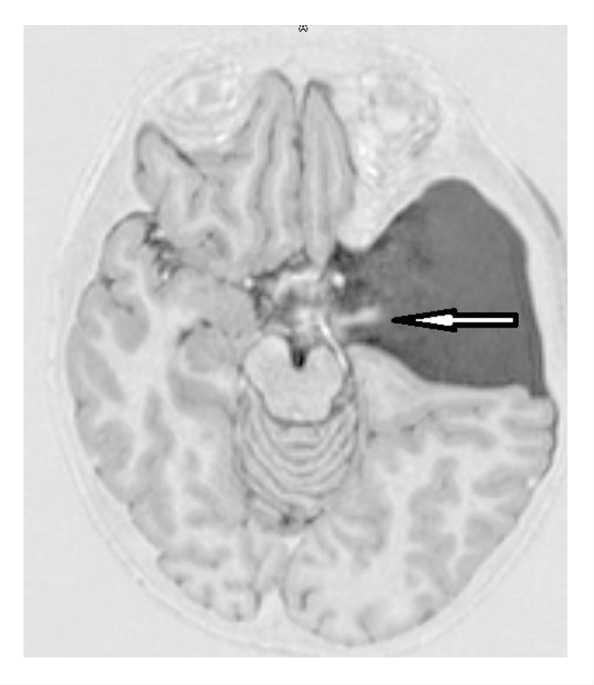
Рис. 2. Контрольная магнитно-резонансная томография головного мозга ребенка 14 лет после эндоскопической кистоцистерностомии (IR-режим с толщиной среза 1 мм). Стрелкой указан ток ликвора из полости кисты в базальную цистерну
Fig. 2. Control MRI scan of a 14-year old adolescent’s brain following endoscopic cysto-cisternostomy (IR mode with a 1 mm slice). The arrow indicates liquorrhea from the cyst cavity into the basal cistern.
-
• I тип — кисты небольшого размера, свободно сообщающиеся с прилежащими цистернами; ограничены передней частью височной ямки; височный полюс компримирован кзади;
-
• II тип — кисты среднего размера, треугольной или прямоугольной формы с прямым внутренним краем по меньшей мере на одном срезе компьютерной томографии; cвязаны с передними и средними частями височной ямки; оказывают умеренный масс-эффект на височную долю;
-
• III тип — большие, овальные или круглые кисты, занимающие всю среднюю черепную ямку, вызывающие атрофию височной доли, с компрессией лобных и теменных долей, со смещением желудочковой системы головного мозга.
В настоящее время используют три варианта хирургического лечения КБЩ, применяя отдельно или в комбинации [1–3, 8–12]:
-
• микрохирургическая фенестрация стенок кисты;
-
• эндоскопическая фенестрация стенок кисты;
-
• шунтирующие операции.
Эффективность этих операций, согласно данным зарубежных авторов, колеблется в широких диапазонах и имеет противоречивый характер [1, 3, 5]. Положительные результаты эндоскопического хирургического лечения варьируют от 45 до 100%, успешность микрохирургических операций достигает 75–100% [1, 2, 13–15]. Шунтирующие операции позволяют быстрее достичь контроля над клинической картиной заболевания, размером кист, однако сопряжены с высокой частотой осложнений в виде шунт-зависимости, шунт-инфекции [3].
Цель исследования: оценить результаты хирургического лечения кист боковой щели головного мозга у пациентов детского возраста в ФГБУ «Федеральный центр нейрохирургии» Минздрава России (Новосибирск).
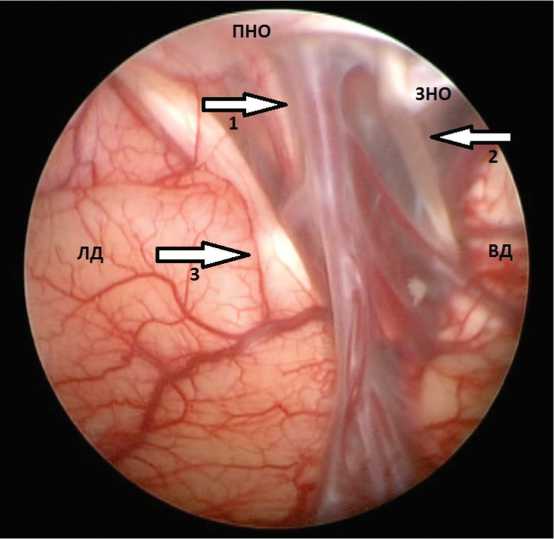
Рис. 3. Эндоскопическая анатомическая картина боковой щели
Примечание. ЛД — лобная доля; ВД — височная доля; ПНО — передний наклоненный отросток; ЗНО — задний наклоненный отросток; 1 — вена боковой щели; 2 — глазодвигательный нерв; 3 — обонятельный нерв
Fig. 3. Endoscopic anatomic picture of lateral fissure.
Note. ЛД — frontal lobe; ВД — temporal lobe; ПНО — anterior clinoid process; ЗНО — posterior clinoid process; 1 — lateral fissure vein; 2 — oculomotor nerve; 3 — olfactory nerve.
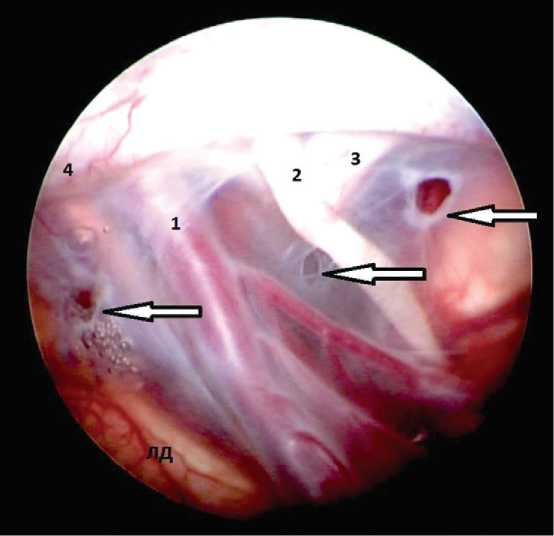
Рис. 4. Эндоскопическая картина после формирования кистоцистерноанастомоза. Стрелками указаны сформированные стомы между полостью кисты и цистернами основания мозга
Примечание. 1 — вена боковой щели; 2 — глазодвигательный нерв; 3 — задний наклоненный отросток; 4 — передний наклоненный отросток; ЛД — лобная доля
Fig. 4. Endoscopic picture after cysto-cisternoanastomosis. The arrows show persistent stomas between the cyst cavity and basilar cisterns.
Note. 1 — lateral fissure vein; 2 — oculomotor nerve; 3 — posterior clinoid process; 4 — anterior clinoid process; ЛД — frontal lobe.
Методы
В 2013–2015 гг. в ФГБУ «Федеральный центр нейрохирургии» Минздрава России (Новосибирск) прооперированы 22 пациента с КБЩ, которым проведена кистоцистерностомия (эндоскопическая и микрохирургическая). Ранее пациентам не выполняли хирургического лечения кист головного мозга. Возраст пациентов варьировал от 2 мес. до 17 лет (средний возраст на момент операции составил 5,6 года). Гендерный состав представлен в 18 (81,8%) случаях мужским полом, в 4 (18,2%) — женским. В пред- и раннем послеоперационном периоде пациентам проводили клинический осмотр, оценку неврологического статуса и инструментальное исследование (мультиспиральную компьютерную томографию, МСКТ, и магниторезонансную томографию, МРТ, головного мозга). Объем кист определяли с помощью пакета программ «Махаон PACS» и на рабочих станциях томографов Siemens. Проводили расчет площадей кист на аксиальных срезах КТ, МРТ с дальнейшим автоматическим высчитыванием их объема.
Последующий контроль динамики клинической картины, результатов обследования МРТ головного мозга проходил с интервалом от 3 до 6 мес. Катамнез составил от 3 мес. до 2,9 года (средняя продолжительность 1,5 года).
Для контроля функции стомы выполняли МРТ головного мозга, при этом рутинную МРТ дополняли тонкос-резовой последовательностью в Steady-state constructive interference с толщиной среза 0,8 мм (с расположением срезов на уровне стомы) и IR (inversion recovery) режимах (рис. 1, 2). Также применяли высокоразрешающую МСКТ головного мозга с толщиной реконструируемого среза 0,6 мм с последующим построением многоплоскостных реформаций.
Техника эндоскопической операции
Кистоцистерностомия заключалась в фенестрации стенок кисты конвекситально во время проведения эндоскопа и на основании в средней черепной ямке, сообщая полость кисты с цистернами (предмостовой,
Таблица 1 Клинические проявления и их динамика
|
Симптом |
Пациенты, n (%) |
Послеоперационный контроль клинической картины |
||
|
купирована, n (%) |
улучшение, n (%) |
прежняя, n (%) |
||
|
Головная боль, тошнота, рвота, беспокойство, срыгивание |
13 (59,0) |
11 (50) |
1 (4,5) |
1 (4,5) |
|
Судорожный синдром |
7 (31,7) |
1 (4,5) |
2 (9,0) |
4 (18,2) |
|
Задержка развития |
6 (27,2) |
– |
6 (27,2) |
– |
|
Увеличение размеров головы, локальная деформация черепа |
4 (18,2) |
– |
4 (18,2) |
– |
|
Тревожность, истерия |
2 (9,0) |
– |
– |
2 (9,0) |
|
Парез нервов глазодвигательной группы, снижение остроты зрения |
3 (13,6) |
– |
3 (13,6) |
– |
Результаты
Распределение КБЩ по классификации Galassi E. и соавт. (1982) было следующим: 17 (77,2%) случаев — тип III, 5 (22,8%) — тип II. Кисты боковой щели у 17 (77,2%) пациентов располагались слева, у 5 (22,8%) — справа. У 15 (68,1%) больных с кистой Galassi III ней-ровизуализационными методами обследования определяли смещение срединных структур, контрвен-трикуломегалию, компрессию ипсилатерального желудочка, расширение субарахноидальных щелей с противоположной стороны.
Все кисты имели симптоматический характер и оказывали масс-эффект. Наиболее часто клинические проявления были представлены общемозговой симптоматикой (головной болью, тошнотой, рвотой — 13 (59,0%) случаев), судорожный синдром наблюдался у 7 (31,7%) больных, задержка психомоторного развития — у 6 (27,2%). В 19 (86,3%) случаях встречались комбинации симптомов (табл. 1).
Таблица 2 Виды операций и тип кисты боковой щели
|
Операция |
Тип КБЩ по классификации Galassi E. и соавт. |
|
|
II, n (%) |
III, n (%) |
|
|
Эндоскопическая фенестрация |
5 (22,8) |
16 (72,7) |
|
Микрохирургическая фенестрация |
– |
1 (4,5) |
|
Кистоперитонеальное шунтирование |
– |
3 (13,6) |
Примечание. КБЩ — кисты боковой щели
У 21 (95,4%) пациента выполнен эндоскопический способ лечения. Микрохирургическая фенестрация проведена в одном (4,6%) случае (табл. 2).
В послеоперационном периоде у 18 (81,8%) пациентов клиническая картина заболевания имела положительную динамику. Осложнения геморрагического характера наблюдались в одном (4,5%) случае. В раннем послеоперационном периоде на МСКТ выявлена субдуральная гематома малого объема без клинических проявлений. Хирургическую коррекцию в этом случае не проводили.
Результаты рентгенологических данных в виде уменьшения объема кист представлены в 14 (63,6%) случаях.
Размеры 4 (18,2%) кист не изменились, при этом они имели бессимптомный характер. В катамнезе у 4 (18,2%) больных клинически и по данным МРТ диагностирована дисфункция стомы. Из них у 2 (9,0%) пациентов проведены эндоскопические ревизии. У одного ребенка 5 лет с КБЩ справа (Galassi II) возобновление симптомов отмечено через 3 мес. У пациента 4 лет с КБЩ слева (Galassi III) возобновление симптомов через 2 нед. после первичной операции, ревизия завершилась шунтирующей операцией в связи с выявлением открытой, но не функционирующей стомы. Кистоперитонеальное шунтирование проведено двум (9,0%) пациентам в связи с неэффективностью стомы.
При оценке динамики объемов кист в отдаленном периоде выделены 2 группы: в первой группе (4 пациента) контроль проведен через 4 мес. после операции, во второй (4 пациента) — через 1 год. В остальных случаях результаты динамики МР картины не рассматривались, так как контрольные исследования были выполнены в разные послеоперационные периоды. Среднее значение разности размеров в до-, послеоперационном периоде в первой группе составило 34,6 (ширина от 25,3 до 94,9) мл, во второй — 43,3 (ширина от 5,5 до 51,3) мл.
Обсуждение
Арахноидальные кисты головного мозга встречаются преимущественно в нейрохирургии детского возраста. Целью хирургического вмешательства является устранение масс-эффекта и достижение компенсации клинической картины. Для лечения этой патологии выполняют имплантацию шунт-системы, микрохирургическую и эндоскопическую фенестрации, а также их комбинации.
Многие авторы отмечают, что показанием к хирургическому лечению являются АК с симптоматическим течением, таким как общемозговая симптоматика, приступы эпилепсии, задержка развития. Ведение пациентов с асимптомными кистами является предметом дискуссий. В литературе описывают травматические, спонтанные разрывы кист с образованием субдуральных гематом, требующих оперативного лечения, в связи с нарастающим масс-эффектом, повышением внутричерепного давления [11, 16–18]. В комментарии к статье Tamburrini G. и соавт. (2010) о проблемах кист боковой щели Rocco C.D. сравнивает риски кровоизлияний оперированных и неоперированных кист. Он ставит под сомнение необходимость хирургического лечения бессимптомных КБЩ с целью профилактики кровоизлияния, риск которого выше у оперированных пациентов [12, 18, 19]. Случаи спонтанного исчезновения кист подтверждают сомнительный на сегодняшний день отбор на хирургическое лечение всех пациентов с КБЩ [5, 18].
Вариабельная эффективность эндоскопической или микрохирургической техники, представленной в литературе, а также значимый процент осложнений со стороны шунтирующих операций, несмотря на высокую эффективность, оставляют выбор хирургического лечения первого этапа неясным. Albright A.L. и соавт. рекомендуют выполнять детям старшей возрастной группы как микрохирургию, так и эндоскопию, а детям младшей возрастной группы — только шунтирование, в частности кист больших размеров со значительным масс-эффектом [8]. По сообщению Gangemi M. и соавт., эндоскопический метод является первоначальным этапом лечения интракраниальных кист [9]. Alexiou G.A. и соавт. для лечения кист данной локализации выполняют только шунтирующие операции [20]. Holst A.V. и др. предпочитают микрохирургическое лечение КБЩ, основываясь на высокой частоте реопераций (73%) после эндоскопического лечения [10]. Turhan T. и соавт. рассматривают в равной степени как микрохирургические, так и эндоскопические операции [21]. Результаты исследования Shim K.W. и соавт. (анализ 95 случаев) показали одинаковые количество осложнений и уровень эффективности микрохирургических и эндоскопических методов лечения [16].
Эффективность лечения пациентов в представленном нами исследовании составляет 81,8%. По данным Lee E.J. и коллег, эффективность эндоскопических операций составляет 87,3%, микрохирургических — 93,3% [17]. Обращает на себя внимание резистентность приступов эпилепсии к лечению кист как в нашем, так и других исследованиях [17, 22, 23]. Общемозговая симптоматика, которая наблюдалась до операции у всех пациентов с судорожным синдромом, регрессировала после хирургического лечения. Пациенты с сохраняющимся после вмешательства судорожным синдромом требуют более тщательного выявления эпилептического очага.
Многие нейрохирурги признают меньшую эффективность эндоскопической кистоцистерностомии в снижении объема кисты по сравнению с другими методами [16, 17, 22]. В проведенном исследовании уменьшение размеров кист после первичного хирургического лечения выявлено в 14 (63,6%) случаях. Li E.J. и соавт. сообщают о 71,5% пациентов с регрессом размеров кист, а Levy M.L. и др. докладывают о 82% таких наблюдений после микрохирургической фенестрации [24, 25]. Zhang и соавт. сообщают об удалении шунтов у 2 (3,2%) пациентов в связи с исчезновением кисты после имплантации системы шунтирования, а Shim K.W. и др. — об облитерации 6 (6,3%) кист после эндоскопической фенестрации при среднем периоде наблюдения 6,9 года [16, 23]. Alexiou G.A. и соавт. обращают внимание на значимое уменьшение размеров кист в группе детей до 2-летнего возраста [20]. Li Y. и др. отметили иную воз-раст-зависимую динамику кист: увеличение объема при среднем возрасте пациентов 0,6 года, снижение объема в группе со средним возрастом 4–5 лет и без изменения размеров — с медианой 19 лет. [24]. Объем кист имеет значение не только в связи с развитием масс-эффекта, риском разрыва кист, субдуральных кровоизлияний, но и нарушением регионального функционального развития мозговой ткани [22]. Shim K.W. и др. сообщают о полном восстановлении объема височной доли, несмотря на ее атрофию, в серии наблюдений после имплантации шунт-системы [16].
Ввиду приоритета эндоскопического лечения невозможно сравнить качественную динамику клинических симптомов, МСКТ- или МРТ-данных как после операции, так и в отдаленном периоде с другими способами лечения. Исследователи сообщают об отсутствии статистической разницы в клинических и рентгенологических исходах при объективном сравнении групп пациентов, которым применены различные методы хирургии [17]. Некоторые авторы также не выявили связи между степенью снижения объема кист и динамикой клинической картины [16, 17]. Эндоскопическая фенестрация менее инвазивный метод, по сравнению с микроскопической цистерностомией, и демонстрирует меньшую частоту осложнений, по сравнению с шунтирующими операциями, и предлагается как первый этап лечения АК головного мозга.
Геморрагические осложнения, при которых необходимо хирургическое лечение, по данным многих авторов, варьируют от 1 до 15% [26, 27]. Среди представленных пациентов геморрагические осложнения составили 4,5%. Эндоскопическая цистерностомия показала наименьшую частоту осложнений и в литературных источниках [9, 16, 17, 22].
Ревизии проводили у 2 (9%) пациентов представленного исследования. Di Rocco F. и соавт. отмечают два случая рецидива КБЩ после эндоскопии вследствие закрытия стомы, при этом повторная эндоскопическая ревизия стомы привела к положительному результату в лечении [19]. Иные данные сообщают Holst A.V. и др.: дисфункция соустья наблюдалась у 11 (73%) из 15 пациентов, что потребовало повторных операций (микрохирургической фенестрации либо кистоперитонеального шунтирования) [10]. В настоящее время реоперации у пациентов с шунт-системами составляют около 30% [3].
Заключение
Арахноидальные кисты боковой щели остаются патологией, не имеющей единого подхода в выборе типа хирургического лечения. Эндоскопическая кистоцистерностомия, на наш взгляд, является достаточно безопасной, эффективной и малоинвазивной методикой первого этапа лечения пациентов c КБЩ, а шунтирующие операции необходимы в случаях неэффективности стомы после предыдущих вмешательств.
Финансирование
Исследование не имело спонсорской поддержки.
Список литературы Результаты хирургического лечения симптоматических арахноидальных кист боковой щели головного мозга у детей
- Хачатрян В.А., Меликян А.Г., Самочерных К.А., Ким А.В., Сысоев К.В. Клинические рекомендации по диагностике и лечению арахноидальных кист латеральной щели головного мозга у детей. Санкт-Петербург: Ассоциация нейрохирургов России, 2015.
- Greenberg M. Handbook of neurosurgery. Thieme; 2010. P. 94-96.
- Lumenta C.B., Rocco C. Di, Haase J., Mooij J.J.A. (Eds.). European Manual of Medicine Neurosurgery. Springer-Verlag; 2010. P. 336.
- Jallo G.I., Kothbauer K.F., Pradilla G. Controversies in Pediatric Neurosurgery//New York-Stuttgart: Thieme; 2010. P. 6-11.
- Beltramello A., Mazza C. Spontaneous disappearance of a large middle fossa arachnoid cyst//Surg. Neurol. 1985. Vol. 24. No. 2. P. 181-183.
- Galassi E., Piazza G., Galst H., Frank P. Arachnoid cysts of the middle cranial fossa: a clinical and radiological study of 25 cases treated surgically//Surg. Neurol. 1980. Vol. 14. No. 3. P. 211-219.
- Galassi E., Tognetti F., Gaist G., Fagioli L., Frank F., Frank G. CT scan and metrizamide CT cisternography in arachnoid cysts of the middle cranial fossa: classification and pathophysiological aspects//Surg. Neurol. 1982. Vol. 17. No. 5. P. 363-369.
- Albright A.L., Pollack I.F., Adelson P.D., 3rd Edition. Principles and Practice of Pediatric Neurosurgery. Thieme; 2015. P. 157.
- Gangemi M., Seneca V., Colella G., Cioffi V., Imperato A., Maiuri F. Endoscopy versus microsurgical cyst excision and shunting for treating intracranial arachnoid cysts//J. Neurosurg. Pediatr. 2011. Vol. 8. No. 2. P. 158-164 DOI: 10.3171/2011.5.PEDS1152
- Holst A.V., Danielsen P.L., Juhler M. Treatment options for intracranial arachnoid cysts: a retrospective study of 69 patients//Acta Neurochir. Suppl. 2012. Vol. 114. P. 267-270 DOI: 10.1007/978-3-7091-0956-4_52
- Poirrier A.L., Ngosso-Tetanye I., Mouchamps M., Misson J.P. Spontaneous arachnoid cyst rupture in a previously asymptomatic child: a case report//Eur. J. Paediatr. Neurol. 2004. Vol. 8. No. 5. P. 247-251 DOI: 10.1016/j.ejpn.2004.04.005
- Tamburrini G., Caldarelli M., Massimi L., Santini P., Di Rocco C. Subdural hygroma: an unwanted result of Sylvian arachnoid cyst marsupialization//Childs Nerv. Syst. 2003. Vol. 19. No. 3. P. 159-165 DOI: 10.1007/s00381-003-0724-2
- Коршунов А.Е., Кушель Ю.В. Сравнение эндоскопического и микрохирургического методов фенестрации кист боковой щели у детей//Сборник материалов IV Всероссийской конференции по детской нейрохирургии. Санкт-Петербург: Общество по детской нейрохирургии, 2015. С. 37.
- Самочерных К.А., Фиголь А.Н. Эндоскопические вмешательства в лечении арахноидальных кист головного мозга//Сборник материалов IV Всероссийской конференции по детской нейрохирургии. Санкт-Петербург: Общество по детской нейрохирургии, 2015. С. 61.
- Fewel M.E., Levy M.L., McComb J.G. Surgical treatment of 95 children with 102 intracranial arachnoid cysts//Pediatr. Neurosurg. 1996. Vol. 25. No. 4. P. 165-173.
- Shim K.W., Lee Y.H., Park E.K., Park Y.S., Choi J.U., Kim D.S. Treatment option for arachnoid cysts//Child Nerv. Syst. 2009. Vol. 25. No. 11. P. 1459-1466 DOI: 10.1007/s00381-009-0930-7
- Lee E.J., Ra Y.S. Clinical and neuroimaging outcomes of surgically treated intracranial cysts in 110 children//J. Korean. Neurosurg. Soc. 2012. Vol. 52. No. 4. P. 325-333. DOI: 10.3340/jkns.2012.52.4.325
- Di Rocco C. Sylvian fissure arachnoid cysts: we do operate on them but should it be done?//Child Nerv. Syst. 2010. Vol. 26. No. 2. P. 173-175 DOI: 10.1007/s00381-009-1041-1
- Di Rocco F., James S., Roujeau T., Puget S., Sainte-Rose C., Zerah M. Limits of endoscopic treatment of Sylvian arachnoid cysts in children//Child Nerv. Syst. 2010. Vol. 26. No. 2. P. 155-162 DOI: 10.1007/s00381-009-0977-5
- Alexiou G.A., Varela M., Sfakianos G., Prodromou N. Shunting for the treatment of arachnoid cysts in children//Neurosurgery. 2010. Vol. 67. No. 6. P. 1632-1636. DOI: 10.1227/NEU.0b013e3181f94476
- Turhan T., Ersahin Y., Akinturk N., Mutluer S. Fenestration methods for Sylvian arachnoid cysts-endoscopy or microsurgery//Child Nerv. System. 2012. Vol. 28. No. 2. P. 229-235. DOI: 10.1007/s00381-011-1487-9
- Schulz M., Kimura T., Akiyama O., Shimoji K., Spors B., Miyajima M., Thomale U.-W. Endoscopic and Microsurgical Treatment of Sylvian Fissure Arachnoid Cysts-Clinical and Radiological Outcome//World Neurosurgery. 2015. Vol. 84. No. 2. P. 327-336 DOI: 10.1016/j.wneu.2015.03.026
- Zhang B., Zhang Y., Ma Z. Long-term results of cystoperitoneal shunt placement for the treatment of arachnoid cysts in children//J. Neurosurg. Pediatr. 2012. Vol. 10. No. 4. P. 302-305 DOI: 10.3171/2012.7.PEDS11540
- Li Y., Chen X., Xu B. The efficacy of neuro-endoscopic treatment for middle cranial fossa arachnoid cysts assessed by MRI 3D segmentation and modeling//Childs Nerv. Syst. 2014. Vol. 30. No. 6. P. 1037-1044 DOI: 10.1007/s00381-013-2329-8
- Levy M.L., Wang M., Aryan H.E., Yoo K., Meltzer H. Microsurgical keyhole approach for middle fossa arachnoid cyst fenestration//Neurosurgery. 2003. Vol. 53. No. 5. P. 1138-1144.
- Parsch C.S., Krauss J., Hofmann E., Meixensberger J., Roosen K. Arachnoid cysts associated with subdural hematomas and hygromas: analysis of 16 cases, long-term follow-up, and review of the literature//Neurosurgery. 1997. Vol. 40. No. 3. P. 483-490.
- Tascu A., Florea S.M. Surgical decompression of arachnoid cysts: a study on 44 pediatric patients//Romanian Neurosurgery. 2013. Vol. XX3. P. 264-270.


