Результаты эрадикационной терапии в зависимости от типа паллиативных операций в лечении перфоративных язв двенадцатиперстной кишки
Автор: Липницкий Е.М., Бабкин О.В., Бабкин Д.О.
Журнал: Хирургическая практика @spractice
Рубрика: Оригинальные исследования
Статья в выпуске: 2, 2014 года.
Бесплатный доступ
Изучены результаты эрадикационной терапии у 55 больных с перфоративными язвами после ушивания или иссечения язвы с пилоропластикой. Осложненное течение язвенной болезни (перфорация язвы) всегда ассоциирована с Helicobacter ру1оri. Больным после паллиативных оперативных вмешательств (ушивание или иссечение язвы) показано проведение курса эрадикационной терапии, который оказывается успешным после первого курса лечения в 86-89% случаев. В последующем у больных возможна реинфекция, частота которой зависит от характера оперативного вмешательства. При ушивании язвы результаты эрадикационной терапии лучше, чем после иссечения язвенного дефекта и пилоропластики.
Перфоративная язва, ушивание язвы, иссечение язвы с пилоропластикой, эрадикационная терапия
Короткий адрес: https://sciup.org/142211575
IDR: 142211575 | УДК: 616.37-002
Текст научной статьи Результаты эрадикационной терапии в зависимости от типа паллиативных операций в лечении перфоративных язв двенадцатиперстной кишки
Иссечение или ушивание перфоративной язвы до настоящего времени остается одной из самых распространенных операций при данной патологии. Частота этих операций составляет 75–90% от всех выполняемых операций в лечении перфоративной язвы [1, 3, 5]. В большинстве случаев хирурги прибегали к данной операции как вынужденной, чтобы спасти жизнь больного. У 50–90% после ушивания наступает рецидив язвенной болезни, который приводит к развитию осложнений в виде стеноза, кровотечения, повторной перфорации [1].
За последние годы отношение к ушиванию или иссечению перфоративной язвы значительно изменилось. Связано это в основном с двумя основными факторами: внедрение в клиническую практику эндовидиохирургической техники и эра-дикационной терапии в лечении язвенной болезни. В отечественной и зарубежной литературе накоплен значительный опыт по проведению эрадикационной терапии у этих больных. В 80% случаев проведение эрадикационной терапии после ушивания или иссечения перфоративной язвы позволяет достигнуть стойкой ремиссии заболевания. Количество рецидивов у этих больных практически не отличается от данных после радикально выполненных операций [7]. В то же время в доступной нам литературе не проведен сравнительный анализ применения эрадикационной терапии после иссечения или ушивания перфоративной язвы. Иссечение перфоратив- ной язвы из этих двух операций является более радикальной, так как удаляется участок измененной слизистой вместе с язвенным дефектом.
Непременным условием для хронического течения язвенного процесса, способствующему рецидиву язв, являются хроническое воспаление слизистой, рубцовые деформации двенадцатиперстной кишки [9, 10]. Инфекция Helicobacter pylori способствует образованию незрелого коллагена III типа, удлиняет сроки рубцевания язв и способствует их рецидиву [10]. Больные с осложненным течением язвенной болезни в большинстве случаев инфицированы Неlicobacter ру1оri [11, 12]. Это подтверждается и нашими данными. При эндоскопическом исследовании в разные сроки у 14 (66,7%) из 21 больного после ушивания перфоративных язв без проведения эрадикационной терапии выявлена открытая язва двенадцатиперстной кишки.
Исходя из приведенных выше данных, можно предположить, что эффект от проведения эрадикационной терапии будет лучше после иссечения язвенного дефекта при перфоративной язве, так как при этом удаляются предпосылки для хронического течения язвенного процесса.
Материал и методы исследования
Нами изучены результаты эрадикационной терапии у 55 больных с перфоративными язвами, которые разделены на две группы. В первой группе, состоящей из 37 больных, произведено ушивание перфоративной язвы двенадцатиперстной кишке по Неймарку. Во второй – из 18 больных, иссечение перфоративной язвы с пилоропластикой по Джадду. Клиническая характеристика больных представлена в табл. 1. Как видно из приведенной таблицы, среди пациентов с перфоративными язвами превалировали мужчины над женщинами в соотношении 5 : 1. В основном, пациенты были трудоспособного возраста. Практически у половины больных отсутствовал язвенный анамнез.
Эрадикационную терапию осуществляли согласно рекомендациям Маастрихских соглашений (2000) и Российской Гастроэнтерологической Ассоциации (1997) [4]: омепразол 20 мг 2 раза в день, кларитромицином 500 мг 2 раза в день, амоксици-клином 1000 мг 2 раза в день в течение 7 дней.
Всем больным через 6–12–24 месяцев после операции (в период возможного осенне-весеннего обострения язвенной болезни) проводили клиническое, эндоскопическое и цитологическое исследование, направленное на выявление Неlicobacter ру1оri.
Результаты и обсуждение
Результаты проведения эрадикационной терапии представлены в таблице 2. При обследовании через шесть месяцев после операции и проведения эрадикационной терапии клинических проявлений язвенной болезни у больных в обеих группах выявлено не было. При эндоскопическом исследовании в первой группе больных (после ушивания язвы двенадцатиперстной кишки) открытой язвы двенадцатиперстной кишки не обнаружено, в двух случаях выявлен эрозивный бульбит, который нами расценен как рецидив заболевания. В этой группе Неlicobacter ру1оri при цитологическом исследовании выявлен у 4 больных (10,9%). В их число входят два больных, у которых при эндоскопическом исследовании были выявлены эрозии в луковице двенадцатиперстной кишки. Таким образом, эра-дикационная терапия оказалась успешной в 89,1%. Во второй группе больных (после иссечения язвы с пилоропластикой) эрадикационная терапия оказалась успешной в 86,7%, у 6 больных (13,3%) выявлен Неlicobacter ру1оri . При эндоскопическом исследовании в этой группе больных язвы выявлено не было. Всем больным с выявленным Неlicobacter ру1оri проведен повторно курс эрадикационной терапии второй линии с хорошим эффектом.
В последующем больные были обследованы в сроки от 12 до 24 месяцев после операции. В первой группе обследовано 34 больных, у 4 больных выявлен Неlicobacter ру1оri . Клинически у двух из них отмечались боли в эпигастральной области, связанные с приемом пищи. При эндоскопическом исследовании у одного больного диагностирован эрозивный бульбит, во втором случае выявлена язва двенадцатиперстной кишки. Еще у одного больного при эндоскопическом исследовании выявлена язва двенадцатиперстной кишки без клинических проявлений. У последнего больного с инфекцией Неlicobacter ру1оri клинических проявлений язвенной болезни не отмечено, при эндоскопическом исследовании язвы у него не выявлено.
Таким образом, в течение 2 лет в группе после ушивания перфоративной язвы двенадцатиперстной кишки реинфекция H. pylori отмечена в 11,8% случаев, а рецидив язвы отмечен в 5,9% случаев. Всем четырем больным проведен курс эрадикаци-онной терапии, который включал омез, амоксициллин, тетрациклин, висмута субцитрат. У больного с рецидивом язвы без клинических проявлений проведенный курс оказался успешным, при контрольном эндоскопическом исследовании язва зарубцевалась. У двух больных с клиническими проявлениями язвенной болезни терапия оказалась неуспешной, болевой синдром у них сохранялся. Эндоскопическая картина при повторном исследовании без динамики. Больным предложено оперативное лечение. Больной с язвой двенадцатиперстной кишки оперирован в плановом порядке, с хорошим результатом. Ему была выполнена селективная проксимальная ваготомия. У больного прошли боли, при контрольном эндоскопическом ис-
Таблица 2
Результаты эрадикационной терапии после паллиативных операций
Клиническая характеристика больных получавших эрадикационную терапию
|
Характер операции |
Пол |
Возраст, лет |
Язвенный анамнез, лет |
|||||
|
мужчины |
женщины |
< 45 |
45–59 |
>60 |
нет |
1–5 |
> 5 |
|
|
Ушивание язвы |
31 (83,8%) |
6 (16,2%) |
14 (37,8%) |
17 (46%) |
6 (16,2%) |
18 (48,7%) |
11 (29,7%) |
8 (21,6%) |
|
Иссечение язвы с пилоропластикой |
15 (83,3%) |
3 (16,7%) |
3 (16,7%) |
8 (44,4%) |
7 (38,9%) |
8 (44,4%) |
6 (33,4%) |
4 (22,2%) |
|
Характер операции |
Ушивание язвы |
Иссечение язвы |
||
|
Сроки после операции |
6 месяцев |
18–24 месяца |
6 месяцев |
18–24 месяца |
|
Рецидив клинически |
0 |
2 (5,9%) |
0 |
3 (16,6%) |
|
Рецидив эндоскопический |
2(5%) |
3 (8,8%) |
0 |
3 (16,6 %) |
|
Рецидив контаминации |
4 (10,9%) |
4 (11,8%) |
6 (13,3%) |
4 (22%) |
|
Резистентные к эрадикационной терапии |
0 |
2 (5%) |
0 |
2 (11,1%) |
Таблица 1
следовании язвенного дефекта не выявлено. От оперативного лечения отказался больной с эрозивным бульбитом. Дальнейшая судьба его неизвестна.
Во второй группе больных – после иссечения язвы и пи-лороплатики по Джадду, в отдаленном периоде обследованы 18 больных. H. pylori выявлен в 4 случаях (22,2%). У трех больных (16,6%) из восемнадцати клинически отмечались боли в эпигастральной области, при эндоскопическом исследовании выявлена открытая язва . У двух из трех больных с рецидивом язвенной болезни был выявлен H. pylori , у одного больного с открытой язвой инфекции H. pylori выявлено не было.
Полученные данные позволяют заключить, что осложненное течение язвенной болезни (перфорация язвы) всегда ассоциирована с Неlicobacter ру1оri . Поэтому для предупреждения рецидива язвенной болезни больным после паллиативных оперативных вмешательств (ушивание или иссечение язвы) показано проведение курса эрадикационной терапии, который оказывается успешным после первого курса лечения в 86–89% случаев. Однако в последующем у больных возможна реинфекция, это указывает на то, что данные пациенты должны находиться на диспансерном наблюдении с обязательным эндоскопическим контролем и исследованием на Н. pylori . При этом необходимо отметить, что частота реинфекции, по нашим данным, зависит от характера оперативного вмешательства (рис. 1) .
Через 3–6 месяцев после операции частота реинфекции была практически одинаковой в обеих группах: после ушивания – 10,9%, после иссечения язвы – 13,3%. Через 12–24 месяца частота реинфекции значительно выросла у больных после иссечения язвы до 22%, в то время как после ушивания она практически осталась на прежнем уровне (11,8%).
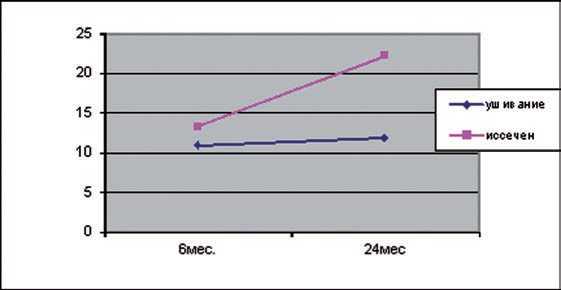
Рис. 1. Частота реинфекции после ушивания и иссечения язвы
Соответственно при этом отличается и частота рецидивов язвенной болезни (рис. 2). В группе после ушивания рецидив язвы отмечен в 5,9%, в группе, где проводилось иссечение язвы, частота рецидивов составила 16,6%, то есть практически в три раза. И это несмотря на то, что во второй группе проводилось иссечение язвенного дефекта. Полученные результаты, по нашему мнению, можно объяснить разрушением механизма привратника в результате иссечении язвенного эффекта. Шунтирование привратника приводит к дуоденогастрально-му рефлюксу, который отмечается у этих больных. Дуодено-гастральный рефлюкс приводит к выраженному антральному гастриту. Согласно современным данным, язва, ассоциированная с Н. pylori, является осложнением хронического гастрита [4, 13]. Риск развития дуоденальной язвы при атрофическом антральном гастрите возрастает в 10 раз, по сравнению с лицами с нормальной слизистой, особенно он велик у мужчин [13]. Таким образом, можно предположить, что в результате шунтирования привратника создаются благоприятные условия для развития Н. pylori и рецидиву язвенной болезни.
В то же время у 20–30% больных язвенная болезнь двенадцатиперстной кишки возможна и без наличия Н. pylori [2]. Об этом говорят и наши данные. В 5% случаев после ушивания и в 11,1% случаев после иссечения перфоративной язвы эради-кационная терапия оказалась неэффективной, и больные были подвергнуты оперативным вмешательствам. У одного больного отмечен рецидив язвы после ушивания при отсутствии инфекции Н. pylori.
При этом необходимо отметить, что все эти больные были моложе 45 лет и язвенный анамнез у них превышал более 5 лет, по-видимому, у этих больных при возможности необходимо выполнять сразу радикальные операции.
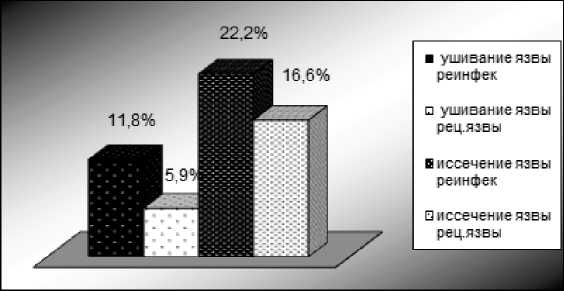
Рис. 2. Частота реинфекции и рецидивов язвенной болезни через 12–24 месяца после операции язвы и значительно повысить качество жизни данной группы больных.
Выводы
-
1. Осложненное течение язвенной болезни (перфорация язвы) в большинстве случаев ассоциировано с Неlicobacter ру1оri.
-
2. Больным после паллиативных оперативных вмешательств (ушивание или иссечение язвы) показано проведение курса эрадикационной терапии, который оказывается успешным в 79–85% случаев.
-
3. При увеличении срока после паллиативных операций при прободной язве у больных возможна реинфекция Неlicobacter ру1оri , частота которой зависит от характера оперативного вмешательства.
-
4. При ушивание язвы результаты эрадикационной терапии лучше, чем после иссечения язвенного дефекта и пилоропла-стики.
Список литературы Результаты эрадикационной терапии в зависимости от типа паллиативных операций в лечении перфоративных язв двенадцатиперстной кишки
- Афендудов С.А., Журавлев Г.Ю., Кадиров К.М. Хирургическое лечение и реабилитация больных с прободной пилородуоденальной язвой//Вестник хирургической гастроэнтерологии. 2010. №3. С. 38.
- Баранская Е.К. Язвенная болезнь и инфекция Helicobacter pylori//Рус. мед. журн. 2000. № 1. С. 8.
- Гостищев В.К., Евсеев М.А., Головин Р.А. Радикальные оперативные вмешательства в лечении больных с перфоративными гастродуоденальными язвами//Хирургия. Журнал им. Н.И. Пирогова. 2009. №3. С. 10.
- Исаков В.А., Домарадский И.В. Хеликобактериоз. М.: Медпрактика-М, 2003. 411с.
- Курбанов Ф.С., Балогланов Д.А., Сушко А.Н., Асадов С.А. Операции минимального объема в хирургическом лечении перфоративных язв двенадцатиперстной кишки//Хирургия. Журнал им. Н.И. Пирогова. 2011. № 3. С. 44.
- Щеголев А.А., Титов Б.Е. Helicobacter pylori и хирургия язвенной болезни. «Мега-Про», 2004. 235 с.
- Borch G. Campylobacter pylori: new and renewed insights into gastritis-associated ulcer disease (GAUD). Hepatogastroenterology. 1987. Vol. 34(5). P. 191-193.
- Chang C.C., Pan S., Lien G.S. et al. Relationship of duodenal ulcer recurrence to gastric metaplasia of the duodenal bulb deformity//J. Formos. Med. Assoc. 2001. Vol. 100(5). P. 304-308.
- Endo H., Tsukamoto Y., Arisawa T. et al. Effects of intragastric ammonia on collagen metabolism of gastric ulcer base in rats//Digestion. 1996. Vol. 57(6). P. 411-419.
- Konturek P.C., Brzozowski T., Konturek S.J. et al. Mouse model of Helicobacter pylori infection: studies of gastric function and ulcer healing//Aliment. Pharmacol. Ther. 1999. Vol. 13(3). P. 333-346.
- Keto Y., Ebata M., Okabe S. Gastric mucosal changes induced by long term infection with Helicobacter pylori in Mongolian gerbils:effects of bacteria eradication//J. Physiol. Paris. 2001. Vol. 95(1-6). P. 429-436.
- Sipponen P. Chronic gastritis and ulcer risk//Scand. J. Gastroenterol. 1990. Vol. 25(3). P. 193-196.


