Результаты лечения проксимального рака желудка в зависимости от объема хирургического вмешательства
Автор: Максимов М.О., Тузиков С.А., Стрижаков Г.Н., Родионов Е.О.
Журнал: Сибирский онкологический журнал @siboncoj
Рубрика: Клинические исследования
Статья в выпуске: 5 т.16, 2017 года.
Бесплатный доступ
Проблема хирургического лечения проксимального рака желудка не теряет своей актуальности и содержит ряд нерешенных вопросов, один из которых - индивидуализация хирургической тактики. Важное значение имеет имплантационный путь метастазирования рака желудка, который встречается у 30-40 % оперированных больных. Цель исследования - изучить результаты хирургического лечения рака проксимального отдела желудка в зависимости от местной распространенности опухоли, объема оперативного вмешательства, наличия свободных опухолевых клеток в смывах с брюшины. Материал и методы. В исследование вошли 68 пациентов с морфологически верифицированным местнораспространенным раком проксимального отдела желудка, которые были разделены на 2 группы: I группа - 37 пациентов, перенесших гастрэктомию; II группа - 31 пациент, которым была выполнена субтотальная проксимальная резекция желудка. Результаты. Общая трехлетняя выживаемость в сравниваемых группах составила 48,7 ± 16,9 % и 66,4 ± 13,2 % соответственно. После субтотальной проксимальной резекции желудка 3-летняя безрецидивная выживаемость составила 51,5 ± 18,5 %, после гастрэктомии - 34,8 ± 25,6 %. Неблагоприятным фактором прогноза является наличие опухолевых клеток в смывах из брюшной полости, при котором наблюдается развитие раннего канцероматоза. В этом случае общая двухлетняя выживаемость составила 26,7 ± 42,8 %, при отсутствии клеток опухоли в смывах - 69,8 ± 9,0 %. Заключение. Выполнение проксимальной субтотальной резекции желудка является обоснованной хирургической тактикой в лечении больных с местнораспространенным проксимальным раком желудка. Одним из основных неблагоприятных прогностических факторов является местная распространенность процесса, при которой значимо увеличивается вероятность лимфогенного метастазирования и обсеменения опухолевыми клетками брюшной полости.
Рак желудка, проксимальный рак желудка, хирургическое лечение, проксимальная субтотальная резекция, гастрэктомия
Короткий адрес: https://sciup.org/140254142
IDR: 140254142 | УДК: 616.33-006.6-089-036.8 | DOI: 10.21294/1814-4861-2017-16-5-5-11
Treatment outcomes of proximal gastric cancer depending on the extent of surgical resection
Surgical resection for proximal gastric cancer remains an important problem of oncology. Personalized surgical management represents one of the main challenges in treating gastric cancer. The aim of the study was to analyze surgical outcomes of proximal gastric cancer depending on the tumor spread, extent of surgery and the presence of intraperitoneal free cancer cells. Material and Methods. The study included 68 patients with morphologically verified locally advanced proximal gastric cancer. The patients were divided into 2 groups. Group I consisted 37 patients, who underwent total gastrectomy of 31 patients; Group II comprised who underwent proximal subtotal gastrectomy. Results. The overall three-year survival was 48.7 ± 16.9 % in Group I and 66.4 ± 13.2 % in Group II patients. The 3-year progressive-free survival rate was 51.5 ± 18.5 % after proximal subtotal gastrectomy and 34.8 ± 25.6 % after total gastrectomy. The presence of tumor cells in the abdominal cavity was proven to lead to early carcinomatosis. Thus, the 2-year overall survival rate was 26.7 ± 42.8 % in patients in whom free cancer cells were found in peritoneal washings and 69.8 ± 9.0 % in patients with negative cytology findings from washings. Conclusion. Proximal subtotal gastrectomy provides better survival rates compared to total gastrectomy in patients with locally advanced proximal gastric cancer. Local spread of the tumor, which is known to significantly increase the risk of lymph node metastasis and contamination of the peritoneal cavity with cancer cells, is one of the main unfavorable prognostic factors
Текст научной статьи Результаты лечения проксимального рака желудка в зависимости от объема хирургического вмешательства
Больные получали радикальное хирургическое лечение в условиях ГБУЗ РХ «Республиканский клинический онкологический диспансер» в период с 2010 по 2015 г.
Распределение пациентов по полу и возрасту было следующим: 43 (63,2 %) – мужчины, 25 (36,8 %) – женщин. Возрастной диапазон среди мужчин составил от 37 до 88 лет, в среднем – 62 года. У женщин – от 50 до 78 лет, средний возраст составил 65,3 года.
В обеих группах перигастральная лимфодис-секция в объеме D2 являлась обязательным компонентом радикальной операции. В 37 (54,4 %) случаях хирургические вмешательства носили комбинированный характер со спленэктомией, резекцией поджелудочной железы и диафрагмы. В послеоперационном периоде во всех случаях проводилось морфологическое исследование краев резекции и удаленных лимфатических узлов. Ста-дирование проводилось по классификации TNM 7 пересмотра (2009) с учетом данных морфологического исследования операционного материала.
Полученные результаты подвергались статистическому анализу при помощи программы STATISTICA 7.0. Достоверность отличий изучаемых данных проверяли с помощью непараметрических критериев U-критерия Манна – Уитни, W-критерия Уилкоксона, точного теста Фишера.
Результаты исследования
При анализе длительности хирургического вмешательства было установлено, что в I группе средняя продолжительность хирургического вмешательства равнялась 105,2 ± 5,8 мин, что на 13 мин
Таблица 1
Частота поражения парагастральных лимфоузлов в зависимости от местной распространенности опухоли
|
Группы ЛУ |
Этап |
T3 (n=34) |
T4 (n=34) |
р |
|
№ 1 – правые паракардиальные |
1 |
13 (38,2 %) |
21 (61,8 %) |
0,09 |
|
№ 2 – левые паракардиальные |
1 |
14 (41,2 %) |
31 (91,2 %) |
<0,001 |
|
№ 3 – малая кривизна |
1 |
12 (35,3 %) |
19 (55,9 %) |
0,144 |
|
№ 4 – большая кривизна |
1 |
10 (29,4 %) |
21 (61,8 %) |
0,015 |
|
№ 5 – надпривратниковые |
3 |
5 (14,7 %) |
9 (26,5 %) |
0,368 |
|
№ 6 – подпривратниковые |
3 |
4 (11,8 %) |
4 (11,8 %) |
1* |
|
№ 7 – левой желудочной артерии |
2 |
11 (32,4 %) |
21 (61,8 %) |
0,029 |
|
№ 8 – общей печеночной артерии |
2 |
8 (23,5 %) |
12 (35,3 %) |
0,425 |
|
№ 9 – чревного ствола |
2 |
5 (14,7 %) |
12 (35,3 %) |
0,093 |
|
№ 10 – ворот селезенки |
2 |
8 (23,5 %) |
17 (50,0 %) |
0,044 |
|
№ 11 – селезеночной артерии |
2 |
9 (26,5 %) |
14 (41,2 %) |
0,305 |
|
№ 12 – гепатодуоденальные |
3 |
3 (8,8 %) |
4 (11,8 %) |
1* |
|
№ 13 – ретропанкреатические |
м |
0 |
6 (17,6 %) |
0,025* |
|
№ 14 – верхних брыжеечных сосудов |
м |
2 (5,9 %) |
1 (2,9 %) |
1* |
|
№ 15 – корень брыжейки ободочной кишки |
м |
3 (8,8 %) |
1 (2,9 %) |
0,614* |
|
№ 16 – парааортальные |
м |
1 (2,9 %) |
4 (11,8 %) |
0,356* |
Таблица 2
Частота опухолевого обсеменения операционного поля в зависимости от распространенности процесса
Количество осложнений ближайшего послеоперационного периода в сравниваемых группах значимо не отличалось. Однако у пациентов I группы значимо чаще встречалось такое осложнение, как несостоятельность анастомоза, – в 18,9 % случаях, во II группе - в 9,7 % случаях (р<0,05). Послеоперационная летальность составила 7,4 % (в I группе – 8,1 %, во II группе – 6,5 %), статистически значимых различий в сравниваемых группах не отмечено. Основной причиной летальных исходов явился перитонит на фоне несостоятельности анастомоза – в 4 из 5 случаев. В одном случае причиной смерти больного стала сердечно-сосудистая недостаточность.
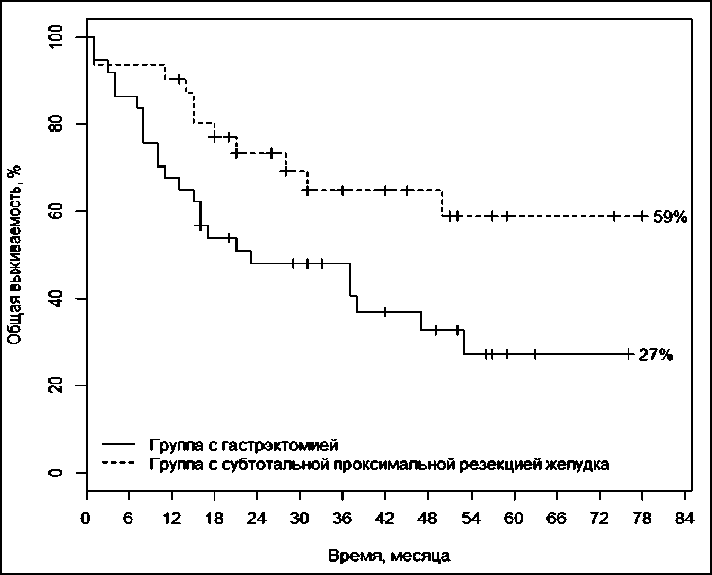
Рис. 1. Показатели общей кумулятивной выживаемости в сравниваемых группах
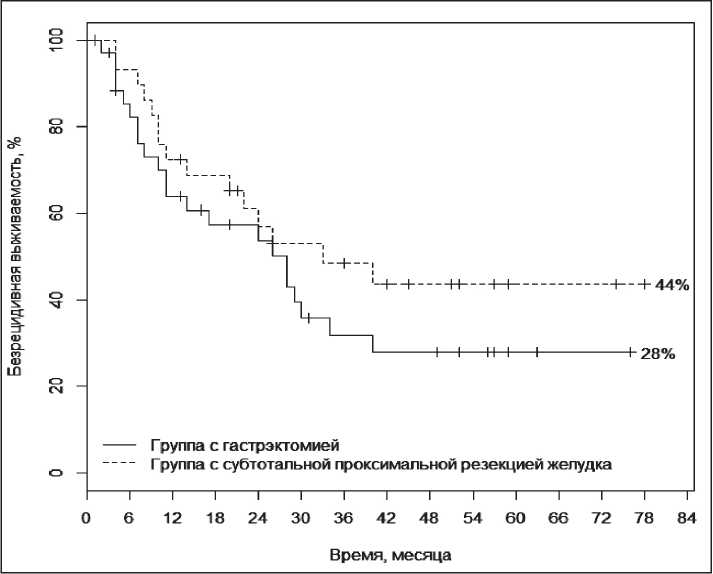
Рис. 2. Показатели безрецидивной кумулятивной выживаемости в сравниваемых группах
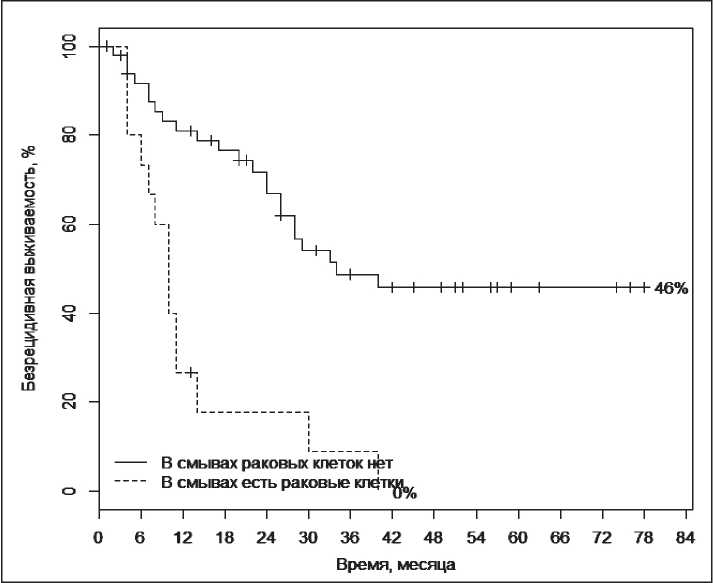
Рис. 3. Показатели общей кумулятивной выживаемости в зависимости от результатов смывов с брюшной полости
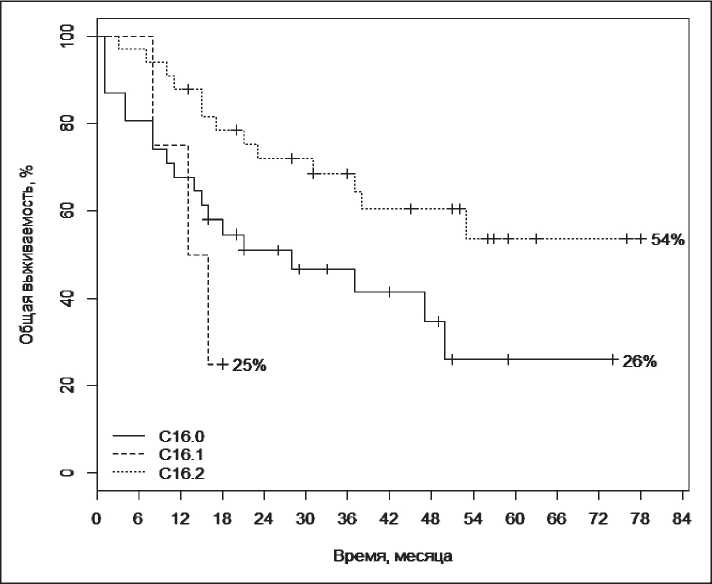
Рис. 4. Показатели общей кумулятивной выживаемости в сравниваемых группах в зависимости от локализации первичной опухоли
Обсуждение
Список литературы Результаты лечения проксимального рака желудка в зависимости от объема хирургического вмешательства
- Имянитов Е.Н. Эпидемиология и биология рака желудка. Практическая онкология. 2009; 1 (10): 1-7
- Писарева Л.Ф., Одинцова И.Н., Ананина О.А., Афанасьев С.Г., Волков М.Ю., Давыдов И.М. Рак желудка в Томской области: эпидемиологические аспекты. Сибирский онкологический журнал. 2013; 3: 40-43
- Афанасьев С.Г., Августинович А.В., Тузиков С.А., Авдеев С.В., Пак А.В., Волков М.Ю., Савельев И.Н. Результаты расширенных и комбинированных операций по поводу рака желудка и кардиоэзофагиального перехода. Сибирский онкологический журнал. 2011; 6: 23-27
- Партс С.А., Тузиков С.А., Лесков С.В., Кузьмина Е.С., Афанасьев С.Г., Волков М.Ю. Ближайшие и отдаленные результаты комбинированного лечения больных кардиальным раком желудка с использованием предоперационной лучевой терапии. Сибирский онкологический журнал. 2011; 2: 67-71
- Алиев А.Р., Зейналов Р.С., Агаларов И.Ш. Результаты хирургического лечения проксимального рака желудка. Современные технологии в медицине. 2011; 1: 92-94


