Результаты лечения сарком мягких тканей кисти и стопы в ГБУЗ «МГОБ № 62 ДЗМ»
Автор: Грибкова Е.И., Мусаев Э.Р., Давыдов М.М., Абдулжалиев А.Т.
Журнал: Злокачественные опухоли @malignanttumors
Рубрика: Оригинальные исследования
Статья в выпуске: 3 т.14, 2024 года.
Бесплатный доступ
Введение: Саркомы мягких тканей (СМТ) дистальных отделов конечностей представляют собой редкую гетерогенную группу злокачественных опухолей соединительной ткани, публикации о которой крайне ограниченны. Они требуют особого подхода ввиду небольших размеров и функциональной значимости зон, на которых они расположены. Цель исследования: проанализировать клинико-морфологические характеристики сарком мягких тканей кисти и стопы и оценить результаты лечения пациентов с данными типом опухолей в зависимости от разных факторов. Материалы и методы: основу нашей работы составил ретроспективный анализ клинических наблюдений пациентов с саркомами мягких тканей кисти и стопы, проходивших обследование и лечение в ГБУЗ «МГОБ № 62 ДЗМ» в период с 2004 по 2023 г. Результаты: В исследование было включено 50 пациентов с саркомами мягких тканей кисти и стопы. Среди них было 24 мужчины и 26 женщин со средним возрастом на момент начала лечения 45 лет. Из 50 случаев сарком 12 локализовались в области кисти и 38 в области стопы. Наиболее распространенными гистологическими подтипами были эпителиоидная саркома в области кисти и синовиальная саркома в области стопы. Пятилетняя общая выживаемость (ОВ) составила 55,9 %. У пациентов, получивших лечение в непрофильном учреждении, не наблюдалась статистически значимая разница в ОВ и выживаемости без прогрессирования (ВБП). Пятилетняя ОВ в группе СМТ области фаланг пальцев по сравнению с опухолями более проксимальных локализаций была достоверно выше (p = 0,025). При локализации в области фаланг пальцев опухоль чаще имела размер 5 см и менее (p = 0,007), однако больший размер опухоли (> 5 см) не был связан с более низкой выживаемостью. ОВ достоверно снижалась пропорционально увеличению стадии. Выводы: Большинство сарком мягких тканей у отобранной группы пациентов имеют размер менее 5 см, что указывает на то, что в области дистальных отделов конечностей его не следует использовать в качестве диагностического порога. Пятилетняя ОВ у пациентов с СМТ фаланг пальцев выше, чем у пациентов с саркомами более проксимальных локализаций.
Саркома мягких тканей, кисть, стопа, хирургическое лечение сарком мягких тканей
Короткий адрес: https://sciup.org/140310090
IDR: 140310090 | DOI: 10.18027/2224-5057-2024-017
Treatment results of hand and foot soft tissue sarcomas in Moscow Oncology Hospital № 62 of the Moscow Health Department
Introduction: Soft tissue sarcomas (STS) of the distal extremities are a rare heterogeneous group of malignant mesenchymal tissue tumors, and the publications are extremely limited. They require a special approach because of their small size and functional significance of the areas in which they are located.The aim of our research was to analyze the clinical and morphological characteristics of hand and foot soft tissue sarcomas and to evaluate the results of treatment depending on various factors.Materials and methods: We conducted a retrospective analysis of clinical observations of 50 patients with hand and foot soft tissue sarcomas who were examined and treated from 2004 to 2023 at the Moscow Oncology Hospital № 62.Results: 50 patients with soft tissue sarcomas of the hand and foot were included in this study. There were 24 men and 26 women with a mean age of 45 years. Of the 50 sarcomas, 12 were localized on the hands and 36-on the feet. The commonest subtypes were epithelioid sarcoma in the hand and synovial sarcoma in the foot. The 5-year overall survival (OS) was 55.9%. There were no significant differences in OS or progression-free survival (PFS) among patients treated at a general hospital. 5-year OS in the group of the phalanx sarcoma was significantly higher (p = 0.025). Phalanx sarcomas were more often 5 cm or smaller in size (p = 0.007), but larger tumor size (> 5 cm) was not associated with lower survival. OS significantly decreased in proportion to increasing stage.Conclusion: Most hand and foot soft tissue sarcomas were less than 5 cm in size, which is indicating that it should not be used as a diagnostic threshold in the distal extremity region. Five-year OS in patients with soft tissue sarcomas of the phalanges is higher than in patients with sarcomas of more proximal localizations.
Текст научной статьи Результаты лечения сарком мягких тканей кисти и стопы в ГБУЗ «МГОБ № 62 ДЗМ»
Саркомы мягких тканей (СМТ) являются редкой гетерогенной группой злокачественных опухолей соединительной ткани. В 2022 г. в Российской Федерации заболеваемость саркомами мягких тканей среди всех злокачественных новообразований составила 22,1 случая на 100 тыс. населения [1], что составляет около 1 % от всех злокачественных новообразований. В свою очередь, саркомы мягких тканей дистальных отделов конечностей представляют собой небольшую подгруппу СМТ (около 7% по данным литературы [2]).
В рекомендациях по лечению СМТ образование размером более 5 см является подозрительном в отношении саркомы [3,4], однако опухоли дистальных отделов конечностей отличаются меньшими размерами ввиду ограниченных анатомических пространств в области кисти и стопы, что также затрудняет их своевременную диагностику [2,5–7].
Редкость и разнообразие проявлений сарком мягких тканей кисти и стопы являются причиной их нерадикального удаления в учреждениях общего профиля [5]. Исследование Dean и соавт. показало тенденцию увеличения частоты местных рецидивов после удаления сарком дистальных отделов конечностей в неспециализированных клиниках [5]; Lans и соавт. пришли к выводу, что первичное лечение пациентов с СМТ кисти в неспециализированных учреждениях приводит к увеличению числа рецидивов, и, соответственно, повторных оперативных вмешательств и ампутаций [6].
Удаление опухоли с морфологически отрицательным краем резекции является основным методом лечения местнораспространенных сарком мягких тканей [8–10]. Ввиду анатомических особенностей и функциональной значимости дистальных отделов конечностей СМТ кисти и стопы требуют особого подхода. Достижение адекватных краев резекции в некоторых случаях способствует функциональной потере вследствие резекции сосудов, нервов и сухожилий, однако стремление сохранить функ- цию может поставить под угрозу радикальность выполненного оперативного вмешательства [11]. Объем и сложность операций в разных анатомических зонах дистальных отделов конечностей существенно отличаются вследствие сложности достижения морфологически отрицательного края резекции в более проксимальных отделах, в то время как саркому в области фаланг пальцев можно удалить путем простой ампутации. Исходя из этого, имеется предположение о необходимости разделения пациентов с СМТ кисти и стопы в зависимости от локализации первичной опухоли (фаланги пальцев или область пястья/запястья и плюсны/предплюсны).
По данным зарубежных исследований, посвященных саркомам мягких тканей дистальных отделов конечностей, пятилетняя частота местных рецидивов составила от 14 до 32,2 % , а общая пятилетняя общая выживаемость — от 78 до 87% [2,5,11,12]. Более высокий уровень ампутаций наблюдался в группе пациентов, перенесших удаление опухоли в непрофильном учреждении, однако в этой группе не было статистически значимой разницы в частоте местных рецидивов и общей выживаемости; больший размер опухоли был связан с более высокой частотой проксимальных ампутаций и местных рецидивов, а также более низкой выживаемостью [5,12,13].
Вопрос о клиническом прогнозе СМТ кисти и стопы как отдельной подгруппы среди сарком мягких тканей других локализаций остается открытым. По данным работы Gassert и соавт., изучавших образования мягких тканей размером 5 см и менее, саркомы мягких тканей кисти и стопы являются группой с наиболее благоприятным прогнозом по сравнению с саркомами мягких тканей других анатомических областей, однако это может быть следствием большего количества опухолей с низкой/промежуточной степенью злокачественности, встречающихся в дистальных отделах конечностей [14]. Другие исследования приходят к выводу, что саркомы мягких тканей с локализацией в области кисти агрессивны и имеют худший прогноз, чем опухоли такого же размера в других анатомических областях [11,12]. Это может быть обусловлено увеличением частоты R1 резекций при попытке органосохраняющего удаления опухоли (так как ампутация кисти обуславливает значительное снижение качества жизни пациентов), а также более агрессивными гистотипами опухолей в этих выборках. Корреляция частоты встречаемости гистологических подтипов сарком, степени их злокачественности с объемами проведенного лечения и онкологическими исходами в дистальных отделах конечностей остается не до конца ясной.
Редкость СМТ кисти и стопы, а также отсутствие в отечественной литературе исследований по данной теме делают актуальным изучение данной подгруппы сарком.
Целью нашего исследования является анализ клиникоморфологических характеристик сарком мягких тканей кисти и стопы и оценка результатов лечения пациентов с данными типом опухолей в ГБУЗ «МГОБ № 62 ДЗМ».
МАТЕРИАЛЫ И МЕТОДЫ
Основой работы является ретроспективное исследование, в ходе которого были проанализированы данные историй болезни пациентов из архива ГБУЗ «МГОБ № 62 ДЗМ» с 2004 по 2023 г.
Критериями включения являлись: морфологически подтвержденный диагноз саркомы мягких тканей и локализация первичной опухоли дистальнее лучезапяст-ного/голеностопного суставов. Пациенты, которые ранее проходили лечение в других клиниках (в том числе неонкологического профиля) и обратились в наше учреждение, также были включены в исследование.
Была разработана и заполнена стандартизированная таблица данных, которая включала возраст, гистологический подтип и степень злокачественности опухоли, размер опухоли (в см), основные анамнестические данные (неоадъювантное лечение, дата и объем операции, состояние краев резекции, вид адъювантного лечения, сроки наблюдения и исход).
Определение гистологического подтипа опухоли проводилось согласно международной классификации опухолей мягких тканей ВОЗ (2020).
Клиническое стадирование проводилось с использованием магнитно-резонансной томографии (МРТ), при отсутствии результатов МРТ — компьютерной томографии (КТ). Размер опухоли определялся как наибольший размер опухоли, оцененный на основании вышеперечисленных методов.
Были проанализированы размеры опухолей, количество пациентов, перенесших лечение в непрофильных учреждениях, объемы проведенного лечения и то, как это связано с исходом заболевания. Также была определена 5-летняя общая выживаемость (ОВ) для всей выборки, и ОВ и выживаемость без прогрессирования (ВБП) в различных подгруппах, объединенных по определенному признаку.
ОВ и ВБП оценивали методом Каплана — Майера. ОВ рассчитывали от даты начала лечения до даты смерти или даты последнего наблюдения пациента, ВБП — от даты начала лечения до даты прогрессирования, даты смерти или даты последнего наблюдения пациента. Категориальные переменные сравнивали с использованием критерия χ2 или точного критерия Фишера. Различия считались статистически значимыми при p ≤ 0,05. Статистический анализ материала проводился с использованием программы StatTech v. 4.1.5 (разработчик — ООО «Статтех», Россия).
Таблица 1. Основные характеристики пациентов с саркомами мягких тканей кисти и стопы
Table. 1. Basic characteristics ofpatients with hand andfoot soft tissue sarcomas
|
Категория |
N |
% |
|
Количество пациентов |
50 |
100 |
|
Пол |
||
|
Женский |
26 |
52 |
|
Мужской |
24 |
48 |
|
Возраст на момент начала лечения (полных лет) |
||
|
< 50 |
29 |
58 |
|
≥ 50 |
21 |
42 |
|
Локализация опухоли |
||
|
Кисть |
12 |
24 |
|
Стопа |
38 |
76 |
|
Гистологический подтип опухоли |
||
|
Синовиальная саркома |
19 |
38 |
|
Светлоклеточная саркома |
5 |
10 |
|
Эпителиоидная саркома |
4 |
8 |
|
Саркома Юинга мягких тканей |
4 |
8 |
|
Плеоморфная саркома, недифференцированная |
4 |
8 |
|
Липосаркома |
3 |
6 |
|
Лейомиосаркома |
2 |
4 |
|
Веретеноклеточная саркома, недифференцированная |
2 |
4 |
|
Другие |
7 |
14 |
|
Степень злокачественности опухоли |
||
|
Низкая/промежуточная |
9 |
18 |
|
Высокая |
41 |
82 |
|
Стадия заболевания |
||
|
IA (T1N0M0, G1) |
2 |
4 |
|
IB (T2N0M0, G1) |
1 |
2 |
|
II (T1N0M0, G2) |
3 |
6 |
|
II (T1N0M0, G3) |
15 |
30 |
|
IIIA (T2N0M0, G2) |
3 |
6 |
|
IIIA (T2N0M0, G3) |
17 |
34 |
|
IIIB (T3N0M0, G3) |
3 |
6 |
|
IV (T1N1M1, G3) |
1 |
2 |
|
IV (T1–3N1M0, G3) |
2 |
4 |
|
IV (T2N0M1, G3) |
2 |
4 |
|
Средний размер опухоли (см) |
||
|
≤ 5 |
24 |
48 |
|
> 5 |
26 |
52 |
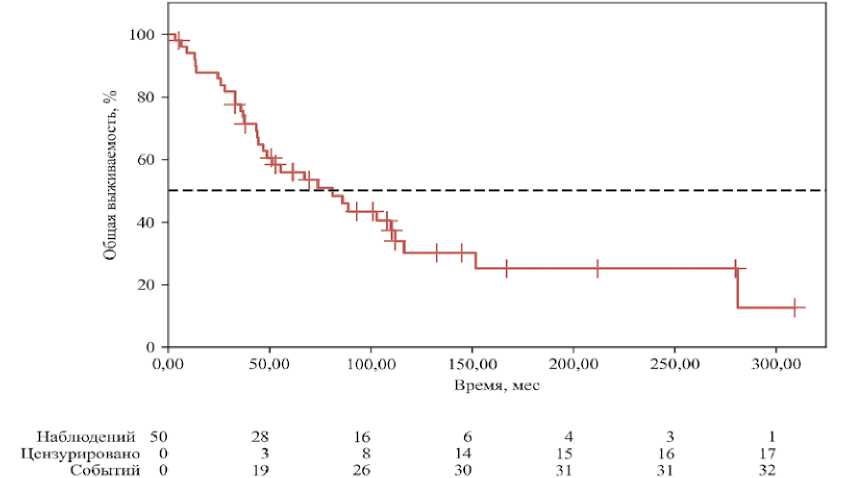
Рисунок 1. ОВ пациентов с саркомами мягких тканей кисти и стопы
Figure 1. Overall survival of patients with hand andfoot soft tissue sarcomas
РЕЗУЛЬТАТЫ
В исследование было включено 50 пациентов с саркомами мягких тканей кисти и стопы. Среди них было 24 мужчины и 26 женщин со средним возрастом на момент начала лечения 45 лет. Из 50 случаев сарком 12 локализовались в области кисти и 38 в области стопы (табл. 1).
Наиболее часто встречающимися гистологическими подтипами СМТ в общей выборке являлись: синовиальная саркома, светлоклеточная саркома, эпителиоидная саркома, саркома Юинга мягких тканей, недифференцированная плеоморфная саркома. Самым частым гистологическим подтипом в области стопы являлась синовиальная саркома (n = 16), в области кисти — эпителиоидная саркома (n = 4). Большинство опухолей имели высокую степень зло- качественности. Средний размер опухоли составил 5,8 см (на кисти — 4,4 см, на стопе — 6 см).
Был проведен анализ выживаемости всех пациентов из нашей выборки. Медиана ОВ составила 81 мес. от начала наблюдения, 5-летняя общая выживаемость — 55,9% (рис. 1).
Нами было проведено сравнение групп пациентов, перенесших органосохраняющее хирургическое лечение (удаление опухоли) в профильных онкологических учреждениях (отделениях) и учреждениях общего профиля. Основные результаты представлены в таблице 2.
При оценке результатов органосохраняющего хирургического лечения (удаления опухоли) в зависимости от профиля учреждения, достоверно чаще R1 резекции выполнялись в учреждениях общего (неонкологического) профиля (p = 0,024).
Таблица 2. Анализ влияния профиля учреждения на результат лечения СМТ кисти и стопы
Table 2. Influence of the hospital’s profile on the outcome of treatmentfor hand andfoot STS
|
Непрофильное учреждение |
Учреждение (отделение) онкологического профиля |
p-value |
|
|
R1 резекция опухоли, n (%) |
18/32 (56) |
6/32 (18) |
0,024 |
|
Количество ампутаций в результате продолженного роста/ локального рецидива заболевания, n (%) |
13/18 (72) |
4/6 (66) |
0,659 |
|
5-летняя ВБП 1 , % |
24 |
25 |
0,874 |
|
5-летняя ОВ 2 , % |
65 |
60 |
0,580 |
1 ВБП-выживаемость без прогрессирования
2 ОВ-общая выживаемость
Таблица 3. Влияние расположения опухоли на объем хирургического лечения и исход
Table 3. Influence of tumor localization on the surgical treatment option and outcome
|
СМТ1 области фаланг пальцев |
СМТ проксимальных локализаций |
p-value |
|
|
Удаление опухоли |
3/47 |
14/47 |
0,725 |
|
Частичная резекция кисти/стопы, n |
6/47 |
3/47 |
0,005 |
|
Ампутация на уровне предплечья/голени, n |
3/47 |
18/47 |
0,179 |
|
5-летняя ВБП, % |
64,8 |
27,9 |
0,093 |
|
5-летняя ОВ, % |
91,7 |
43,8 |
0,025 |
1 СМТ-саркома мягких тканей
Была проанализирована подгруппа пациентов, у которых после нерадикального (R1) органосохраняющего хирургического лечения возник продолженный рост опу-холи/локальный рецидив заболевания, после которого такие больные подверглись ампутации. Частота ампутаций после R1 резекции в учреждениях как онкологического, так и общего профиля достоверно не различалась (p = 0,659).
Различия выживаемости без прогрессирования, а также общей выживаемости в исследуемых группах не были статистически значимы (p = 0,874 и p = 0,580 соответственно).
Мы разделили пациентов на две группы в зависимости от расположения опухоли: фаланги пальцев и более проксимальные отделы (пясть/плюсна или запястье/пред-плюсна). Результаты хирургического лечения и выживаемости представлены в таблице 3.
Частота выполнения частичной резекции кисти/стопы в группе СМТ проксимальных локализаций по сравнению с группой СМТ фаланг пальцев была ниже, различия были статистически значимыми (р = 0,005).
Частота выполнения органосохраняющих операций и полных ампутаций на уровне предплечья/голе-ни в исследуемых группах достоверно не различалась (р = 0,725 и р = 0,179 соответственно).
Графики 5-летней выживаемости без прогрессирования и общей выживаемости в зависимости от расположения опухоли представлены на рисунках 2 и 3. При анализе 5-летней выживаемости без прогрессирования достоверные различия не были выявлены, однако 5-летняя общая выживаемость в группе СМТ области фаланг пальцев была достоверно выше. Пятилетняя ВБП в группе СМТ области фаланг пальцев составила 64,8%, в группе СМТ проксимальных локализаций — 27,9% (p = 0,093) (рис. 2), а 5-летняя ОВ составила 91,7 % и 43,8%, соответственно (p = 0,025) (рис. 3).
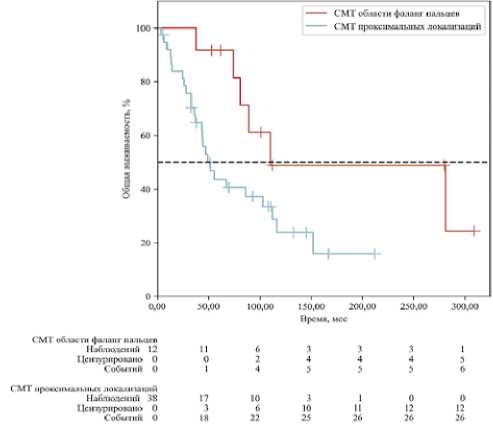
Рисунок 2. ВБП пациентов в зависимости от расположения опухоли
Цензурировано и
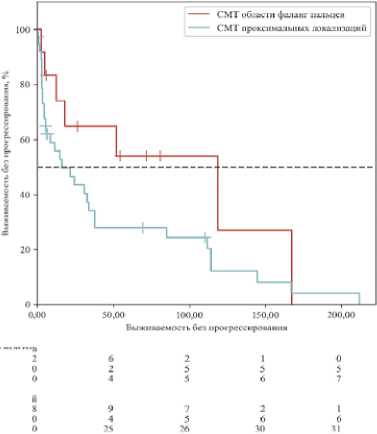
Рисунок 3. ОВ пациентов в зависимости от расположения опухоли
Figure 2. Progression-free survival of patients depending on tumor location
Figure 3. Overall survival of patients depending on tumor location
Таблица 4. Зависимость размера опухоли и степени злокачественности от расположения опухоли
Table 4. Dependence of tumor size and tumor grade on tumor location
|
Показатель |
Категории |
Расположение опухоли |
p-value |
|
|
Фаланги пальцев |
Проксимальные локализации |
|||
|
Размеры опухоли |
≤ 5 см |
10 (83,3) |
14 (36,8) |
0,007 |
|
> 5 см |
2 (16,7) |
24 (63,2) |
||
|
Степень злокачественности (G) |
G1/G2 |
4 (33,3) |
9 (23,7) |
0,707 |
|
G3 |
8 (66,7) |
29 (76,3) |
||
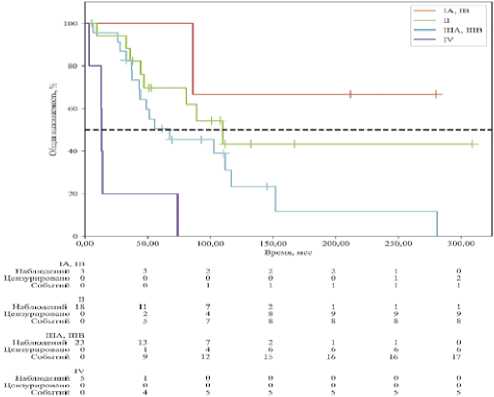
Рисунок 4. ОВ пациентов в зависимости от размера опухоли
Figure 4. Overall survival ofpatients depending on tumor size
Таблица 5. Зависимость стадии заболевания от размера опухоли
Table 5. Dependence of disease stage on tumor size
|
Показатель |
Категории |
Размеры опухоли |
p-value |
|
|
≤5 см |
>5 см |
|||
|
Стадия |
IA, IB |
2 (8,3) |
1 (4,0) |
<0,001 |
|
II |
18 (75,0) |
0 (0,0) |
||
|
IIIA, IIIB |
2 (8,3) |
21 (84,0) |
||
|
IV |
2 (8,3) |
3 (12,0) |
||
Также был проведен анализ зависимости размера опухолей и степени их злокачественности от локализации (фаланги пальцев/проксимальные локализации). Результаты представлены в таблице 4.
При локализации в области фаланг пальцев опухоль достоверно чаще имела размер ≤ 5 см (p = 0,007), однако при оценке степени злокачественности в зависимости от расположения опухоли, нам не удалось установить статистически значимых различий (p = 0,707).
Кроме того, был проведен анализ зависимости стадии заболевания от размера опухоли (табл. 5).
Исходя из полученных данных, были установлены статистически значимые различия (p < 0,001).
Также была оценена общая выживаемость пациентов в зависимости от размера опухоли и от стадии заболевания (рис. 4, 5).
ОВ в группе сарком, имеющих размер ≤ 5 см была выше, чем в группе с размерами > 5 см, и составила 64,7 % против 49,3%, однако эти различия не были статистически значимы (p = 0,117) (рис. 4). Общая выживаемость достоверно снижалась пропорционально увеличению стадии (p = 0,04) (рис. 5).
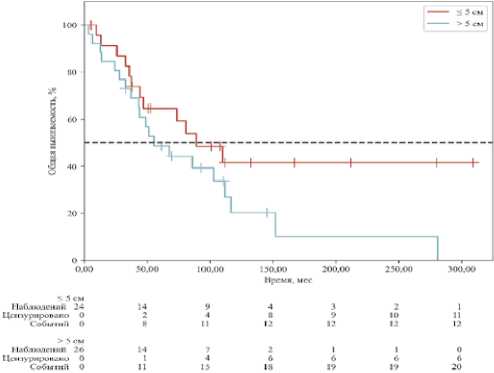
Рисунок 5. ОВ пациентов в зависимости от стадии заболевания
Figure 5. Overall survival ofpatients depending on tumor stage
ОБСУЖДЕНИЕ
Наше исследование является одним из немногих, где саркомы мягких тканей кисти и стопы рассматриваются как отдельная подгруппа среди всех СМТ. По результатам исследования, самыми часто встречающимися гистологическим подтипами в области стопы являлась синовиальная саркома, в области кисти — эпителиоидная саркома, что соответствует результатам зарубежных работ [5,11–13,15–17]. В нашем исследовании большинство сарком мягких тканей кисти и часть сарком стопы имеют размеры менее 5 см, что указывает на то, что,хотя размер может быть полезным прогностическим фактором, его не следует использовать в качестве диагностического порога для направления пациента в специализированное учреждение.
Пятилетняя общая выживаемость составила 55,9%, что может быть обусловлено низкой приверженностью пациентов в РФ к лечению, а также относительно большим числом пациентов (n = 23, 46%), изначально лечившихся в непрофильных учреждениях. Среднее время до направления пациента в специализированное онкологическое учреждение составило 3,5 мес.
При сравнении результатов лечения в зависимости от профиля учреждения достоверно чаще R1 резекции выполнялись в учреждениях общего профиля (p = 0,024); в случаях рецидива заболевания после нерадикального хирургического лечения в обеих группах частота ампутаций была пропорциональна количеству R1 резекций и статистически не различалась (р = 0,659). Различия ВБП, а также ОВ в исследуемых группах также не были достигнуты (p = 0,874; p = 0,580), и эти результаты соответствуют данным других авторов [5].
Ни одно из исследований, посвященных СМТ кисти/сто-пы, не разделяло пациентов на группы в зависимости от расположения опухоли (фаланги пальцев и более проксимальные локализации). В результате анализа этих подгрупп шансы на выполнение частичной резекции кисти/сто-пы в группе СМТ фаланг пальцев были достоверно выше (р = 0,005), однако нам не удалось выявить статистически значимых различий в частоте выполнения органосохраняющих операций и ампутаций на уровне предплечья/голени (р = 0,725; р = 0,179). Пятилетняя ОВ в группе СМТ области фаланг пальцев была значительно выше и составила 91,7% против 43,8% в группе более проксимальных локализаций (p = 0,025). Эти различия делают возможным введение разделения по расположению опухоли в классификации TNM.
В попытке найти причину существенных различий в ОВ в подгруппах сарком с различной локализацией мы определили зависимость размера опухолей и степени их зло- качественности от расположения. Опухоли фаланг пальцев достоверно чаще имели размер 5 см и менее (p = 0,007). В некоторых исследованиях [5,18], как и в нашем, увеличение размера опухоли не было достоверно связано со снижением выживаемости. Однако в работах Dadras и соавт., Houdek и соавт., Lans и соавт., Salipas и соавт. размер опухоли являлся важным прогностическим фактором и определял ОВ [6,12,19,20].
При опухолях размером 5 см и менее достоверно чаще встречалась II стадия, при опухолях более 5 см превалировала III стадия (p < 0,001). С увеличением стадии заболевания выживаемость снижалась (p = 0,012).
Небольшая численность группы пациентов в связи с редкостью патологии, а также гетерогенность морфологических подтипов опухолей не позволяют достоверно определить факторы прогноза.
ЗАКЛЮЧЕНИЕ
Саркомы мягких тканей кисти и стопы, также как и СМТ других локализаций, являются гетерогенной группой опухолей, объединенной общим происхождением. Основными отличиями сарком дистальных отделов конечностей являются функциональная значимость зон, на которых они расположены, а также меньшие размеры относительно сарком других локализаций. Для окончательного решения вопроса о влиянии расположения опухоли (фаланги пальцев/про-ксимальные локализации) на ОВ необходимо проведение исследования с выявлением зависимости этого признака от других факторов с расширением исследуемой группы пациентов, насколько это возможно. С учётом полученных данных мы также будем развивать это исследование с акцентом на анализ влияния определенных видов лечения на безрецидивную выживаемость (БРВ), ВБП и ОВ в этой группе опухолей.


