Результаты оперативного лечения деформации переднего отдела стопы
Автор: Павленко Д.В., Григоричева Л.Г., Найданов В.Ф., Бурков Д.В., Поповцева А.В.
Журнал: Кафедра травматологии и ортопедии @jkto
Рубрика: Клинические исследования
Статья в выпуске: 4 (20), 2016 года.
Бесплатный доступ
Целью работы являлась оценка результата хирургического лечения деформаций переднего отдела стопы с применением на практике стандарта выбора метода оперативного вмешательства в зависимости от степени деформаци, применение принятого в клинике протокола реабилитационного лечения. Материалы и методы. Ретроспективный анализ удовлетворенности пациентов результатами хирургического лечения в срок от 1 до 3 лет от вмешательства был проведен у 130 пациентов (17%). Из всех пациентов с первой степенью деформации - 9 человек, со второй - 23, с третьей - 98. Результаты. По данным раздельного анализа, удовлетворенность пациентов качеством лечения не зависела от степени деформации стопы. Во всех трех группах достоверно отмечались улучшение качества жизни после проведенного оперативного лечения, уменьшение болевого синдрома либо его полное исчезновение, увеличение активности пациентов, улучшение адаптации сегмента к плоской поверхности. Выводы. Хирургическое лечение статической деформации стопы с дифференцированно подобранным методом оперативного пособия и комплексным подходом в послеоперационном ведении у 83 % пациентов дали отличные и хорошие результаты, а по системе AOFAS прирост среднего балла после проведенных операций.
Деформация стопы, вальгусная деформация первого пальца, хирургия стопы, хирургическое лечение деформации стопы
Короткий адрес: https://sciup.org/142211428
IDR: 142211428
Текст научной статьи Результаты оперативного лечения деформации переднего отдела стопы
Деформация переднего отдела стопы относится к статическим деформациям, которые диагностируются по данным авторов: Г.А. Альбрехт (1911г) - 20-25%, Е. Roddy и соавт. (2008 г) – 28,4%, Э.А. Ли (2009г) - 13,2% у женщин и 7,9% у мужчин [1]. Социальная значимость рассматриваемой патологии заключается в том, что она развивается у лиц трудоспособного возраста, предъявляющих высокие требования к своей физической активности. Так как консервативно заболевание можно лишь профилактировать, основной и эффективный метод лечения остаётся хирургический.
Проведен ретроспективный анализ результатов хирургического лечения 130 пациентов с различными вариантами деформации переднего отдела стопы в Федеральном центре травматологии, ортопедии и эндопротезирования (г. Барнаул). Цель работы: улучшить результаты хирургического лечения деформаций переднего отдела стопы. Для этого были решены следующие задачи: применён на практике стандарт выбора метода оперативного вмешательства в зависимости от степени деформации, определено положительное влияние принятого в клинике протокола реабилитационного лечения, проведён анализ хирургического лечения деформаций переднего отдела стопы и удовлетворённости пациентов.
Материалы и методы
В Федеральном Центре с 2013 по 2015год выполнено 767 операций по коррекции деформаций переднего отдела стопы. Ретроспективный анализ удовлетворенности пациентов результатами хирургического лечения в срок от 1 до 3 лет от вмешательства был проведен у 130 пациентов (17%). На осмотр были приглашены пациенты, проживающие в г. Барнаул. В анализ включены только женщины в возрасте от 18 до 80 лет, без проявления системных заболеваний (ревматоидный полиартрит), которым выполнялось вмешательство на одной стопе. Из всех пациентов с первой степенью деформации – 9 человек, со второй – 23, с третьей - 98.
Методика оперативного пособия определялась в зависимости от степени деформации стопы по классификации, предложенной Загородним Н.В. и Кардановым А.А [2, 3, 5]. Первой степени деформации соответствует угол между первой и второй плюсневыми костями (М1М2 (M1- I плюсневая кость, M2 – II плюсневая кость)) <12о и угол между первой плюсневой костью и проксимальной фалангой первого пальца (М1Р1 (угол между проксимальной фалангой первого пальца и первой плюсневой костью)) <25о, нормальный угол наклона суставной поверхности головки M1 по отношению к оси M1 (РАSА (угол наклона суставной поверхности головки M1 по отношению к оси M1)) - 3-6о, реже - до 8о. Вторая степень деформации: М1М2 (угол между первой и второй плюсневыми костями) =13-16о и М1Р1 >25о, РАSА = 8о или более. Третья степень деформации: М1М2 - 18о и более, М1Р1- 35о и более, РАSА - более 8о или подвывих первого ПФС (плюснефаланговый сустав). При подвывихе второго плюснефалангового сустава выполнялась Z-образная удлиняющая тенотомия короткого и длинного разгибателя пальцев стопы. Также производили дорсальную, медиальную или латеральную капсулотомию. Различные варианты чрезкожной или Weil остеотомий. Часто по завершению этих вмешательств использовалась внутренняя фиксация спицей Киршнера.
При первой степени деформации проводились восстановление капсульно-связочного баланса (КСБ) – латеральный релиз, удаление остеофитов головки первой плюсневой кости, дистальная корригирующая остеотомия (L-образная (остеотомия Austin[1, 3, 9]), укороченный Scarf [3, 8, 11] - до ½ длины диафиза первой плюсневой кости). При второй степени – восстановление КСБ, удаление остеофитов головки первой плюсневой кости, дистальная корригирующая остеотомия (L-образная, укороченный Scarf), диафизарная остеотомия Scarf в классическом исполнении [8, 11], артродез первого плюснеклиновид-ного сустава (при гипермобильной первой плюсневой кости, остеоартрозе первого плсюнеклиновидного сустава, при узкой диафизарной части, т.к. не обеспечивалось перекрытие при смещении дистального фрагмента). Оперативное лечение при третьей степени включало восстановление КСБ, удаление остеофитов головки первой плюсневой кости, диафизарную остеотомию (Scarf), артродез первого плюснеклиновидного сустава (рис. 1, 2).
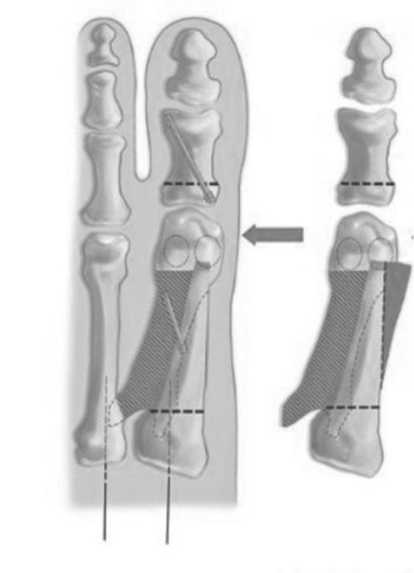
Рис. 1. Схема диафизарной остеотомии Scarf
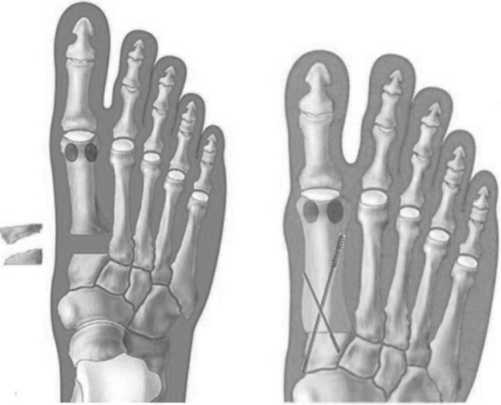
Рис. 2. Схема артродеза первого плюснеклиновидного сустава
Дополнительно, при наличии показаний, проводилась Akin остеотомия основной фаланги первого пальца. Для коррекции малых лучей применялись релиз плюснефалангового сустава, тенотомии сгибателей и разгибателей пальцев стопы на разном уровне, остеотомии плюсневых костей и фаланг пальцев [2,3] (рис. 3–6).
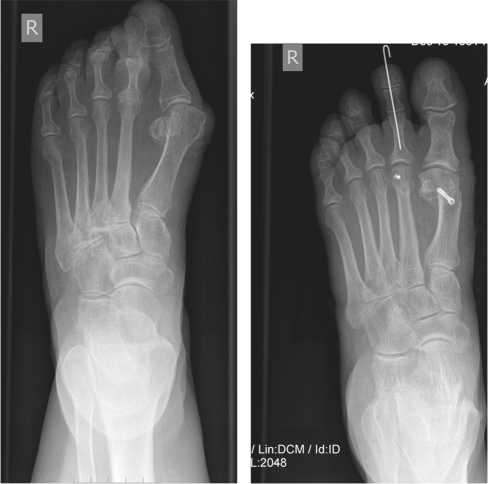
Рис. 3.
Рис. 4.
Рис. 3. Рентгенограмма стопы с вальгусной деформацией первого плюс-нефалангового сустава и молоткообразной деформацией второго пальца Рис. 4. Рентгенограмма правой стопы после реконструктивной операции
Оперативное лечение проводилось под спинномозговой анестезией с использованием пневмотурникета на нижнюю треть бедра. Всем пациентам после операции выполнялось наложение функциональных повязок с целью удержания пальцев в нужном положении и умеренной компрессией. В раннем по-
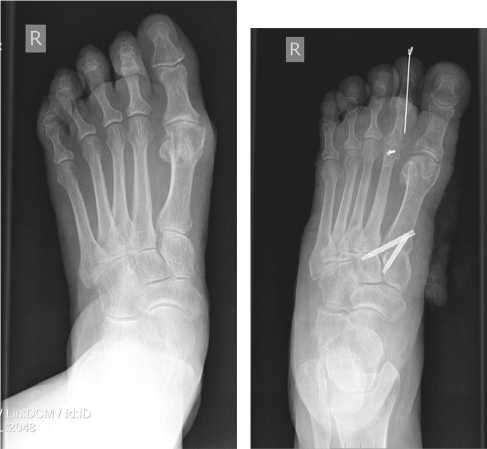
Рис. 5. Рис. 6.
Рис. 5. Рентгенография правой стопы пациентки до операции
Рис. 6. Рентгенограмма пациентки после операции слеоперационном периоде оперированной конечности придавали возвышенное положение, местно применялся холод до 2-3 часов, с целью обезболивания использовался принцип мультимодальной аналгезии.
Все пациенты были вертикализированы в первые сутки после оперативного лечения. В послеоперационном периоде использовалась обувь Барука с разгрузкой переднего отдела стопы. При отсутствии показаний использовалось физиолечение: низкочастотная магнитотерапия на область оперированной стопы в течение 20 минут. Разработка пассивных движений в I ПФС выполнялась с третьих суток, при выполнении Akin остеотомии через 3 недели с момента операции. Средний койко-день составил 4,7. На амбулаторном этапе пациентам рекомендовалось наложение функциональной повязки в сроки 4-6 недель, в зависимости от вида остеотомии, постоянное использование обуви Барука на эти же сроки, комплекс лечебной физкультуры в течение 6 недель; контрольная рентгенография и осмотр оперирующего хирурга - через 6 недель после операции [6, 7].
Для оценки результатов хирургического лечения использовалась шкала Американского ортопедического общества стопы и голеностопного сустава для переднего отдела стопы AOFAS (Kitaoka) [1, 10] и шкала удовлетворенности пациентов [2, 3], которая предполагает рассмотрение и оценку клинико-функциональных параметров стопы на основании опроса и осмотра пациентов. Система оценки по шкале AOFAS предполагает оценку функции стопы до и после операции с использованием шкал для первого и латеральных лучей. Т.к. зачастую вмешательства проводились на первом и малых лучах одновременно, то и параметры, оцениваемые при опросе, и осмотре, решено было объединить. Шкала AOFAS 100-балльная, предполагает рассмотрение и оценку клинико-функциональных параметров стопы. Максимальные 100 баллов возможны у пациентов без боли и с полным объемом движений в ПФС 1-5 и МФС (межфаланговый сустав), без нестабильности в этих же суставах, нормальной осью первого луча, без ограничений бытовой двигательной активности, без ограничений в ношении обуви. 40 баллов отведено на характеристику боли, 45 – на функциональное состояние (для упрощения анализа подсчетов графы, оценивающие функцию сегменты, были объединены), 15 – на адаптацию первого луча к плоской поверхности и восстановление его оси.
Анализ шкалы AOFAS не предусматривает деления на вербальные результаты (отличный, хороший, удовлетворительный или неудовлетворительный)[1,10]. Поэтому использована качественная характеристика оперативного лечения пациентами по трехбалльной системе в сочетании с приростом баллов по шкале AOFAS [2,3].
-
1. Отличный и хороший результаты: пациенты были полностью довольны результатами лечения. Объективно вторичная послеоперационная деформация была полностью устранена, функция стопы восстановилась полностью. При этом пациенты не предъявляли жалоб, пользовались обычной обувью, амплитуда движений в I ПФС была восстановлена.
-
2. Удовлетворительный результат: пациенты в целом были довольны результатом лечения, но предъявляли незначительные жалобы. Вторичную деформацию полностью устранить не удалось, но функция стопы значительно улучшилась. Больные жаловались на утомляемость оперированной стопы при длительном стоянии и ходьбе, амплитуда движений в I ПФС была ограничена до 40-50°, пациенты пользовались обычной обувью, ортопедическими стельками.
-
3. Неудовлетворительный результат: пациенты были не довольны результатом лечения. Вторичную послеоперационную
Таблица 1
Зависимость вида хирургического вмешательства от степени деформации.
Степень (число пациентов)
1 степень (9)
2 степень (23)
3 степень (93)
Вид хирургического лечения
Восстановление КСБ.
Удаление остеофитов головки первой плюсневой кости.
Дистальная корригирующая остеотомия либо укороченный Scarf
Восстановление КСБ.
Удаление остеофитов головки первой плюсневой кости.
Дистальная корригирующая остеотомия.
Диафизарная остеотомия Scarf.
Артродез первого плюснеклиновидного сустава
Восстановление КСБ.
Удаление остеофитов головки первой плюсневой кости.
Диафизарная остеотомия Scarf.
Артродез первого плюснеклино-видного сустава.
деформацию не удалось устранить, или появилось другое осложнение. Больные жаловались на боли в стопе, быструю утомляемость оперированной стопы при стоянии и ходьбе, амплитуда движений в I ПФС была ограничена до 20-30°, пациенты пользовались ортопедической обувью, стельками. Ношение обычной обуви было затруднено.
Результаты оперативного лечения, оцениваемые пациентами по трехбалльной системе, показаны на диаграмме 1.
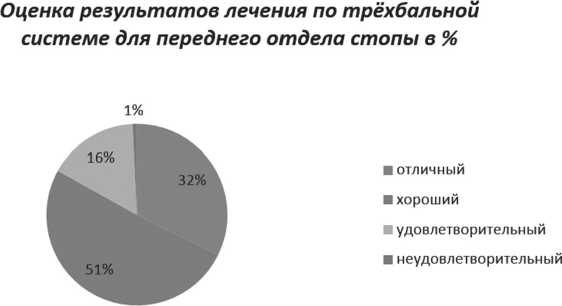
Диаграмма 1
Статистический анализ данных выполнен в программе SigmaPlot (v.11.0). Для количественных переменных результаты представлены в виде выборочного среднего (М) с указанием стандартного отклонения (±SD). Рассчитывались достоверность межгрупповых различий по критерию Манна — Уитни. Уровень статистической значимости p < 0,05.
Результаты и обсуждения
Отдаленные результаты оперативного лечения у пациентов с первой, второй и третьей степенью деформации представлены в таблице 2, 3 и 4, соответственно. В оригинальной шкале AOFAS параметры функции разделены на отдельные пункты. При осмотре все параметры учтены. В данной работе указана сумма балов параметров функции.
Как видно из представленных данных, во всех группах средний балл после проведенного оперативного лечения достоверно выше, чем до операции.
По данным раздельного анализа, удовлетворенность пациентов качеством лечения не зависела от степени деформации стопы. Во всех трех группах достоверно отмечались улучшение качества жизни после проведенного оперативного лечения, уменьшение болевого синдрома либо его полное исчезновение, увеличение активности пациентов, улучшение адаптации сегмента к плоской поверхности.
Суммарная оценка результатов лечения пациентов с деформацией переднего отдела стопы (независимо от степени деформации) по трехбалльной системе у 32% пациентов была «отлично», у 51% - «хорошо», у 16 % - «удовлетворительно» и у 1 % - «плохо».
Таблица 2
Результаты анкетирования пациентов с первой степенью деформации
|
Показатель (в баллах по шкале AOFAS) |
До операции |
После операции |
|
Боль |
15,0 ± 17,61 |
36,67 ± 5,16 p < 0,001 |
|
Функция |
24,3 ± 3,92 |
9,00 ± 1,55 p < 0,001 |
|
Адаптация |
6,5 ± 5,72 |
13,83 ± 2,86 p < 0,001 |
|
Сумма баллов |
45,8 ± 25,1 |
85,00 ± 10,00 p < 0,001 |
Таблица 3
Результаты анкетирования пациентов со второй степенью деформации
|
Показатель (в баллах по шкале AOFAS) |
До операции |
После операции |
|
Боль |
12,86 ± 14,7 |
34,76 ± 7,40 p < 0,001 |
|
Функция |
31,34 ± 3,41 |
9,00 ± 1,71 p < 0,001 |
|
Адаптация |
7,0 ± 5,48 |
14,5 ± 1,83 p < 0,001 |
|
Сумма баллов |
51,2 ± 29,29 |
87,6 ± 7,33 p < 0,001 |
Таблица 4
Результаты анкетирования пациентов с третьей степенью деформации
|
Показатель (в баллах по шкале AOFAS) |
До операции |
После операции |
|
Боль |
13,54 ± 13,99 |
35,36 ± 7,23 p < 0,001 |
|
Функция |
40,31 ± 3,41 |
8,71 ± 1,99 p < 0,001 |
|
Адаптация |
6,55 ± 5,39 |
13,5 ± 3,11 p < 0,001 |
|
Сумма баллов |
60,4 ± 20,25 |
87,2 ± 10,4 p < 0,001 |
При анкетировании, помимо проведения стандартной оценки клинико-функциональных параметров АОFAS и удовлетворенности пациентов, задавались дополнительные вопросы:
Был ли достигнут положительный эффект от операции?
Сохраняется ли он?
Согласились бы вы на такую же операцию повторно?
Четыре пациента из 130 отмечают частичное улучшение, у 3 из них возник рецидив. Положительный эффект не достигнут только у 1 пациента. Четыре пациента из пяти, не получивших ожидаемого результата, не согласились бы на повторную операцию.
Выводы
Полученные данные ретроспективного анализа показали, что хирургическое лечение статической деформации стопы с дифференцированно подобранным методом оперативного пособия и комплексным подходом в послеоперационном ведении у 83 % пациентов дали отличные и хорошие результаты по трехбалльной системе, а по системе АОFAS достоверный прирост среднего балла после проведенных операций.
Список литературы Результаты оперативного лечения деформации переднего отдела стопы
- Бережной С.Ю. Чрескожные операции в лечении статических деформаций переднего отдела стопы. Диссертация. Дисс.. д-ра мед. наук. М.; 2015. 247с.
- Загородний Н.В., Карданов А.А., Макинян Л.Г. Иллюстрированное руководство по хирургии переднего отдела стопы. Москва: РУДН; 2012. 72-78 с.
- Карданов А.А. Оперативное лечение деформаций и заболеваний костей и суставов первого луча стопы. Дисс.. д-ра мед. наук. М.; 2009. 170 с.
- Карданов А.А., Загородний Н.В., Лукин М.П., Макинян Л.Г. Модифицированная малоинвазивная шевронная остеотомия при лечении hallux valgus у молодых пациентов. Травматология и ортопедия России. 2007; 4 (46): 9-14.
- Петросян А.С. Хирургическое лечение послеоперационных осложнений и вторичных деформаций переднего отдела стопы: Автореф. дисс.. канд. мед. наук. М.; 2013.118 с.
- Бурков Д.В., Найданов В.Ф., Буркова И.Н. Использование керамических эндопротезов при реконструкции переднего отдела стопы.//II конгресс травматологов и ортопедов «Травматология и ортопедия столицы. Настоящее и будущее 2014». Москва; 2014: 25.
- Сапего Е.А. Григоричева Л.Г. Эффективность ранней реабилитации пациентов после реконструктивных операций на переднем отделе стопы. В кн.: Травматология и ортопедия в России: традиции и инновации. Всероссийская научнопрактическая конференция, посвященная 70-летию Сар-НИИТО. Сборник материалов. Саратов; 2015: 255-7.
- Barouk L.S. Scarf osteotomy for hallux valgus correction. Local anatomy, surgical technique and combination with other forefoot procedures. Foot Ankle Clin. 2000; 5 (3): 525-58.
- Barouk L.S. Forefoot reconstruction. Paris: Springer Verlag; 2003: 20-81.
- FOOT & ANKLE INTERNATIONAL, Copyright® 1994 by the American Orthopedic Foot and Ankle Society, Inc. Clinical Rating Systems for the Ankle-Hindfoot, Midfoot, Hallux, and Lesser Toes Harold B. Kitaoka, M. D.,* lan J. Alexander, M. D., t Robert S. Adelaar, M. D., James A. Nunley, M. D., § Mark S. Myerson, M. D., || and Melanie Sanders, M. D. 1I Rochester, Minnesota. Akron, Ohio, Richmond, Virginia, Durham, North Carolina, Baltimore, Maryland, and Indianapolis, Indiana: 349355.
- Диафизарная корригирующая остеотомия scarf в лечении деформаций стоп. Бобров Д.С.//Кафедра травматологии и ортопедии: электронный научно-практический журнал. 2012 №1: 16-19. URL: https://www.jkto.ru/id/id-8.html.


