Результаты применения внутрисуставных и комбинированных вмешательств у пациентов с ишемической деформацией головки бедра
Автор: Тепленький М.П., Бунов В.С., Акимова А.В., Парфёнов Э.М.
Журнал: Гений ортопедии @geniy-ortopedii
Рубрика: Оригинальные статьи
Статья в выпуске: 4 т.31, 2025 года.
Бесплатный доступ
Введение. Внесуставные операции для коррекции ишемических деформаций головки бедра недостаточно эффективны. В настоящее время применяют внутрисуставные способы коррекции, среди которых одним из наиболее эффективных методов признается уменьшающая остеотомия головки бедра. Цель работы — оценить результаты применения внутрисуставных и комбинированных вмешательств у пациентов с ишемической деформацией головки бедра. Материалы и методы. В исследование включены пациенты с ишемической деформацией головки и проксимального отдела бедренной кости (n = 15), распределенные на две группы. В первой группе (n = 7) больным выполняли уменьшающую остеотомию головки по методике Ganz в изолированном виде. Пациентам второй группы (n = 8) дополнительно проводили операцию на одном или обоих суставных компонентах: корригирующую межвертельную остеотомию бедра, остеотомию таза или комбинированное вмешательство. Сустав фиксировали аппаратом Илизарова. Результаты. Средний показатель по критериям D’Aubigne – Postel в первой группе составил (14,7 ± 0,3) балла, во второй группе — (15,0 ± 0,2) балла. При анализе рентгенометрических данных после лечения у пациентов обеих групп установлено достоверное улучшение показателей, характеризующих сферичность и степень центрации головки. Рентгенологические результаты пациентов первой группы: хороший результат — 3 сустава (43 %), удовлетворительный — 3 сустава (43 %), неудовлетворительный — 1 сустав (14 %); второй группы: хороший результат — 3 сустава (38 %), удовлетворительный — 4 сустава (50 %), неудовлетворительный — 1 сустав (12 %). Обсуждение. Одновременно с уменьшающей остеотомией головки допускается выполнение дополнительных оперативных вмешательств, направленных на устранение нестабильности тазобедренного сустава. Проведение уменьшающей остеотомии головки в условиях функционирующей ростковой зоны признается дискутабельным. Заключение. Внутрисуставные вмешательства, позволяющие изменить форму и улучшить конгруэнтность суставных поверхностей, в определенных клинических ситуациях могут быть альтернативой раннему эндопротезированию у подростков и молодых взрослых.
Ишемическая деформация головки бедренной кости, ацетабулярная дисплазия, уменьшающая остеотомия головки, femoral head reduction osteotomy
Короткий адрес: https://sciup.org/142245424
IDR: 142245424 | УДК: 616.718.41-007.24-089.85]-089.168 | DOI: 10.18019/1028-4427-2025-31-4-478-486
Results of intra-articular and combined interventions in patients with ischemic deformity of the femoral head
Introduction Extra-articular operations for correction of ischemic deformities of the femoral head are not effective enough. Currently, intra-articular correction methods are used, among which one of the most effective methods is considered to be reduction osteotomy of the femoral head. Purpose The aim of the work is to evaluate the results of intra-articular and combined interventions in patients with ischemic deformity of the femoral head. Materials and methods The study included patients with ischemic deformity of the head and proximal femur (n = 15), divided into two groups. In the first group (n = 7), the patients underwent reduction osteotomy of the head using only the Ganz technique. Patients of the second group (n = 8) additionally underwent surgery on one or both joint components: corrective intertrochanteric osteotomy of the femur, pelvic osteotomy, or combined intervention. The joint was fixed with the Ilizarov apparatus. Results The average D'Aubigne-Postel score in the first group was (14.7 ± 0.3) points, in the second group — (15.0 ± 0.2) points. When analyzing the radiometric data after treatment, a reliable improvement in the parameters characterizing the sphericity and the degree of head centralization was recoreded in patients of both groups. Radiographic results of patients in the first group: good result — 3 joints (43 %), fair — 3 joints (43 %), poor — 1 joint (14 %); the second group: good result — 3 joints (38 %), fair — 4 joints (50 %), poor result — 1 joint (12 %). Discussion Simultaneously with the reduction osteotomy of the head, it is allowed to perform additional surgical interventions aimed at eliminating instability of the hip joint. Conducting a reducing osteotomy of the head in the conditions of a functioning growth plate is considered debatable. Conclusion Intra-articular interventions that change the shape and improve the congruence of articular surfaces may be an alternative to early arthroplasty in adolescents and young adults in certain clinical situations.
Текст научной статьи Результаты применения внутрисуставных и комбинированных вмешательств у пациентов с ишемической деформацией головки бедра
Деформация головки бедренной кости является одним из неблагоприятных исходов ишемического поражения проксимального отдела бедра различного генеза [1, 2]. Наиболее частыми причинами данного состояния при лечении врожденной дисплазии тазобедренного сустава признают болезнь Легга – Кальве – Пертеса и асептический некроз головки бедренной кости [1, 2, 3]. Основными морфологическими признаками патологии считают асферичность и увеличение размера головки бедра [3]. Указанные изменения способствуют децентрации головки, формированию фемороацетабулярного импиджемента, который сопровождается нарушением функции сустава и болью [4]. Такое нарушение биомеханики сочленения вызывает повышение внутрисуставного давления и считается одной ведущих причин раннего развития и быстрого прогрессирования коксартроза [5]. Внесуставные корригирующие операции на проксимальном отделе бедра могут улучшить центрацию головки и частично компенсировать внутрикапсулярные деформации. Однако их эффективность для коррекции деформации головки недостаточна [1, 6]. Для коррекции деформации головки преимущественно в сагиттальной плоскости может применяться хирургический вывих с остеохондропластикой [7]. Однако асферичность во фронтальной плоскости не может быть устранена резекцией из-за риска повреждения питающих ретинакулярных сосудов головки бедренной кости. Оптимальным вариантом в этом случае является уменьшающая остеотомия головки бедра [8, 9].
Цель работы — оценить результаты применения внутрисуставных и комбинированных вмешательств у пациентов с ишемической деформацией головки бедра.
МАТЕРИАЛЫ И МЕТОДЫ
Исследование основано на ретроспективном изучении клинико-рентгенометрических характеристик и анализе результатов хирургического лечения пациентов с ишемическими деформациями головки бедра, прооперированных в период с 2014 г. по 2022 г. Срок наблюдения составлял (4,6 ± 0,3) года (от 2 до 10 лет).
Критерии включения : ишемические деформации головки, развившиеся вследствие дистрофических поражений тазобедренного сустава различного генеза, вызывающие нарушение суставных соотношений и формирование фемороацетабулярного импиджмента; выполнение уменьшающей остеотомии головки бедренной кости, срок наблюдения — более двух лет.
Критерии невключения : применение других внутрисуставных методик; использование исключительно внесуставных вмешательств; срок наблюдения — менее двух лет.
Пациенты с односторонним поражением сустава на момент проведения операции ( n = 15) распределены на две группы с учетом объёма выполненных оперативных вмешательств: первая группа — 7 пациентов (14,0 ± 0,2) лет; вторая группа — 8 пациентов (16,1 ± 0,4) лет. Пациентам первой группы выполнена уменьшающая остеотомия головки в изолированном виде, у пациентов второй группы дополнительно произведено внесуставное вмешательство на одном или обоих суставных компонентах. Распределение пациентов по полу и этиологическому фактору представлено в табл. 1.
Таблица 1
Распределение пациентов по этиологическому фактору и полу
|
Пол, этиология |
1 группа ( n = 7) |
2 группа ( n = 8) |
||
|
абс. |
% |
абс. |
% |
|
|
Мальчики |
5 |
33,3 |
5 |
33,3 |
|
Девочки |
2 |
13,3 |
3 |
20,1 |
|
Болезнь Пертеса |
3 |
20,1 |
3 |
20,1 |
|
Септический коксит |
1 |
6,6 |
1 |
6,6 |
|
Асептический некроз вследствие лечения дисплазии т/б сустава |
2 |
13,3 |
||
|
Асептический некроз вследствие лечения юношеского эпифизеолиза головки бедра |
1 |
6,6 |
||
|
Посттравматический асептический некроз |
1 |
6,6 |
||
|
Идиопатический асептический некроз |
2 |
13,3 |
1 |
6,6 |
Во всех наблюдениях выполнена уменьшающая остеотомия головки по методике Ganz ( англ .: femoral head reduction osteotomy, HRO) [9, 12]. Производили остеотомию большого вертела, затем для сохранения кровоснабжения головки формировали мягкотканый лоскут. После выполнения хирургического вывиха бедра производили две остеотомии головки в сагиттальном направлении. Промежуточный фрагмент удаляли, оставшиеся костные фрагменты головки сопоставляли и фиксировали винтами. Затем производили вправление головки в вертлужную впадину. Сустав фиксировали аппаратом Илизарова в течение 30 дней. В изолированном виде данная операция проведена в семи наблюдениях (пациенты первой группы).
В трех случаях у пациентов второй группы дополнительно проведена корригирующая межвертельная остеотомия бедра. Показанием для ее выполнения было увеличение шеечно-диафизарного угла (два сустава) и ретроверсия эпифиза (один сустав). Межвертельную остеотомию выполняли одновременно с вмешательством на головке бедра. Срок фиксации аппаратом в этих случаях увеличивали до 45 дней. В трех наблюдениях дополнительно произведена остеотомия таза (пациенты второй группы). Показанием для ее выполнения была дисплазия вертлужной впадины (угол WBS ≥ 15°). Операцию на тазовой кости выполняли через две недели после операции на головке бедра. Срок фиксации аппаратом составил 50–55 дней. В двух случаях у пациентов второй группы дополнительные операции выполнены на обоих суставных компонентах.
В данном исследовании представлены только рентгенометрические результаты. Рентгенологическое исследование проведено на сертифицированном оборудовании (ФС № 2006/527). Данные рентгенографии приведены без указаний сведений о пациенте. Рентгенограммы тазобедренного сустава выполнены в передне-задней проекции до лечения и на последнем контрольном осмотре. Определены и проанализированы следующие рентгенометрические показатели: показатель экструзии головки (EI), индекс сферичности головки (HSI) [2], показатель ATD (артикуло-трохантерная дистанция), показатель краниального смещения (SL), угол латерального смещения (LDA-угол, образованный вертикальной линией, проведенной через фигуру «слезы» и линией, касательной к нижнемедиальному краю шейки, в норме 20–25º) [10], угол наклона опорной поверхности свода вертлужной впадины (WBS).
Оценку рентгенологических показателей производили по Kruczynski [10] и по методике НМИЦ ТО имени академика Г.А. Илизарова [11] (табл. 2). При оценке по Kruczynski учитывали прерывистость линии Шентона, угол латерального смещения, форму и центрацию головки. Оценку функциональных исходов производили по D’Aubigne – Postel.
Таблица 2
Оценка рентгенометрических результатов по методике НМИЦ ТО имени академика Г.А. Илизарова
|
Показатели |
3 балла |
2 балла |
1 балл |
|
Состояние головки |
Структура и форма не изменились или улучшились |
Ухудшилась форма головки бедра |
Ухудшилась форма и структура головки бедра |
|
ATD, мм |
> 10 |
0–10 |
< 0 |
|
EI |
1,0–0,85 |
0,84–0,65 |
< 0,65 |
|
HSI |
1,0–1,4 |
> 1,4 |
< 1,0 |
|
LDA˚ |
< 20 |
20–25 |
> 25 |
|
SL, см |
< 0,5 |
0,5–1,0 |
> 1,0 |
|
Степень артроза |
Не изменилась |
Ухудшилась на 1 степень |
Ухудшилась более чем на 1 степень |
Исследование проведено на базе НМИЦ ТО имени академика Г.А. Илизарова в соответствии с этическими стандартами Хельсинской декларации Всемирной медицинской ассоциации. От всех пациентов получено информированное согласие на проведение исследований без идентификации личности.
Статистический анализ полученных результатов исследования произведен с помощью программного обеспечения Microsoft Excel 2007. Из количественных данных составлены невзвешенные вариационные ряды. Определены средние, их ошибка и достоверность. Полученные данные обработаны с помощью методов непараметрической статистики с использованием U-критериев Вилкоксона, Манна – Уитни.
РЕЗУЛЬТАТЫ
В первой группе пациентов продолжительность реабилитационного периода составила (8,6 ± 0,4) мес., во второй — (10,2 ± 0,3) мес.
При оценке функциональных результатов после лечения в обеих группах отмечено улучшение походки (табл. 3). В первой группе у двух пациентов определены полное восстановление опороспо-собности нижней конечности и нормализация ходьбы. При оценке функции тазобедренного сустава выявлено улучшение показателей подвижности в обеих группах, при этом во второй группе средний показатель выше, чем в первой. Ограничение подвижности сустава в горизонтальной плоскости сохранилось во всех случаях. В первой группе амплитуда движений в сагиттальной плоскости более 80° констатирована в четырех наблюдениях. В одном случае у пациента второй группы отмечено полное восстановление подвижности в сагиттальной и фронтальной плоскости. В одном наблюдении у пациентки первой группы сохранилась разгибательная контрактура. Отсутствие болевого синдрома или его незначительный характер отмечали во всех случаях у пациентов второй группы и в шести случаях у первой.
Функциональные результаты первой группы по критериям D’Aubigne – Postel: хороший результат (15–18 баллов) достигнут в 3 случаях (42,86 %), удовлетворительный (12–14 баллов) — в 3 случаях (42,86 %), неудовлетворительный (11 баллов) — в 1 случае (14,28 %); во второй группе: хороший результат (15–18 баллов) — 4 наблюдения (50 %), удовлетворительный (12–14 баллов) — 4 наблюдения (50 %).
Таблица 3
Динамика функциональных показателей до и после лечения
|
Функциональный показатель |
До лечения |
После лечения |
||
|
1 группа ( n = 7) |
2 группа ( n = 8) |
1 группа ( n = 7) |
2 группа ( n = 8) |
|
|
Средний показатель по шкале D’Aubigne – Postel, баллы |
10,6 ± 0,2 |
10,3 ± 0,2 |
14,7 ± 0,3 |
15 ± 0,2 |
|
Болевой синдром, баллы |
3,2 ± 0,1 |
3,4 ± 0,1 |
5 ± 0,3 |
5,5 ± 0,1 |
|
Средний показатель подвижности сустава, баллы |
3,4 ± 0,3 |
3,4 ± 0,1 |
4,8 ± 0,3 |
5 ± 0,2 |
|
Показатель двигательной активности, баллы |
3,8 ± 0,2 |
3,6 ± 0,2 |
5 ± 0,2 |
5,2 ± 0,2 |
При анализе рентгенометрических данных после лечения в обеих группах установлено достоверное улучшение показателей, характеризующих сферичность и степень центрации головки (табл. 4). Средний покатель индекса сферичности был выше в первой группе, различия между группами были статистически незначимыми. Форма головки в большинстве случаев стала овальной. Практически во всех наблюдениях уменьшилась степень экструзии: средняя величина EI в первой группе — 0,1 (0–0,15), во второй группе — 0,09 (0–0,12).
Показатель проксимального смещения достоверно улучшился в обеих группах и в 10 наблюдениях соответствовал норме (0 мм). Показатель латерального смещения достоверно улучшился только во второй группе. В первой группе статистически значимых изменений данного параметра после лечения не отмечено.
При анализе состояния проксимального отдела бедра в обеих группах отмечено достоверное улучшение соотношения между головкой бедра и верхушкой большого вертела. Однако нормальная величина показателя артикулотрохантерного расстояния констатирована только у двух пациентов второй группы. Средняя величина ATD в первой группе была 10,2 мм (5–13), во второй группе — 10,8 мм (7–16).
Таблица 4
Динамика рентгенометрических показателей
|
Показатель |
1 группа ( n = 7) |
2 группа ( n = 8) |
||
|
Срок наблюдения |
||||
|
до операции |
отдаленный результат |
до операции |
отдаленный результат |
|
|
HSI |
0,57 ± 0,06 |
0,79 ± 0,02* |
0,55 ± 0,03 |
0,74 ± 0,02* |
|
EI |
0,31 ± 0,02 |
0,1 ± 0,03* |
0,37 ± 0,03 |
0,09 ± 0,02* |
|
SLI (мм) |
8 ± 1,3 |
3 ± 1,2* |
16,2 ± 1,6 |
4,4 ± 1,2* |
|
LDA( ° ) |
24,3 ± 1,9 |
21,5 ± 1 |
28,7 ± 3,8 |
22 ± 0,9* |
|
WBS ( ° ) |
7,8 ± 1,2 |
7,6 ± 1,1 |
19,8 ± 1,5 |
9,3 ± 1,2* |
|
АТD (мм) |
3 ± 1,1 |
10,2 ± 1,3* |
3,6 ± 1,8 |
10,8 ± 0,9* |
Примечание : * — достоверные отличия от исходного показателя P < 0,01
Оценку рентгенологических результатов пациентов первой и второй группы производили по классификации Kruczynski и по критериям НМИЦ ТО имени академика Г.А. Илизарова (табл. 5)
Таблица 5
Оценка рентгенологических результатов пациентов
|
Критерии |
1 группа ( n = 7) |
2 группа ( n = 8) |
||
|
абс. |
% |
абс. |
% |
|
|
Kruczynski |
||||
|
хороший |
4 |
57,1 |
4 |
50,0 |
|
удовлетворительный |
3 |
42,9 |
4 |
50,0 |
|
НМИЦ ТО имени академика Г.А. Илизарова |
||||
|
хороший |
3 |
42,9 |
3 |
37,5 |
|
удовлетворительный |
3 |
42,9 |
4 |
50 |
|
неудовлетворительный |
1 |
14,2 |
1 |
12,5 |
Осложнения
У пациента 23 лет из первой группы при выполнении остеотомии головки произошел перелом шейки бедренной кости. Костные отломки фиксированы винтами. Указанное осложнение не оказало влияния на продолжительность аппаратного лечения и результат.
У пациентки 14 лет из второй группы выявлены рентгенологические признаки асептического некроза.
Через четыре года после оперативного лечения у пациентки первой группы обнаружены признаки прогрессирования артроза в виде субхондрального склероза и сужения суставной щели. Выраженный болевой синдром послужил показанием к эндопротезированию тазобедренного сустава.
Клинические примеры
Пациент первой группы 11 лет с ишемической деформацией головки правого бедра, сформировавшейся вследствие болезни Пертеса, IIIb стадия (рис. 1). Выполнены уменьшающая остеотомия головки правого бедра по методике Ganz и фиксация правого тазобедренного сустава аппаратом Илизарова в течение одного месяца.
Исходные функциональные показатели: болевой синдром — 4 балла, показатель подвижности — 2 балла, показатель двигательной активности — 3 балла. Рентгенологически выявлена деформированная уплощенная головка, индекс сферичности — 0,5, показатель экструзии — 0,3, артикулотрохантерная дистанция — 5 мм, показатель краниального смещения — 7 мм.
Через девять лет у пациента полностью отсутствует болевой синдром (6 баллов), улучшилась походка (5 баллов), показатель подвижности сустава увеличился до 5 баллов, улучшилась сферичность головки (индекс сферичности — 0,8), увеличилось расстояние от верхушки большого вертела до центра головки (9 мм), уменьшился показатель экструзии (0,1) и краниального смещения (3 мм). Существенно не изменилась центрация головки в вертлужной впадине: угол наклона опорной поверхности свода вертлужной впадины (7 ° до и после операции) и угол латерального смещения (от 22 ° до 20 ° ).
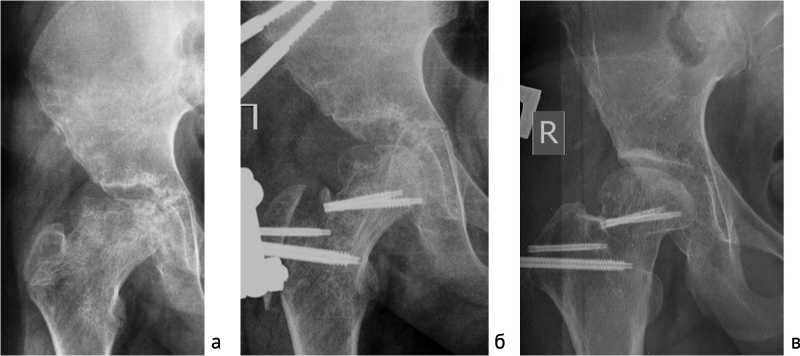
Рис. 1. Рентгенограммы пациента: а — до лечения; б — уменьшающая остеотомия головки бедра; в — результат через девять лет
Пациентка второй группы 13 лет с ишемической деформацией головки правого бедра вследствие асептического некроза головки, IV стадия (рис. 2). Произведена уменьшающая остеотомия головки правого бедра по Ganz, через 14 дней дополнительно выполнена остеотомия таза справа, тазобедренный сустав фиксирован аппаратом Илизарова в течение 50 дней.
Исходные функциональные показатели: болевой синдром — 3 балла, показатель подвижности — 2 балла, показатель двигательной активности — 3 балла. Рентгенологически выявлена деформированная уплощенная головка, высокое стояние верхушки большого вертела, прерывистость линии Шентона. Индекс сферичности — 0,4, показатель экструзии — 0,3, артикуло-трохантерная дистанция — 3 мм, показатель краниального смещения — 15 мм.
Через 10 лет у пациентки остался незначительный болевой синдром (5 баллов), улучшилась походка (6 баллов), увеличился показатель подвижности сустава до 4 баллов, индекс сферичности увеличился до 0,7, увеличилась артикуло-трохантерная дистанция (11 мм), уменьшился показатель экструзии (0,08) и краниального смещения (4 мм). После выполнения остеотомии таза значительно изменился угол наклона опорной поверхности свода вертлужной впадины (от 19 ° до 8 ° ) и угол латерального смещения (от 28 ° до 21 ° ).
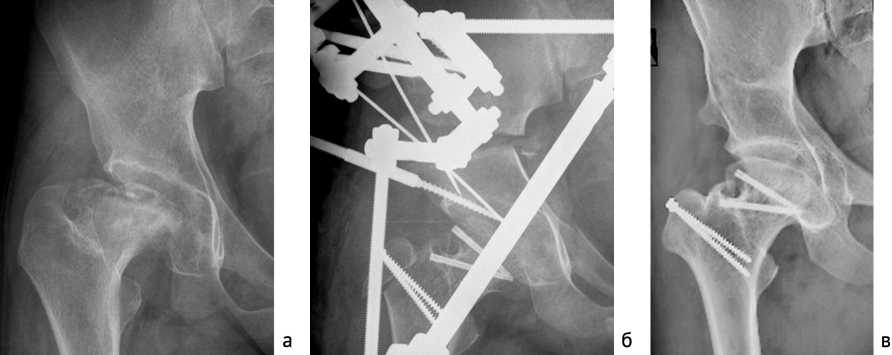
Рис. 2. Рентгенограммы пациентки: а — до лечения; б — уменьшающая остеотомия головки бедра, остеотомия таза; в — результат через 10 лет
ОБСУЖДЕНИЕ
Ишемическая деформация головки бедра в виде изменения ее сферичности и размера, вызывающая нарушение суставных соотношений, признается важной причиной раннего развития и быстрого прогрессирования артроза у лиц молодого возраста [1, 5, 14]. Возможности внесуставных реконструктивных вмешательств существенно ограничены [1, 6, 15, 16]. В этой ситуации большое значение приобретают внутрисуставные корригирующие вмешательства, направленные на изменение формы головки. К ним относятся остеохондропластика, хейлэктомия, уменьшающая остеотомия головки бедра [16, 17]. В данной работе представлены среднесрочные результаты применения HRO.
Ограничения данного исследования связаны с небольшим количеством пациентов и непродолжительным сроком наблюдения; проведен анализ рентгенометрических параметров, которые измеряли только по передне-задним рентгенограммам таза. Это связано с тем, что основной компонент деформации головки, на коррекцию которого направлено хирургическое лечение, был во фронтальной плоскости.
При сопоставлении функциональных результатов с данными других авторов следует отметить более низкий удельный вес (47 %) хороших результатов среди наших пациентов [1, 9, 18, 19, 20, 21]. Частота неудовлетворительных исходов (6 %) существенно не отличалась [1, 9, 18]. К. Siebenrock, анализируя результаты лечения 11 пациентов, отметил отсутствие достоверных отличий исходного и послеоперационного функционального состояния [1]. В наших группах дооперационный средний показатель по шкале D’Aubigne – Postel был существенно ниже и статистически значимо отличался от достигнутого функционального результата. Возможно, это связано с тем, что основной причиной развития деформации, по данным литературы, была болезнь Пертеса [3, 9, 12, 19, 21]. Удельный вес этой патологии среди этиологических факторов у наших пациентов составил только 40 %. В остальных наблюдениях имели место последствия асептического некроза другой этиологии, для которых характерны более выраженные функциональные и анатомические нарушения.
Согласно данным литературы, изменение формы и размера головки не всегда обеспечивают последующую стабильность сочленения [1, 3, 9, 18]. По мнению D. Paley, в данной ситуации возможно применениеаппаратанаружнойфиксации[16,18].Большинствоспециалистовдлякоррекциинестабиль-ности сустава рекомендуют применять внесуставные операции на суставных компонентах [1, 3, 14, 17]. Ряд авторов допускают их выполнение в отдаленный период при формировании подвывиха бедра [9, 18]. Согласно другой, более распространенной точке зрения, вмешательства на суставных компонентах следует производить одновременно с остеотомией головки [1, 3, 20, 21]. В анализируемой группе аппарат Илизарова применен во всех наблюдениях. Целью его использования была не компенсация сохранившейся нестабильности, а обеспечение декомпрессии тазобедренного сочления и создание условий для нагрузки на конечность в послеоперационном периоде. Решение о необходимости выполнения дополнительных операций на суставных компонентах принимали в ходе предоперационного проектирования. Раздельное (с промежутком 2 нед.) выполнение остеотомии таза было обусловлено особенностями технологии этого вмешательства. Следует отметить, что среди пациентов первой группы, у которых не производили внесуставные дополнительные операции, не было отмечено признаков нестабильности сустава. Мы не выявили статистически значимых различий в функциональных и анатомических результатах при выполнении HRO в изолированном виде (1 группа) и при использовании комбинированных вмешательств (2 группа).
Одним из дискутабельных вопросов остается возможность выполнения уменьшающей остеотомии головки в условиях функционирующей ростковой зоны головки [1]. По мнению D. Paley, указанное состояние является относительным противопоказанием для применения данной операции [16, 18]. Согласно противоположной точке зрения, наличие ростковой зоны не оказывает существенного влияния на исход лечения [3, 20]. Ограниченное число наших наблюдений не дает возможности для объективного вывода. Однако следует отметить, что у всех четырех пациентов с функционирующей зоной роста головки достигнут хороший анатомо-функциональный результат.
Несмотря на агрессивность вмешательства, многие авторы отмечают низкий риск развития асептического некроза [1, 3, 9, 12, 19]. В анализируемой группе пациентов указанное осложнение отмечено в одном наблюдении. Возможно, причиной его были технические погрешности при выполнении внутрисуставного вмешательства.
Гетеротопическая оссификация считается одним из возможных неблагоприятных последствий уменьшающей остеотомии головки [1, 3]. В анализируемой группе указанного осложнения не отмечено. Интраоперационный перелом шейки бедра диагностирован у пациента 23 лет. По данным литературы, данное осложнение может быть причиной раннего эндопротезирования [18]. В условиях применения чрескостного остеосинтеза нарушение целостности шейки бедра не оказало никакого влияния на течение послеоперационного периода и исход лечения.
В одном наблюдении через 4 года после операции выполнено эндопротезирование сустава в связи с выраженными функциональными нарушениями (болевой синдром). Аналогичные данные о конверсии на артропластику приводит D. Paley [16, 18].
Следует отметить, что большинство сообщений о применении HRO отличаются ограниченным количеством пациентов и небольшими сроками наблюдения [1, 3, 20, 21]. Поэтому вопросы влияния данного вмешательства на течение дегенеративно-дистрофического процесса в суставе требуют дальнейшего изучения.
Полученные предварительные результаты необходимы для планирования дальнейшего проведения исследования у большего числа испытуемых с более продолжительным сроком наблюдения.
ЗАКЛЮЧЕНИЕ
Полученные предварительные результаты и данные литературы позволяют предположить, что внутрисуставные вмешательства, способствующие изменению формы и улучшению конгруэнтности суставных поверхностей, в определенных клинических ситуациях могут быть альтернативой раннему эндопротезированию у подростков и молодых взрослых.


