Результаты заживления раны после первичного эндопротезирования тазобедренного сустава с применением аспирационного дренирования
Автор: Лычагин А.В., Грицюк А.А., Гасымов А.Ш.
Журнал: Кафедра травматологии и ортопедии @jkto
Статья в выпуске: 2 (32), 2018 года.
Бесплатный доступ
Дренирование послеоперационной раны после операций по первичному тотальному эндопротезированию тазобедренного сустава (ПТЭТС) по данным различных авторов может являтся фактором, влияющим на заживление раны и количество инфекционных осложнений. Целью нашего исследования явилось сравнение результатов заживления раны после ПТЭТС у пациентов с дренированием послеоперационной раны и без него.Проведено рандомизированное проспективное исследование лечения 1162 пациентов с коксартрозом, которым выполняли ПТЭТС, одной группе пациентов проводили дренирование раны в послеоперационном периоде, другой нет. Группы сравнены между собой по полу, возрасту, индексу массы тела и коморбидности, при анализе группы сравнимы. Данные пациентов внесены в базу данных и прослежены на протяжении от 2 до 5 лет. При анализе базы данных в послеоперационном периоде по качеству, частоте и характеристике инфекционных осложнений (поверхностные и глу- бокие), гематомы (требующие вскрытия и дренирования), краевые некрозы - статистически значимой разницы в группах не было (р> 0,05), всего осложнения выявлены в 9 (0,77%) случаях.В обсуждении и выводе высказывается мнение, что дренирование послеоперационной раны после первичного тотального эндопротезирования неимеет преимуществ по качеству заживления послеоперационной раны и по количеству осложнений.
Первичное тотальное эндопротезирование тазобедренного сустава, заживление раны, дренирование послеоперационной раны
Короткий адрес: https://sciup.org/142215937
IDR: 142215937 | УДК: 611.728.2 | DOI: 10.17238/issn2226-2016.2018.2.46-50
Results of wound healing after primary total hip arthroplasty with the use aspirational drening
Drainage of a postoperative wound after operations on primary total hip arthroplasty (PTHA) according to the data of different authors can be a factor that affects the healing of the wound and the number of infectious complications.The purpose of our study was to compare the results of wound healing after PTHA in patients with drainage of the postoperative wound and without it.A randomized prospective study of the treatment of 1162 patients with osteoarthritic hip performed with PTHA, one group of patients was drained of the wound in the postoperative period, the other was not. The groups are compared among themselves by sex, age, body mass index and comorbidity, in the group analysis are comparable. Patients' data are entered in the database and traced for 2 to 5 years.when analyzing the data base in the postoperative period in terms of the quality, frequency and characteristics of infectious complications (surface and deep), hematomas (reoperation and draining), marginal necrosis - there was no statistically significant difference in the groups (p> 0.05), all complications revealed in 9 (0.77%) cases.In the discussion and conclusion, the opinion is expressed that drainage of the postoperative wound after PTHA has no advantages in terms of the quality ofhealing of the postoperative wound and the number of complications.
Текст научной статьи Результаты заживления раны после первичного эндопротезирования тазобедренного сустава с применением аспирационного дренирования
Первичное тотальное эндопротезирование тазобедренного сустава (ПТЭТС) в настоящее время является распространенным хирургическим вмешательством, травматичность и длительность, которого постепенно уменьшаются, а безопасность возрастает.
-
a E-mail: dr.lychagin@mail.ru
-
b E-mail: drgaamma@gmail.com
-
c E-mail: az3701521@mail.ru
Mengal B. (2001) сообщает об одной операции по поводу удаления оторванной части дренажа [2].
Nanni M. с соавт. (2013) проанализировали данные, представленные в литературе относительно эффективности использования ранних вакуумных всасывающих дренажей в ортопедической хирургии после тотальной эндопротезирования тазобедренного сустава. Данные исследования не показали какого-либо значимого преимущества от использования раневых дренажей при тотальной артропластике тазобедренного сустава, но несмотря на отсутствие статистически выраженного положительного влияния на результат заживления раны при использовании всасывающих дренажей многие ортопеды все еще рекомендуют их использовать [4].
В отечественной литературе мы нашли множество публикаций о влиянии точности планирования при первичном эндопротезировании [7; 8] и функциональным нарушениям при коксартрозе [9], но работ посвященных проблеме изучения необходимости послеоперационного дренирования при ПТЭТС мы не нашли. Встречаются отдельные мнения или высказывания по данной проблеме, но они не являются рандомизированными исследованиями [10, 11; 12; 13].
Hou N. с соавт. в 2017 году изучили безопасность и эффективность послеоперационного ведения раны с дренированием и без него при тотальном эндопротезировании тазобедренного сустава. В анализ было включено двадцать семь рандомизированных контролируемых исследований, включающих 3603 операции по эндопротезированию тазобедренного сустава. Метаанализ показал, что нет никакой значительной разницы в частоте возникновения поверхностной или глубокой перипротезной инфекции или образования гематомы в ране. Авторы сделали вывод, что при ПТЭТС в легких случаях отказ от дренирования может иметь преимущества, однако подчеркнули, что при сложностях (ожирение и т.п.) хирург-ортопед всегда должен взвесить, за и против дренажной методики ведения раны [15].
Таким образом, учитывая разнородность мнений по поводу применения дренажей, целью нашего исследования явилось сравнение результатов заживления раны после ПТЭТС у пациентов с дренированием послеоперационной раны и без него.
Материалы и методы
Исследование проведено в клинике травматологии, ортопедии и патологии суставов Сеченовского Университета в период с 2012 по 2016 гг. проходили лечение 1282 пациентов, которым выполнялось тотальное эндопротезирование тазобедренного сустава.
Для разделения пациентов на основную и контрольную группу проводилась квазирандомизация (по номеру истории болезни (четный/нечетный). Пациенты с четным номером истории болезни относились в первую группу, которым всем выполнялось дренирование послеоперационной раны полузакрытым аспирационным дренажем диаметром 6 мм., который устанавливали в полость сустава в конце операции и выводили из раны через отдельный прокол. Пациенты с нечетным номером истории болезни включались во вторую группу, в которой дренирование раны не проводили. Оперирующий хирург не был обязан соблюдать этот принцип – по его личному решению тактика может быть изменена в зависимости от интраоперационной картины. Такие пациенты исключались из окончательного анализа.
Применялись следующие критерии исключения из исследования (120 пациентов 9,4%):
-
1. При переходе из группы не дренирования в группу дренирования, по решению оперирующего хирурга;
-
2. Пациенты, которых оперирует координатор исследования, не принимают участия в окончательном статистическом анализе;
-
4. Пациенты, которых оперирует внутренний исследователь, выполняющий статистический анализ, не принимают участия в статистическом анализе.
Распределение пациентов по полу представлено на диаграмме № 1.
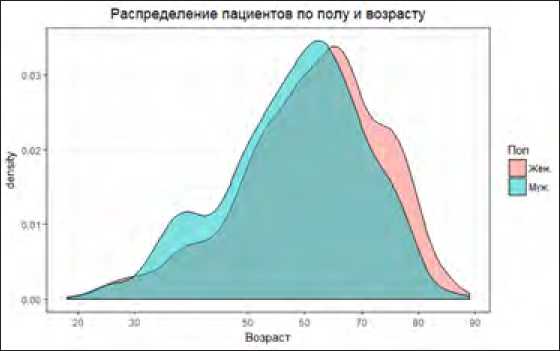
Диаграмма № 1. Распределение пациентов по полу
Таким образом в исследование было включено 1162 пациента с диагнозом коксартроз. Распределение пациентов по полу, возрасту и группе исследования представлено на диаграмме № 2.
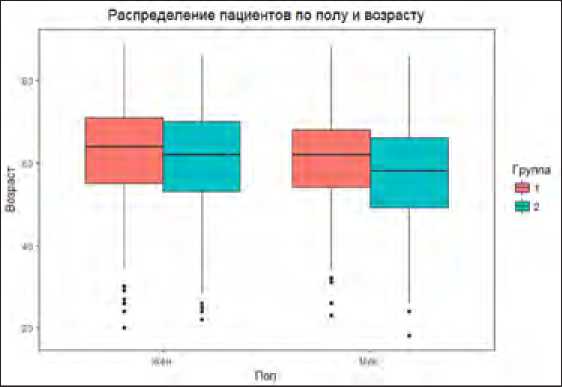
Диаграмма № 2. Распределение пациентов по полу, возрасту и группе
Регистрировали большое количество различных параметров от пола, возраста, веса, роста, ИМТ, протокол профилактики тромбоэмболических осложнений (препарат, доза, кратность и продолжительность введения) и т.д. до частоты и характеристика перевязок, отек конечности (длина окружности), площадь имбибиции кровью вокруг послеоперационной раны, срок удаления дренажа, а также частоту и характеристику осложнений (поверхностные и глубокие ИОХВ, гематомы, повторные операции, краевые некрозы).
Параметры заносились в базу данных, сформированную в программе Excel перед началом исследования. Изменения структуры базы данных в процессе исследования было запрещено. Анализ базы данных и расчеты выполнены в программе R версия 3.4.2, операционная система – Windows 10 Pro, компьютер – Lenovo E470, процессор Intel Core i7 2,7Ггц, ОЗУ – 16 Гб, инженером-программистом Косоуховым С.А. (kosoukhovsa@ gmail.com).
Распределение пациентов по группе исследования и индексу массы тела представлено на диаграмме № 3.
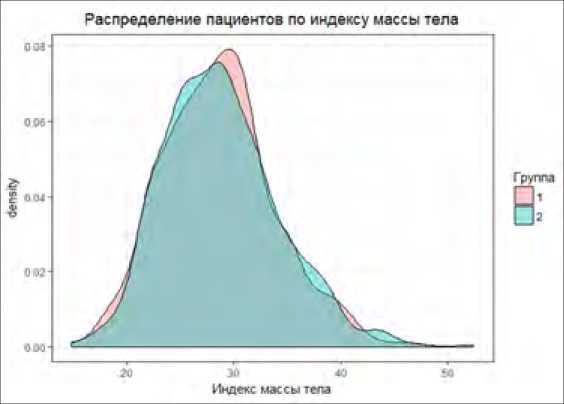
Диаграмма № 3. Распределение пациентов по группе и индексу массы тела
Статистической разницы по полу, возрасту, индексу массы тела и сопутствующим заболеваниям в сравниваемых группах не отмечено. Группы разделились следующим образом: I группа - 635 (54,6%) пациентов у которых дренировали тазобедренный сустав после операции тотального эндопротезирования, II группа - 527 (45,4%) пациентов, которым не дренировали послеоперационную рану.
Результаты исследования. В обеих группах поровну проводили операцию передненаружным доступом 609 (52,4%) пациентов и задним доступом – 553 (47,6%) больных. Применяли в 362 (31,2%) случаях протезы цементной фиксации, 726 (62,5%) – безцементной и 74 (6,3%) смешанной фиксации.
Дренаж всем пациентам I группы удаляли на следующий день после операции. В послеоперационном периоде по качеству, частоте и характеристике инфекционных осложнений (поверхностные и глубокие), гематомы (требующие вскрытия и дренирования), краевые некрозы – статистически значимой разницы в группах не было (р> 0,05), всего осложнения выявлены в 9 (0,77%) случаях, повторная операция была выполнена в одном случае в группе с дренированием, по поводу отрыва части дренажа, данные по осложнениям заживления раны представлены в таблице № 1.
Таблица № 1
Распределение осложнений по группам
|
Наименование осложнения |
I группа n=635 |
II группа n=527 |
Всего n=1162 |
|||
|
абс. |
% |
абс. |
% |
абс. |
% |
|
|
Поверхностные ИОХВ |
2 |
0,32 |
2 |
0,38 |
4 |
0,34 |
|
Глубокие ИОХВ |
2 |
0,32 |
2 |
0,38 |
4 |
0,34 |
|
Гематомы |
- |
- |
- |
- |
- |
- |
|
Краевые некрозы |
- |
- |
- |
- |
- |
- |
|
Повторные операции |
1 |
0,16 |
- |
1 |
0,09 |
|
|
Итого |
5 |
0,8 |
4 |
0,76 |
9 |
0,77 |
Клинический пример «забытого дренажа» Пациент В. 1962 г.р., который был неоднократно оперирован в другой клинике и поступил к нам с признаками глубокой перипротезной инфекции, свищами в области послеоперационного рубца, через 3 месяца после очередной операции (рисунок 1 а). При обследовании на рентгенограмме с введением контраста (фистулаграфия) выявлено затекание контрастного вещества в область эндопротеза и скопление его в полости, напоминающей дренажную трубку (рисунок 1 б).
Было принято решение об удалении протеза, дебридмента раны с удалением всех элементов эндопротеза (рисунок 2), с установкой цементного спейсера (рисунки 3 а и б).
Вторым этапом через 4 месяца выполнено удаление спейсе-ра и ревизионное эндопротезирование тазобедренного сустава, рентгенограммы представлены на рисунке 4.
После проведения реабилитационного лечения функция конечности восстановлена, что представлено на рисунке 5.
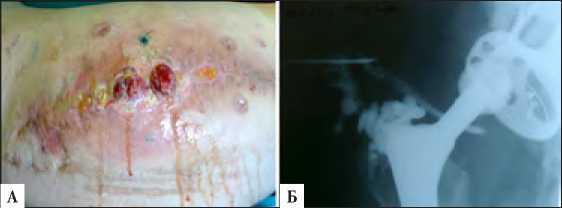
Рис. 1. Пациент В.: А – вид послеоперационного рубца и свищевые ходы; Б – рентгенологическое исследование (фистулография) тазобедренного сустава.
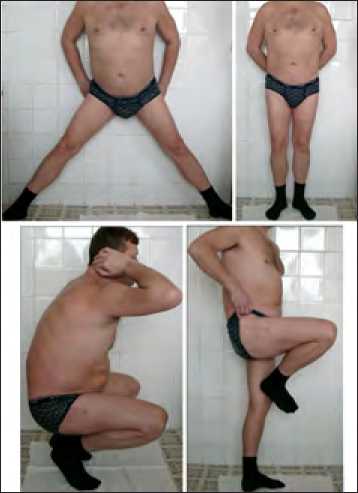
Рис. 5. Пациент В.: Вид пациента и функция нижних конечностей через 2 года после ревизионного эндопротезирования.
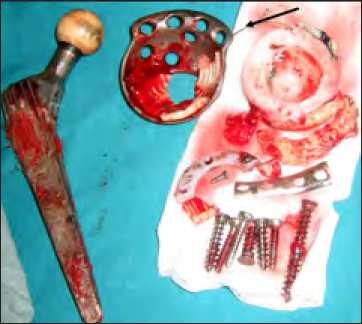
Рис. 2. Пациент В.: А – удаленный протез (стрелкой указана часть дренажной трубки).
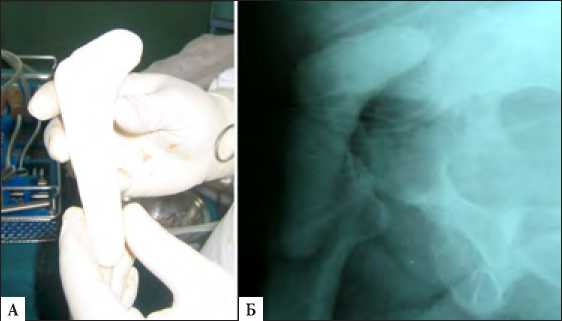
Рис. 3. Пациент В.: А – вид цементного спейсера; Б – рентгенограмма тазобедренного сустава с спейсером.
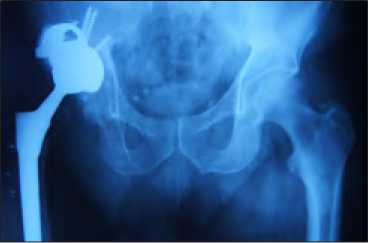
Рис. 4. Пациент В.: Рентгенограмма тазобедренного сустава через 2 года после ревизионного эндопротезирования.
Обсуждение
Аспирационное дренирование операционных ран является достаточно распространенной медицинской манипуляцией, цель которой – удаление из операционной раны жидкости (в основном крови). Считается, что аспирационное дренирование уменьшает вероятность развития гематом и инфекций области хирургического вмешательства. В свою очередь аспирация раневой жидкости из операционной раны по дренажу уменьшает диапедез раневой жидкости сквозь сшитые слои раны и способствует ее заживлению по первичному типу. Экономическая целесообразность использования дренажей определяется тем, что они уменьшают число необходимых перевязок в послеоперационном периоде. С другой стороны, аспирационное дренирование имеет ряд потенциальных недостатков. Установлено, что дренаж является фактором риска инфекционных осложнений, а удаление дренажа может быть проблематичным при эндопротезировании тазобедренного сустава. Повторные операции еще больше повышают риск инфекционных осложнений. Проведенное рандомизированное проспективное исследование на пациентах с ПТЭТС, убедительно показало, что дренирование послеоперационной раны после первичного тотального эндопротезирования не имеет преимуществ по количеству осложнений, сравнение между дренированием и без него при ПТЭТС указало, что отказ от применения дренажей является лучшим выбором. Однако хирург-ортопед должен взвесить, за и против применения дренажа при возникновении каких-либо сложностей во время операции.
Вывод: дренирование послеоперационной раны после первичного тотального эндопротезирования не имеет преимуществ по времени качеству заживления послеоперационной раны и по количеству осложнений, окончательное решение всегда остается за хирургом.
Список литературы Результаты заживления раны после первичного эндопротезирования тазобедренного сустава с применением аспирационного дренирования
- Kim Y.H., Cho S.H., Kim R.S. Drainage versus nondrainage in simultaneous bilateral total hip arthroplasties. Journal of Arthroplasty, 1998, Vol. 13(2), pp. 156-61
- Mengal B., Aebi J., Rodriguez A., Lemaire R.A prospective randomized study of wound drainage versus non-drainage in primary total hip or knee arthroplasty . Revue de Chirurgie Orthopedique et Reparatrice de Appareil Moteur, 2001, Vol. 87(1), pp. 29-39
- Ravikumar K.J., Alwan T., Fordyce M.J.F., Tuson K.W.R. Drainage versus non-drainage in total hip arthroplasty. A prospective randomized study. Hip International, 2001, Vol. 11(1), pp. 49-54
- Nanni M., Perna F., Calamelli C., Donati D., Ferrara O., Parlato A., D'Arienzo M., Faldini C. wound drainages in total hip arthroplasty: to use or not to use? Review of the literature on current practice. Musculo-skelet Surg, 2013, Vol. 7(2), pp. 101-7 DOI: 10.1007/s12306-013-0270-3
- Chen Z.Y., Gao Y., Chen W., Li X., Zhang Y.Z. Is wound drainage necessary in hip arthroplasty? A meta-analysis of randomized controlled trials. Eur J Orthop Surg Traumatol, 2014, Vol. 24(6), pp. 939-46 DOI: 10.1007/s00590-013-1284-0
- Kelly E.G., Cashman J.P., Imran F.H., Conroy R.3., O'Byrne J. System-atic review and meta-analysis of closed suction drainage versus non-drainage in primary hip arthroplasty. Surg Technol Int, 2014, Vol. 24, pp. 295-301
- Крюков Е.В., Брижань Л.К., Буряченко Б.П., Варфоломеев Д.И. Опыт использования цифрового планирования при эндопротезировании тазобедренного сустава в ортопедическом отделении ГВКГ им. Н.Н. Бурденко МО РФ//Кафедра травматологии и ортопедии. 2017. №3(23). C. 95-99
- Гисмалла Н.М., Ивашкин А.Н., Загородний Н.В., Хассан М.Ю. Преимущества применения метода двойной мобильности при первичном эндопротезировании тазобедренного сустава//Кафедра травматологии и ортопедии. 2017. №3(23). C. 82-86
- Терновой К.С., Бобров Д.С., Черепанов В.Г., Белякова А.М. Диагностика и ортопедическая коррекция структурно-функциональных нарушений пояснично-тазовой области перед эндопротезировани-ем тазобедренного сустава//Кафедра травматологии и ортопедии. 2017. №2(22). C. 5-9
- Шестерня Н.А., Лазарев А.Ф., Иванников С.В., Жарова Т.А., Солод Э.И., Абдул А.М. Эндопротезирование тазобедренного сустава: нестабильность вертлужного компонента//Кафедра трав-матологии и ортопедии. 2016. №3(19). C. 39-44
- Кавалерский Г.М., Мурылев В.Ю., Рукин Я.А., Елизаров П.М., Музыченков А.В. Ревизионная хирургия тазобедренного сустава: роль индивидуальных артикулирующих спейсеров//Кафедра травматологии и ортопедии. 2014. № 4(12). C. 4-8
- Бут-Гусаим А.Б., Сиротин И.В., Пименов А.А. Локальная анти-биотикопрофилактика препаратом COLLATAMP eG при бесцементном эндопротезировании тазобедренного сустава//Кафедра травматологии и ортопедии. 2013. № 2(6). C. 13-15
- Мурылев В.Ю., Петров Н.В., Рукин Я.А., Елизаров П.М., Калаш-ник А.Д. Ревизионное эндопротезирование вертлужного компонента эндопротеза тазобедренного сустава//Кафедра травматологии и ортопедии. 2012. №1(1). C. 20-25
- Jahng K.H., Bas M.A., Rodriguez J.A., Cooper H.J. Risk Factors for wound Complications After Direct Anterior Approach Hip Arthroplasty. J. Arthroplasty, 2016, Vol. 31(11), pp. 2583-2587
- Hou N., Jing F., Rong W., He D.W., Zhu J.J., Fang L., Sun C.J. Meta-analysis of the efficacy and safety of drainage after total hip arthroplasty. Zhonghua Yi Xue Za Zhi, 2017, Vol. 97(21), pp.1668-1672


