Риск развития тромбозов сосудов нижних конечностей и лучевая терапия глиом высокой степени злокачественности
Автор: Измайлов Тимур Раисович, Петрова М.В., Паньшин Г.А., Цаллагова З.С., Моргунов А.А., Даценко П.В.
Журнал: Вестник Национального медико-хирургического центра им. Н.И. Пирогова @vestnik-pirogov-center
Рубрика: Оригинальные статьи
Статья в выпуске: 4 т.8, 2013 года.
Бесплатный доступ
В нашем исследовании, включающем 475 пациента с верифицированными злокачественными опухолями головного мозга высокой степени злокачественности (grade 3-4), был проведен анализ влияния основного заболевания, проводимого лечения и общего соматического состояния больного на свертывающую систему, с определением риска тромбобразования. Проведенный анализ показал высокую достоверную значимость влияния тромбозов и степени злокачественности опухоли, а так же варианта лечения и возраста больного на свертывающую систему. Процент кумулятивной выживаемости у пациентов с глиомами головного мозга без выявленных тромбозов составил 59,5%, а в группе больных с их наличием - 56,5%. При этом, общая 2-летняя выживаемость составила - 47% и 18%, соответственно. Зависимость частоты тромбозов и взаимосвязь их образования по критерию общей выживаемости и достоверности полученных результатов позволяют предложить модель для внедрения в практическую радиологию и нейрохирургию.
Опухоли головного мозга, тромбоз
Короткий адрес: https://sciup.org/140188250
IDR: 140188250 | УДК: 617.58:616-005.6(063):616-006.484:615.849.1
The risk of thrombosis of the lower limbs and radiotherapy high-grade gliomas
In our research, including 475 patient with the verified malignant tumors of a brain of high-grade gliomas (grade 3-4), the analysis of influence of the main disease, carried-out treatment and the general somatic condition of the patient on curtailing system, thus definition of risk of a tromboses was carried out. This analysis showed the high authentic importance of influence of thromboses and degree of a tumor, and as option of treatment and a functional condition (index Karnovsky) and age of the patient on curtailing system. The percent of general survival rate at patients with brain gliomas without the revealed thromboses made 59,5 %, in group of patients with existence them - 56,5 %. Thus the general 2-year survival rate made - 47 % and 18 %, respectively. Dependence of frequency of thromboses and interrelation of their education by criterion of the general survival rate and reliability of the received results allow to offer model for introduction in practical radiology and neurosurgery.
Текст научной статьи Риск развития тромбозов сосудов нижних конечностей и лучевая терапия глиом высокой степени злокачественности
Первичные опухоли центральной нервной системы занимают третье место в структуре онкологической смертности у мужчин и четвертое – у женщин в возрасте от 15 до 35 лет и, при этом, находятся на 3-м месте по темпам роста заболеваемости среди всех онкологических новообразований [8, 13]. Среди первичных опухолей головного мозга глиомы высокой степени злокачественности составляют более 40%, а из общего количества всех глиальных опухолей – 75–85% [4].
В России число больных с впервые установленным диагнозом злокачественная опухоль головного мозга и других отделов центральной нервной системы в 2000 году составило 2824, а в 2010 году – 3688 случаев. При этом, динамика заболеваемости населения, распределение по рейтингу среднегодового темпа прироста в России злокачественными опухолями головного мозга и других отделов нервной системы в 2000 году составило 3,66% на 100000 населения, а в 2010 году этот показатель составил 5,11%. Среднегодовой темп прироста составил 3,78%, а общий прирост за 10 лет – 44,86% [1].
В настоящее время, разработанная на основе рекурсивного анализа RTOG классификация RPA для астроцитарных опухолей высокой степени злокачественности и ее последующие модификации являются наиболее информативными при анализе показателей общей выживаемости, качества проведенного лечения и разработок новых подходов лечения данного контингента больных. [9, 10, 11].
Вместе с тем, с нашей точки зрения, несмотря на высокую достоверность (p = 0.00000) классификации RPA по критерию общей выживаемости, недостаточно четко проводится выделение групп больных с благоприятными (класс I–III) и неблагоприятными прогнозами заболевания (классы V–VI) [5].
Учитывая приведенные выше данные, в 2010 г. в Центре была разработана классификация, позволяющая, с нашей точки зрения, более четко выделять группы с благоприятными и неблагоприятными прогнозами заболевания и, в связи с этим, определять в последующем наиболее оптимальные программы лечения. [5, 6]
Адаптированный вариант РНЦРР был построен на следующих прогностических факторах: возраст, уровнем индекса Карновского (ИК) и степень злокачественности (grade 3 или 4), значимых на уровне p < 0,01. Для каждого из перечисленных факторов были выделены параметрические величины, отражающие их прогностическую значимость, а именно:
ВОЗРАСТ: 0 – моложе 50 лет; 1 – 50 лет и старше.
ФУНКЦИОНАЛЬНОЕ СОСТОЯНИЕ: 0 – ИК 80100%; 1 – ИК 60–70%; 2 – ИК 30–50%.
СТЕПЕНЬ ЗЛОКАЧЕСТВЕННОСТИ: 1 – grade 3 (анапластические опухоли); 2 – grade 4 (глиобластома).

После введения выделенных параметрических величин в статистическую базу данных на каждого пролеченного пациента прогностический класс определялся простым методом суммации этих параметров. Так пациент с анапластической астроцитомой в возрасте 36 лет с первоначальным ИК 90% относится к классу I (1+0+0), а с глиобластомой в возрасте 61 года с первоначальным ИК 50% – к классу V (2+1+2).
Материалы и методы
В клинике РНЦРР с 2005 по 2012 года проведено лечение 475 пациентам с верифицированными злокачественными опухолями головного мозга 3–4 степени злокачественности (grade 3–4), у которых был проведен анализ влияния основного заболевания, лечения и общего соматического состояния на свертывающую систему и определение при этом риска тромбобразования. Степень злокачественности grade 3 диагностирована у 130 (27,4%), а grade 4 – у 345 (72,6%) больных.
Из общей группы пролеченных пациентов с опухолями головного мозга (grade 3–4), мужчин было несколько больше (249 пациентов; 52,5%), чем женщин (226 больных; 47,5%).
В целом, отмечено стандартное распределение больных по возрасту при этом заболевании с преобладанием пациентов от 50 до 70 лет, причем у 208 из них возраст на момент верификации диагноза находился в диапазоне от 18 до 49 лет (43,8%), а у 267 – 50 и более лет (56,2%).
В процессе проведения курса лучевой терапии у 47 пациентов (9,7%) был выявлен тромбоз сосудов нижних конечностей по данным ультразвукового исследования и допплерографии, а у 428 больных (89,9%) данных за тромбоз не было выявлено.
Традиционный режим фракционирования с использованием РОД 2 Гр, суммарной очаговой дозой (СОД) 60–62 Гр при (grade 4) и 54–56 Гр (grade 3) использован у 201 пациентов (41,8%), в режиме среднего фракционирования с РОД 3 Гр, СОД при 51–54 Гр (grade 4) и 45–48 Гр (grade 3) – у 274 больных (58,2%).
В настоящее время в информационную базу данных Центра включено около 100 различных параметрических и непараметрических факторов на каждого пролеченного больного. Для анализа неудач лечения использовался корреляционный анализ, расчеты кумулятивной выживаемости методом Каплан-Майера, и многофакторный анализ регрессии Кокса. Вычисление непосредственных результатов по одному из вышеуказанных методов статистической обработки выполнялся с помощью программы SPSS и StatSoft.
Результаты
В наших предыдущих исследованиях показана высокая значимость критерия общей выживаемости больных по выделенным в классификации RPA (вариант RTOG) факторам [2, 3, 5, 6, 7], из которых достоверно значимыми на уровне p < 0,01 оказались возраст, уровень индекса Карновского, степень злокачественности (grade 3 или 4).
В клинике РНЦРР проведено специальное лечение 475 пациентов со злокачественными глиомами grade 34. Распределение на каждого из 475 пациентов данных в адаптированной классификации RPA (вариант РНЦРР), представлено следующим образом: класс I определен у 63 пациентов (13,3%), класс II – у 94 (19,8%), класс III – у 128 (26,9%), класс IV – у 155 (32,6%) и класс V – соответственно у 35 пациентов (7,4%). Распределение больных по классам, медиане наблюдения, летальным исходам, общей 2-летней выживаемости и количество тромбозов у больных представлены в табл. 1.
Как видно из табл. 1, практически между всеми классами отмечены достоверные различия по показателям общей выживаемости. Процент летальных исходов с тромбозами при глиомах в классах I–V составил 3,2%, 2,1%, 7%, 14,8% и 28,6% соответственно, что свидетельствует о прямой взаимосвязи риска развития тромбозов и классами адаптированной модели РНЦРР.
Регрессионная модель выживаемости Кокса
Регрессионная модель Кокса позволяет с помощью ряда независимых переменных прогнозировать общую выживаемость. Обычно любая оценка параметра (регрессионной модели), которая, по крайней мере, в два раза превосходит свою стандартную ошибку (t-value > 2,0), может рассматриваться как статистически значимая (на уровне р < 0.05). В рамках нашего исследования проведен анализ с помощью регрессионной модели выживаемости Кокса для независимых переменных при тромбозах, а именно: уровень Индекса Карновского (ИК), возраст (<>50 лет), объему резекции опухоли, разовых очаговых дозах (2 и 3 Гр), уровню злокачественности (grade 3 и 4).
Табл. 1. Распределение больных по классам, медиане наблюдения, летальным исходам, общей 2-летней выживаемости и количеству тромбозов у больных при адаптированном варианте классификации РНЦРР
|
Классы |
Всего |
Умерло (%) |
Медиана (годы) |
2-летняя ОВ |
Тромбоз |
Достоверность |
|
I класс |
63 |
2 (3,2%) |
0,600000 |
97,9% |
2 (3,2%) |
- |
|
II класс |
94 |
15 (16%) |
1,023288 |
76,4% |
2 (2,1%) |
p (I-II) = 0.15359 |
|
III класс |
128 |
41 (32%) |
0,805480 |
52,2% |
9 (7%) |
p (II-III) = 0.01475 |
|
IV класс |
155 |
107(69%) |
0,821918 |
13,8% |
23 (14,8%) |
p (III-IV) = 0.00099 |
|
V класс |
35 |
28 (80%) |
0,693151 |
8,2% |
10 (28,6%) |
p (IV-V) = 0.00395 |
Данные представлены в табл. 2.
Как видно из табл. 2, выявлены высокие достоверные различия выявленных тромбозов и общей выживаемости по ИК, возрасту, объему резекции опухоли и разовым очаговым дозам, а различные гистологические формы глиом и наличие тромбоза не влияло на показатель общей выживаемости.
Общая выживаемость больных с тромбозом в зависимости от уровня индекса Карновского
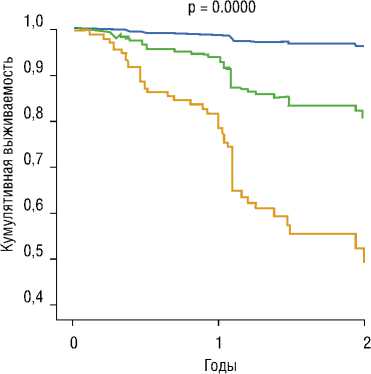
В зависимости от функционального состояния пациента исследуемой группы (475 больных) были распределены на три уровня индекса Карновского 80–100%, 60–70%, 30–50%. Преобладающее количество пациентов относилось к уровню ИК 60–70%, а именно 219 (46,1%), с уровнем ИК 80–100% – 194 (40,8 %), а 30–50% – 62 (13,1%). Общая выживаемость больных с тромбозами в зависимости от уровня ИК представлена на рис. 1.
Как видно на рис. 1, показатель общей 2-х летней выживаемости пациентов с выявленным тромбозом с уровнем ИК 30–50% составляет 50%, а в группе больных с уровнем ИК 80–100% составил 98%, соответственно. Следует отметить, что вероятность летального исхода в группе больных с ИК 30–50% в 17 раз выше по сравнению с группой больных, у которых ИК 80–100% (95,0% CI: 6.353 – 47.811, p = 0.000). В группе пациентов с уровнем ИК 60–70% вероятность летального исхода в 5,3 раза выше по сравнению с группой, где уровень ИК 80–100% (95,0% CI: 2.060 – 14.086, p = 0.001).
Общая выживаемость больных с тромбозом в зависимости от возраста
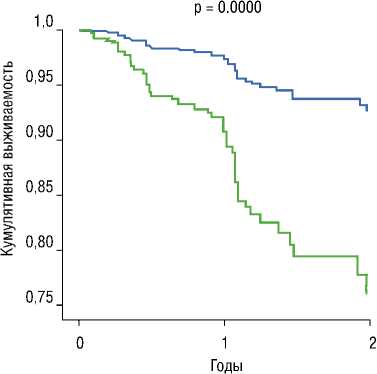
В нашей работе, на момент проведения курса лучевой терапии распределение возраста пациентов в диапазоне от 18 до 49 лет составило 208 (43,8 %) человек, а 50 и более лет у 267 – (56,2%). Данные распределения по показателю общей выживаемости больных с тромбозом в зависимости от возраста, представлены на рис. 2.
Из представленных выше данных следует, что у пациентов, которым меньше 50 лет общая 2-х летняя выживаемость составляет 94%, а у больных старше 50 лет – 76%. Вероятность смерти пациентов старше 50 лет в 3,5 раз выше, чем у молодых (95,0% CI: 1.774 – 7.246, p = 0.000).
Общая выживаемость больных с тромбозом в зависимости от объема хирургического удаления глиомы
Следует отметить, что всем пациентам перед курсом лучевой терапии было проведено хирургическое вмешательство, при этом субтотальное удаление глиомы выполнено у 330 (69,5%) пациентов, тотально у 100 (21,2%) и стереотаксическая или открытая биопсия у 44 (9,3%) соответственно.
Общая выживаемость у больных с тромбозом в зависимости от объема хирургического вмешательства, представлена на рис. 3.
Табл. 2. Сравнительная характеристика независимых переменных по данным регрессионной модели выживаемости Кокса у пациентов при выявленных тромбозах
|
Прогностические факторы |
p |
RR |
95,0% CI для Exp(B) |
|
|
Нижняя |
Верхняя |
|||
|
ИК (80–100%) |
0,000 |
– |
– |
– |
|
ИК (60–70%) |
0,012 |
3,601 |
1,327 |
9,768 |
|
ИК (30–50%) |
0,000 |
13,406 |
4,572 |
39,313 |
|
Возраст (<>50лет) |
0,035 |
2,234 |
1,058 |
4,717 |
|
Объем резекции |
0,000 |
0,293 |
0,155 |
0,553 |
|
Дозы (2 и 3Гр) |
0,012 |
2,379 |
1,211 |
4,672 |
|
Гистология (grade 3 и 4) |
0,689 |
0,846 |
0,373 |
1,917 |
уровни ИК
— 80-100%
60-70%
30-50%
Рис. 1 Общая выживаемость больных с тромбозами в зависимости от уровня индекса Карновского
Возраст (<>50 лет) — >50 — <50
Рис. 2. Общая выживаемость больных с тромбозом в зависимости от возраста

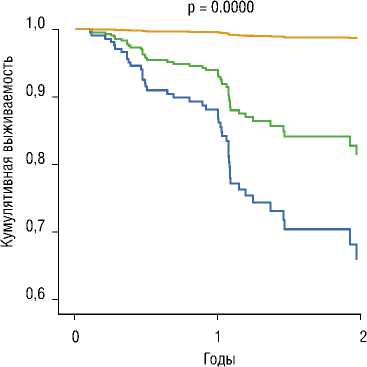
Рис. 3. Общая выживаемость больных с тромбозом в зависимости от объема хирургического вмешательства
Хирургия — СТБ — Субтотал.
Тотал.
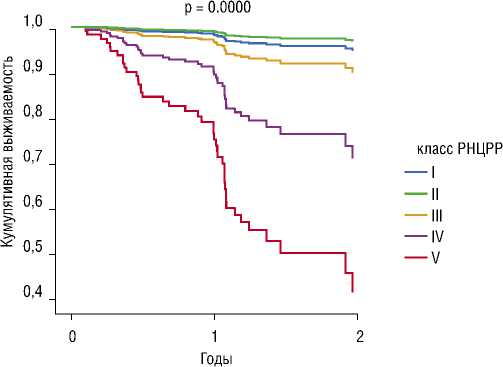
Рис. 4. Общая выживаемость больных с тромбозом в зависимости от класса модели РНЦРР
Как видно на рис. 3, общая 2-х летняя выживаемость при тотальном хирургическом вмешательстве почти в 2 раза выше по сравнению с проведенной СТБ 98% и 65%, соответственно.
Вероятность летального исхода у группе больных с тотальным удалением опухоли в 14 раз меньше по сравнению с проведенной СТБ (95,0% CI: 1.943 – 103.570, p = 0.009).
Общая выживаемость больных с тромбозом в зависимости от уровня разовой очаговой дозы
Из общей группы 475 пациентов с внутримозговыми опухолями головного мозга традиционный курс лучевой терапии проводился у 201 (41,8%) пациентов, режим среднего фракционирования у 274 (58,2%). Хочется обратить внимание на то, что в проведенном регрессионном анализе общей выживаемости по Коксу по совокупности независимых факторов показатель разовой очаговой дозы оказался значимым (p = 0.012, табл. 2), а при проведении однофакторного анализа достоверных различий общей выживаемости у больных с тромбозом в группе с использованием 2 Гр и в группе 3 Гр не выявлено. Из этого следует, что уровень РОД не влияние на риск развития тромбоза у пациентов с глиомами высокой степени злокачественности.
Общая выживаемость больных с тромбозом в зависимости от степени злокачественности
Степень злокачественности grade 3 диагностирована у 130 (27,4%), а grade 4 – у 345 (72,6%) больных.
Наличие гистологической формы глиомы grade 3 и grade 4 не оказала достоверного влияния на показатель общей выживаемости в группе больных с выявленным тромбозом (p > 0.05), как при многофакторном, так и при однофакторном анализах.
Общая выживаемость больных с тромбозом в зависимости приема химиотерапии (Темодал)
У 260 (54,6%) пациентам был проведен курс лучевой терапии с одновременным приемом Темодала 75мг/м2, а у 215 (45,6%) без Темодала. В группе больных с выявленным тромбозом прием химиотерапии не оказал достоверного влияния на показатель общей выживаемости (p > 0.05).
Общая выживаемость больных с тромбозом в зависимости от принадлежности к классу модели РНЦРР
Класс I модель РНЦРР определила у 63 больных (13,3%), класс II – у 94 (19,8%), класс III – у 128 (26,9%), класс IV – у 155 (32,6%) и класс V – соответственно у 35 пациентов (7,4%).
Общая выживаемость больных с тромбозом в зависимости от класса модели РНЦРР представлено на рис. 4.
Как видно на рис. 4, в I–III классами модели РНЦРР достоверных различий показателей общей выживаемости не выявлено, а между IV–V классами выявлены достоверные различия. Вероятность летального исхода пациентов в группе V класса, разработанной модели РНЦРР в 16 раз выше по сравнению с пациентами I класса (95,0% CI: 3.436 – 75.181, p = 0.000), а в IV классе в 6,2 раза выше (95,0% CI: 1.472 – 26.674, p = 0.013) соответственно.
Заключение
В целом, практически между всеми классами, разработанной адаптированной модели РНЦРР, которая построена на факторах, значимых на уровне p < 0,01, а именно возрасте, уровне индекса Карновского и степени злокачественности (grade 3 или 4), отмечены достоверные различия по показателю общей выживаемости. Так же, отмечена прямая взаимосвязь между рисками развития
тромбозов и классами модели РНЦРР, при этом процент летальных исходов в классах I–V составил 3,2%, 2,1%, 7%, 14,8% и 28,6% соответственно.
Общая 2(3)-летняя выживаемость при выявленных тромбозах нижних конечностей оказалась более чем в 2 раза ниже по сравнению с пациентами у которых тромбоз не был выявлен от 16% до 36% и от 20% до 98% соответственно (p = 0.0000).
Для независимых переменных, на основании проведенного нами анализа регрессионной модели выживаемости Кокса при выявленных тромбозах сосудов нижних конечностей. Риск развития тромбозов в 13 раз выше в группе пациентов с ИК 30–50% по сравнению с пациентами ИК 80–100%. У пациентов моложе 50 лет тромбозы в 2 раза меньше выявляются, чем у пациентов пожилого возраста (старше 50 лет). Объем хирургического вмешательства достоверно оказал влияние на показатель общей выживаемости, при этом у пациентов с выполненной СТБ, вероятность летального исхода в 14 раз выше по сравнению с тотальным удаление опухоли.
Пациентам с выявленным тромбозом гистологическая форма глиомы и прием химиотерапии не оказали влияние на показатель общей выживаемости.
В группе больных I–III класса модели РНЦРР достоверных различий показателей общей выживаемости не выявлено, а вот в IV–V классах различия выявлены. Вероятность летального исхода пациентов в группе IV класса модели РНЦРР в 6,2 раз выше по сравнению с пациентами I класса (95,0% CI: 1.472 – 26.674, p = 0.013), а в группе V класса в 16 раза выше, чем в I класса (95,0% CI: 3.436 – 75.181, p = 0.000) соответственно.
В заключении хочется отметить, что прием коагулянтов непрямого действия в обязательном порядке показан пациентам V класса модели РНЦРР (пациентам с глиобластомой, старше 50 лет и с ИК 30–50%), у пациентов IV класса модели с нашей точки зрения, необходим профилактический прием антикоагулянтов.
Список литературы Риск развития тромбозов сосудов нижних конечностей и лучевая терапия глиом высокой степени злокачественности
- Злокачественные новообразования в России в 2010 году (заболеваемость и смертность) под редакцией В.И. Чиссова, В.В. Старинского, Г.В. Петровой М., ФГБУ «МНИОИ им. П.А. Герцена» Минздравсоцразвития России. 2012. 260 с.
- Измаилов Т.Р., Паньшин Г.А., Даценко П.В. Отдаленные результаты лечения при опухолях головного мозга 3-4 степени злокачественности//Вопросы онкол. 2010.Т.56. № 5. С. 565-570.
- Измаилов Т.Р., Паньшин Г.А., Даценко П.В. Факторы риска и отдаленные результаты лечения при опухолях головного мозга 3-4-й степени злокачественности//http://vestnik.rncrr.ru/vestnik/v10/v10.htm.
- Измаилов Т.Р., Паньшин Г.А., Даценко П.В. Опухоли головного мозга. Общие принципы современной диагностики и лечения//Поволжский Онкол. Вестник. 2010. № 3. С. 9-14.
- Измайлов Т.Р., Даценко П.В., Паньшин Г.А. Адаптированный вариант классификации RPA при лечении глиом высокой степени злокачественности (часть 1)//Вестник Российского научного центра рентгенорадиологии Федерального агентства по высокотехнологичной медицинской помощи, 2011, № 3, С. 31-42. [URL:http://vestnik.rncrr.ru/vestnik/v11/papers/izmt_v11.htm (Дата обращения: 10.10.2011 г.)].
- Измайлов Т.Р., Даценко П.В., Паньшин Г.А. Адаптированный вариант классификации RPA при лечении глиом высокой степени злокачественности (часть 2)//Вестник Российского научного центра рентгенорадиологии Федерального агентства по высокотехнологичной медицинской помощи, 2011, № 4, С. 39-54. [URL: http://vestnik.rncrr.ru/vestnik/v11/papers/izmp2_v11.htm (дата обращения: 05.01.2012 г.)].
- Паньшин Г.А., Даценко П.В., Измайлов Т.Р., Зотов В.К. Роль прогностических факторов при лучевой терапии первичных злокачественных глиом головного мозга 3-ей степени злокачественности (Grade III)//http://vestnik.rncrr. ru/vestnik/v11/v11.htm.
- Buckner JC, O’Fallon JR, Dinapoli RP et al. Prognosis in patients with anaplastic oligoastrocytoma is associated with histologic grade//J Neurooncol. 2007. Vol. 84. No 3. P. 279-286.
- Mirmanoff RO, Gorlia T, Mason W et al. Radiotherapy and temozolomide for newly diagnosed glioblastoma: recursive partitioning analysis of the EORTC 269-81/22981-NCIC CE3 phase III randomized trial//J Clin Oncol. 2006. Vol. 24. N 16. P. 2563-2569.
- Li J, Wang M, Won M et al. Validation and Simplification of the Radiation Therapy oncology group recursive partitioning analysis classification for glioblastoma//Int J Radiat Oncol Biol Phys. 2010 Sep 30.
- Reifenberger J, Reifenberger G, Liu L et al. Molecular genetic analysis of oligodendroglial tumors shows preferential allelic deletions on 19q and 1p//Am J Pathol. 1994. Vol. 145. No 5. P. 1175-1190.
- Shaw E, Seiferheld W, Scott C et al. Reexamining the radiation therapy oncology group (RTOG) recursive partitioning analysis (RPA) for glioblastoma multiforme (GBM) patients//Int J Radiat Oncol Biol Phys. 2003. Vol. 57. P. 135-136.
- Stewart LA. Chemotherapy in adult high-grade glioma: a systematic review and meta-analysis of individual patient data from 12 randomised trials//Lancet. 2002. Vol. 359. N 9311. P. 1011-1018.


