Роль цифровизации и телемедицины в организации неотложной помощи на уровне первичной медико-санитарной помощи
Автор: Шарменова С.А.
Журнал: Бюллетень науки и практики @bulletennauki
Рубрика: Медицинские науки
Статья в выпуске: 9 т.11, 2025 года.
Бесплатный доступ
В условиях реформирования здравоохранения Казахстана и перехода к модели устойчивого развития особое значение приобретает интеграция цифровых технологий и телемедицинских сервисов в систему первичной медико-санитарной помощи (ПМСП). Цель данной статьи — рассмотреть роль цифровизации и телемедицины в повышении эффективности организации отделений неотложной медицинской помощи при ПМСП на примере г. Астана. Выявлены ключевые направления цифровой трансформации: использование электронных медицинских карт, онлайн-консультаций и мобильных приложений для вызова неотложной помощи. Рассматриваются управленческие и инфраструктурные барьеры внедрения, а также значимость регионального контекста и уровня развития ПМСП. Особое внимание уделяется потенциалу телемедицины для сокращения времени реагирования, улучшения диспансерного наблюдения и повышения доступности экстренной помощи в сельских и отдалённых районах. В статье подчёркивается, что успешное развитие цифровых решений требует комплексной организационной модели с учётом принципов пациент-ориентированности и управления качеством. Полученные выводы могут быть полезны при проектировании новых отделений неотложной помощи и разработке программ модернизации ПМСП в городах Казахстана.
Цифровизация здравоохранения, телемедицина, первичная медико-санитарная помощь, неотложная помощь
Короткий адрес: https://sciup.org/14133768
IDR: 14133768 | УДК: 614.2 | DOI: 10.33619/2414-2948/118/19
The Role of Digitalization and Telemedicine in Organizing Emergency Care at the Primary Health Care Level
In the context of healthcare reform in Kazakhstan and transition to a sustainable development model, the integration of digital technologies and telemedicine services into the primary health care (PHC) system is of particular importance. The purpose of this article is to consider the role of digitalization and telemedicine in improving the efficiency of emergency medical care departments in PHC using the example of Astana. The key areas of digital transformation are identified: the use of electronic medical records, online consultations and mobile applications for calling an ambulance. Management and infrastructural barriers to implementation, as well as the importance of the regional context and the level of PHC development are considered. Particular attention is paid to the potential of telemedicine to reduce response times, improve dispensary observation and increase the availability of emergency care in rural and remote areas. The article emphasizes that the successful development of digital solutions requires a comprehensive organizational model taking into account the principles of patient-centeredness and quality management. The findings can be useful in designing new emergency departments and developing PHC modernization programs in the cities of Kazakhstan.
Текст научной статьи Роль цифровизации и телемедицины в организации неотложной помощи на уровне первичной медико-санитарной помощи
Бюллетень науки и практики / Bulletin of Science and Practice
УДК 614.2
В современном здравоохранении вопросы своевременного оказания неотложной помощи на уровне первичной медико-санитарной помощи (ПМСП) становятся ключевыми для устойчивого развития системы и повышения качества жизни населения. Это особенно актуально в условиях мегаполисов, таких как г. Астана, где высока потребность в эффективной интеграции инновационных технологий в повседневную практику [5].
Мировая практика показывает, что цифровизация здравоохранения и развитие телемедицинских технологий способны существенно повысить доступность и качество экстренной помощи, а также снизить нагрузку на стационарные учреждения [4, 6]. Цифровизация охватывает широкий спектр инструментов — от электронной медицинской документации и единого регистра пациентов до систем удалённого мониторинга и мобильных приложений для экстренных вызовов [9]
В Казахстане вопросы цифровой трансформации здравоохранения включены в стратегические приоритеты и находят отражение в программах по модернизации ПМСП и диспансерного наблюдения за пациентами [3]. При этом важным направлением является развитие телемедицины как инструмента преодоления территориальных барьеров и расширения охвата медицинской помощью сельских и отдалённых районов [1].
Опыт развитых стран свидетельствует о том, что успех цифровизации зависит не только от уровня технологической оснащённости, но и от выстраивания новой организационной модели, основанной на принципах пациент-ориентированности и междисциплинарного взаимодействия [7, 8]. Вместе с тем остаются нерешёнными вопросы стандартизации данных, защиты конфиденциальности информации и правового регулирования телемедицинских услуг [10].
Изучение роли цифровизации и телемедицины в организации отделений неотложной помощи на уровне ПМСП имеет высокую научную и практическую значимость. Это исследование направлено на анализ существующего опыта и выработку рекомендаций по повышению эффективности экстренной помощи в городской системе ПМСП, с учётом особенностей инфраструктуры и потребностей населения г. Астана. Для достижения целей исследования использован смешанный методологический подход, который объединяет элементы количественного и качественного анализа. Такой подход позволяет комплексно оценить текущее состояние цифровизации и телемедицины в отделениях неотложной помощи при ПМСП, а также выявить ключевые проблемы и точки роста. В первую очередь проведён контент-анализ национальных и региональных программ развития ПМСП, нормативных актов и стратегий цифровизации здравоохранения. В анализе учтены актуальные обзоры и данные о реализации концепций цифровой трансформации здравоохранения [5-7, 10].
Опора на сравнительные литературные обзоры позволила сопоставить модели применения телемедицины в странах с развитой инфраструктурой и в условиях сельских территорий Казахстана. Использовался метод бенчмаркинга — выявление и адаптация передовых практик управления экстренной помощью с элементами цифровизации. Для углублённого понимания практического аспекта описаны реальные кейсы внедрения телемедицинских сервисов в сельской и городской ПМСП [8, 9]. В кейсах акцент сделан на роль цифровых платформ в работе экстренных служб и взаимодействии между пациентом и врачом. Собранные данные обрабатывались с применением методов описательной статистики: расчёт частотных распределений, средних значений и долей. При необходимости применялся метод SWOT-анализа для систематизации сильных и слабых сторон организации экстренной помощи в условиях цифровизации.
Анализ публикаций и доступных региональных данных показывает, что на уровне первичной медико-санитарной помощи (ПМСП) в г. Астана за последние годы достигнут заметный прогресс в части базовой цифровизации. Наибольшее распространение получили электронные медицинские карты пациентов, которые позволяют врачам быстро получать доступ к истории болезни, предыдущим заключениям и результатам лабораторных исследований. Это упрощает взаимодействие между терапевтами, специалистами и узкими консультантами [3].
Важным элементом стал сервис онлайн-записи, который помогает снизить нагрузку на регистратуры и сократить очереди в коридорах. Пациенты всё чаще используют дистанционные чаты с администраторами или врачами для решения организационных вопросов, таких как перенос записи или запрос повторного рецепта [8].
Однако, несмотря на наличие таких сервисов, телемедицина в классическом виде — в форме онлайн-консультаций врача для экстренных случаев — внедрена лишь фрагментарно. В ряде поликлиник реализованы пилотные проекты, например, онлайн-консультации дежурного терапевта, но их применение ограничено внутренними регламентами и чаще всего касается хронических состояний, а не экстренных ситуаций [1].
Отдельного внимания заслуживает мобильный мониторинг пациентов с хроническими заболеваниями. Такие решения активно используются в отдельных клиниках и частных центрах, где пациенты могут передавать данные о показателях здоровья (давление, сахар крови) через мобильные приложения. Но в государственных учреждениях такие технологии пока остаются редкостью [4].
Таблица 1
ПРИМЕРЫ ЦИФРОВЫХ РЕШЕНИЙ В СИСТЕМЕ ПМСП Г. АСТАНА
|
Цифровой инструмент |
Уровень применения |
Источник |
|
Электронные истории болезни |
Высокий уровень внедрения, повсеместно |
Карайланов и др. (2024) |
|
Онлайн-запись и дистанционные чаты |
Средний уровень, в основном в крупных поликлиниках |
Мирошниченко и Мистрюгова (2018) |
|
Телемедицинские консультации для экстренных случаев |
Низкий уровень, единичные пилотные проекты |
Джобалаева и др. (2021) |
|
Мобильный мониторинг хронических больных |
Средний уровень, преимущественно в частных клиниках |
Аксенова и др. (2021) |
Цифровая база на уровне ПМСП в г. Астана позволяет эффективно вести рутинную амбулаторную практику, но остаётся недостаточно интегрированной с задачами оказания срочной и экстренной помощи. На практике это означает, что при обращении пациента с острым состоянием врачу часто приходится полагаться на телефонные консультации или личное посещение, что не всегда оптимально с точки зрения времени и ресурсов. Для повышения эффективности системы ПМСП в экстренной медицине требуется: расширение практики удалённых консультаций дежурных специалистов; интеграция телемедицины с системами вызова скорой помощи; обучение медперсонала работе с цифровыми каналами для неотложных случаев. Несмотря на положительную динамику цифровизации ПМСП в г. Астана, анализ литературы и практических кейсов показывает, что ключевые барьеры всё ещё сохраняются и ограничивают потенциал использования телемедицины в неотложной помощи.
Во-первых, отсутствует единый регламент или чётко прописанный стандарт использования телемедицинских инструментов именно для экстренных случаев. Многие медорганизации применяют онлайн-консультации преимущественно для диспансерного наблюдения и плановых визитов [7]. В ситуациях с внезапным ухудшением состояния пациента или необходимостью срочной консультации профильного специалиста часто отсутствует чёткий алгоритм: какой специалист и в каком порядке подключается к видеоконсультации, какие данные можно и нужно передавать в экстренном порядке. Это порождает правовые и организационные риски.
Во-вторых, в ряде пригородных районов и близлежащих сёл, которые входят в зону обслуживания ПМСП Астаны, сохраняются проблемы с качеством интернета и устойчивостью мобильной связи [1]. При этом именно для удалённых пациентов телемедицина могла бы стать ключевым инструментом экстренного взаимодействия, но технические ограничения делают её применение затруднительным или вовсе невозможным.
В-третьих, важной проблемой остаётся низкий уровень цифровой грамотности у части сотрудников ПМСП — в особенности среди среднего и старшего медицинского персонала (фельдшеры, медсёстры, врачи с большим стажем). Эти специалисты нередко испытывают трудности с освоением новых платформ для онлайн-консультаций или с использованием мобильных приложений для сбора и передачи данных пациента. Это напрямую влияет на качество оказания услуг и скорость работы [8].
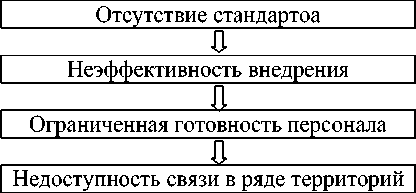
Рисунок 1. Ключевые барьеры цифровизации неотложной помощи на уровне ПМСП
Анализ показывает, что большинство проблем взаимосвязаны. Например, низкая цифровая компетенция медперсонала усугубляется отсутствием типовых инструкций и стандартов. А отсутствие стабильной связи сводит на нет даже хорошо налаженную работу внутри клиники. Несмотря на развернутую базовую цифровую инфраструктуру, для эффективного перехода к полноценной телемедицине в неотложной помощи ПМСП необходимо устранить три ключевых дефицита: создать единые регламенты и алгоритмы действий; расширить зону устойчивого покрытия связи; инвестировать в повышение квалификации сотрудников, ориентируясь на работу с экстренными случаями [6].
Анализ практических кейсов и публикаций показывает, что телемедицинские технологии имеют высокий потенциал для разгрузки стационаров и повышения качества неотложной помощи на уровне ПМСП [3]. Особенно ценным является использование дистанционных консультаций для триажа пациентов с неясными симптомами или при необходимости уточнения диагноза до приезда бригады скорой помощи. Такие решения позволяют: сократить количество необоснованных госпитализаций; снизить нагрузку на отделения экстренной помощи; улучшить маршрутизацию пациентов; быстрее привлекать узких специалистов при острой нехватке кадров на местах (Рисунок 2). Данная схема демонстрирует ключевую точку роста — возможность врача ПМСП или фельдшера оперативно подключить онлайн-консультацию профильного специалиста. Это особенно важно для отдалённых районов или ситуаций, когда опыт врача ПМСП может быть недостаточен для сложной дифференциальной диагностики. Такой «дистанционный триаж» позволяет более обоснованно принимать решение о направлении пациента в стационар или вызове скорой помощи, что экономит ресурсы и время.
[Пациент]
|
↓
[ПМСП: врач/фельдшер]
| \
↓ → [Телемедицинская консультация со специалистом]
[Решение о направлении]
|
↓
[Отделение неотложной помощи или вызов СМП]
Рисунок 2. Возможная схема интеграции телемедицины в процесс оказания неотложной помощи
Анализ последних исследований и описаний практического опыта показывает, что даже при ограниченных ресурсах ряд организаций здравоохранения уже демонстрирует успешные модели интеграции цифровизации и телемедицины на уровне ПМСП. Аксенова и др. (2021) приводят примеры эффективного применения мобильных приложений и носимых устройств для удалённого наблюдения за пациентами с хроническими заболеваниями или повышенным риском осложнений. Такая практика позволяет своевременно реагировать на ухудшение состояния пациента без необходимости его посещения стационара [4].
Карайланов и др. (2024) описывают кейсы, когда единая цифровая платформа объединяет функции электронной регистратуры, диспетчеризации вызовов и удалённых консультаций специалистов. Это значительно ускоряет обработку обращений и повышает координацию между фельдшерами ПМСП и профильными врачами [3].
В работе Хальфина и соавт. (2019) подчёркивается новая роль регистратуры ПМСП. Вместо классической функции записи к врачу регистратура превращается в центр цифрового взаимодействия пациента с системой здравоохранения: принимает запросы онлайн, координирует доступ к телемедицинским консультациям, управляет повторными визитами и анализами [10].
Результаты проведённого анализа подтверждают, что цифровизация первичной медикосанитарной помощи (ПМСП) в г. Астана уже достигла базового уровня — это выражается во внедрении электронных историй болезни, онлайн-записи и электронного документооборота [3, 5]. Однако ключевые элементы, такие как использование телемедицины в экстренных случаях, пока развиты недостаточно и не имеют единых стандартов применения [7]. Это согласуется с выводами. Даже развитая ИТ-инфраструктура сама по себе не гарантирует качественного и устойчивого эффекта — без подготовки кадров и обновления организационных процессов цифровые решения могут оставаться фрагментарными. В обсуждении важен и территориальный фактор, в сельских и пригородных районах наблюдается нехватка устойчивого интернет-покрытия и слабо развита культура телемедицинского взаимодействия. Это создаёт риск неравномерного доступа к неотложной помощи, что особенно критично для пациентов с ограниченной мобильностью или для тех, кто проживает вдали от крупных городских клиник [7-10].
Анализ пилотных решений демонстрирует, что даже точечные цифровые инициативы могут снижать нагрузку на отделения неотложной помощи и стационары за счёт удалённого триажа и мобильного мониторинга. Такой подход потенциально позволяет быстрее выявлять осложнения, оперативно консультировать пациентов и распределять ресурсы экстренных служб более рационально. Остаётся открытым вопрос формирования единых протоколов и правовых механизмов, регулирующих использование телемедицины именно в контексте экстренной помощи. Проблема усугубляется и недостаточной готовностью части медперсонала работать с ИТ-инструментами [5].
Обобщая проведённый анализ, можно сделать вывод, что цифровизация и развитие телемедицины на уровне первичной медико-санитарной помощи (ПМСП) в г. Астана имеют значительный потенциал для повышения доступности и эффективности оказания неотложной помощи населению. На сегодняшний день уже создана базовая инфраструктура: активно используются электронные истории болезни, системы онлайн-записи и элементы электронного документооборота [3, 8].
Однако ряд ключевых барьеров — таких как отсутствие стандартизированных протоколов телемедицинских консультаций в экстренных ситуациях, неравномерность технического обеспечения в пригородах и недостаточная готовность персонала — сдерживают полное раскрытие потенциала этих технологий [1, 2]. Анализ передового опыта показывает, что точечные пилотные решения, такие как мобильный мониторинг и цифровая диспетчеризация вызовов, уже демонстрируют эффективность и могут стать основой для масштабирования лучших практик [4, 10].
Для формирования современной модели оказания неотложной помощи в системе ПМСП требуется комплексный подход: не только развитие технологической базы, но и подготовка кадров, создание единых стандартов и устранение «цифрового неравенства» между городом и сельскими районами. В этом контексте важна согласованность действий всех участников — медицинских организаций, регуляторов и образовательных учреждений. Стратегическая цель на ближайшие годы — интеграция телемедицины в экстренные сценарии оказания помощи и создание устойчивой, гибкой и пациент-ориентированной модели ПМСП, способной быстро адаптироваться к вызовам времени и новым потребностям населения.


