Роль фотодинамической терапии в лечении местнораспространённого рака лёгкого
Автор: Рагулин Ю.А., Каплан М.А., Каприн А.Д., Галкин В.Н., Капинус В.Н.
Рубрика: Научные статьи
Статья в выпуске: 4 т.24, 2015 года.
Бесплатный доступ
В настоящее время, несмотря на достижения диагностики, разработку и совершенствование лечебных подходов, внедрение новых групп лекарственных препаратов отдалённые результаты лечения рака лёгкого остаются неудовлетворительными. Около 80% больных раком лёгкого к моменту установления диагноза признаются неоперабельными вследствие значительной распространённости, морфологической структуры процесса или тяжёлых сопутствующих заболеваний. У данного контингента больных возникает необходимость более широкого применения консервативных методов лечения. В работе представлена оценка эффективности фотодинамической терапии (ФДТ) в лечении эндобронхиального рака лёгкого и её роли при комбинировании с лучевой терапией. В исследование включено 92 больных с морфологически верифицированным местнораспространённым немелкоклеточным раком лёгкого (НМРЛ), которым проведено консервативное лечение в клинике МРНЦ. Все больные имели обтурационные вентиляционные нарушения, обусловленные опухолевым стенозом главного или долевого бронха. 63 из них проведена эндоскопическая ФДТ с хлориновыми фотосенсибилизаторами. В исследовании показана высокая клиническая эффективность ФДТ и безопасность её использования. Проведение ФДТ перед лучевой терапией у больных с опухолевым стенозом крупных бронхов позволяет добиться выраженного положительного эффекта, заключающегося в ликвидации ателектаза и устранении гиповентиляции. Медиана выживаемости больных III стадией НМРЛ в группе ФДТ+ЛТ составила 15,4 месяца, в то время как в группе ЛТ - 13,2 месяца. Таким образом, добавление ФДТ в терапевтические программы при неоперабельном раке лёгкого улучшает результаты консервативного лечения, увеличивая показатели выживаемости и качества жизни больных.
Рак лёгкого, фотодинамическая терапия, хлориновые фотосенсибилизаторы, лучевая терапия, бронхоскопия, осложнения, опухолевый стеноз, вентиляционные нарушения, выживаемость, качество жизни
Короткий адрес: https://sciup.org/170170224
IDR: 170170224
Role of photodynamic therapy in the treatment of locally advanced lung cancer
The study was performed to evaluate efficacy of photodynamic therapy (PDT) and to examine the role of PDT combined with radiation therapy in the treatment of endobronchial lung cancer. Patients (93) with morphologically confirmed locally advanced non-small cell lung cancer who previously underwent conservative treatment at the clinics of MRRC were included in the study. All patients had obstructive ventilation disorders caused by tumor stenosis of the main bronchus or a lobar bronchus. Sixty three (63) patients received endoscopic PDT with chlorine photosensitizers. The study demonstrates high clinically efficacy and safety of this treatment modality. The use of phototodynamic therapy prior to radiation therapy for patients with tumor stenosis of large bronchi has brought achievement of pronounced positive therapeutic effect due to elimination of atelectasis and hypoventilation. The results of study allow us to conclude, that inclusion of photodynamic therapy in the treatment schemes for inoperable lung cancer can improve outcome of conservative treatment and quality of life, as well as increase survival time.
Текст научной статьи Роль фотодинамической терапии в лечении местнораспространённого рака лёгкого
Рак лёгкого является одной из наиболее распространённых форм опухолей и ведущей причиной онкологической смертности у мужчин. Незначительное различие в числе заболевших и умерших характеризует неблагоприятный прогноз заболевания и делает рак лёгкого одной из важнейших медицинских и социально-экономических проблем. Наиболее эффективным методом лечения немелкоклеточного рака лёгкого считается радикальное хирургическое вмешательство, однако только 15-25% больных являются операбельными на момент установления диагноза [1]. Традиционные консервативные методы лечения в настоящее время не позволяют добиться удовлетворительных результатов, кроме того у значительной части пациентов они невозможны по причине осложнённого течения заболевания и неудовлетворительного соматического статуса больных. Поэтому необходима разработка и внедрение новых методов, позволяющих увеличивать количество больных раком лёгкого, которым может быть проведено лучевое, лекарственное и комбинированное лечение. С 80-х годов прошлого столетия в торакальной онкологии стала применяться фотодинамическая терапия (ФДТ). В основе метода ФДТ лежит способность экзогенных химических веществ (фотосенсибилизаторов) избирательно накап-
Рагулин Ю.А.* – зав. отд., к.м.н.; Каплан М.А. – зав отд., д.м.н., проф. МРНЦ им. А.Ф. Цыба – филиал ФГБУ «НМИРЦ» Минздрава России. Каприн А.Д. – ген. директор, чл.-корр. РАН, д.м.н., проф. ФГБУ «НМИРЦ» Минздрава России. Галкин В.Н. – директор, д.м.н., проф.; Капинус В.Н. – врач, к.м.н. МРНЦ им. А.Ф. Цыба – филиал ФГБУ «НМИРЦ» Минздрава России.
ливаться в тканях злокачественной опухоли и под действием света или лазерного излучения вызывать фотохимические реакции, приводящие к разрушению раковых клеток. Основную роль в механизме противоопухолевого воздействия играют фотохимические реакции с образованием синглетного кислорода, повреждающего клеточные мембраны. Фототоксический эффект усиливается благодаря нарушению кровообращения опухоли при повреждении эндотелия сосудов опухоли и цитокиновым реакциям [2, 3]. Преимуществами данного метода лечения перед другими являются избирательность поражения опухоли и возможность многократного повторения лечебной процедуры [4, 5]. Широкое использование эндоскопических хирургических технологий расширило спектр показаний к ФДТ в онкопульмонологии как при изолированном применении, так и с другими методами эндобронхиального воздействия [6]. Наибольшие успехи достигнуты при лечении ранних форм центрального рака лёгкого, сделав метод ФДТ альтернативой хирургии и лучевой терапии у соматически осложнённых больных. При распространённых опухолях в случаях выраженной дыхательной недостаточности, обусловленной обтурационными вентиляционными нарушениями, ФДТ оказывает выраженный симптоматический эффект и создает возможность проведения лучевой и химиотерапии. Основным направлением развития данного метода является определение места и показаний к ФДТ в схемах комбинированного и комплексного лечения рака лёгкого [7-9]. Другой перспективой является разработка и внедрение новых фотосенсибилизаторов [10, 11]. Как и при других злокачественных опухолях, комбинирование двух или трёх методов ведёт к увеличению вероятности излечения опухоли. При этом необходимо потенцировать преимущества используемых методов и минимизировать их недостатки. Так, ФДТ обладает высокоэффективным местным действием, но не оказывает прямого влияния на микрометастазы в прилегающей ткани и региональных коллекторах. Лучевая терапия, наоборот, достаточно продуктивно воздействует на локорегионарные микрометастазы, но в то же время, в ряде случаев, не достигает полного эффекта при воздействии на саму опухоль. Учитывая данные обстоятельства, представляется возможным и весьма перспективным сочетание лучевой терапии и ФДТ. При этом предварительное проведение ФДТ больным с эндобронхиальной опухолевой обструкцией способно улучшить результаты лучевой терапии путём реализации следующих механизмов:
-
- прямой цитотоксический эффект приводит к уменьшению объёма опухолевой ткани, и, следовательно, способен увеличить эффективность лучевой терапии [6, 12];
-
- восстановление проходимости бронхиального дерева снижает риск развития гнойно-воспалительных осложнений в лёгком, в том числе в процессе проведения лучевой терапии [13];
-
- восстановление пневматизации лёгочной ткани и следующее за этим восстановление микроциркуляции способно уменьшить выраженность постлучевых фиброзных изменений [14, 15];
-
- уменьшение изнуряющих симптомов: одышки, кашля и кровохарканья облегчает состояние больного, а в некоторых случаях открывает возможность для дальнейшего лечения (перевод из инкурабельного состояния в курабельное) [16];
-
- создаёт возможность более точного формирования полей облучения при дозиметрическом планировании после восстановления анатомических структур [17].
В значительной степени указанные моменты относятся и к химиотерапии. В настоящее время в мире существуют работы, как экспериментального, так и клинического характера, затрагивающие тему включения ФДТ в схемы комбинированного и комплексного лечения [7, 18].
Lam et al. сообщили о сравнении эффективности лучевой терапии и сочетанной лучевой терапии с ФДТ при раке лёгкого. В рандомизированную группу входил 41 больной. Обструкция дыхательных путей разрешилась после сочетанного применения лучевой и фотодинамической терапии у 70% больных, в то время как проходимость дыхательных путей восстановилась лишь у 10% пациентов, получивших только лучевую терапию [18]. К сожалению, количество клинических работ по возможности сочетания ФДТ с другими методами консервативной терапии невелико и пока не позволяет сделать достоверных выводов о целесообразности комбинирования [19].
Цель данной работы – оценка эффективности ФДТ в лечении эндобронхиального рака лёгкого и её роли при комбинировании с лучевой терапией.
Материалы и методы
В исследование включено 92 больных с морфологически верифицированным неоперабельным немелкоклеточным раком лёгкого, которые в период с 2003 по 2013 гг. получали консервативное лечение в клинике МРНЦ. Все пациенты имели обтурационные вентиляционные нарушения, обусловленные опухолевым стенозом главного или долевого бронха. 63 из них проведена эндоскопическая фотодинамическая терапия с хлориновыми фотосенсибилизаторами по следующей методике: за 2 часа до эндобронхиальной процедуры больным внутривенно капельно вводился «Фотолон» в дозе 1,2-1,9 мг/кг или «Фотодитазин» в дозе 0,7-0,9 мг/кг, для проведения ФДТ использовали лазерные терапевтические установки, генерирующие излучение с длиной волны, соответствующей спектру поглощения фотосенсибилизатора, с выходной мощностью лазера 1,2-1,6 Вт, плотность энергии лазерного излучения 100-300 Дж/см2. Для подведения лазерного луча к опухоли применяли кварцевые волоконные световоды c торцевым типом дистального конца и с микролинзой. Количество полей облучения определяли в зависимости от размеров и локализации опухоли. Эндоскопические процедуры выполняли с помощью видеоинформационной системы OLYMPUS EVIS Exera 160. Для обезболивания использовали местную анестезию лидокаином и общую седацию.
Для оценки вклада ФДТ в результаты сочетанного лечения проведена сравнительная оценка восстановления вентиляционных нарушений по данным рентгенографии. В основной группе 28 больным перед лучевой (или химиолучевой) терапией проводилась ФДТ с целью реканализации бронха и восстановления пневматизации лёгочной ткани. В качестве контроля использованы данные 29 больных, получавших лучевую или химиолучевую терапию без эндобронхиального лечения. Пациенты были сопоставимы по стадиям заболевания, степени вентиляционных нарушений, морфологическим вариантам, возрастным характеристикам и полу. Всем больным проводилась лучевая терапия по методике дробления дневной дозы 2,5 Гр на две фракции: 1 Гр и 1,5 Гр с интервалом 4-5 часов. ФДТ с фотосенсибилизаторами хлоринового ряда проводили за 10-14 дней до начала лучевой терапии. По 14 больных из каждой группы получали одновременную химиотерапию по схеме цисплатин+этопозид или карбопла-тин+паклитаксел. Эффективность ФДТ оценивали по степени восстановления пневматизации лёгочной ткани, определяемой рентгенологически. Отдельно проведена сравнительная оценка выживаемости больных НМРЛ III стадии в 2 группах: с ФДТ(n=26) и без неё (n=27).
Результаты и обсуждение
Сроки наблюдения за больными составляют от 5 недель до 5 лет. В качестве оценки эффективности проведённого лечения использовали данные бронхоскопии, спирометрии, рентгенологическую картину, динамику жалоб больных, показатели общей выживаемости. При бронхоскопии через 5-7 дней после ФДТ у 24,6% больных отмечался поверхностный некроз опухоли, у 70,4% глубокий некроз, у 5% больных реакции со стороны опухолевой ткани не наблюдалось. При этом же исследовании, выполненном через месяц после ФДТ, у 60,9% выявлена полная регрессия экзофитного компонента опухоли, у 34,1% отмечено уменьшение опухолевого очага, у 5% больных уменьшения опухоли не выявлено. Клинически реализация эффекта фотодинамической терапии проявлялась в полном прекращении кровохарканья у 72% больных, уменьшение кашля отметило 53% больных, уменьшение одышки – 44% больных, имевших данные симптомы.
У всех больных введение фотосенсибилизатора протекало без побочных реакций и переносимость этих препаратов была удовлетворительной. Проявлений кожной фототоксичности при соблюдении светового режима в течение 3 суток после ФДТ не наблюдали. Наиболее часто встречающимися осложнениями процедуры ФДТ являются местные воспалительные процессы. Из 63 наблюдаемых больных у 7 развилась пневмония лёгкой степени тяжести течения, сопровождавшаяся характерной клинической и рентгенологической симптоматикой. У 4 больных – эндобронхит, проявлявшийся усилением кашля, увеличением количества отделяемой мокроты, повышением температуры тела до субфебрильных цифр, при эндоскопическом исследовании определялась очаговая отёчность и гиперемия слизистой бронхов на стороне поражения. В ходе выполнения исследования для снижения частоты воспалительных осложнений нами было принято решение использовать антибиотики широкого спектра действия сразу после процедуры ФДТ в течение 5-7 суток, что в значительной степени позволило уменьшить частоту бронхитов и пневмоний.
Основными типами вентиляционных нарушений, которые развиваются в лёгком в результате опухолевой обструкции бронхов, являются ателектаз и гиповентиляция. В проводимом исследовании исходные дыхательные нарушения были классифицированы на следующие категории:
-
1) ателектаз доли или лёгкого;
-
2) субателектаз доли (ателектаз сегментов + гиповентиляция доли);
-
3) гиповентиляция (доли или сегмента).
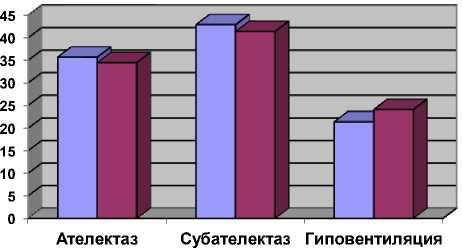
□ ФДТ+ЛТ
□ ЛТ
Рис. 1. Вентиляционные нарушения у больных в исследуемых группах до лечения (%).
Частота вентиляционных нарушений у больных в исследуемых группах была сопоставима по степени их выраженности (рис. 1). Контрольное рентгенологическое исследование выполнялось при достижении СОД 50-55 Гр. Динамику со стороны вентиляционных нарушений оценивали следующим образом.
-
1. Положительная:
-
- выраженная (разрешение ателектаза, полное восстановление пневматизации при субателектазе и гиповентиляции);
-
- слабая (уменьшение вентиляционных нарушений).
-
2. Отсутствие рентгенологической динамики.
-
3. Отрицательная (нарастание вентиляционных нарушений).
Рентгенологическая динамика после проведённого лечения
Таблица 1
|
№ |
Лечение |
Число больных |
Положительная динамика |
Без эффекта |
Отрицательная динамика |
|
|
выраженная |
слабая |
|||||
|
1 |
ФДТ+ЛТ |
28 |
20 (71,4%) |
4 (14,3%) |
4 (14,3%) |
– |
|
2 |
ЛТ |
29 |
14 (48,3%) |
4 (13,8%) |
9 (31%) |
2 (6,9%) |
|
Всего |
57 |
34 |
8 |
13 |
2 |
|
Положительная рентгенологическая динамика была достигнута у большего числа больных, получавших лучевую терапию с ФДТ по сравнению с больными контрольной группы (табл. 1). При этом разрешение ателектаза с полным восстановлением пневматизации наблюдалось у 5 больных из 10 (50%) группы ФДТ+ЛТ, в то время как в контрольной группе данное событие отмечено лишь в 2 случаях из 10 (20%). Отсутствие эффекта и отрицательная динамика были зафиксированы у 11 (37,9%) больных группы № 2, а в группе № 1 лишь у 4 (14,3%). Осложнения (пневмонии) наблюдались у 4 (14,3%) больных в группе ФДТ+ЛТ и у 2 (6,9%) в контрольной группе. Однако при анализе частоты осложнений в группе ЛТ+ФДТ отмечено, что у 16 пациентов, которые сразу после ФДТ получали антибактериальную терапию, пневмония развилась только в одном случае (6,3%), что наряду с данными, получаемыми нами при использовании ФДТ у других групп больных раком лёгкого, позволило сделать вывод о необходимости использования антибиотиков широкого спектра действия в профилактических целях сразу после эндоскопической процедуры.
Выраженный симптоматический эффект в значительной степени позволял улучшить состояние больных и начинать лучевую терапию при их лучшем статусе. Следует отметить, что в основную группу было включено 4 больных, которым до ФДТ не планировалось проведения лучевой терапии в связи с тяжёлым состоянием и кровохарканьем. Однако после ФДТ их состояние было стабилизировано, устранены противопоказания к лучевой терапии, которая впоследствии была проведена по соответствующим программам.
Отдельно проведён сравнительный анализ влияния ФТД на отдалённые результаты лечения местнораспространённого рака лёгкого. Для этого у 26 больных III стадией НМРЛ, получивших ФДТ перед лучевой (химиолучевой) терапией, оценена общая выживаемость. В качестве сравнения использованы результаты лечения 27 больных с аналогичной распространённостью процесса, не получавших ФДТ. Медиана выживаемости больных III стадией в группе ФДТ+ЛТ составила 15,4 месяца, в то время как в группе ЛТ – 13,2 месяца. 1, 2 и 3-летняя выжи- ваемость – 42,3% и 37%, 15,4% и 11,1%, 7,7% и 3,7% соответственно (рис. 2). Анализ достоверно установленных причин смерти показал, что фатальное лёгочное кровотечение, как на фоне прогрессирования заболевания, так и без него, развилось у 9 (34,6%) больных при сочетанном лечении (ФДТ+ЛТ), тогда как в контрольной группе данный исход отмечен у 6 (22%) больных.
Cum ulat ive Proport ion Sur viving ( Kaplan- M eier )
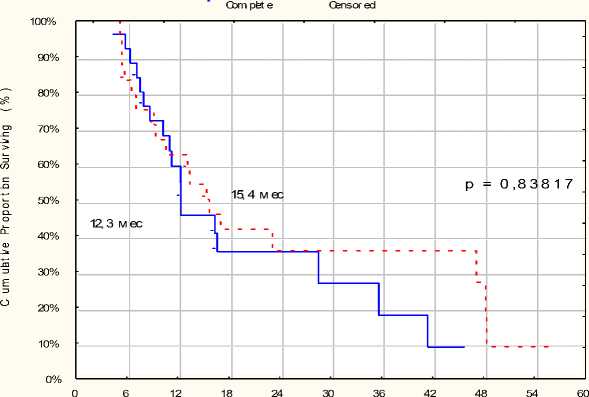
Tme ( month )
Рис. 2. Общая выживаемость больных в группах.
ЛТ
Ф ДТ+ЛТ
Заключение
ФДТ удовлетворительно переносится, обладает высокой клинической эффективностью. Её использование перед лучевой терапией у больных с опухолевым стенозом крупных бронхов позволяет добиться положительного эффекта, заключающегося в ликвидации ателектаза и уменьшении гиповентиляции. Добавление ФДТ в терапевтические программы неоперабельного рака лёгкого позволяет улучшить результаты консервативного лечения, увеличивая показатели выживаемости.
Список литературы Роль фотодинамической терапии в лечении местнораспространённого рака лёгкого
- Трахтенберг А.Х., Чиссов В.И. Рак лёгкого: руководство, атлас. М: ГЭОТАР-Медиа, 2009. 656 с.
- Абакушина Е.В., Романко Ю.С., Каплан М.А., Каприн А.Д. Противоопухолевый иммунный ответ и фотодинамическая терапия//Радиация и риск. 2014. Т. 23, № 4. С. 92-98.
- Wieman T.J., Mang T.S., Fingar V.S., Hill T.G., Reed M.W., Corey T.S., Nguyen V.Q., Render E.R.Jr. Effects of photodynamic therapy on blood flow in normal and tumor vessels//Surgery. 1988. V. 104. P. 512-517.
- Странадко E.Ф. Исторический очерк развития фотодинамической терапии//Лазерная медицина. 2002. Т. 6, вып. 1. С. 4-8.
- Соколов В.В., Телегина Л.В., Пикин О.В., Трахтенберг А.Х., Каприн А.Д. ФДТ при раннем центральном раке лёгкого: клинический опыт МНИОИ им. П.А. Герцена МЗ РФ//Фотодинамическая терапия и фотодиагностика. 2014. № 1. С. 34-35.
- Banerjee A., George J. Bronchoscopic photodynamic diagnosis and therapy for lung cancer//Curr. Opin. Pulm. Med. 2000. V. 6. P. 378-383.
- Спиченкова И.С., Каплан М.А., Гулидов И.А., Сокол Н.К., Пономарев Г.В., Бандурко Л.Н. Сочетанная фотодинамическая и рентгенотерапия саркомы М-1 у крыс//Российский биотерапевтический журнал. 2005. № 3. С. 62-68.
- Арсеньев А.И., Канаев С.В., Барчук А.С., Веденин Я.О., Клименко В.Н., Гельфонд М.Л., Шулепов А.В., Морозова О.А., Барчук А.А., Тарков С.А. Опыт эндотрахеобронхиальных операций в комбинации с химиолучевыми методами при лечении распространённого немелкоклеточного рака лёгкого//Вопросы онкологии. 2007. Т. 53, № 4. С. 461-467.
- Акопов А.Л., Русанов А.А., Молодцова В.П., Чистяков И.В., Казаков Н.В., Уртенова М.А., Райд М., Папаян Г.В. Фотодинамическая терапия в комбинированном лечении рака лёгкого III стадии//Хирургия. Журнал им. Н.И. Пирогова. 2013. № 3. С. 17-20.
- Каплан М.А., Капинус В.Н., Попучиев В.В., Романко Ю.С., Ярославцева-Исаева Е.В., Спиченкова И.С., Шубина А.М., Боргуль О.В., Горанская Е.В. Фотодинамическая терапия: результаты и перспективы//Радиация и риск. 2013. Т. 22, № 3. С. 115-123.
- Pass H.I. Photodynamic therapy for palliation of locally advanced lung cancer//Oncology. 1999. V. 13, N 5. Р. 608-613.
- Harrod-Kim P. Tumor ablation with photodynamic therapy: introduction to mechanism and clinical applications//J. Vasc. Interv. Radiol. 2006. V. 11. P. 1441-1448.
- Ono R., Egawa S., Ikeda S. Combined treatment of endoscopic laser irradiation and radiotherapy in lung cancer//Gan. To Kagaku Ryoho. 1989. V. 16. P. 1418-1424.
- Makimoto T., Tsuchiya S., Hayakawa K. Saitoh R., Mori M. Risk factors for severe radiation pneumonitis in lung cancer//Jpn. J. Clin. Oncol. 1999. V. 29. P. 192-197.
- Rancati T., Ceresoli G.L., Gagliardi G., Schipani S., Cattaneo G.M. Factors predicting radiation pneumonitis in lung cancer patients: a retrospective study//Radiother. Oncol. 2003. V. 67. P. 275-283.
- Wieman T.J., Diaz-Jimenez J.P., Moghissi K., Leroy M., McCaughan J., Spinelli P., Lang N. Photodynamic therapy (PDT) with photofrin® is effective in the palliation of obstructive endobronchial lung cancer: Results of two randomized trials//Proc. Am. Soc. Clin. Oncol. 1998. V. 17. Р. 464a. Abstract 1782.
- Рагулин Ю.А. Фотодинамическая терапия с фотосенсибилизаторами хлоринового ряда в комбинированном лечении центрального рака лёгкого: автореф. дис. … канд. мед. наук. Обнинск, 2007. 18 с.
- Lam S., Grafton C., Coy P., Voss N., Fairey R. Combined photodynamic therapy (PDT) using photofrin and radiotherapy (XRT) versus radiotherapy alone in patients with inoperable obstructive non-small cell bronchogenic carcinoma//SPIE. 1994. V. 1616. P. 20-28.
- Ost D. Photodynamic therapy in lung cancer//Oncology. 2000. V. 14, N 3. Р. 379-391.


