Роль и место тактики damage control при ранениях живота с повреждением селезенки
Автор: Масляков Владимир Владимирович, Барсуков Виталий Геннадиевич, Урядов Сергей Евгеньевич, Горбелик Виктор Ростиславович, Чуманов Алексей Юрьевич, Куликов Сергей Александрович
Журнал: Вестник медицинского института "РЕАВИЗ": реабилитация, врач и здоровье @vestnik-reaviz
Рубрика: Клиническая медицина
Статья в выпуске: 5 (41), 2019 года.
Бесплатный доступ
Цель исследования: определить роль и место тактики damage control при ранениях живота с повреждением селезенки.Материалы и методы. Настоящее исследование основано на анализе лечения 224 раненых, из общего числа раненых 99 (44,1 %) поступили с пулевыми ранениями, 27 (12 %) - с осколочными и 98 (43,7 %) - с колото-резаными ранами.Результаты. Анализ, проведенный в группе раненых, которым была применена тактика damage control и традиционная хирургическая тактика, показал, что в группе, где применялась данная тактика, было отмечено статистически достоверное снижение летальных исходов. Так, в группе с применением damage control летальность составила 16 (7,1 %), а в группе с обычной хирургической тактикой - 30 (13,3 %). При этом в группе с огнестрельными ранениями селезенки летальность при применении тактики damage control составила 12 (5,3 %), то в группе с традиционной хирургической тактикой - 29 (13 %). В группе раненых с колото-резаными ранениями соответственно 1 (0,4 %) и 4 (1,7 %). Кроме того, отмечалось снижение осложнений, в группе с применением damage control осложнения составили 12 (5,3 %), а в группе с обычной хирургической тактикой - 25 (11,2 %). При этом в группе с огнестрельными ранениями селезенки осложнения при применении тактики damage control развились в 8 (3,6 %), то в группе с традиционной хирургической тактикой - 15 (6,7 %). В группе раненых с колото-резаными ранениями соответственно 4 (1,8 %) и 10 (4,5 %).
Ранения селезенки, ближайший послеоперационный период, тактика damage control
Короткий адрес: https://sciup.org/143172253
IDR: 143172253 | УДК: 616-001-089.16
Role of the damage control tactics in patients with abdominal injuries associated with damage to the spleen
Objective: to evaluate the role of the damage control tactics in patients with abdominal injuries associated with damage to the spleen. Materials and methods. This study included 224 patients with abdominal injuries; of them, 99 individuals (44.1%) had gunshot wounds; 27 patients (12%) had shrapnel wounds; and 98 patients (43.7%) had stab wounds. Results. The analysis of treatment outcomes demonstrated that the use of damage control tactics significantly reduced the number of lethal outcome compared to conventional surgery. Death rate among patients that underwent damage control surgery was 7.1% (n = 16), whereas in patients that underwent conventional surgery it was 13.3% (n = 30). Among participants with gunshot wounds treated using the damage control tactics, death rate was 5.3% (n = 12), while in patients with gunshot wounds who had conventional treatment, death rate reached 13% (n = 29). In the group of stab wounds, death rate was 0.4% (n = 1) and 1.7% (n = 4) in patients who had damage control surgeries and conventional surgeries, respectively. Moreover, the use of damage control tactics significantly reduced the incidence of complications compared to standard treatment (5.3% vs 11.2%). Eight patients (3.6%) with gunshot wounds treated using the damage control tactics developed complications, whereas in the group of gunshot wounds treated using conventional methods, 15 patients (6.7%) developed complications. Among participants with stab wounds, death rate was 1.8% and 4.5% in patients who had damage control surgeries and conventional surgeries, respectively.
Текст научной статьи Роль и место тактики damage control при ранениях живота с повреждением селезенки
Введение. В настоящее время травма селезенки занимает одно из ведущих мест в абдоминальной хирургии, по данным литературы повреждения этого органа встречаются в 22,3–30 %, при этом повреждения селезенки занимают второе место по частоте повреждений паренхиматозных органов [1]. Учитывая анатомическое строение селезенки, невозможность ее ушивания, основной операцией, которая выполняется при повреждениях этого орга- на, является спленэктомия [2]. Летальность при сочетанных травмах живота с повреждениями селезенки составляет от 28,6 % до 35 % [3, 4]. С целью снижения летальных случаев и осложнений в ближайшем послеоперационном периоде при сочетанной травме в настоящее время предложен метод «damage control» [6].
Цель исследования: определить роль и место тактики damage control при ранениях живота с повреждением селезенки.
Материалы и методы. Настоящее исследование основано на анализе лечения 224 раненых, выполненное на базе 9-й городской больницы г. Грозный (Чеченская Республика), а также в отделении экстренной хирургии больницы скорой медицинской помощи г. Энгельса в период с 2002 по 2017 годы.
Распределение пациентов по возрасту и полу представлено в таблице 1.
Таблица 1
|
Возраст |
Мужчины |
Женщины |
||
|
абс. число |
% |
абс. число |
% |
|
|
До 20 лет |
34 |
15,1 |
– |
– |
|
21–30 лет |
78 |
34,8 |
10 |
4,6 |
|
31–40 лет |
61 |
27,2 |
14 |
6,2 |
|
41–50 лет |
21 |
9,4 |
6 |
2,8 |
|
Всего |
194 |
86,6 |
30 |
13,3 |
Критериями включения в исследование служили:
-
• наличие ведущего огнестрельного изолированного проникающего ранения живота;
-
• наличие ведущего огнестрельного сочетанного проникающего ранения живота или торакоабдоминального ранения;
-
• наличие ведущего колото-резаного изолированного проникающего ранения живота;
-
• наличие ведущего колото-резаного сочетанного проникающего ранения живота или торакоабдоминального ранения.
Критериями исключения выступали:
-
• наличие сочетанных повреждений головы и шеи;
-
• наличие взрывных поражений.
Травмы селезенки классифицировали по Муру (1991). Данная классификация принята Американской ассоциацией хирургов травмы (American Association for the Surgery of Trauma – AAST).
Из общего числа раненых 99 (44,1 %) поступили с пулевыми ранениями, 27 (12 %) – с осколочными и 98 (43,7 %) – с колото-резаными ранами (рис. 1).
Изолированные ранения селезенки выявлены у 131 (58,4 %) раненого, в остальных 93 (41,5 %) наблюдений выявлены сочетанные и множественные повреждения.
Использованы стандартные клинические, инструментальные и лабораторные методы исследования. Но необходимо указать, что доступность исследований была ограничена частым отсутствием расходных материалов, часто возникающими проблемами с подготовленным персоналом диагностических отделений, а также коммунальными ограничениями.
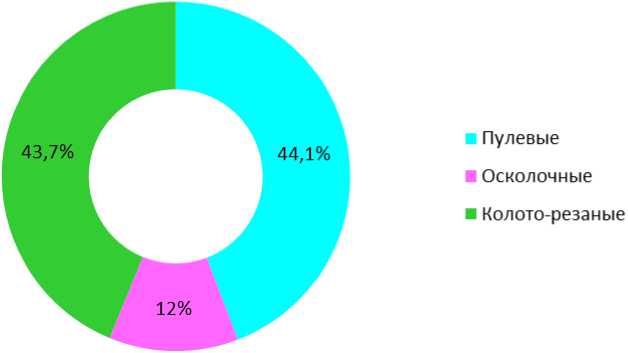
Рис. 1. Соотношения характера ранений селезенки (в %)
Наиболее диагностически значимыми симптомами огнестрельных ранений груди и живота, были: локальный статус, гемодинамические показатели, перитонеальные симптомы, напряжение брюшной стенки; наличие в ране кишечных петель, сальника, желудочного и кишечного содержимого. Это позволило на стадии клинического обследования (в сжатые сроки) достоверно разграничивать проникающий и непроникающий характер огнестрельных ранений груди и живота.
Среди специальных методов, по нашему мнению, наибольшей диагностической информативностью обладают диагностическая микролапаротомия, диагностическая пункция плевральной полости, обзорная рентгенография, катетеризация мочевого пузыря, пальцевое исследование (прямой кишки), ревизия раны.
Лечебно-диагностическая тактика в отношении раненых каждой группы имеет свои особенности, обусловленные, прежде всего срочностью проведения оперативного вмешательства и состоянием раненого.
Для более четкого понимания зависимости выбора диагностических и лечебных мероприятий от вида повреждения нами в отдельных разделах рассмотрена использованная хирургическая диагностическая и лечебная тактика при проникающих ранениях живота, груди и торакоабдоминальных ранениях.
При ранениях живота в целом, и при ранениях селезенки в частности огромное значение имеет фактор времени, который определяет не только течение ближайшего послеоперационного периода, наличие осложнений, летального исхода, но и характер оперативного лечения. В связи с этим, все раненые были разделены на две подгруппы в зависимости от времени доставки в лечебное учреждение. В группу А вошли раненые, время доставки которых не превышало одного часа, в группу Б – раненые, время доставки которых превысило один час.
При ранениях селезенки выполнялись следующие виды оперативного лечения: спленэктомия, спленэктомия с аутолиентрансплантацией, выполнение органосохраняющих операций (ОСО) с применением лазерной техники.
Спленэктомия проводилась по общепринятой методике с перевязкой сосудистой ножки селезенки. Абсолютными показаниями для спленэктомии были следующие: отрыв селезенки от сосудистой ножки, полное размозжение органа, разрыв патологически увеличенной селезенки. Во всех случаях операция заканчивалась спленэктомией.
Аутолиентрансплантация выполнялась по следующей методике: во время операции после спленэктомии фрагменты селезенки размером 1,5 см3 имплантировали в ткань большого сальника, предварительно отмыв их от крови в физиологическом растворе и удалив остатки капсулы.
Противопоказанием к выполнению процедуры являлись:
-
1) наличие остаточных очагов ткани (спленоз, добавочная селезенка) после иссечения органа;
-
2) тотальное поражение пульпы гнойно-деструктивным процессом;
-
3) старческий (более 70 лет) возраст пациента;
-
4) тяжелое состояние больного, обусловленное сочетанной травмой и шоком – относительное противопоказание.
К показаниям для проведения аутолиентрансплантации относили:
-
1) отсутствие перитонита;
-
2) отсутствие признаков травматического (геморрагического) шока.
Для проведения ОСО на селезенке использовались отечественные хирургические установки на базе СО 2 -лазера «Скальпель-1, «Ромашка-1 мощностью от 25 до 60 Вт, а также установка «Радуга» на аллюмоитриевом гранате с ниодимом (АИГ) длиной волны 1,06 мкм. Лазерную обработку ран селезенки проводили по описанной ранее методике и показаниям в строгой последовательности, начиная из глубины раны, чтобы не снимать тромбов с уже коагулированных тканей при осущивании операционного поля).
Противопоказаниями для выполнения ОСО служили:
-
1. Наличие сочетанных повреждений, приведших к развитию тяжелого (III–IVстепени) травматического шока или наличие тяжелого (III–IV степени) геморрагического шока.
-
2. Размозжение либо полный отрыв органа от сосудистой ножки.
-
3. Разрыв патологически увеличенной селезенки.
-
4. Пожилой возраст раненого.
Все раненые были разделены на две группы: в первую (основную) вошли раненые, которые в момент поступления имели тяжелое или крайне тяжелое состояние, обусловленное шоком, наличием сочетанных повреждений. В этой группе раненых была применена тактика «damage control». Во вторую группу (сравнения) вошли раненые, аналогичные по тяжести состояния, которым была применена общепринятая хирургическая тактика.
Полученные в процессе исследований данные были статистически обработаны с вычислением параметрических (по критерию Стьюдента) и непараметрических (Wilcoxоn test) критериев достоверности различий значений признаков в сравниваемых совокупностях с использованием компьютерной программы «Statistica 7.0».
Результаты и обсуждение. В результате проведенного анализа было установлено, что из общего количества раненых в момент поступления тяжелое или крайне тяжелое состояние было зарегистрировано у 97 (43,3 %) человек. У остальных 127 (56,6 %) в момент поступления состояние было расценено как средней степени тяжести. Необходимо отметить, что проведенный анализ показал, что из 97 раненых, состояние которых в момент поступления было расценено как тяжелое или крайне тяжелое, наибольшее количество было отмечено в группе с огнестрельными ранениями живота – 65 (29 %) человек, в группе с колото-резаными ранениями таких раненых было 32 (14,2 %) раненых (p < 0,05). Основными причинами, приведшими к тяжести состояния, были: наличие множественных повреждений живота, тяжелая внутрибрюшная кровопотеря, которые закономерно приводили к геморрагическому и/или травматическому шоку. Наличие тяжелых повреждений, шока, большого объема внутри-брюшной кровопотери потребовало проведения особенной тактики ведения таких раненых. Виды оперативных лечений, применяемых при ранениях живота с повреждениями селезенки в зависимости от вида ранения у всех раненых, представлены в табл. 2.
Таблица 2
Виды оперативного лечения ранений селезенки
|
Название операции |
Характер ранения |
|||
|
огнестрельные ранения (n = 126) |
колото-резаные ранения (n = 98) |
|||
|
абс. число |
% |
абс. число |
% |
|
|
Спленэктомия |
83 |
65,8 |
56 |
57,1 |
|
Спленэктомия с аутолиентрансплантацией |
27 |
21,4 |
16 |
16,3 |
|
ОСО |
16 |
12,6 |
26 |
26,5 |
|
Всего |
126 |
100 |
98 |
100 |
Как видно из данных, представленных в таблице 2, основным видом оперативного лечения при ранениях селезенки, не зависимо от вида ранения, была спленэктомия, которая была выполнена в 138 (62 %) наблюдениях. Необходимо отметить, что в группе с огнестрельными ранениями количество выполненных спленэктомий было статистически достоверно выше, по сравнению с группой колото-резаных ранений живота. Так, в группе с огнестрельными ранениями живота количество выполненных спленэктомий составило 83 (65,8 % от количества раненых в данной группе), а при колото-резаных ранениях – 65 (57,1 % от количества раненых в данной группе) (p < 0,05).
При этом в группе с колото-резаными ранениями преобладало количество выполненных ОСО, 26 (26,5 %) и 16 (12,6 %) соответственно (p < 0,05). Количество выполненных спленэктомий с аутолиентрансплантацией статистически достоверно преобладало в группе с огнестрельными ранениями селезенки – 27 (21,4 %) и 16 (16,3 %) соответственно (p < 0,05). Проведенный анализ выбора оперативного лечения показал, что в группе раненых с огнестрельными ранениями живота количество спленэктомий преобладало по следующим причинам: в данной группе было больше раненых, в момент поступления которых состояние было охарактеризовано как тяжелое или крайне тяжелое, помимо этого, в группе с огнестрельными ранениями селезенки преобладали повреждения IV и V степеней по классификации AAST. В группе с колото-резаными ранениями селезенки было меньше раненых, доставленных в тяжелом и крайне тяжелом состоянии, преобладали ранения полюсов селезенки, что было технически более удобным для выполнения ОСО.
Из 98 раненых, состояние которых в момент поступления было расценено как тяжелое или крайне тяжелое, тактика damage control была применена в 56 (25 %) наблюдениях, в остальных 42 (18,7 %) случаях применялась обычная хирургическая тактика, заключающаяся в проведении лапаротомии, спленэктомии. Из 56 раненых, которым была применена тактика damage control, у 44 (19,6 %) раненых были огнестрельные ранения, у 12 (5,3 %) раненых – колото-резаные ранения. В остальных 21 (9,4 %) огнестрельных ранениях и 20 (8,9 %) колото-резаных ранениях – обычная хирургическая тактика. Тактика damage control в анализируемых группах заключалась в следующем: раненым выполнялась лапаротомия, ревизия органов брюшной полости, проведение временного гемостаза путем наложения сосудистого зажима на сосудистую ножку селезенки, затем операция приостанавливалась, брюшная по- лость укрывалась влажными салфетками, и проводились мероприятия по стабилизации гемодинамики раненого. Время, необходимое на стабилизацию гемодинамики, требовалось от 30 до 50 мин, в среднем это время составило 37 ± 8 мин. После стабилизации гемодинамики, возобновлялось проведение оперативного лечения, которое заключалось в выполнении спленэктомии по общепринятой методике, санации и дренировании брюшной полости.
В ближайшем послеоперационном периоде всего умерло 68 (30,4 %) раненых. Из них в группе с огнестрельными ранениями – 57 (25,4 %) раненых, в группе с колото-резаными ранениями – 11 (4,9 %) раненых. Количество летальных случаев в зависимости от вида оперативного лечения в двух группах представлено на рис. 2.
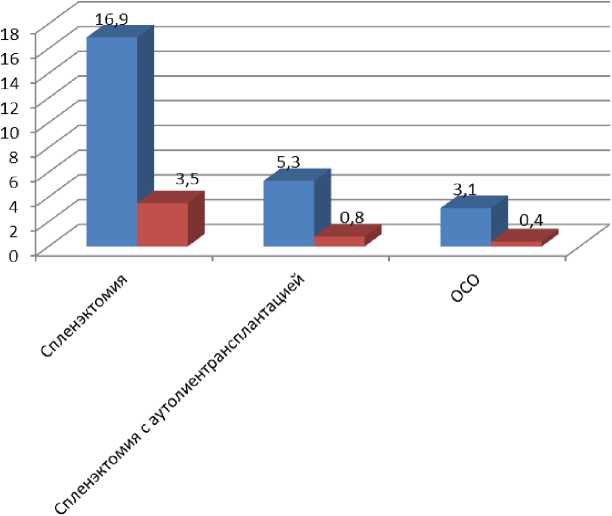
Рис. 2. Количество летальных исходов при ранениях селезенки в зависимости от выбранной операции (в %)
-
■ Огнестрельные
-
■ Колото-резаные
Как видно из данных, представленных на рисунке 2, наибольшее количество летальных исходов в обеих группах было у тех раненых, которым была выполнена спленэктомия. При этом в группе с огнестрельными ранениями количество летальных исходов статистически достоверно превышало количество летальных исходов в группе с колото-резаными ранениями 38 (16,9 %) и 8 (3,5 %) (p < 0,05) соответственно. Это обусловлено тем, что спленэктомия была выполнена наиболее тяжелым раненым. После спленэктомии с аутолиентрансплантацией количество летальных исходов было соответственно 12 (5,3 %) и 2 (0,8 %) (p < 0,05), а после ОСО – 7 (3,1%) и 1 (0,4 %) соответственно (p < 0,05). Основными причинами летальных исходов в двух группах были: шок (геморрагический или травматический) – 54 (24,1 %), пневмония – 8 (3,6 %), сепсис – 2 (0,9 %) и тромбоэмболия легочной артерии – 4 (1,8 %) случаев.
Анализ, проведенный в группе раненых, которым была применена тактика damage control и традиционная хирургическая тактика, показал, что в группе, где применялась данная тактика, было отмечено статистически достоверное снижение летальных исходов. Так, в группе с применением damage control летальность составила 16 (7,1 %), а в группе с обычной хирургической тактикой – 30 (13,3 %) (p < 0,05). При этом в группе с огнестрельными ране- ниями селезенки летальность при применении тактики damage control составила 12 (5,3 %), то в группе с традиционной хирургической тактикой – 29 (13 %) (p < 0,05). В группе раненых с колото-резаными ранениями соответственно 1 (0,4 %) и 4 (1,7 %) (p < 0,05). Причинами летальных исходов в данной группе был различный шок.
Анализ течения ближайшего послеоперационного периода показал, что осложнения развились у 87 (38,8 %) раненых, из них в группе с огнестрельными ранениями – в 63 (28,1 %), а в группе с колото-резаными ранениями – у 24 (10,7 %) раненых. Отмечается статистически достоверное увеличение количества осложнений в группе с огнестрельными ранениями (p < 0,05). Осложнения, развившиеся у раненых в ближайшем послеоперационном периоде у раненых в зависимости от вида операции, представлены в таблице 3.
Таблица 3
Количество осложнений при ранениях селезенки
|
Название операции |
Характер ранения |
|||
|
огнестрельные ранения (n = 126) |
колото-резаные ранения (n = 98) |
|||
|
абс. число |
% |
абс. число |
% |
|
|
Спленэктомия |
42 |
18,7 |
13 |
5,8 |
|
Спленэктомия с аутолиентрансплантацией |
17 |
7,6 |
8 |
3,6 |
|
ОСО |
4 |
1,8 |
3 |
1,3 |
|
Всего |
63 |
28,1 |
24 |
10,7 |
Как видно из данных, представленных в таблице 3, большинство зарегистрированных осложнений развилось в группе раненых, которым была выполнена спленэктомия.
Основные осложнения, выявленные после огнестрельных ранений селезенки в ближайшем послеоперационном периоде, представлены в таблице 4.
Таблица 4
Виды осложнений в ближайшем послеоперационном периоде при огнестрельных ранениях селезенки
|
Название осложнения |
Вид операции |
||
|
Спленэктомия |
Спленэктомия с аутоли-ентрансплантацией |
ОСО |
|
|
Пневмония |
23 (10,3 %) |
8 (3,6 %) |
2 (0,8 %) |
|
Продолжающееся кровотечение |
– |
– |
1 (0,4 %) |
|
Перитонит |
2 (0,8 %) |
– |
– |
|
Панкреатит |
5 (2,2 %) |
5 (2,2 %) |
– |
|
Экссудативный плеврит |
12 (5,4 %) |
4 (1,8 %) |
1 (0,4 %) |
|
Всего |
42 (18,7 %) |
17 (7,6 %) |
4 (1,8 %) |
Из данных, представленных в таблице 4, видно, что наибольшее статистически достоверное количество осложнений, развившихся в ближайшем послеоперационном периоде у раненых с огнестрельными ранениями селезенки, отмечено в группе после спленэктомии – 18,7 %. При этом наибольшее количество осложнений в этой группе было связано с пневмонией – 23 (10,3 %). Из других, наиболее часто встречающихся, следует отметить экссудативный плеврит – 12 (5,4 %) и панкреатит – 5 (2,2 %). Перитонит отмечен в 2 (0,8 %) наблюдениях при сочетанных ранениях. В группе раненых, которым была выполнена спленэктомия с аутолиентрансплантацией, осложнения развились в 7,6 %, наиболее частыми осложнениями в этой группе были: пневмония - 8 (3,6 %), панкреатит - 5 (2,2 %) и экссудативный плеврит -4 (1,8 %) наблюдений. В группе раненых с ОСО отмечено наименьшее количество осложнений -1,8 %. Из них пневмония в 2 (0,8 %) наблюдениях, продолжающееся кровотечение в 1 (0,4 %) и экссудативный плеврит - в 1 (0,4 %) наблюдениях.
Основные осложнения, выявленные после колото-резаных ранений селезенки в ближайшем послеоперационном периоде, представлены в табл. 5.
Таблица 5
Виды осложнений в ближайшем послеоперационном периоде при колото-резаных ранениях селезенки
|
Название осложнения |
Вид операции |
||
|
Спленэктомия |
Спленэктомия с ауто-лиентрансплантацией |
ОСО |
|
|
Пневмония |
8 (3,6 %) |
4 (1,8 %) |
1 (0,4 %) |
|
Продолжающееся кровотечение |
— |
— |
1 (0,4 %) |
|
Панкреатит |
5 (2,2 %) |
1 (0,4 %) |
— |
|
Экссудативный плеврит |
2 (5,4 %) |
1 (0,4 %) |
— |
|
Нагноение послеоперационной раны |
3 (1,3 %) |
2 (0,8 %) |
1 (0,4 %) |
|
Всего |
13 (5,8 %) |
8 (3,6 %) |
3 (1,3 %) |
Из данных, представленных в таблице 5, видно, что в группе с колото-резаными ранениями селезенки, также как и в группе с огнестрельными ранениями, наибольшее, статистически достоверное количество осложнений отмечено в группе после спленэктомии - 5,8 %. При этом наиболее часто отмечено развитие пневмонии - 8 (3,6 %), панкреатита - 5 (2,2 %), нагноение послеоперационной раны - 3 (1,3 %) и экссудативный плеврит - 2 (5,4 %) случаев. После спленэктомии с аутолиентрансплантацией осложнения развились в 3,6 % случаях. При этом наиболее часто были пневмония - 4 (1,8 %), нагноение послеоперационной раны -2 (0,8 %) панкреатит и экссудативный плеврит в 1 (0,4 %) наблюдениях. В группе раненых с ОСО развитие осложнений зарегистрировано в 1,3 % случаях. Из них были пневмония, продолжающееся кровотечение и нагноение послеоперационной раны в 1 (0,4 %) случаях.
Анализ, проведенный в группе раненых, которым была применена тактика damage control и традиционная хирургическая тактика, показал, что в группе, где применялась данная тактика, было отмечено статистически достоверное снижение осложнений. Так, в группе с применением damage control осложнения составили 12 (5,3 %), а в группе с обычной хирургической тактикой - 25 (11,2 %) (р < 0,05). При этом в группе с огнестрельными ранениями селезенки осложнения при применении тактики damage control развились в 8 (3,6 %), то в группе с традиционной хирургической тактикой - 15 (6,7 %) (р < 0,05). В группе раненых с колото-резаными ранениями соответственно 4 (1,8 %) и 10 (4,5 %) (р < 0,05).
Таким образом, представленное исследование показывает, что применение тактики damage control позволяет снизить количество летальных исходов и количество осложнений при ранениях живота с повреждением селезенки.
Выводы:
-
1. Наибольшее количество осложнений и летальных исходов в ближайшем послеоперационном периоде при ранениях селезенки отмечается после огнестрельных ранениях живота: соответственно 28,1 % и 25,4 %. При колото-резаных ранения - 10,7 % и 4,9 %.
-
2. Применение тактики damage control позволяет снизить летальность с 13,3 % до 7,1 %, а осложнения с 11,2 % до 5,3 %.
Список литературы Роль и место тактики damage control при ранениях живота с повреждением селезенки
- Гладинец М.М., Садыков А.К., Маратова А.Т. и др. Хирургическая тактика при повреждениях селезенки // Наука и здравоохранение. - 2013. - № 1. - С. 16-17.
- Чарышкин А.Л., Демин В.П., Гафиуллов М.Р. Хирургическое лечение больных с травматическими повреждениями селезенки // Ульяновский медико-биологический журнал. - 2015. - № 3. - С. 66-72.
- Алексеев В.С., Катанов Е.С. Сочетанная травма селезенки // Вестник Чувашского университета. - 2013. - № 3. - С. 341-346.
- Ярешко В.Г., Михеев Ю.А., Отарашвили К.Н. Концепция damage control при травме (взгляд хирурга) // Медицина неотложных состояний. - 2014. - № 7. - С. 176-180.
- Колтович А., Пфейфер Р., Ивченко Д., Алмахмауд Х., Папе Г.К. Хирургический метод "damage control" в мирных и военных условиях // Политравма. - 2014. - № 4. - С. 6-16.


