Роль лечебно-диагностической лапароскопии при синдроме поликистозных яичников
Автор: Балашова Е.О., Шишко О.Н., Можейко Л.Ф.
Журнал: Juvenis scientia @jscientia
Рубрика: Медицинские науки
Статья в выпуске: 10, 2018 года.
Бесплатный доступ
Проведён ретроспективный анализ 130 амбулаторных карт и историй болезни пациенток с синдромом поликистозных яичников (СПКЯ), которым выполнялась лечебно-диагностическая лапароскопия с последующими операциями: резекция, диатермокаутеризация, декортикация, девисцеризация. В работе продемонстрированы значение лечебно-диагностической лапароскопии в постановке окончательного диагноза и ее роль в выявлении сопутствующих СПКЯ причин бесплодия, а также эффективность выполняемых при этом операций в восстановлении репродуктивной функции женщин.
Cиндром поликистозных яичников, менструальный цикл, бесплодие, лапароскопия
Короткий адрес: https://sciup.org/14113427
IDR: 14113427 | УДК: 618.11-006.55 | DOI: 10.32415/jscientia.2018.10.01
The role of diagnostic laparoscopy and laparoscopic surgery in polycystic ovary syndrome
A retrospective analysis of 130 outpatient medical records and case histories of patients with polycystic ovary syndrome (PCOS) was conducted. Patients underwent diagnostic laparoscopy followed by resection, diathermic cauterization, decortication, or decapsulation of the ovaries. In this study we demonstrated the value of laparoscopic methods in making the final diagnosis and identifying concomitant causes of infertility, as well as their effectiveness in restoring the reproductive function of women.
Текст научной статьи Роль лечебно-диагностической лапароскопии при синдроме поликистозных яичников
Введение. Известно, что синдром поликистозных яичников (СПКЯ) – (синдром Штейна-Левенталя, гиперандрогенная дисфункция яичников, болезнь поликистозных яичников, синдром склерокистозных яичников) – это гетерогенное заболевание, связанное с патологией структуры и функции яичников, которое проявляется гиперандрогене-мией и ановуляцией.
Частота СПКЯ среди женщин репродуктивного возраста составляет 4-7%, а среди женщин с эндокринным бесплодием – 50-60%. В современных рекомендациях по тактике ведения пациенток говорится о том, что выбор терапии зависит от выраженности отдельных симптомов и от репродуктивных планов пациентки [1]. В настоящее время определенную ценность имеют лапароскопические методы. Синдром поликистозных яичников является серьезной проблемой общесоматического здоровья, определяющей репродуктивный потенциал молодых женщин, а также риски развития сердечно-сосудистой патологии, злокачественных заболеваний.
По определению синдром поликистозных яичников представляет собой синдром овариальной дисфункции, к специфическим проявлениям которого относятся гиперан-дрогения и поликистозная морфология яичников, устанавливаемая при ультразвуковом исследовании [2].
В Роттердаме (2003) объединенная рабочая группа ESHRE/ASRM специалистов двух континентов разработала определение, критерии синдрома поликистозных яичников и тактику междисциплинарного подхода, вошедшие в медицинскую практику под названием «Роттердамский консенсус по СПКЯ» [3].
Разработчики консенсуса выделили три критерия, позволяющих верифицировать диагноз СПКЯ при наличии хотя бы двух из трех симптомокомплексов.
-
1. Наличие менструальной дисфункции в виде нерегулярных месячных и/или хронической ановуляции как основного симптома. При этом могут наблюдаться как классические нарушения цикла в виде олигоменореи и аменореи, так и абсолютно регулярные по ритму менструации на фоне ановуляторных циклов (незрелости фолликулов). Также установлено, что у некоторых пациенток они могут перемежаться с овуляторными циклами. Например, при отсутствии симптомов инсулинорезистентности и гиперинсулинемии у пациенток с типичными ультразвуковыми критериями СПКЯ и гиперандрогении могут встречаться овуляторные циклы.
-
2. Гиперандрогения с клиническими проявлениями в виде патологического оволосения в андроген-зависимых зонах туловища, лица и конечностей (гирсутизма), простых угрей (acne vulgaris), алопеции. Гипертрихоз (избыточный рост волос на лобке, в области промежности и в подмышечных впадинах) и гирсутизм (рост волос по мужскому типу) являются следствием стимуляции андрогенами волосяных фолликулов и превращения пушковых волос в терминальные – стержневые, жесткие и пигментированные. Сам по себе гирсутизм не является заболеванием, но служит индикатором андроген-эстрогенной дисфункции. Тяжесть гирсутизма далеко не всегда соответствует степени биохимической гиперандрогении: незначительное увеличение концентрации андрогенов может сопровождаться выраженным гирсутизмом, и наоборот, биохимическая гиперан-
- дрогения может не проявляться гирсутизмом.
-
3. Морфологическая (ультразвуковая) верификация овариального поликистоза. Интерпретация и окончательное заключение по этому критерию выносится клиницистом в совокупности с клинической оценкой менструальной и репродуктивной функции пациентки. Авторы консенсуса подчеркнули важность проведения исследования на 3-5-й день цикла для установления реального увеличения объема яичников, обязательного измерения в максимальном сечении всех трех линейных размеров каждого яичника. Ультразвуковые критерии СПКЯ: количество фолликулов, расположенных по периферии яичника (12 и более), диаметр фолликулов 2-9 мм, увеличение овариального объема более 10 см3 [3].
Успех лечения больных с СПКЯ связан в основном с восстановлением овуляции и достижением беременности у ранее бесплодных пациенток, а не с излечением этого патологического состояния.
Стратегия терапии СПКЯ 10:
-
– раннее распознавание симптомов СПКЯ;
-
– изменение образа жизни, отказ от курения;
-
– нормализация массы тела с использованием аэробных физических нагрузок и сбалансированной диеты;
-
– скрининг на сахарный диабет, коррекция инсулино-резистентности;
-
– коррекция гормональных нарушений (гиперсекреции ЛГ, гиперандрогении, гиперпролактинемии) и нарушений менструального цикла;
-
– стимуляция овуляции;
-
– коррекция дислипидемии, контроль атерогенных маркёров;
-
– хирургические методы лечения [4, 5].
Хирургический метод относится к терапии второй линии с целью достижения беременности у женщин с СПКЯ. Благодаря широкому внедрению в гинекологию лапароскопических методов появились разные способы проведения вмешательства, однако суть осталась прежней: надо частично разрушить ткань яичников, продуцирующую повышенное количество тестостерона (нарушает созревание яйцеклетки). В итоге временно восстанавливаются механизмы эндокринной регуляции.
Цель исследования : провести анализ роли лечебнодиагностической лапароскопии у женщин с бесплодием, обусловленным СПКЯ.
Пациенты и методы исследования . Исследование проводилось на базе учреждения здравоохранения «Областной родильный дом» г. Бреста. Проведен ретроспективный анализ 130 амбулаторных карт и историй болезни пациенток с бесплодием, обусловленным СПКЯ за 2016-2017 г.
Возраст исследуемых пациенток находился в диапазоне от 21 до 42 лет, с преобладающим числом пациенток в возрасте 26-30 лет (рис. 1). Средний возраст пациенток 29,2±8,3 лет.
Пациенткам проведено стандартное клиническое обследование, которое включало:
-
– изучение данных анамнеза,
– определение индекса массы тела (ИМТ), степени выраженности гирсутизма, характера менструального цикла, репродуктивной функции,
– проведение УЗИ яичников, при этом для каждого яичника определяли следующие показатели: объем, число антральных фолликулов диаметром 2-10 мм; средний диаметр наибольшего фолликула.
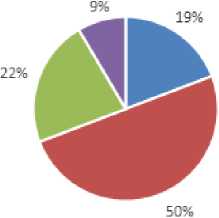
■ 20-25 лет - 26-30 лет ■ 31-35 лет - 36-40 лет
Рисунок 1. Возрастная структура исследуемых
– гормональное исследование – отношение ЛГ/ФСГ, определение ТТГ, пролактина, тестостерона, эстрадиола, прогестерона, 17-ОПГ.
Диагноз СПКЯ был установлен на основании общепринятых критериев Роттердамского консенсуса по СПКЯ (2003 г.) .
При анализе анамнестических данных обследованных женщин обращали внимание на перенесенные заболевания, имеющие значение в становлении и функционировании репродуктивной системы. 13,0% (17) пациенток перенесли более двух детских инфекций. Артериальная гипертензия была выявлена у 12,3% (16) женщин. У 45,4% (59) пациенток имелась наследственная отягощенность по нарушениям менструальной и генеративной функций. В анамнезе у 8,5% (11) – гипотиреоз, у 14,6% (19) – ожирение, у 18,5% (24) – эрозия шейки матки, у 7,7% (10) – пролеченные инфекции, передающиеся половым путём.
Ожирение не считается диагностическим критерием СПКЯ. Нарушение жирового обмена (ИМТ > 25-27 кг/м2) выявляется не менее чем у 20-35% больных. Оценка метаболических нарушений необходима и при наличии семейных факторов риска (СПКЯ у близких родственниц, сахарный диабет типа 2). При повышенной массе тела 31% больных с синдромом поликистозных яичников имеют положительный глюкозо-толерантный тест, 7,5% – сахарный диабет [6]. Ожирение оказывает негативное влияние на репродуктивную функцию, ассоциировано с прекращением овуляции, самопроизвольным прерыванием беременности, гестационным СД и преэклампсией, а также может быть причиной неэффективности лечения бесплодия при СПКЯ [7].
Жалобы на избыточное оволосение предъявляли 15,4% (20) женщин. Проблемы с кожей (акне) отмечали 18,6% (24) женщин.
В результате обследования выявлено нарушение менструального цикла по типу олигоменореи у 43,8% (57) женщин, дисменореи 17,0% (22). У 39,2% (51) пациенток был регулярный менструальный цикл.
Первичное бесплодие наблюдалось у 75,0% (98) пациенток, вторичное – у 25,0% (32). Длительность бесплодия составила от 1 года до 20 лет, в среднем 4,01 лет (рис. 2).
СПКЯ как единственная причина бесплодия встречалась у 80,0% (104) женщин, а меньшая доля случаев, 20,0% (26), приходилась на пациенток с сочетанной патологией, в основном, такой как трубно-перитонеальный фактор и эндометриоз.
При проведении УЗИ увеличение объема яичников выявлено у 95% пациенток. Средний объем яичников составил 15,9 см3. Клиническая и/или биохимическая гиперандроге-ния установлена у 67,7% (88) пациенток. У 30,0% пациенток
Ь
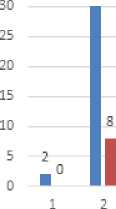
5 4
1Z *1 22 10 10 1
3 4 5
длительность
6 7 9 10 12 15 20
бесплодия, лет
первичное бесплодие
■ вторичное бесплодие
Рисунок 2. Структура бесплодия
гов эндометриоза – 10,0% (13), консервативная миомэктомия – 3,8% (5), удаление доброкачественных образований яичников – 6,9% (9), удаление перитубарных и периовариальных кист в 6,9% (9) случаях, вицеролизис – 3,8% (5), гистеролизис – 0,7% (1), ампутация трубы – 0,7% (1).
Следует отметить, что у 10,0% (13) женщин спаечный процесс в малом тазу был впервые диагностирован только при лапароскопии. Также впервые были выявлены пароовариальные и перитубарные кисты в 7,7% (10) случаев, киста яичника в 2,3% (3), миома матки в 0,7% (1) и эндометриоз у
был умеренно повышен уровень пролактина, особенно в позднюю фолликулиновую и лютеиновую фазы менструального цикла.
Показаниями к проведению лапароскопии являются:
– - неэффективность консервативных методов индукции овуляции – у 56% пациенток,
– - наличие сопутствующих спаечных изменений в малом тазу и/или патологии маточных труб, а также совокупность данных: объем яичников >15см3,
– - уплотненная белочная оболочка, соотношение концентраций ЛГ/ФСГ>3,5 [8].
Традиционная методика клиновидной резекции яичников вытеснена современными минимально инвазивными технологиями. Часто используется метод множественного пунктирования яичников с помощью лазера или монопо-лярной диатермии («яичниковый дриллинг»). Не доказано преимущества какого-либо из этих способов воздействия, однако требуется проведение от 4 до 10 пунктирований каждого яичника (количество зависит от исходного размера яичника). Более множественное воздействие может привести к преждевременному истощению овариального резерва. Эффективна также методика демедулляции стромы яичника [8, 9].
Пациенткам были выполнены следующие операции: диатермопунктура яичников – 36,3% (49), декортикация яичников – 26,8% (36), девисцеризация яичников – 12,6% (17), клиновидная резекция яичников – 14,8% (20), фимбри-опластика 1,4% (2), взятие биопсии 8,1% (11). Всем женщинам выполнялась хромопертубация.
После проведенного хирургического лечения диагноз СПКЯ был подтвержден гистологически в 100% случаев.
Помимо основной операции на яичниках были выполнены: сальпингоовариолизис – 10,0% (13), коагуляция оча-
-
6,9% (9) женщин.
После диагностической лапароскопии у 10,0% (13) исключен диагноз аднексит, у 3,1% (4) – сальпингит, у 2,3% (3) – гидросальпингс.
В итоге лечебно-диагностических мероприятий восстановление регулярного менструального цикла в течение от 2 до 6 месяцев наблюдалось у 84,6% (110) пациенток. Из пациенток, прооперированных в 2016 году (68 женщин), в течение первого полугода после хирургического лечения у 36,7% (25) женщин наступила беременность, в том числе 1 беременность в результате ЭКО. Была отмечена следующая патология беременности: 1 неразвивающаяся беременность, 1 самопроизвольное прерывание беременности на сроке 10-11 недель и 1 нарушенная трубная беременность. Анализ выполненных исследований показал, что после операции диатермопунктуры, выполненной в 2016 году, беременность наступила у 38,8% (7) женщин, после декортикации – у 27,7% (5), девисцеризации – у 50,0% (5), резекции – у 53,3% (8) (p<0,05). Данные за 2017 год являются недостаточно информативными, так как с момента проведения операции прошло недостаточно времени для выполнения репродуктивной функции.
Заключение . В настоящее время возрастает роль диагностической лапароскопии и минимально инвазивных вмешательств при ведении пациенток с СПКЯ. Лечебно-диагностическая лапароскопия позволяет выявить сопутствующие СПКЯ причины бесплодия, помогает в постановке окончательного диагноза, а выполняемые при этом операции эффективны в восстановлении репродуктивной функции женщин. Дальнейшие исследования в этой области будут способствовать индивидуализации тактики ведения пациенток с СПКЯ с целью повышения эффективности лечебных мероприятий.
С. 263.
Список литературы Роль лечебно-диагностической лапароскопии при синдроме поликистозных яичников
- International evidence-based guideline for the assessment and management of polycystic ovary syndrome. Melbourne. 2018.
- Синдром поликистозных яичников в репродуктивном возрасте (современные подходы к диагностике и лечению). Клинические рекомендации. М. 2015. 22 с.
- Гинекология. Национальное руководство. Краткое издание/под ред. Г.М. Савельевой, Г.Т. Сухих, И.Б. Манухина. М.: ГЭОТАР-Медиа, 2013. С. 263.
- Сафина М.Р., Лобачевская О.С., Елинская Н.А. Синдром поликистозных яичников: мультидисциплинарная проблема в руках семейного врача//Медицинские новости. 2011. №2. С. 35-40.
- Вихляева Е.М. Руководство по эндокринной гинекологии -3-е изд., доп. М.: Медицинское информационное агентство, 2006. С. 350.
- Шестакова И.Г., Рябинкина Т.С. СПКЯ: новый взгляд на проблему. Многообразие симптомов, дифференциальная диагностика и лечение СПКЯ. Информационный бюллетень. М.: Редакция журнала StatusPraesens, 2015. 24 с.
- Можейко Л.Ф., Лобачевская О.С., Романчук Ж.В. и др. Современные методы лечения бесплодия при СПКЯ//Охрана материнства и детства. 2014. №1. С. 104-110.
- Шепелькевич А.П., Барсуков А.Н. Современные подходы к диагностике и лечению синдрома поликистозных яичников//Лечебное дело. 2014. №2(36). С. 21-25.
- Агаджанян Э.С., Ищенко А.И., Зуев В.М., и др. Сравнительная оценка лазерного дриллинга яичников при хирургическом лечении женщин с синдромом поликистозных яичников//Сеченовский вестник. 2016. №4(26). С. 46-52.


