Роль ультразвуковой биомикроскопии в оценке посттравматических изменений при закрытой травме глаз (тип А III) с подвывихом и вывихом ИОЛ
Автор: Ходжаев Н.С., Узунян Д.Г., Кислицына Н.М., Султанова Д.М., Зинченко В.И.
Журнал: Вестник Национального медико-хирургического центра им. Н.И. Пирогова @vestnik-pirogov-center
Рубрика: Оригинальные статьи
Статья в выпуске: 4S1 т.18, 2023 года.
Бесплатный доступ
Обоснование: Полиморфизм клинических посттравматических изменений глазного яблока и отсутствие четкой визуализации всех структур переднего отрезка глаза обуславливает необходимость комплексной предоперационной диагностики. Применение метода ультразвуковой биомикроскопии (УБМ) в комплексной диагностике посттравматических изменений позволяет с высокой разрешающей способностью оценить структурные нарушения переднего отрезка глазного яблока и разработать оптимальную тактику хирургического лечения.
Интраокулярная линза, ультразвуковая биомикроскопия, волокна цинновой связки, дислокация иол, цилиарная борозда
Короткий адрес: https://sciup.org/140303511
IDR: 140303511 | DOI: 10.25881/20728255_2023_18_4_S1_66
The role of ultrasound biomicroscopy in the assessment of posttraumatic changes in closed eye trauma (type A III) with IOL subluxation and dislocation
Rationale: Post-traumatic ocular changes make visualization of the anterior segment of the eye difficult. However, ultrasound biomicroscopy (UBM) is the only imaging technique that allows for high-resolution assessment of structural abnormalities of the anterior segment of the eyeball.
Текст научной статьи Роль ультразвуковой биомикроскопии в оценке посттравматических изменений при закрытой травме глаз (тип А III) с подвывихом и вывихом ИОЛ
Objective: To analyze the results of UBM in the evaluation of posttraumatic changes in closed eye trauma ( type A III) with subluxation or dislocation of IOLs
Methods: The study included 40 patients (40 eyes) with closed eye trauma type AIII, who had dislocation of varying degrees of severity from 2 to complete dislocation of the IOL into the vitreal cavity as a result of trauma.
Обоснование
Закрытая травма глаза (ЗТГ) одна из основных причин инвалидности в 17,9–33% случаев среди лиц трудоспособного возраста [4].
В связи с развитием микрохирургических технологий интраокулярной коррекции аномалий рефракции,
«ранней» хирургией катаракты с имплантацией ИОЛ, имплантации интраокулярной линзы в детском возрасте и в ситуациях, которые ранее служили противопоказанием для интраокулярной коррекции (сахарный диабет, увеит, ПХО) с каждым годом прогрессивно увеличивается количество лиц трудоспособного возраста с артифакией.

Ходжаев Н.С., Узунян Д.Г., Кислицына Н.М. и др.
РОЛЬ УЛЬТРАЗВУКОВОЙ БИОМИКРОСКОПИИ В ОЦЕНКЕ ПОСТТРАВМАТИЧЕСКИХ ИЗМЕНЕНИЙ ПРИ ЗАКРЫТОЙ ТРАВМЕ ГЛАЗ (ТИП А III) С ПОДВЫВИХОМ И ВЫВИХОМ ИОЛ
Группа артифакичных пациентов с закрытой травмой глазного яблока составляет отдельную категорию ввиду отличительных особенностей анатомии арти-факичного глаза и ранее проведенного хирургического вмешательства и, следовательно, требует разработки алгоритма диагностического обследования и тактики хирургического лечения, включающего различные методы фиксации дислоцированной ИОЛ.
Необходимо отметить, что закрытая травма глаза данной группы отличается полиморфизмом клинических проявлений, по данным литературы вывих ИОЛ (частичный/полный) встречается в 16% случаев, захват оптической части ИОЛ зрачком – 17,7%, инкапсуляция ИОЛ – 6,3%, дислокация ИОЛ с эктопией зрачка – 18,9%; гифема – 43,3–73%; рецессия угла передней камеры – 71%, гониосинехии – 23,4%; надрыв зрачкового края радужной оболочки – 20%, травматический мидриаз-20,9%, эктопия зрачка, иридодиализ – 10–20%, травматическая аниридия – 1%; циклодиализ – 3,4%; реактивная офтальмогипертензия – 2,3–25,6%, офтальмогипотензия – 11,1–11,9%, гемофтальм – 36,6–37,7%, хориоидальные разрывы – 7–8%, субретинальное кровоизлияние – 11%; контузионный отек сетчатки (берлиновское помутнение) – 25,8–46,7% [1–3; 5–10].
Ввиду многочисленных сопутствующих посттравматических изменений часть структур переднего отрезка глаза попадают в так называемую «немую» зону глаза и недоступны при рутинном осмотре.
Одним из немногих метод визуализации, позволяющим с высокой разрешающей способностью оценить структурные нарушения переднего отрезка глазного яблока является ультразвуковая биомикроскопия (УБМ) [11–17].
В 1990 году Ch. Pavlin и соавт. разработали и продемонстрировали в эксперименте возможности использования ультразвуковой биомикроскопии.
УБМ с каждым годом набирает популярность среди практикующих офтальмологов [6]. Это метод позволяет расширить границы возможностей исследования переднего отрезка глаза. Эффективность его не снижается даже при непрозрачности оптических сред, а при должном умении врача и вовсе обладает прекрасной детализацией всех элементов переднего сегмента.
УБМ представляет собой высокочастотный (50 до 100 МГц) ультразвуковой метод диагностики, дающий в высоком разрешении представление о структурах до-экваториальной зоны глазного яблока [18].
Цель
Анализ результатов УБМ в оценке посттравматических изменений при закрытой травме глаз ( тип A III) с подвывихом или вывихом ИОЛ.
Материалы и методы
В ходе работы было исследовано 40 пациентов (40 глаз) с закрытой травмой глаза тип А III [19; 20].
Возраст пациентов – от 34 до 87 лет (средний возраст 58,5 лет). В данной группе 40 пациентов женщины 25 пациентов (25 глаз) – 62,5%, мужчины – 15 пациентов (15 глаз) – 37,5%. В исследование были включены пациенты с артифакией, у которых в результате травмы произошла дислокация различной степени от 2 до полного вывих ИОЛ в витреальную полость [20].
-
• 2-я степень дислокации ИОЛ – в проекции зрачка при мидриазе виден экватор ИОЛ – 12 пациентов (12 глаз);
-
• 3-я степень – ИОЛ не перекрывает оптическую ось – 14 пациента (14 глаза);
-
• Полный вывих ИОЛ – ИОЛ дислоцирована в витре-альную полость – 14 пациентов (14 глаз).
Срок после выполнения факоэмульсификации (ФЭК) – от 4 до 23 лет до момента травмы.
Всем пациентам была проведена комплексная диагностика, включающая стандартные и высокотехнологичные методы обследования.
В группу дополнительных исследований были включены рентгенография и компьютерная томография с целью исключения переломов костей орбиты и наличия инородных тел, также ультразвуковые исследования – В-скан и УБМ , ОСТ переднего и заднего отрезка глаза.
Анатомическими объектами исследования при УБМ сканировании глазного яблока служат роговица, склера, радужная оболочка, угол передней камеры, ИОЛ, капсульный мешок, задняя камера, цилиарное тело, передние кортикальные слои стекловидного тела и периферическая сетчатка.
В ходе проведения ультразвуковой биомикроскопии объектами исследования являлись:
– иридохрусталиковая диафрагма – оценивалась степень повреждения цинновой связки, локализация патологических изменений, целостность капсульного мешка, степень дислокации ИОЛ.
– цилиарное тело, а именно изучалась степень и характер повреждения, локализация, высота отслойки цилиарного тела.
– периферические зоны сетчатки – степень выраженности передней пролиферативной витреоретинопатии (ППВР), локализация и характер патологических изменений сетчатки.
Ультразвуковая биомикроскопия проводилась на ультразвуком биомикроскопе Аппарат Aviso «Quan-tel medical», Франция, датчик 50 МГц исследование проводили во всех меридианах глазного яблока. Методика: ультразвуковой датчик последовательно устанавливался на область лимба в меридианах: 12, 6, 3 и 9 часов, перпендикулярно проекции волокон цинновой связки.
УБМ контактный метод диагностики, выполняющийся после применения местных анестетиков, с использованием специальной воронки для глазного яблока, в положении лежа.
Ходжаев Н.С., Узунян Д.Г., Кислицына Н.М. и др.
РОЛЬ УЛЬТРАЗВУКОВОЙ БИОМИКРОСКОПИИ В ОЦЕНКЕ ПОСТТРАВМАТИЧЕСКИХ ИЗМЕНЕНИЙ ПРИ ЗАКРЫТОЙ ТРАВМЕ ГЛАЗ (ТИП А III) С ПОДВЫВИХОМ И ВЫВИХОМ ИОЛ
Результаты
Согласно клиническим рекомендациям все пациенты были разделены на 4 группы в завистимости от степени нарушения зрительных функций: [20] 1-я степень visus >0,5 – 10 пациентов (10 глаз);
2-я степень visus 0,4–0,2 – 14 пациентов (14 глаз);
3-я степень visus 0,1–0,02 – 10 пациентов (10 глаз);
В ходе проведения УБМ у 40 пациентов (40 глаз – 100%) были обнаружены дефекты связочнокапсулярного аппарата хрусталика, частичный или полный лизис волокон цинновой связки в разной степени выраженности (Рис. 1–11).
Выявлены различные изменения переднего отрезка глаза. Полный вывих ИОЛ в витреальную полость был диагностирован у 14 пациентов – 14 глаз (35%) (Рис. 5).
Дефекты капсульного мешка хрусталика наблюдались у 14 пациентов (14 глаз – 35%) (Рис. 2, Рис. 9).
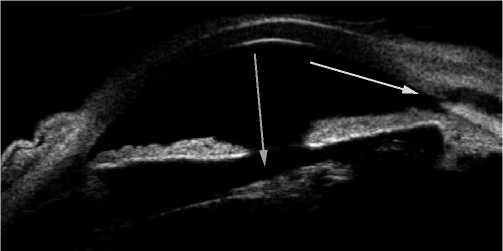
Рис. 1. УБМ изображение. Вторичная оперированная глаукома. УПК открыт, ИОЛ с капсульным мешком дислоцирована в передние слои стекловидного тела. Полный отрыв волокон цинновой связки. ИОЛ отклонена кзади во внутреннем сегменте (синяя стрелка). Визуализируется зона антиглаукомной операции (АГО) в верхнем сегменте (желтая стрелка).
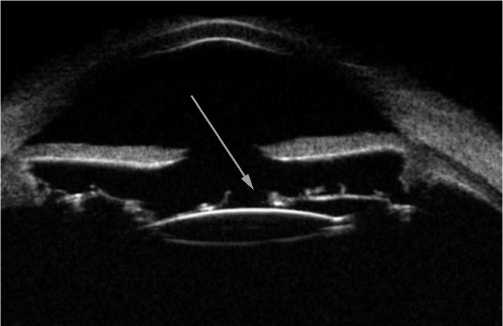
Рис. 2. Пациент Г. 83 г. УБМ изображение до операции. ИОЛ в капсульном мешке смещена книзу и кнутри (синяя стрелка), с 3 до 8 ч разрыв волокон цинновой связки, на остальном протяжении визуализируется единичные волокна цинновой связки, которые растянуты, истончены.
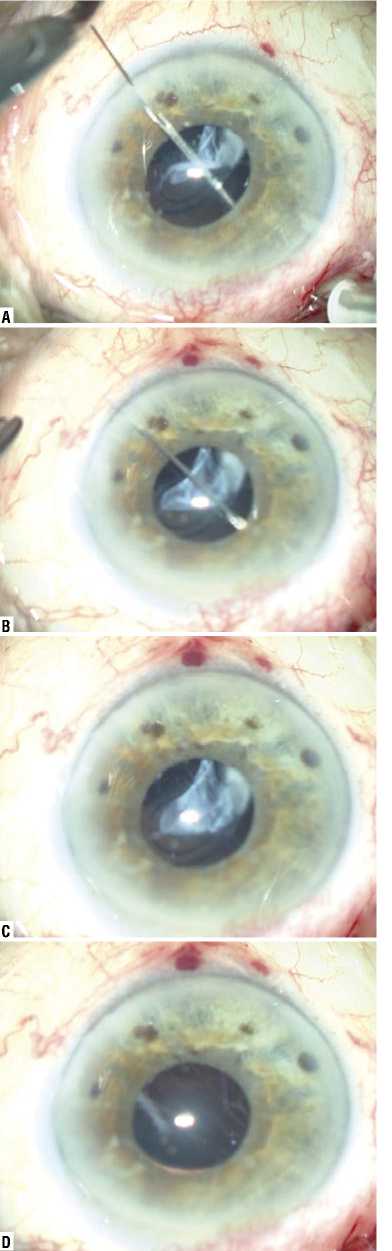
Рис. 3. Пациент Г. 83 г. Этапы операции репозиция ИОЛ с подшиванием в цилиарную борозду в 1 сегменте. Через парацентез прямые иглы проводятся выше (А) и ниже (B) гаптического элемента ИОЛ и выводятся в проекции цилиарной борозды на 11 часах. Образующаяся при этом петля (С) нити фиксирует ИОЛ в проекции цилиарной борозды к склере (D).
Ходжаев Н.С., Узунян Д.Г., Кислицына Н.М. и др.
РОЛЬ УЛЬТРАЗВУКОВОЙ БИОМИКРОСКОПИИ В ОЦЕНКЕ ПОСТТРАВМАТИЧЕСКИХ ИЗМЕНЕНИЙ ПРИ ЗАКРЫТОЙ ТРАВМЕ ГЛАЗ (ТИП А III) С ПОДВЫВИХОМ И ВЫВИХОМ ИОЛ
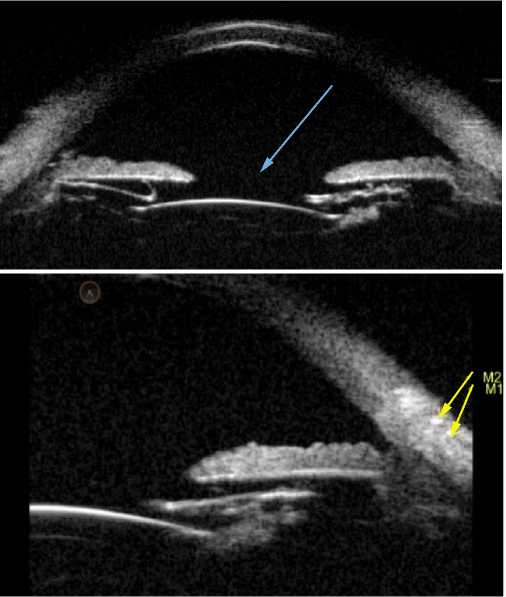
Рис. 4. Пациент Г. 83 г. УБМ изображение после операции. ИОЛ в капсульном мешке (синяя стрелка) фиксирована в иридоцилиарной борозде, ИОЛ подшита к склере в верхнем сегменте (желтая стрелка). Разрыв волокон цинновой связки во всех сегментах.
Гониосинехии обнаружены 7 пациентов (7 глаз – 17,5%).
УБМ позволяет определить точную локализацию и высоту отслойки цилиарного тела, у 2 пациентов (2 глаза – 5%) обнаружена отслойка цилиарного тела высотой менее 0,5 мм. Кисты иридоциалирной зоны выявлены у 6 пациентов (6 глаз – 15%) (Рис. 5).
Периферические изменения сетчатки обнаружены у 20 пациентов ( 20 глаз – 50%). Периферическая отслойка сетчатки – 4 пациента (4 глаза – 10%) (рис.10а), ретино-шизис – 8 пациентов (8 глаз – 20%) (Рис. 5); периферические разрывы сетчатки – 4 пациентов (4 глаза – 10%).
У 24 пациентов (24 глаза – 60 %) наблюдалась грыжа стекловидного тела (Рис. 11).
При проведении комплексного диагностического исследования у 16 пациентов выявлена вторичная глаукома, у 10 – выполнена микроинвазивная непроникающая глубокая склерэктомия (МНГСЭ) (Рис. 1), у 5- микро-импульсная транссклеральная циклофотокоагуляция, у 4- компенсация ВГД достигнута применением медикаментозных средств. У всех пациентов исследуемой группы достигнут целевой уровень ВГД. Однако проведение МНГСЭ осложняет работу офтальмохирурга при подшивании ИОЛ, так как фильтрационная подушка ограничивает участки возможных мест фиксации ИОЛ.
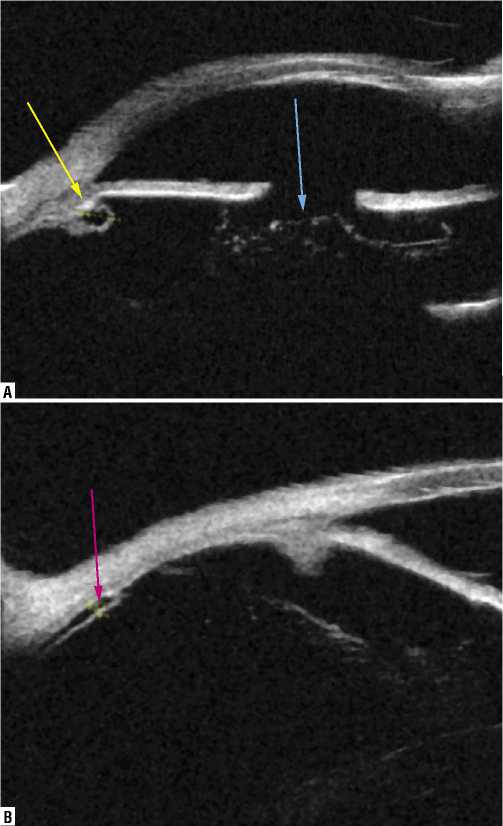
Рис. 5. Пациент Ч. 68 л. УБМ изображения до операции. УПК во всех сегментах открыт, прямой профиль радужки, тотальный лизис волокон цинновой связки, на расстоянии h- 1,9 мм-2,3 мм от пигментного листка радужки визуализируется акустически уплотнённая передняя гиалоидная мембрана (синяя стрелка), на 7 ч киста цилиарных отростков d- 0,91 мм (желтая стрелка). В нижнем темпоральном сегменте ретиношизис h- 0,36 мм (красная стрелка).
По результатам диагностических исследований, а также степени дислокации ИОЛ [20] всем пациентам была выполнена репозиция ИОЛ в одном (Рис. 3) или двух сегментах (Рис. 6), у 8 пациентов выполнена замена ИОЛ с подшиванием в цилиарную борозду.
Также в случае выявления патологии заднего отрезка глаза выполнялось витреоретинальное вмешательство.
Всем пациентам в послеоперационном периоде был проведен метод УБМ (Рис. 4, Рис. 7, Рис. 10 B, Рис. 11 B) с целью оценки положение ИОЛ с проекции цилиарной борозды, а также для исключения других патологических изменений переднего отрезка глаза.

Ходжаев Н.С., Узунян Д.Г., Кислицына Н.М. и др.
РОЛЬ УЛЬТРАЗВУКОВОЙ БИОМИКРОСКОПИИ В ОЦЕНКЕ ПОСТТРАВМАТИЧЕСКИХ ИЗМЕНЕНИЙ ПРИ ЗАКРЫТОЙ ТРАВМЕ ГЛАЗ (ТИП А III) С ПОДВЫВИХОМ И ВЫВИХОМ ИОЛ
А
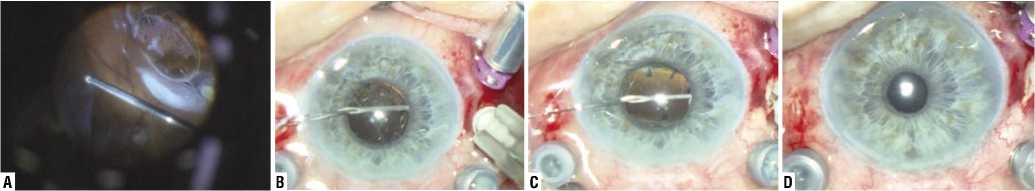
Рис. 6. Пациент Ч. 68 л. Этапы операции. Репозиция ИОЛ с подшиванием в цилиарную борозду в 2 сегментах. Вывих ИОЛ в витреальную полость (А). Проведена микроинвазивная трехпортовая витрэктомия. Через парацентез прямые иглы проводятся выше (B) и ниже (C) гаптических элементов ИОЛ и выводятся в проекции цилиарной борозды на 3 и 9 часах (D). Образующаяся при этом петля нити фиксирует ИОЛ в проекции цилиарной борозды к склере.
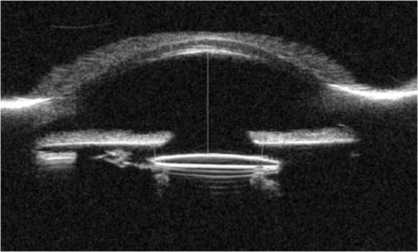
Рис. 7. Пациент Ч. 68л. УБМ изображение после операции. УПК во всех сегментах открыт, прямой профиль радужки, незначительное смещение ИОЛ (желтая стрелка) кнутри и в витреальную полость в нижнем сегменте. Разрыв волокон цинновых связок во всех сегментах.
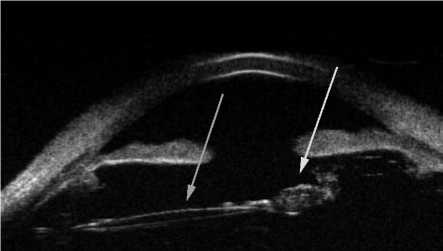
Рис. 9. УБМ изображение. Комплекс ИОЛ + капсульный мешок дислоцирован книзу кзади (синяя стрелка), отрыв волокон цинновой связки, с единичными сохранными волокнами в верхнем, внутреннем сегменте. ИОЛ лежит на передней гиалоидной мембране. В капсульном мешке остатки хрусталиковых масс (желтая стрелка).
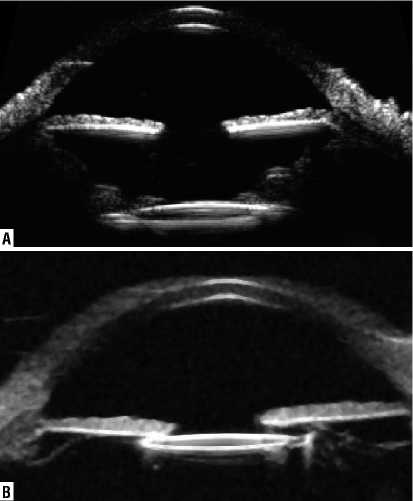
Рис. 8. УБМ изображение. А – (до операции) – Комплекс ИОЛ+капсульный мешок (синяя стрелка) дислоцирован на передние слои стекловидного тела, полный отрыв волокон цинновой связки. В – (после операции) – Глубина ПК – 4,34. ИОЛ, децентрирована. Незначительно подтянута кверху. В нижнем наружном сегменте небольшой наклон кзади. На 12 и 6 ч подтянута нитью к иридоцилиарной борозде. Оптика ИОЛ в области зрачка.
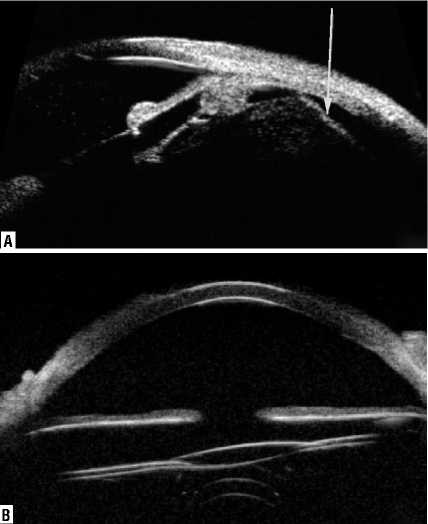
Рис. 10. УБМ изображение. А (до операции) – Периферическая отслойка сетчатки (желтая стрелка). Афакия. В (после операции) – ИОЛ в правильном положении. Верхняя гаптика расположена в цилиарной борозде.
Ходжаев Н.С., Узунян Д.Г., Кислицына Н.М. и др.
РОЛЬ УЛЬТРАЗВУКОВОЙ БИОМИКРОСКОПИИ В ОЦЕНКЕ ПОСТТРАВМАТИЧЕСКИХ ИЗМЕНЕНИЙ ПРИ ЗАКРЫТОЙ ТРАВМЕ ГЛАЗ (ТИП А III) С ПОДВЫВИХОМ И ВЫВИХОМ ИОЛ
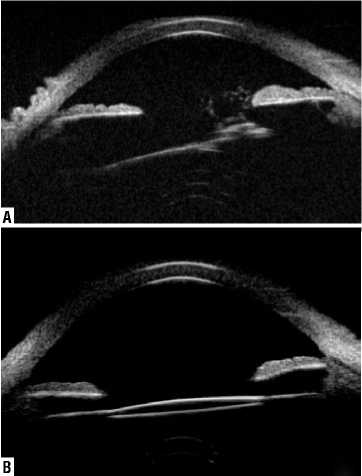
Рис. 11. УБМ изображение. А (до операции) – ИОЛ дислоцирована внизу кзади (синяя стрелка), отрыв волокон цинновой связки. В верхнем сегменте повреждение передней гиалоидной мембраны грыжа стекловидного тела (желтая стрелка ). В (после операции) – ИОЛ (синяя стрелка) подшита в цилиарную борозду, центрирована.
Обсуждениe
Многообразие клинических проявлений закрытой травмы глаза с подвывихом или вывихом ИОЛ требует своевременной комплексной диагностики сопутствующих посттравматических изменений глаза.
При повреждение переднего сегмента глаза важное значение имеет не только степень сохранности связочнокапсулярного аппарата и положения ИОЛ, а также на выбор тактики и исход хирургического лечения оказывают и повреждение других структурных элементов переднего отдела глаза – цилиарное тело, периферические отделы сетчатки и стекловидного тела.
Метод УБМ диагностический инструмент, позволяющий выявить самые незначительные изменения, возникающие при закрытой травме глаза. Применение метода УБМ помогает определить характер , локализацию и высоту отслойки цилиарного тела , оценить степень нарушения передних кортикальных слоев стекловидного тела, целостность иридохрусталиковой диафрагмы и разработать оптимальную тактику хирургического лечения пациентов [21].
Выбор тактики лечения пациентов с травматической дислокацией ИОЛ до сих пор остается довольно дис-кутабельной темой [22], которая связана с отсутствием единых методов лечения пациентов с закрытой травмой глаза тип А III на глазах с артифакией. Применение метода УБМ у данной группы пациентов позволяет прицельно оценить патологические изменения переднего отрезка глаза. Благодаря этому хирург может заранее определиться с объемом хирургического лечения.
Заключение
Использование метода УБМ в группе пациентов с посттравматической дислокацией ИОЛ позволяет определить все сопутствующие изменения доэкваториальной зоны глазного яблока и разработать оптимальную тактику хирургического лечения, возможность репозиции ИОЛ и способ ее фиксации.
Дополнительная информация
Участие авторов:
Кислицына Н.М. – разработка концепции и дизайна исследования, выполнение хирургических манипуляций, анализ полученных данных.
Ходжаев Н.С. – разработка концепции и дизайна исследования, интерпретация данных.
Узунян Д.Г. – редактирование данных, анализ полученных данных.
Султанова Д.М. – регистрация результатов исследования, редактирование данных, анализ полученных данных.
Зинченко В.И. – редактирование данных, анализ полученных данных.
Авторы заявляют об отсутствии конфликта интересов (The authors declare no conflict of interest).
РОЛЬ УЛЬТРАЗВУКОВОЙ БИОМИКРОСКОПИИ В ОЦЕНКЕ ПОСТТРАВМАТИЧЕСКИХ ИЗМЕНЕНИЙ ПРИ ЗАКРЫТОЙ ТРАВМЕ ГЛАЗ (ТИП А III) С ПОДВЫВИХОМ И ВЫВИХОМ ИОЛ
Список литературы Роль ультразвуковой биомикроскопии в оценке посттравматических изменений при закрытой травме глаз (тип А III) с подвывихом и вывихом ИОЛ
- Белоноженко Я.В., Сорокин Е.Л., Терещенко Ю.А. Разработка оптимального способа коррекции афакии при факоэмульсификации возрастной катаракты, сочетающейся с легкой степенью подвывиха хрусталика // Дальневосточный медицинский журнал. – 2012. – № 3. – C. 73-75. [Belonozhenko YV, Sorokin EL, Tereshchenko YA. Development of the optimal method of aphakia correction in phacoemulsification of age-related cataract combined with a mild degree of lens subluxation. Far Eastern Medical Journal. – 2012. – № 3. – 73-75. (In Russ.)].
- Жабоедов Д.Г. Причины и факторы риска дислокации ИОЛ в позднем постоперационном периоде хирургии катаракты // Таврический медико-биологический вестник. – 2013. – С. 61-64. [Zhaboedov DG. Causes and risk factors of IOL dislocation in the late postoperative period of cataract surgery. Tavricheskiy medico-biological bulletin. – 2013. – 61-64. (In Russ.)].
- Терещенко Ю.А. Спонтанная дислокация заднекамерных интраокулярных линз в позднем послеоперационном периоде: частота, причины, осложнения // РМЖ: Клиническая офтальмология. – 2010. – № 3. – С. 100-102. [Tereshchenko YA. Spontaneous dislocation of posterior chamber intraocular lenses in the late postoperative period: frequency, causes, complications. RMZ: Klinicheskaya ophthalmologiya. – 2010. – № 3. – 100-102. (In Russ.)].
- Кун Ф. Травматология глазного яблока. Пер. с англ. Под ред. Волкова В.В.М.: Логосфера; 2011 [Khun F. Ocular Traumatology. Translate from english by Volkov V.V. M.: Logosfera; 2011 (In Russ.)].
- Ченцова Е.В., Алексеева И.Б., Иванов А.Н. Эпидемиология современной закрытой травмы органа зрения по данным специализированного стационара. // Евразийский Союз Ученых. 2020. №1-1 (70). [ Chentsova EV, Alekseeva IB, Ivanov AN. Epidemiology of modern closed trauma of the organ of vision according to the data of a specialized hospital. Eurasian Union of Scientists. 2020. №1-1 (70). (In Russ.)].
- Viestenz A, Küchle M. Bindehautzyste: Subkonjunktivale Linsenluxation durch Bulbusprellung. Klin Monbl Augenheilkd. 2001;218(8):578-80. doi: 10.1055/s-2001-17142. ( in German)
- Гундорова Р.А. Травмы глаза.– М.: ГЭОТАР-МЕДИА., 2009.– С. 261. [Gundorova R.A. Traumas of the eye.- M.: GEOTAR-MEDIA., 2009. – P. 261. (In Russ.)].
- Курбанова Н.Ф. Клинические особенности больных с травмой глаза в условиях специализированного отделения. // Вестн. офтальмол., 2003, №3, с. 41-43/ [Kurbanova NF. Clinical features of patients with eye trauma in the conditions of a specialized department. Vestn. ophthalmol., 2003, No. 3, 41-43/ (In Russ.)].
- Кашников В.В. Контузионная травма глаза. Новосибирск: изд.: «Ли Вест», 2007,192 с. [ Kashnikov VV. Contusion trauma of the eye. Novosibirsk: Izd.: “Lee West”, 2007, 192 (In Russ.)].
- Мошетова Л.К., Бенделик Е.К., Яровая Г.А. Контузии глаза, клиническая характеристика и исходы. // Вестн. Офтальмол., 1999, №3,с. 10-13/ [Moshetova LK, Bendelik EK, Yarovaya GA. Eye contusions, clinical characteristics and outcomes. Vestn. Ophthalmol., 1999, №3, 10-13 (In Russ.)].
- Егорова Э.В., Малюгин Б.Э., Морозова Т.А. и др. Анатомо-топографические особенности переднего сегмента артифакичного глаза по результатам исследования методом ультразвуковой биомикроскопии // Офтальмохирургия.– 2010.– № 4.– С. 3-9. [ Egorova EV., Malyugin BE., Morozova TA. et al. Anatomo-topographical features of the anterior segment of the artifactual eye according to the results of ultrasound biomicroscopy // Ophthalmosurgery.- 2010.- № 4.- 3-9. (In Russ.)].
- Тахчиди Х.П., Егорова Э.В., Узунян Д.Г. Ультразвуковая биомикроскопия в диагностике патологии переднего сегмента глаза.– М., 2007.– 128 с. [Takhchidi HP, Egorova EV, Uzunyan DG. Ultrasound biomicroscopy in diagnostics of anterior segment pathology of the eye. – M., 2007. - 128 (In Russ.)].
- Pavlin CJ, Harasiewicz K, Sherar MD, Foster FS. Clinical use of ultrasound biomicroscopy. Ophthalmology. 1991;98(3):287-95. doi: 10.1016/s0161-6420(91)32298-x.
- Pavlin CJ, Harasiewicz K, Foster FS. Ultrasound biomicroscopy of anterior segment structures in normal and glaucomatous eyes. Am J Ophthalmol. 1992;113(4):381-9. doi: 10.1016/s0002-9394(14)76159-8.
- Pavlin CJ, Ritch R, Foster FS. Ultrasound biomicroscopy in plateau iris syndrome. Am J Ophthalmol. 1992;113(4):390-5. doi: 10.1016/s0002-9394(14)76160-4.
- Pavlin CJ, Foster FC. Ultrasound biomikroscopy of the eye.– Berlin, 1995.
- Vasavada AR, Raj SM, Karve S, et al. Retrospective ultrasound biomicroscopic analysis of single-piece sulcus-fixated acrylic intraocular lenses. J Cataract Refract Surg. 2010;36(5):771-7. doi: 10.1016/j.jcrs.2009.11.027
- Щуко А.Г., Малышева В.В. Оптическая когерентная томография в диагностике глазных болезней. М.: ГЕОТАР-МЕДИА, 2010: 7–22 [Shchuko AG, Malysheva VV. Optical coherence tomography in the diagnosis of eye diseases. M.: GEOTAR-MEDIA, 2010: 7-22 (In Russ.)].
- Kuhn F, Morris R, Witherspoon CD, Heimann K, Jeffers JB, Treister G. A standardized classification of ocular trauma. Ophthalmology. 1996;103(2):240-3. doi: 10.1016/s0161-6420(96)30710-0.
- Клинические рекомендации Травма глаза закрытая, 2020 [ Clinical Guidelines Closed Eye Trauma, 2020 (In Russ.)].
- Кислицына Н.М. Хирургическое лечение последствий проникающих ранений глазного яблока, осложненных пролиферативной витреоретинопатией с учетом данных ультразвуковой биомикроскопии: Дисс. к. м. н.- М., 2003.- 163 с. [Kislitsyna NM. Surgical treatment of the consequences of penetrating wounds of the eyeball complicated by proliferative vitreoretinopathy taking into account the data of ultrasound biomicroscopy: Dissertation, Candidate of Medical Sciences – M., 2003 – 163 (In Russ.)].
- Файзрахманов, Р. Р., Шишкин, М. М., Коновалова, К. И., Карпов, Г. О. Транссклеральная фиксация ИОЛ. От сложного к простому. – Уфа: Башк. энцикл., 2020. – 104 с [Faizrakhmanov RR, Shishkin MM, Konovalova KI, Karpov GO. Transscleral IOL fixation. From complex to simple. – Ufa: Bashkir Encyclopedia, 2020. – 104 с (In Russ.)]


