Шваннома плечевого сплетения
Автор: Кинзягулов Б.Р., Лебедев В.Б., Ананкин А.А., Зуев аА.
Журнал: Вестник Национального медико-хирургического центра им. Н.И. Пирогова @vestnik-pirogov-center
Рубрика: Клинические наблюдения
Статья в выпуске: 4 т.18, 2023 года.
Бесплатный доступ
Шванномы плечевого сплетения - редкие объемные образования, составляющие лишь около 5% всех шванном. Учитывая сложные анатомические особенности локализации опухоли, они могут представлять собой неординарную задачу для хирурга. Представлено клиническое наблюдение пациентки 36 лет с клиническими признаками наличия новообразования левого плечевого сплетения. После проведения диагностики выполнено тотальное удаление опухоли с применением нейрофизиологического мониторинга и сохранением непораженных нервных волокон из надключичного хирургического доступа с косой остеотомией ключицы. После операции отмечено снижение чувствительности в области левого плеча и нарастание пареза отведения и сгибания левого плеча с последующим восстановлением двигательной функции к 5-м суткам. Несмотря на доброкачественную природу, шванномы плечевого сплетения требуют оперативного лечения. Тщательное предоперационное планирование хирургического доступа является необходимым условием благоприятного исхода. С применением нейрофизиологического мониторинга возможно добиться тотального удаления опухоли без перманентного неврологического дефицита.
Шваннома, плечевое сплетение, нейрофизиологический контроль, остеотомия ключицы
Короткий адрес: https://sciup.org/140303489
IDR: 140303489 | DOI: 10.25881/20728255_2023_18_4_152
Schwannoma of the brachial plexus
Brachial plexus schwannomas are rare formations that make up only about 5% of all schwannomas. Given the complex anatomical features of tumor localization, they may represent an extraordinary problem for a surgeon. A 36-year-old patient with clinical signs of left brachial plexus neoplasm is presented. After the diagnosis, a total tumor removal was performed using neurophysiological monitoring and preserving unaffected nerve fibers via supraclavicular surgical access with oblique clavicle osteotomy. After the operation, there was a decrease in sensitivity in the left shoulder area and an increase of left shoulder abduction and flexion paresis with subsequent restoration of motor function at the 5th day after the operation. Despite its benign nature, brachial plexus schwannomas require surgical treatment. Careful preoperative planning of surgical access is a prerequisite for a favorable outcome. With the use of neurophysiological monitoring, it is possible to achieve total tumor removal without permanent neurological impairment.
Текст научной статьи Шваннома плечевого сплетения
Актуальность
Первичные опухоли плечевого сплетения — относительно редкая патология. Точная заболеваемость в настоящий момент неизвестна, однако, по данным Milan G. et al, с 1997 по 2015 гг. в мировой литературе было описано лишь 800 случаев [1]. Основу первичных опухолей составляют доброкачественные опухоли оболочек нервов — шванномы и нейрофибромы [2]. Шваннома — доброкачественная опухоль, произрастающая из шванновских клеток оболочки нерва. Злокачественная трансформация встречается в единичных спорадических случаях [3]. Опухоль часто поражает черепно-мозговые, спинномозговые и периферические нервы [4]. Шванномы плечевого сплетения редки — составляют 5% всех шванном верхних конечностей, описанных в литературе [5]. Анатомическая близость важных магистральных и лимфатических сосудов, а также плевральной полости обуславливает большое количество возможных осложнений при хирургическом лечении новообразований плечевого сплетения. Из-за своей редкости и анатомически сложной локализации шванномы плечевого сплетения могут представлять собой неординарную задачу для хирурга.
Представлено клиническое наблюдение хирургического лечения пациентки со шванномой плечевого сплетения.
Описание наблюдения
Пациентка Х., 36 лет. Первые признаки заболевания появились в 2007 г., когда впервые заметила пальпируемое образование в левой надключичной области. С 2015 г. отметила появление болезненности при пальпации в области образования, появилось чувство онемения в левой руке в положении лежа на левом боку и при поднятии руки вверх. В связи с прогрессирующим ухудшением состояния, увеличением размеров объемного образования, обратилась к нейрохирургу.
Результаты физикального и инструментального исследования
При осмотре выявлено объемное образование левой надключичной области, болезненное при пальпации, недоступное для продольного и малоподвижное при поперечном смещении.
В неврологическим статусе отмечено снижение силы в мышцах-отводящих и сгибающих левое плечо — 4 балла, появление парестезии в области левой дельтовидной мышцы и первом пальце кисти при отведении левой руки.
При МРТ — объемное образование верхнего ствола левого плечевого сплетения, размерами 7,5 х 4,5 х 4 см (Рис. 1).
Лечение
В июле 2022 г. пациентке проведена операция: микрохирургическое удаление объемного образования левого плечевого сплетения с использованием интраоперационного нейрофизиологического мониторинга.
После соответствующей разметки (Рис. 2) выполнили надключичный доступ с косой остеотомией ключицы в её средней трети.
Первым этапом выделили верхний полюс опухоли, оттесняющий здоровые волокна верхнего ствола плечевого сплетения кпереди и кверху. С помощью биполярной стимуляции стволов сплетения определили безопасные зоны работы со шванномой. После этого уменьшили объем опухоли с использованием ультразвукового дезинтегратора. Выполнили остеотомию ключицы и затем выделили

нижний полюс опухоли, оттесняющий пучки плечевого сплетения, а также подключичную артерию и сопровождающую её вену. С использованием стимуляции подтвердили функцию видимых латерального и медиального пучков. Отделив и удалив опухоль вместе с капсулой, повторно выполнили стимуляцию стволов и пучков сплетения и подтвердили наличие моторного ответа с m. deltoideus, m. bicipitalis, с группы мышц — сгибателей пальцев и кисти. Провели остеосинтез левой ключицы пластиной и стягивающим винтом (Рис. 3).
Исход и результаты последующего наблюдения
В раннем послеоперационном периоде пациентка отметила снижение чувствительности в верхней трети левого плеча и на тыльной поверхности первого пальца кисти, также развился парез отведения и сгибания левого плеча — до трех баллов, с последующим восстановлением до предоперационного уровня к 5-м суткам (Рис. 4).
При контрольном осмотре через 6 месяцев после операции сохранялось снижение чувствительности в верхней трети наружной поверхности левого плеча, остальные неврологические нарушения полностью регрессировали. При контрольной рентгенографии — признаки консолидации ключицы. Данных за рецидив шванномы по результатам контрольной МРТ через 6 месяцев не получено.
Обсуждение
В отечественной литературе за последние 10 лет опубликован лишь 1 клиническое наблюдение шванномы плечевого сплетения [6], в то время как в англоязычной литературе описано 236 случаев удаления шванном плечевого сплетения. Описанные наблюдения зачастую не предоставляют информации о неврологическом статусе пациентов, об особенностях хирургического доступа и, обычно, касаются лишь отдельных аспектов лечения больных со шванномой плечевого сплетения.
Одну самых больших серий наблюдений описал Knight D. et al., она насчитывает 94 случая с 1984 по 2004 гг. Авторы отмечают, что осложнения могут быть связаны с большим диаметром объемного образования, а также в связи с тем, что в зоне оперативного доступа возможно повреждение подключичной артерии [4]. Еще одну серию наблюдений представили Kim D. et al. Авторы пред-
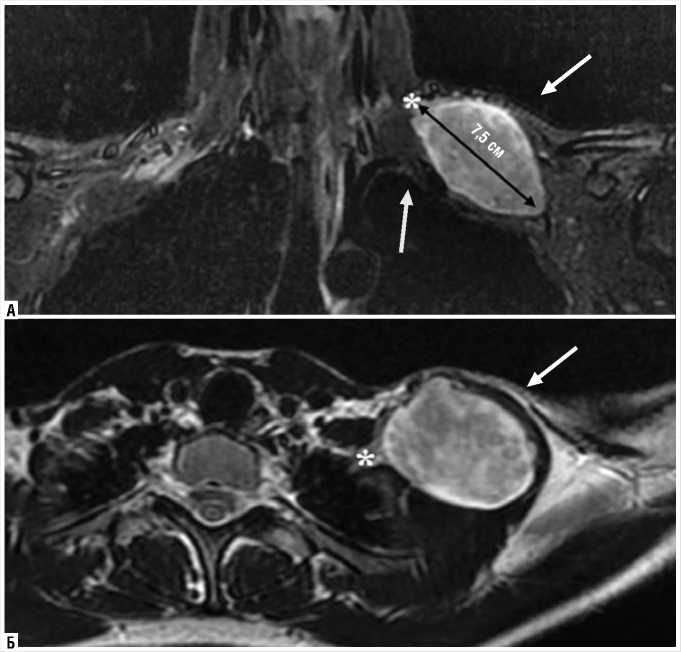
Рис. 1. Объемное образование (белая стрелка) А) на фронтальной (T2-STIR) и Б) аксиальной (T2-взвешанное изображение) проекции на магнитно-резонансной томограмме. Опухоль исходит из верхнего ствола плечевого сплетения (белый астериск), интимно прилегая к подключичной артерии (желтая стрелка).
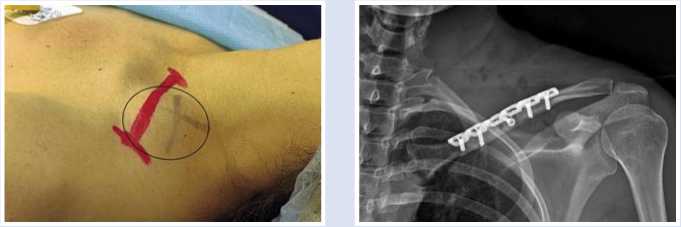
Рис. 2. Разметка линейного разреза в левой надключичной области.
Рис. 3. Контрольная рентгенограмма после выполненного остеосинтеза левой ключицы.

Рис. 4. Иллюстрация возможных движений в плечевом суставе на пятые сутки после операции. А — сгибание, Б — отведение плеча.

ставили 54 случая шванном плечевого сплетения за тридцатилетний период с 1969 года. Исследователи делают выводы о необходимости использования нейрофизиологического мониторинга при удалении опухолей и о преимущественном расположении шванном плечевого сплетения в надключичной его части [7]. Самую большую серию наблюдений с 2000 г. представили Jia X. et al. Целью авторов было проведение анализа клинического опыта удаления опухолей плечевого сплетения, среди которых, с 2001 по 2012 гг., насчитывалось 119 наблюдений шванном плечевого сплетения. К сожалению, авторы не указывают подробных характеристик пациентов и опухолей, но отмечают, что несмотря на трудность удаления опухолей плечевого сплетения, важно сохранить функциональный статус больного [8].
Были проанализированы данные литературы за последние 10 лет по базам Pubmed, Medline, eLibrary.
По данным большинства исследователей опухоль чаще встречалась у женщин. Так, пол был описан в 107 наблюдениях, из которых в 63 (58,87%) случаях шваннома плечевого сплетения была диагностирована у лиц женского пола [9–12]. Возраст пациентов варьировал от 20 до 72 лет, составляя в среднем 46,9±6,4 лет. Анализируя демографические характеристики больных, следует обратить внимание на диагностику опухоли в основном у лиц трудоспособного возраста, что также сказывается на необходимости сохранения исходного функционального статуса.
Авторы сходятся во мнении, что шваннома плечевого сплетения чаще является асимптомной, но в то же время, первые изменения неврологического статуса связаны с увеличением в размерах опухоли и вызываемой ею компрессией плечевого сплетения [13; 14]. Так, изменения исходного неврологического статуса были описаны в 105 случаях. Было выявлено, что у 18 (17,14%) пациентов были диагностированы двигательные нарушения, парестезии встречались — у 40 (38,09%) пациентов, а в 29 (27,61%) случаях неврологический осмотр позволил выявить снижения чувствительности. Также, у 27 (25,7%) пациентов над уровнем объемного образования исследователи выявляли симптом Тинеля. В нашем клиническом наблюдении пациентка на протяжении восьми лет после появления в надключичной области объемного образования не предъявляла жалоб. Однако увеличе- ние размера опухоли привело к развитию как чувствительных, так и двигательных расстройств.
Для диагностики объемного образования плечевого сплетения, а также для дифференциальной диагностики с другими образованиями данной локализации, в настоящий момент оптимальным методом является проведение МРТ плечевого сплетения с контрастированием [15]. От выполнения биопсии опухоли при подозрении на доброкачественную его природу многие исследователи рекомендуют воздержаться из-за высокого риска повреждения оттесненных опухолью нервных волокон [9; 11; 13].
По данным большинства работ, размер объемных образований варьировал от 1,6 до 11 см (при измерении наибольшего диаметра). Средний размер при этом составил 3,83±2,32 см. В нашем исследовании размер шванномы значительно его превышал и достигал 7,5 см. Локализация шванномы плечевого сплетения была описана в 78 наблюдениях. Чаще всего, авторы отмечают поражение первичных стволов — 46 случаев (58,9%). Преимущественно встречается поражение среднего ствола — 17 случаев. Поражение верхнего ствола описано в 16 случаях, в то время как поражение нижнего ствола — в 13 случаях. В нашем клиническом наблюдении выявлено поражение верхнего ствола плечевого сплетения.
Большинство исследователей отмечают, что оперативный доступ к опухоли напрямую зависит от размеров и преимущественной локализации шванномы [9; 13; 16; 17]. Кроме традиционного надключичного доступа к стволам плечевого сплетения и переднего подключичного доступа к пучкам и конечным ветвям, Go M., Knight D. et al. также отмечают, что в отдельных случаях необходимо выполнять остеотомию ключицы [4; 14]. В связи с большими размерами шванномы в нашем наблюдении, мы выбрали надключичный доступ с косой остеотомией ключицы. Это позволило минимизировать тракционное воздействие на нервные структуры и деликатно отделить стволы и пучки от капсулы опухоли. Кроме того, широкий обзор оперативного поля снизил риски повреждения магистральных сосудов, оттесненных шванномой.
Raj C. et al. при анализе причин возникновения неврологического дефицита после удаления шванном верхних конечностей отмечают, что наличие опухоли плечевого сплетения является прогностическим фактором неблагоприятного исхода [12]. Однако, большинство авто- ров не выделяют отдельных факторов риска и говорят о возможности удаления опухоли без значимого снижения функционального статуса, а в случае наличия неврологического дефицита отмечают его транзиторный характер. Кроме того, авторы сходятся во мнении, что использование нейрофизиологического мониторинга позволяет выявить функционирующие волокна с целью дальнейшего деликатного манипулирования и уменьшения вероятности появления тяжелого моторного дефицита [11; 18; 19]. Среди проанализированных источников, о неврологическом статусе после операции сообщают в 74 клинических наблюдениях. У 25 (33,7%) больных авторы отмечают ухудшение неврологического статуса после операции. Чаще всего возникают чувствительные нарушения — 16 случаев из 25 (64%). Двигательные нарушения возникли у 11 (44%) пациентов. Gaba S. и соавт. сообщают о возникшем синдроме Горнера у одного пациента после удаления шванномы плечевого сплетения [10]. В нашем клиническом случае, несмотря на размер опухоли, удалось избежать тяжелого неврологического дефицита с полным восстановлением двигательной функции через 6 месяцев после операции.
Заключение
Шванномы плечевого сплетения — редкие доброкачественные объемные образования, требующие хирургического лечения. Предоперационное планирование должно обязательно включать МРТ. Учитывая размер и локализацию опухоли, хирургом должны рассматриваться надключичный, подключичный и трансключичный доступы. Во всех случаях необходимо добиваться тотального удаления объемного образования с сохранением не пораженных опухолью нервных волокон с помощью нейрофизиологического контроля.
Согласие пациента. Пациент добровольно подписал информированное согласие на публикацию персональной медицинской информации в обезличенной форме.
Авторы заявляют об отсутствии конфликта интересов (The authors declare no conflict of interest).
Список литературы Шваннома плечевого сплетения
- Millan G, Casal D. Brachial plexus tumors in a tertiary referral center: a case series and literature review. Acta Reumatol Port. 2015; 40(4): 372-377.
- Gilcrease-Garcia BM, Deshmukh SD, Parsons MS. Anatomy, Imaging, and Pathologic Conditions of the Brachial Plexus. RadioGraphics. 2020; 40(6): 1686-1714. doi: 10.1148/rg.2020200012.
- Woodruff JM, Selig AM, Crowley K, Allen PW. Schwannoma (Neurilemoma) with Malignant Transformation A Rare, Distinctive Peripheral Nerve Tumor. Am J Surg Pathol. 1994; 18(9): 882-895. doi: 10.1097/00000478-199409000-00003.
- Knight DMA, Birch R, Pringle J. Benign solitary schwannomas. J Bone Joint Surg Br. 2007; 89-B(3): 382-387. doi: 10.1302/0301-620X. 89B3.18123.
- Kumar A, Akhtar S. Schwannoma of Brachial Plexus. Indian Journal of Surgery. 2011; 73(1): 80-81. doi: 10.1007/s12262-010-0141-1.
- Клочихин А.Л., Бырихина В.В. Редкий случай шванномы плечевого сплетения — трудности гистологической диагностики // Российская оториноларингология. — 2017. — №3(88). — С.124-125. [Klochikhin AL, Byrikhina VV. A rare case of the brachial plexus neurilemmoma — the difficulties of histological diagnostics. Russian Otorhinolaryngology. 2017; 3(88): 124-125. (In Russ.)] doi: 10.18692/1810-4800-2017-3-124-125.
- Kim DH, Murovic JA, Tiel RL, Moes G, Kline DG. A series of 397 peripheral neural sheath tumors: 30-year experience at Louisiana State University Health Sciences Center. J Neurosurg. 2005; 102(2): 246-255. doi: 10.3171/jns.2005.102.2.0246.
- Jia X, Yang J, Chen L, Yu C, Kondo T. Primary Brachial Plexus Tumors: Clinical Experiences of 143 Cases. Clin Neurol Neurosurg. 2016; 148: 91-95. doi: 10.1016/j.clineuro.2016.07.009.
- Dubuisson A. et al. Management of benign nerve sheath tumors of the brachial plexus: relevant diagnostic and surgical features. About a series of 17 patients (19 tumors) and review of the literature. Acta Neurol Belg. 2021; 121(1): 125-131. doi: 10.1007/s13760-020-01560-7.
- Gaba S, Mohsina S, John JR, Tripathy S, Sharma RK. Clinical Outcomes of Surgical Management of Primary Brachial Plexus Tumors. Indian Journal of Plastic Surgery. 2021; 54(2): 124-129. doi: 10.1055/s-0041-1731252.
- Lee HJ, Kim JH, Rhee SH, Gong HS, Baek GH. Is Surgery for Brachial Plexus Schwannomas Safe and Effective? Clin Orthop Relat Res. 2014; 472(6): 1893-1898. doi: 10.1007/ s11999-014-3525-x.
- Raj C, Chantelot C, Saab M. Predictive factors of postoperative deficit and functional outcome after surgery for upper limb schwannomas: Retrospective study of 21 patients. Hand Surg Rehabil. 2020; 39(3): 229-234. doi: 10.1016/j.hansur.2020.02.001.
- Vučemilo L. Brachial Plexus Schwannoma — Case Report and Literature Review. Acta Clin Croat. 2018; 57(2). doi: 10.20471/acc. 2018.57.02.19.
- Go MH, Kim SH, Cho KH. Brachial Plexus Tumors in a Consecutive Series of Twenty One Patients. J Korean Neurosurg Soc. 2012; 52(2): 138. doi: 10.3340/jkns.2012.52.2.138.
- Lutz AM, Gold G, and Beaulieu C. MR Imaging of the Brachial Plexus. Neuroimaging Clin N Am. 2014; 24(1): 91-108. doi: 10.1016/j.nic. 2013.03.024.
- Jung I-H, Yoon K-W, Kim Y-J, Lee SK. Analysis According to Characteristics of 18 Cases of Brachial Plexus Tumors: A Review of Surgical Treatment Experience. J Korean Neurosurg Soc. 2018; 61(5): 625-632. doi: 10.3340/jkns.2018.0045.
- Bandiera A, et al. Management of Intrathoracic Benign Schwannomas of the Brachial Plexus. Case Rep Surg. 2014; 2014: 1-3. doi: 10.1155/2014/130492.
- Lee DY,et al. Feasibility of Brachial Plexus Schwannoma Enucleation With Intraoperative Neuromonitoring. Clin Exp Otorhinolaryngol. 2020; 13(2): 203-208. doi: 10.21053/ceo. 2019.01207.
- Abe K, et al. Symptomatic small schwannoma is a risk factor for surgical complications and correlates with difficulty of enucleation. Springerplus. 2015; 4(1): 751. doi: 10.1186/s40064-015-1547-9.


