Синдром Огилви как редкое осложнение травмы нижних конечностей
Автор: Ханевич М.Д., Соловьёв И.А., Базылев В.А., Коновалов С.В., Кудинова А.В.
Журнал: Вестник Национального медико-хирургического центра им. Н.И. Пирогова @vestnik-pirogov-center
Рубрика: Клинические наблюдения
Статья в выпуске: 4 т.20, 2025 года.
Бесплатный доступ
Синдром Огилви представляет собой редкую форму толстокишечной непроходимости. Для него характерно значительное расширение просвета всех отделов толстой кишки при отсутствии какого-либо механического препятствия. В основе патогенеза синдрома лежит дисбаланс нервной регуляции моторной функции толстой кишки. Инициировать синдром Огилви могут самые разнообразные факторы, включая хирургические вмешательства, выполняемые вне брюшной полости и забрюшинного пространства. Под нашим наблюдением находилась пациентка старческого возраста, у которой после хирургического вмешательства в виде металлоостеосинтеза левой малоберцовой кости после перелома обоих лодыжек левой голени со смещением отломков, развился стойкий парез толстой кишки (синдром Огилви). Попытки разрешить парез консервативными методами не привели к успеху. Во время операции установлено значительное расширение (до 10 см) просвета толстой кишки без структурных изменений ее стенки. Операция завершена трансанальным дренированием толстой кишки.
Перелом, лодыжки, левая голень, металлоостеосинтез, синдром Огилви, лапаротомия, дренирование толстой кишки
Короткий адрес: https://sciup.org/140312881
IDR: 140312881 | DOI: 10.25881/20728255_2025_20_4_155
Ogilvy syndrome as a rare complication in patients with lower limb injury
Ogilvy syndrome is a rare form of intestinal obstruction. It is characterized by a significant expansion of all parts of the colon in the absence of any mechanical obstruction. It is characterized by a significant expansion of all parts of the colon in the absence of any mechanical obstruction. The pathogenesis of the syndrome is based on an imbalance in the nervous regulation of the motor function of the colon. Ogilvy syndrome can be initiated by a wide variety of factors, including surgical interventions performed outside the abdominal cavity and retroperitoneal space. We observed an elderly patient who, after surgery in the form of metallosteosynthesis of the left fibula, developed persistent colon paresis due to a fracture of both ankles of the left tibia with dislocation of fragments (Ogilvy syndrome). Attempts to resolve paresis by conservative methods did not lead to success. During the operation, a significant expansion (up to 10 cm) of the lumen of the entire colon was found without structural changes in its wall. The operation was completed by transanal drainage of the colon.
Текст научной статьи Синдром Огилви как редкое осложнение травмы нижних конечностей
Синдром Огилви (острая псевдообструкция толстой кишки, паралитическая толстокишечная непроходимость) представляет собой редкую форму толстокишечной непроходимости, которая характеризуется стойким и значительным расширением просвета ободочной кишки при отсутствии механического препятствия [1]. Первым синдром описал британский военный врач W.H. Ogilvie в 1948 г. Это редко встречающийся в клинической практике синдром. Среди больных, находящихся на лечении в стационарном режиме в крупных лечебных учреждениях, он встречается в 0,1–0,2% случаев [2]. Наиболее объективным признаком синдрома Огилви при физикальном обследовании пациента является вздутие живота и высокий тимпанит. При этом у больных до развития ослож- нений отсутствует интоксикационный и болевой синдром, которые характерны для толстокишечной непроходимости, вызванной механическим препятствием. Этиология и патогенез заболевания продолжают оставаться неизученными. Большинство исследователей склоняются к тому, что в основе патогенеза синдрома Огилви лежит дисбаланс в нервной регуляции моторной функции толстой кишки [1]. При этом инициировать стойкое нарушение кишечной моторики могут самые разнообразные факторы, включая хирургические вмешательства, выполняемые вне брюшной полости, забрюшинного пространства и малого таза [3]. В зарубежной литературе описаны случаи возникновения синдрома Огилви среди пациентов травматологического профиля, в том числе после различного рода операций по поводу переломов костей нижних конечностей [4]. При возможности выполнить экстренное КТ–исследование живота, диагностика синдрома не вызывает особых затруднений. Важно, чтобы врач, выполняющий исследование, помнил о существовании такого патологического состояния, как синдром Огилви. Следует отметить, что по мере нарастания пареза толстой кишки может произойти нарушение гемоциркуляции в ее стенке с исходом в некроз и перфорацию. Кроме того, вздутие живота может привести к декомпенсации функции дыхательной и сердечно-сосудистой систем у коморбидных больных и лиц старческого возраста. Разрешить синдром Огилви консервативным способом, включая колоноскопическую декомпрессию, не всегда оказывается успешным. Однако, при отсуствии клиники перитонита, начинать лечение рекомендуется с кон-

сервативных методов (очистительные клизмы по Огневу, колоноскопическая декомпрессия, применение прозерина, неостигмина метилсульфата, эритромицина, метилналтрексона и др.) [2; 3]. Хирургическое лечение, при отсуствии некроза и перфорации стенки кишки, сводится к интраоперационной трансанальной тотальной декомпрессии толстой кишки с оставлением зонда в ее просвете до трёх суток.
Больная В., 87 лет, которой по поводу закрытого перелома обеих лодыжек левой голени 18.12.2024 года под общим обезболиванием был выполнен металло-остеосинтез левой малоберцовой кости трубчатой пластиной (8 отверстий) с фиксацией кортикальными винтами №5, относится к старческой возрастной группе. Она страдала общим атеросклерозом, крупноочаговым постинфарктным (неизвестной давности) кардиосклерозом, ХНС 3 ФК, дисциркуляторной энцефалопатией 2 ст., хроническим панкреатитом и хроническим пиелонефритом в стадии ремиссии, хроническим геморроем 3 ст.
С первых суток послеоперационного периода установлено нарушение моторики толстой кишки. Без болевого и интоксикационного синдромов на вторые сутки появилось вздутие живота. Определялся выраженный тимпанит в проекции ободочной кишки. С помощью ежедневных 4–5 кратных очистительных клизм, в том числе по Огневу и троекратных внутримышечных инъекций прозе-рина, периодически удавалось добиться отхождения стула и газов. Однако эффект от лечения был не полным.
Следует отметить, что за два месяца до получения травмы, в связи с периодически возникающими ректальными кровотечениями пациентке была произведена фиброколоноскопия, а также КТ живота и таза. Патологии со стороны просвета толстой кишки или сдавление её опухолью извне не установлено. Причиной ректальных кровотечений являлся геморрой 3 степени. Лечение с помощью диеты и геморроидальных свечей дало положительный эффект. Таким образом, нарушение проходимости толстой кишки нельзя было связать с механическим препятствием, в том числе и опухолевого генеза.
Дальнейшие попытки окончательно восстановить моторику толстой кишки оказались неэффективными. Парез кишки нарастал. На КТ живота, выполненных на пятые сутки послеоперационного периода, установлено значительное расширение просвета толстой киш-
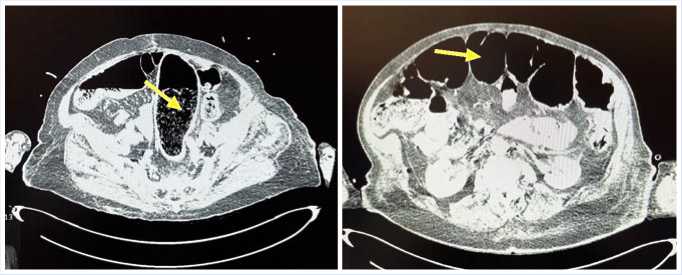
Рис. 1. КТ живота больной В., 87 лет. Стрелками указана перерастянутая газом ободочная кишка с наличием уровней жидкости в её просвете.
ки – от 70 мм до 100 мм. В паретическое состояние оказались вовлечённые все отделы толстой кишки, начиная от слепой и заканчивая ректосигмоидным отделом прямой кишки (Рис. 1).
Кроме того, визуализировались толстокишечные уровни (чаши Клойбера), что свидетельствовало о наличии в просвете кишки каловых масс в виде жидкого компонента. Признаков нарушения гемоциркуляции в бассейне верхней и нижней брыжеечных артерий и вен выявлено не было. Не было обнаружено и признаков нарушения гемоциркуляции, а также структурных изменений в стенке кишки. Тонкая кишка находилась в физиологически нормальном состоянии с КТ-признаками перистальтики.
На основании клинических данных и данных КТ живота состояние толстой кишки было расценено как синдром Огилви. В качестве дальнейшего лечения была рекомендована разгрузочная фиброколоноскопия. Однако, через четыре часа после окончания КТ, у больной появились интенсивные боли по всему животу. Нельзя было исключить некроз и перфорацию стенки толстой кишки. Было принято решение о выполнении экстренного хирургического вмешательства в виде срединной лапаротомии и ревизии органов брюшной полости. После кратковременной предоперационной подготовки в реанимационном отделении больная была оперирована. Под общим обезболиванием была произведена средне-срединная лапаротомия протяжённостью 30 см. При ревизии органов брюшной полости толстая кишка, от слепой и до верхнеампулярного отдела прямой, находилась в перерастянутом состоянии преимущественно за счет скопления газов (Рис. 2). Диаметр просвета слепой и восходящего отдела ободочной кишки превышал 100 мм, сигмовидной – 70 мм.
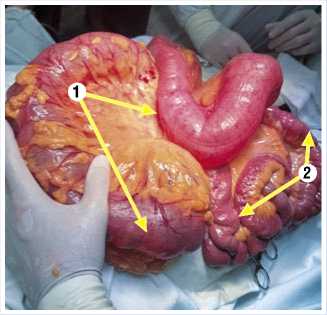
Рис. 2. Интраоперационное фото больной В., 87 лет. Стрелками обозначены: 1 – пере-растянутая газами толстая кишка без признаков деструкции стенки (синдром Огилви); 2 – тонкая кишка в спавшемся состоянии с активной перистальтикой.
Выпот в брюшной полости отсутствовал. Тонкая кишка находилась в спавшемся состоянии с активной перистальтикой. Других видимых патологических изменений выявлено не было. Произведено трансанальное дренирование всей толстой кишки с опорожнением её просвета от содержимого. Операция завершена послойным ушиванием ла-паротомной раны. Послеоперационный период со стороны зоны операции протекал без осложнений. Зонд из просвета кишки удален на третьи сутки. В связи с декомпенсацией сердечно-сосудистой системы пациентка переведена для дальнейшего лечения в кардиологическую реанимацию, где на 7-е сутки возник повторный инфаркт миокарда с разрывом сердечной мышцы и гибелью больной. Патологоанатомическое исследование толстой кишки не обнаружило структурных изменений в ее стенке, что свидетельствует о правомерности постановки диагноза – синдром Огилви.

Заключение
В представленном клиническом наблюдении дано описание редкой формы толстокишечной непроходимости – синдром Огилви, который возник после проведения под общим обезболиванием металлоостеосинтеза у коморбидной больной старческой возрастной группы, находившейся на лечении в связи с переломом обеих лодыжек левой голени. Основным клиническим проявлением синдрома было вздутие живота вследствие пареза толстой кишки с отсутствием на начальном периоде заболевания болевого и интоксикационного синдромов. Анализ лечения показал, что консервативная терапия в виде очистительных клизм в сочетании с внутримышечным введением прозерина не всегда может дать положительный лечебный эффект. В представленном наблюдении разгру- зочная фиброколоноскопия могла бы оказаться более эффективной. Внезапно появившийся выраженный болевой синдром со стороны живота при синдроме Огилви не всегда может свидетельствовать о некрозе стенки кишки или ее перфорации. Что касается хирургического лечения, то при отсутствии перитонита, успех в разрешении синдрома может быть достигнут путем трехдневной трансанальной декомпрессии просвета кишки с ее интраоперационным опорожнением.


