Сложности диагностики идиопатического мультифокального хориоидита на примере клинического случая
Автор: Дога А.В., Володин П.Л., Педанова Е.К., Порошина М.А.
Журнал: Вестник Национального медико-хирургического центра им. Н.И. Пирогова @vestnik-pirogov-center
Рубрика: Оригинальные статьи
Статья в выпуске: 4S1 т.18, 2023 года.
Бесплатный доступ
Обоснование: В статье описан клинический случай идиопатического мультифокального хориоидита, осложненный двусторонним развитием воспалительной субретинальной неоваскулярной мембраны. Диагноз был поставлен через 6 месяцев после первичного обращения с последующей системной терапией глюкокортикостероидами. Впервые представлены макрофагоподобные клетки при идиопатическом мультифокальном хориоидите, выявленные на анфас снимке ОКТ-А.
Мультифокальный хориоидит, оптическая когерентная томография, миопическая рефракция, воспалительная субретинальная неоваскулярная мембрана
Короткий адрес: https://sciup.org/140303506
IDR: 140303506 | DOI: 10.25881/20728255_2023_18_4_S1_39
Difficulties in diagnosing of idiopathic multifocal choroiditis in a clinical case
Rationale: A clinical case of idiopathic multifocal choroiditis, complicated by the bilateral inflammatory subretinal neovascular membrane is described. It was diagnosed after six months after the initial examination. Systemic therapy with glucocorticosteroids was started after six months after the diagnosis. Macrophage-like cells are presented for the first time during the idiopathic multifocal choroiditis.
Текст научной статьи Сложности диагностики идиопатического мультифокального хориоидита на примере клинического случая
Обоснование
Идиопатический мультифокальный хориоидит (ИМХ) относится к группе неинфекционных первичных воспалительных хориокапилляропатий. Заболевание встречается преимущественно у здоровых молодых женщин среднего возраста с миопической рефракцией. Причина развития ИМХ неизвестна. Имеются данные о том, что заболевание развивается после вирусной инфекции и вакцинации [2–9].
Ранее термин «идиопатический мультифокальный хориоидит» включал в себя внутреннюю точечную хороидо-патию, мультифокальную хориоидопатию, псевдо-синдром предполагаемого гистоплазмоза, мультифокальный хори-оидит с панувеитом и др. [18]. В 2013 году Xiongze Zhang с соавт. была предложена классификация ИМХ. По данным авторов, с I по III стадии происходит активное последовательное вовлечение в патологический процесс внутренней сосудистой оболочки (I стадия), хориокапилляров и пигментного эпителия сетчатки (ПЭС) (II стадия) и наружной части сетчатки – фоторецепторов (III стадия). Остальные две стадии характеризуются возникновением и усилением атрофического процесса [19]. Диагностика ИМХ основывается на критериях, разработанных рабочей группой но стандартизации номенклатуры увеитов: множественные овальные или округлые крупные очаги (>125 нм) с признаками активности или атрофии, которые располагаются в заднем полюсе и/или на средней периферии. Обязательным условием диагностики ИМХ является исключение таких инфекций как сифилис, туберкулез и саркоидоз [20]. Также дифференциальную диагностику мультифокального хориоидита проводят с другими неинфекционными заболеваниями.
Различная степень тяжести при ИМХ может быть объяснена разным калибром сосудов хориоидеи, вовлеченным в патологический процесс. Иммуноопосредо-ванное нарушение перфузии хориокапилляров вызывает вторичную ишемию внешней части сетчатки, повреждая наружные сегменты фоторецепторов. В активной фазе заболевания поражения могут быть не всегда видны офтальмоскопически, поэтому наиболее чувствительным методом для обнаружения новых поражений является индоцианин-зеленая ангиография. Однако, характерные маркеры для разных стадий этого заболевания можно также идентифицировать с помощью оптической когерентной томографии (ОКТ) и аутофлюоресценции глазного дна (АФ) [1; 10].
Наиболее частым осложнением ИМХ является развитие воспалительной субретинальной неоваскулярной мембраны (от 30–69%), что требует дифференциальной диагностики с миопической СНМ [12].
Зачастую диагноз ИМХ ставится через несколько месяцев/лет наблюдения за пациентом, а необходимое лечение назначается несвоевременно.
Цель
Представить клинический случай пациентки с идиопатическим мультифокальным хориоидитом, осложненным воспалительной субретинальной неоваскулярной мембраной, диагностированный через 6 месяцев после первичного обращения.
Методы
Пациентке Д, женщине, 30 лет, с миопией высокой степени (OU sph -6,5 D), с жалобами на снижение зрения и появление искажений в поле зрения было проведено комплексное стандартное обследование, а также комплекс мультимодальной визуализации. Пациентке были проведены серологические тесты на определение антител Ig G и Ig M к инфекциям, в том числе анализ на сифилис, туберкулез и саркоидоз. Результаты отрицательные.

Представлено динамическое наблюдение за пациенткой до постановки диагноза и назначения лечения, а также через 3 месяца после начала лечения.
Результаты
При первичном обращении пациентки в макулярной области обнаружены двусторонние небольшие округлые и линейные очаги бело-желтого цвета (Рис. 1 А, Б). При аутофлюоресценции определяется гипоаутофлюоресценция соответственно очагам, по краю которой легкая гипераутофлюоресценция (Рис. 1 З, Ж).
На ОКТ на обоих глазах субретинально визуализируются зоны потери слоя фоторецепторов, глыбки материала средней рефлективности. На оптическом срезе правого глаза визуализируется элевация пигментного эпителия с материалом средней рефлективности, на вершине которого находится предполагаемый дефект пигментного эпителия (Рис. 2 А). На левом глазу субретинально визуализируется неоднородное гиперрефлективное содержимое (Рис. 2 В).
На ОКТ-А на обоих глазах субретинально визуализировался патологический кровоток. В макулярной области зоны выпадения хориоидального кровотока в проекции очагов (Рис. 3 А, В).
По результатам обследования пациентке был поставлен диагноз: «OU Миопия высокой степени. Миопическая макулопатия. Субретинальная неоваскулярная мембрана». За полгода было выполнено 3 интравитреальные инъекции афлиберцепта в правый глаз и 4 – в левый глаз со слабоположительной динамикой регресса новообразованной сосудистой сети на левом глазу.
Через 6 месяцев пациентка стала предъявлять жалобы на увеличение скотом в поле зрения, снижение зрения и искажения изображения на правом глазу. Офтальмоскопически количество очагов увеличилось на правом глазу, из круглых очажков сформировались атрофические линейные очаги (Рис. 1 В, И). На левом глазу офтальмоскопическая картина без явных изменений (Рис. 1 Г, К). При аутофлюоресценции зоны гипофлюоресценци увеличились на правом глазу, что свидетельствует о распространении процесса, приводящего к атрофии пигментного эпителия (Рис. 1 И). На ОКТ на правом глазу на месте гиперрефлективных очагов образовались дефекты эллипсоидной зоны фоторецепторов с гипертрансмиссией света (Рис. 2 Б). На левом глазу – субретинально гиперрефлективный очаг без интраретинальной жидкости (Рис. 2 Е).
После повторного осмотра пациентки через 6 месяцев мы предположили, что именно воспалительный процесс в хориоидее, косвенно подтвержденный выпадением хориоидального кровотока на ОКТ-А, приводит к образованию небольших округлых очажков, которые сливаются и образуют линейные очаги. Ретроспективный анализ первичных снимков показал наличие стадийности процесса, представленный в классификации Xiongze Zhang с соавт. Был установлен диагноз: «OU Идиопатический мультифокальный хориоидит, осложненный воспалительной субретинальной неоваскулярной мембраной. Миопия
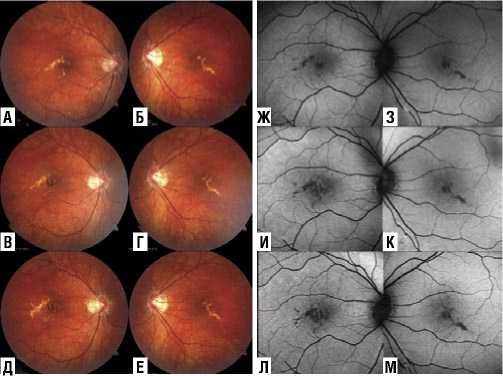
Рис. 1. Фото глазного дна и картина аутофлюоресценции при первичном обращении (А, Ж – правый глаз; З, Ж – левый глаз), через 6 месяцев (В, И – правый глаз; Г, К – левый глаз), через 12 месяцев (Д, Л – правый глаз; Е, М – левый глаз).
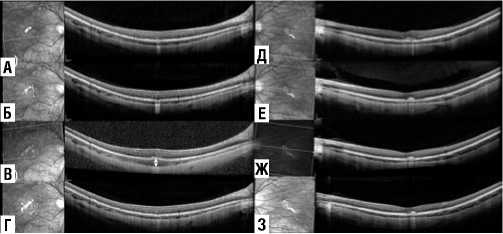
Рис. 2. ОКТ правого и левого глаза (А, Д – при первичном обращении, Б, Е – через 6 месяцев, В, Ж – через 12 месяцев, Г, З – через 3 месяца системной терапией стероидами).
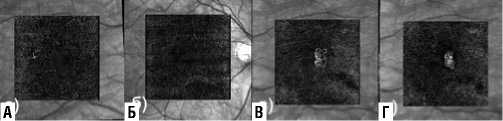
Рис. 3. ОКТ-А при первичном обращении (А – правый глаз, В – левый глаз) и через 6 месяцев (Б – правый глаз, Г – левый глаз).
высокой степени обоих глаз». В связи с переходом процесса в стадию атрофии и отсутствием активности воспалительного процесса на момент осмотра, а также стабилизацией неоваскулярной мембраны на левом глазу было принято решение о динамическом наблюдении за пациенткой.
Третий визит пациентки состоялся через год от первичного осмотра. Пациентка предъявляла жалобы на резкое ухудшение зрения, появление искажений перед правым глазом. При офтальмоскопии на правом глазу овизуализировалось увеличение желто-белых очажков, левый глаз – без видимых изменений (Рис. 1 Д, Е). На ОКТ – увеличение субретинальных гиперрефлективных очагов с локальным утолщением хориоидеи, щелевидная отслойка пигментного эпителия сетчатки, небольшое

количество интраретинальной жидкости (Рис. 2 В). На левом глазу в динамике без изменений (Рис. 2 Ж).
На анфас снимках ОКТ – А визуализировались звездчатые, угловатые клетки на внутренней поверхности сетчатки – макрофагоподобные клетки, которые, по данным литературы, представляют собой гетерогенные клетки микроглии, периваскулярных макрофагов, макрофагов моноцитарного происхождения, а также гиалоцитов стекловидного тела. По мнению ряда авторов, макрофагоподобные клетки являются потенциальным биомаркером воспаления при сосудистых заболеваниях глаза (Рис. 4 А, Б) [17; 21].
Наличие активного воспалительного процесса на правом глазу подтверждается всеми инструментальными методами, в то время, как очаги на левом глазу оставались относительно неизмененными на протяжении всего периода наблюдения.
Пациентке был назначен пероральный курс глюкокортикостероидов в дозе 0,5 мг/кг с постепенным снижением дозы до 7,5 мг в день. Через 3 месяца после лечения субъективно зрение улучшилось, уменьшилось количество «пятен» в поле зрения. На ОКТ снижение толщины хориоидеи, частичное восстановление эллипсоидной зоны фоторецепторов (Рис. 2 Г). В настоящее время пациентка продолжает прием стероидных препаратов и находится под динамическим наблюдением.
Выводы
Дифференциальная диагностика мультифокального хориоидита, осложненного воспалительной субретинальной мембраной, крайне важна в связи с необходимостью своевременного начала противовоспалительной и антиан-гиогенной терапии заболевания. Течение идиопатического мультифокального хориоидита часто непредсказуемое с одновременным или последовательным поражением глаз.
Безусловно, индоцианин-зеленая ангиография является золотым стандартом диагностики. Однако, применение неинвазивных диагностических методик (ОКТ, ОКТ-А, АФ) вносит свой вклад в своевременную постановку диагноза и проведения лечения.
Авторы заявляют об отсутствии конфликта интересов (The authors declare no conflict of interest).
doi: 10.1001/archopht.116.6.801.
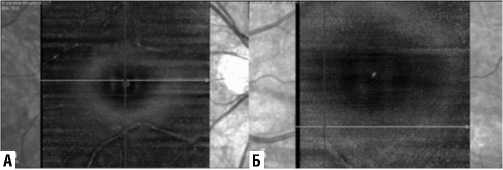
Рис. 4. Макрофагопобные клетки на анфас снимке ОКТ- А на внутренней пограничной мембраной: правый (А) и левый (Б) глаза.
Список литературы Сложности диагностики идиопатического мультифокального хориоидита на примере клинического случая
- Dunlop AAS, Cree IA, Hage S, Luthert PJ, Lightman S. Multifocal choroiditis, clinicopathologic correlation. Arch Ophthalmol. 1998;116(6):801–803. doi: 10.1001/archopht.116.6.801.
- Bloom SM, Snady-McCoy L. Multifocal choroiditis uveitis occurring after herpes zoster ophthalmicus. Am J Ophthalmol. 1989;108(6):733–735. doi: 10.1016/0002-9394(89)90873-8.
- Chiquet C, Germain P, Burillon C, Coudry-Vergne PM, Paupert-Ravault M, Denis P. Multifocal choroiditis associated with herpes zoster ophthalmicus. Apropos of a case. J Fr Ophthalmol. 1996;19:712–715.
- Bhende PS, Biswas J, Madhavan HN. Serological evidence for active Epstein-Barr virus infection in multifocal choroiditis. Indian J Pathol Microbiol. 1997; 40(2):129–131.
- Borkar PP, Grassi MA. Unilateral multifocal choroiditis following EBV-positive mononucleoisis responsive to immunosuppression: a case report. BMC Ophthalmol. 2020;20(1):273. doi: 10.1186/s12886-020-01525-7.
- Vandenbelt S, Shaikh S, Capone A, Jr, Williams GA. Multifocal choroiditis associated with West Nile virus encephalitis. Retina. 2003;23:97–99. doi: 10. 1097/00006982-200302000-00016.
- Jimenez P, Kestelman E, Kestelman B, Gomes Vizzoni A, Cerbino-Nrto J, Land Curi AL. Multifocal choroiditis secondary to acute Zika virus infection. Ocul Immunol Inflamm. 2020;28:952–955. doi: 10.1080/09273948.2019.1651872.
- Escott S, Tarabishi AD, Davidorf FH. Multifocal choroiditis following simultaneous hepatitis a, typhoid, and yellow fever vaccination. Clin Ophthalmol. 2013;7:363–365. doi: 10.2147/OPTH.S37443.
- Mungmunpuntipantip R, Wiwanitkit V. COVID-19 vaccination and bilateral multifocal chroiditis. Ocul Immunol Inflamm. 2021;18:1. doi: 10.1080/ 09273948.2021.1968003.
- Shimada H, Yuzawa M, Hirose T, Nakashizuka H, Hattori T, Kazato Y. Pathological findings of multifocal choroiditis with panuveitis and punctate inner choroidopathy. Jpn J Ophthalmol. 2008;52(4):282–288. doi: 10. 1007/s10384-008-0566-2.
- Somkijrungroj T, Pearlman JA, Gonzales JA. Multifocal choroiditis and panuveitis presenting with progressive equatorial linear streaks: evolution of Schlaegel lines documented with multimodal imaging. Retin Cases Brief Rep. 2015;9(3):214–217. doi: 10.1097/ICB.0000000000000141.
- Agarwal A, Invernizzi A, Singh RB, et al. An update on inflammatory choroidal neovascularization: epidemiology, multimodal imaging, and management. J Ophthalmic Inflamm Infect. 2018;8(1):13. Published 2018 Sep 12. doi:10.1186/s12348-018-0155-6
- De Groot EL, ten Dam-van Loon NH, de Boer JH, Ossewaarde-van NJ. The efficacy of corticoid-sparing immunomodulatory therapy in treating patients with central multifocal choroiditis. Acta Ophthalmol. 2020;98:816–821. doi: 10.1111/aos.14473.
- Hirooka K, Saito W, Hashimoto Y, Saito M, Ishida S. Increased macular choroidal blood flow velocity and decreased choroidal thickness with regression of punctate inner choroidopathy. BMC Ophthalmol. 2014;14:73. doi: 10.1186/ 1471-2415-14-73.
- Neri P, Manoni M, Fortuna C, Lettieri M, Mariotti C, Giovannini A. Association of systemic steroids and mycophenolate mofetil as rescue therapy for uveitic choroidal neovascularization unresponsive to the traditional immunosuppressants: interventional case series. Int Ophthalmol. 2010;30(5): 583–590. doi: 10.1007/s10792-009-9323-x.
- Neri P, Pichi F, Pirani V, Arapi I. Systemic immunosuppression is highly effective in the long-term control of inflammatory non-infectious Uveitic choroidal neovascularization: a comparative study. Ocul Immunol Inflamm. 2020;7:1–5. doi: 10.1080/09273948.2020.1727530.
- Визуализация макрофагоподобных клеток сетчатки с помощью оптической когерентной томографии у пациентов с синдромом множественных проходящих белых пятен / Д. С. Мальцев, А. Н. Куликов, М. А. Бурнашева, А. С. Васильев // Российский общенациональный офтальмологический форум. – 2022. – Т. 1. – С. 155-156. – EDN FZSCFM [Vizualizaciya makrofagopodobnyh kletok setchatki s pomoshch’yu opticheskoj kogerentnoj tomografii u pacientov s sindromom mnozhestvennyh prohodyashchih belyh pyaten. Mal’cev DS, Kulikov AN, Burnasheva MA, Vasil’ev AS. Rossijskij obshchenacional’nyj oftal’mologicheskij forum. – 2022;1:155-156. (In Russ.).]
- 1. Essex, R. W., Wong, J., Jampol, L. M., Dowler, J., & Bird, A. C. (2013). Idiopathic Multifocal Choroiditis. Retina, 33(1), 1–4. doi:10.1097/ iae.0b013e31826418
- Zhang, Xiongze; Zuo, Chengguo; Li, Meng; Chen, Hui; Huang, Shizhou; Wen, Feng (2013). Spectral-Domain Optical Coherence Tomographic Findings at Each Stage of Punctate Inner Choroidopathy. Ophthalmology, 120(12), 2678–2683. doi:10.1016/j.ophtha.2013.05.012
- Standardization of Uveitis Nomenclature (SUN) Working Group. Classification Criteria for Multifocal Choroiditis With Panuveitis. Am J Ophthalmol. 2021 Aug;228:152-158. doi: 10.1016/j.ajo.2021.03.043. Epub 2021 May 11. PMID: 33845016; PMCID: PMC8559518
- Rajesh A, Droho S, Lavine JA. Macrophages in close proximity to the vitreoretinal interface are potential biomarkers of inflammation during retinal vascular disease. J Neuroinflamm (2022) 19(1):203. doi: 10.1186/s12974-022-02562-3


